Препарат для лечения бронхиальной астмы Будесонид: основные характеристики, рекомендации по лечению
Будесонид – это гормон с сильным противовоспалительным и антиаллергическим действием. Он назначается для основного лечения бронхиальной астмы, помогает предотвратить приступы, но не снимает их непосредственно.
Существует несколько лекарственных форм (таблетки, спрей в нос, аэрозоль в баллончике), но для небулайзера подходят небулы – пластиковые контейнеры Пульмикорт, Будесонид-натив, Буденит стери-неб. Выпускаются в двух дозировках – 0,25 и 0,5 мкг/мл. Для одной процедуры детям нужно 0,25-0,5 мкг, а для взрослых – 1-2 мкг.
Препарат противопоказан при туберкулезе, грибковой инфекции, лактации. Необходима осторожность и контроль врача при лечении детей, беременных, с сопутствующими болезнями почек, сосудов, гормональными патологиями.
Основные характеристики Будесонида
Будесонид – это глюкокортикостероидный гормон, то есть аналог кортизола, вырабатываемого корой надпочечников. Важно учитывать, что так называется лекарственный препарат – аэрозоль Будесонид, а также основной компонент ряда медикаментов (например, Пульмикорт, Тафен), он входит в состав комбинированных средств (Симбикорт, Формисонид). Характеристики указаны в таблице.
Фармакологическая группа
Результат лечения бронхита и астмы
Когда появляется результат
Преимущества по сравнению с Преднизолоном
Препараты с будесонидом
Это гормональное средство представлено различными формами выпуска и торговыми названиями (см. таблицу).
Суспензия для ингаляций (будесонид в небулах)
В настоящее время нет зарегистрированных препаратов в форме мази, а также отсутствуют торговые названия для комбинации сальметерола и будесонида, но их можно купить по отдельности (например, Серевент и Пульмикорт).
Рецепт на латинском
При приобретении будесонида необходим рецепт на латинском. Пример для аэрозолей:
S.: По 2 ингаляции 2 раза в день.
Будесонид для ингаляций: инструкция по применению
Согласно инструкции, Будесонид натив предназначен для ингаляций через небулайзер компрессорного типа и МЕШ. В форме Будесонид интели (карманный дозированный аэрозоль) используется для пациентов с низкой силой вдоха, так как порошок распыляется под давлением. Дозировки и схемы лечения определяются и контролируются врачом, чаще для детей необходимо 0,25-0,5 мг в сутки, а взрослым – 1-2 мг при небулайзерной терапии.
Показания к применению
Основное показание для применения Будесонида в форме аэрозоли (баллончик или через небулайзер) – это бронхиальная астма или обструктивная болезнь легких, требующая лечения гормонами. Такая терапия считается с основной, так как она:
- помогает снизить частоту приступов;
- позволяет уменьшить дозу гормональных таблеток, вызывающих серьезные побочные действия;
- способна затормозить прогрессирование заболевания и избежать осложнений.
Для внутреннего приема (таблетки, капсулы, пакеты), а также для введения в прямую кишку препарат назначают при неспецифическом язвенном колите или аллергическом, аутоиммунном воспалении кишечника.
Спрей и капли в нос используют при:
- аллергическом насморке (сезонный, круглогодичный);
- после удаления полипов для предотвращения роста новых;
- воспалительных поражениях носовых ходов (неинфекционных).
Будесонид-натив и Будесонид-интели: что и когда применять
Будесонид натив выпускается в форме суспензии для ингаляции через небулайзер, а Будесонид-интели – это карманный дозированный ингалятор с распылением лекарства под давлением. Первый препарат (небулы) предназначен для введения в дыхательные пути через ингалятор компрессорного типа или МЕШ. Ультразвуковой прибор разрушает гормоны, поэтому он не подходит для лечения. Небулайзерная терапия имеет такие преимущества:
- можно подобрать индивидуальную дозу;
- легко пользоваться, не нужно подстраивать вдох под поток препарата;
- происходит дополнительное увлажнение дыхательных путей;
- МЕШ-небулайзер карманный, его можно легко взять с собой, а также через него вводить и другие лекарства.
Будесонид интели отличается тем, что аэрозоль распыляется под давлением. Это позволяет использовать ингалятор для детей, пожилых и ослабленных людей. Эти категории больных зачастую не могут получить необходимую дозу обычными препаратами, так как у них слабая сила вдоха. Из-за этого основная часть оседает в верхних дыхательных путях, вызывает грибковые поражения слизистых, а в бронхи лекарство проходит частично.
Поэтому Будесонид интели облегчает лечение вне зависимости от причин дыхательной недостаточности.
Как приготовить раствор для ингаляций
Раствор для проведения ингаляции через небулайзер готовят так:
- Набирают в шприц физиологический раствор и подогревают его до 40 градусов (опускают в емкость с водой соответствующей температуры).
- Вскрывают контейнер с медикаментом и выдавливают содержимое в емкость небулайзера.
- Добавляют теплый физраствор к Будесониду.
- Собирают аппарат и включают распыление.
Каждый раз раствор готовится заново. После вскрытия небулы и смешивания с физраствором лекарство хранится не более 30 минут, потом его уже использовать нельзя. Если есть остаток препарата в контейнере (неразведенный), то он годен для ингаляции на протяжении 12 часов.
Дозировка для небулайзера детям и взрослым
При определении дозировки будесонида для небулайзера детям и взрослым пациентам учитывают степень тяжести астмы, возраст и схему лечения (см. таблицу).
С 18 лет и старше
Эти дозировки пересматривают через 1 неделю применения препарата. Если у пациентов сохраняются приступы удушья, то их врач может увеличить. После того, как состояние стабилизировалось, подбирается индивидуальная поддерживающая доза.
Если ингаляции назначены больному, который принимает гормоны в таблетках, то на 10 дней Будесонид только дополняет лечение. Потом начинают постепенно уменьшать количество гормональных препаратов для внутреннего приема и заменяют их вдыханием аэрозоля.
Как делать ингаляции
Чтобы сделать ингаляцию, нужно:
- Нагреть физраствор.
- Убедиться в правильной дозе Будесонида (в одной небуле может быть 25 или 50 мг препарата в зависимости от формы выпуска).
- Заправить емкость для жидкости небулайзера.
- Собрать прибор.
- Установить маску на лице или использовать загубник.
- Включить распыление.
- Плавно и спокойно дышать до тех пор, пока поступает аэрозоль.
- Выключить прибор.
- Снять маску и разобрать все съемные трубки, емкость для жидкости.
- Прополоскать рот, умыться.
- Промыть части небулайзера водой и оставить для просушивания.
- На протяжении часа отказаться от еды, приема жидкости, разговоров, физических нагрузок, курения
Особенности применения Будесонида для ингаляций для детей
Для проведения ингаляций Будесонида детям очень важно правильно измерить дозу раствора в зависимости от формы выпуска препарата (см. таблицу).
| Доза Будесонида | Небулы по 0,25 мкг/мл | Небулы по 0,5 мкг/мл | Физраствор |
| 0,25 мкг | 1 мл | 0,5 мл | 2 мл |
| 0,5 мкг | 2 мл | 1 мл | 1 мл |
| 0,75 мкг | 3 мл | 1,5 мл | До 2 мл |
| 1 мкг | 4 мл | 2 мл | Не нужен |
При ложном крупе (приступе удушья из-за спазма гортани при ОРВИ) или тяжелом течении суточная доза для ребенка может быть доведена до 2 мкг. В таком случае рекомендуются 2 процедуры по 1 мкг или одновременное введение 4 мл в концентрации 0,5 мкг/мл, так как большинство небулайзеров рассчитано на максимальный объем 7 мл раствора.
Ингаляция у ребенка всегда проводится в присутствии взрослого, он контролирует плотность прилегания маски, плавное и равномерное дыхание и общее состояние.
Побочные действия
При введении Будесонида в дыхательные пути (ингаляции небулайзером, баллончиком) бывают следующие побочные реакции:
- раздражение носовых ходов (чихание, жжение), полости рта (неприятные ощущения, сухость), глотки (першение, боль при глотании), гортани (осиплость);
- грибковые поражения слизистых оболочек (молочница);
- рефлекторный спазм бронхов (кашель, затрудненное дыхание).

Хотя Будесонид считается менее опасным в отношении общих (системных) реакций, чем, например, Дексаметазон, но при ингаляции около трети введенного гормона переходит в кровь. Поэтому возможны осложнения, особенно при длительном применении или использовании больших доз:
- покраснение кожи;
- растяжки розового цвета;
- угревая сыпь;
- сосудистые звездочки;
- длительное заживление ран;
- легкое возникновение синяков;
- ускоренное разрушение костей;
- склонность к переломам шейки бедра и вблизи лучезапястного сустава;
- повышение внутриглазного давления;
- помутнение хрусталика;
- раздражительность, возбудимость (особенно у детей), бессонница;
- депрессия, реже эйфория;
- боли в животе, тошнота, позыв на рвоту;
- язвенная болезнь, обострение панкреатита (воспаление поджелудочной железы);
- нарушение функции надпочечников – высокое или низкое давление, отложение жира в области верхней половины туловища, живота, лица, сахарный диабет (жажда, учащенное мочеиспускание, повышение аппетита, колебания веса);
- гормональный дисбаланс (сбой) половых стероидов – изменения ритма менструаций, половая слабость, рост волос на теле и лице у женщин;
- отечность;
- судорожное подергивание мышц;
- сгущение крови и образование тромбов в сосудах;
- частые простудные болезни, обострения инфекций, воспалений из-за снижения иммунной защиты;
- отставание в росте у детей.
Смотрите в этом видео о механизме действия, показаниях к назначению препарата Будесонид и его побочных эффектах:
Можно ли при беременности, кормлении грудью
Если в период беременности невозможно избавиться от приступов бронхиальной астмы без гормонов, то под контролем врача назначается Будесонид в форме ингаляций. Важно в последующем наблюдать за новорожденным, так как нередко у него отмечается низкая функция надпочечников.
Женщинам детородного возраста рекомендуется тщательно предохраняться при необходимости гормональной терапии, так как она все же считается опасной для развития плода. Внутреннее применение (таблетки, капсулы) категорически запрещены. При кормлении грудью Будесонид противопоказан, потому что невозможно исключить его проникновение в молоко. Ребенка переводят на искусственные молочные смеси.
Меры предосторожности
Гормональный препарат Будесонид применяется с осторожностью (постоянное наблюдение врача) при:
- вирусной инфекции – грипп, герпес, ветряная оспа и другие;
- туберкулезе (в неактивной форме);
- возрасте до 7 лет и после 60;
- нарушении функции печени, почек, надпочечников;
- сахарном диабете;
- высоком артериальном давлении;
- глаукоме, катаракте;
- заболеваниях желудка, кишечника;
- психических расстройствах и наследственной склонности к ним.
Запрещается самостоятельно менять дозу гормона или прекращать лечение. Вопрос о замене Будесонида на другой гормональный препарат обсуждается с лечащим врачом. Для того, чтобы свести к минимуму риски побочных реакций, нужно:
- применять самые низкие дозы;
- устранить факторы риска обострений – курение, контакты с аллергенами, в том числе пищевыми;
- использовать до ингаляции с гормонами бронхорасширяющие средства, это поможет глубоко проникнуть Будесониду;
- не применять без рекомендации другие медикаменты, так как их взаимодействие не всегда благоприятно;
- при появлении любого необычного симптома сразу обратиться к лечащему врачу;
- сдавать анализы крови на гормоны надпочечников, сахар, электролиты, кал на скрытую кровь на протяжении всего курса;
- оценивать темп роста детей;
- проверять функции легких, состояние костной ткани;
- не реже одного раза в три месяца посещать окулиста;
- ежедневно измерять артериальное давление.
Противопоказания к микронизированному препарату
Будесонид в форме микроионизированной суспензии для ингаляций противопоказан при:
- индивидуальной непереносимости;
- лактации;
- активной форме туберкулеза легких;
- грибковых заболеваниях дыхательных путей.
При туберкулезной инфекции и поражениях грибками в некоторых случаях возможно использование препарата в комплексе с антимикробными или противогрибковыми средствами. Низкие дозы Будесонида до 0,5 мкг/сутки при введении через небулайзер коротким курсом разрешены кормящим.
Взаимодействие с другими лекарственными средствами
Необходимо избегать одновременного применения препаратов:
- антигрибкового действия (кетоконазол, итраконазол);
- для лечения ВИЧ (ритонавир, индинавир и аналоги по действию);
- антибиотиков – Эритромицин, Клацид;
- противоязвенных – Циметидин.
Все они нарушают обезвреживание Будесонида в печени, а значит, повышают риск осложнений гормональной терапии. Если их нельзя заменить, то нужно сделать максимальный перерыв между ингаляцией и приемом этих медикаментов.
Опасно проводить прививки, принимать противоопухолевые средства из-за снижения иммунитета. Гормональные противозачаточные таблетки замедляют выведение будесонида, что требует уменьшения дозировки.
Передозировка
При передозировке появляются признаки избытка стероидных гормонов:
- рост волос на лице и теле у женщин;
- растяжки на коже;
- отложение жира на лице и туловище;
- повышение артериального давления;
- угревые высыпания;
- отечность.
Для лечения необходимо уменьшение дозы под контролем врача.
А здесь подробнее о преимуществах небулайзера Омрон.
Аналоги Будесонида
Будесонид для ингаляций в небулах выпускается под торговыми названиями Пульмикорт, Буденит и Будесонид-натив. Из них самым дешевым аналогом является последний препарат, так как за 20 небул нужно заплатить 300-350 рублей. Среди гормональных препаратов для ингаляционной терапии есть несколько похожих по действию (см. таблицу), но вопрос об их замене решает только врач.
| Название | Действующее вещество | Цена |
| Беклазон Эко | беклометазон | 200 |
| Беклометазон | беклометазон | 172 |
| Фликсотид | флутиказон | 600 |
| Альвеско | циклезонид | 1100 |
Будесонид считается сильным препаратом для гормональной терапии бронхиальной астмы. Используется в виде дозированного аэрозоля и в небулах для распыления через небулайзер. На протяжении всего курса лечения нужно посещать врача и сдавать анализы, чтобы уменьшить риск осложнений. С осторожностью используется у детей и при беременности.
Как правильно применять Пульмикорт для ингаляций, какие дозы и длительность курса у взрослых и детей. Как разводить с физраствором, правильно дышать с небулайзером. Что входит в состав, аналоги препарата. Показания и возможный вред для ребенка.
Что думают врачи о том, можно ли делать ингаляции при температуре и какой именно — 37, 37,5, 38, почему нельзя. Какими препаратами можно проводить ингаляции взрослым и детям — Пульмикорт, физраствор, Лазолван. Чем можно делать ингаляции — небулайзером, ультразвуковым ингалятор, МЕШ.
Как правильно пользоваться небулайзером Омрон. Какую модель лучше выбрать — С20 или С24, компрессионный, ультразвуковой или мембранный, портативный или на батарейках. Как работает ингалятор, как его собрать. Все ли препараты можно заливать в небулайзер Омрон.
Источник статьи: http://ingalyator.online/budesonid/
Чем опасны гормоны будесонида
Будесонид — инструкция по применению, состав, форма выпуска, показания, побочные эффекты, аналоги и цена
При лечении тяжелых заболеваний дыхательной системы – таких, как бронхиальная астма или хроническая обструктивная болезнь легких – важная роль отводится лекарствам, помогающим быстро снять воспаление и уменьшить выраженность симптоматики. Группа глюкокортикоидов или глюкокортикостероидов в такой ситуации назначается особенно часто, и одним из ее представителей, показанным при астме и ХОБЛ, является Будесонид Easyhaler.
Что такое Будесонид
Данное лекарственное средство из категории глюкокортикоидов и бронходилататоров обладает противовоспалительным и противоаллергическим свойствами. Помогает устранить затрудненность дыхания и диспноэ, облегчить состояние лица с бронхиальной астмой. Некоторыми врачами Будесонид рекомендован и пациентам, перенесшим полипэктомию. Клинический эффект развивается спустя неделю с момента начала местного применения.
Состав и форма выпуска
Будесонид в аптеках представлен в 2-х основных разновидностях: порошок и уже готовый раствор с разной дозировкой действующего компонента. Все лекарственные формы ориентированы на местное применение. Если рассматривать порошок, то он представлен кристаллическими гранулами белого цвета, в упаковке 200 доз. Прилагается ингалятор, имеющий надпись Easyhaler и счетчик оставшихся доз сбоку. По составу картина следующая:
Фармакодинамика и фармакокинетика
Будесонид является глюкокортикостероидом, ориентированным на местное применение. Работает за счет увеличения выработки липокортина: белка, который выступает в роли ингибитора фосфолипазы А2 и через торможение высвобождения арахидоновой кислоты угнетает синтез простагландинов и циклических эндоперекисей. Дополнительно препарат:
- предупреждает скопление нейтрофильных гранулоцитов в очаге воспаления;
- воздействует на процессы грануляции и инфильтрации (уменьшает их интенсивность);
- снижает синтез цитокинов;
- уменьшает выделение воспалительного экссудата;
- подавляет чувствительность к гистамину и серотонину;
- повышает восприимчивость адреналина;
- подавляет высвобождение медиаторов воспаления – тучных клеток, связанных с адаптивным иммунитетом;
- имеет более высокую родственность к специфическим рецепторам глюкокортикоидных стероидов, чем кортизол, и дает более выраженный противовоспалительный эффект.
Всасывание местных лекарственных форм происходит в легких (25% – при ингаляции в альвеолы), пероральных – в желудке или кишечнике. Если введение интраназальное, со слизистых носовых ходов системно абсорбируется только 20% препарата. Разрушение препарата при попадании в желудочно-кишечный тракт на 90% происходит в печени (при участии микросомальных ферментов – системы цитохром Р450) с образованием неактивных метаболитов. Выведение с мочой и частично с желчью. Несколько моментов фармакокинетики:
- При местном применении действующий компонент достигает максимальной концентрации в крови через 15 мин. При пероральном – этот срок колеблется от 30 до 300 мин.
- У лиц с гранулематозным энтеритом и патологиями печени системная доступность при однократном применении лекарства – 21%, у здоровых лиц – 9%. Повторный прием эту разницу нивелирует (посредством повышения биодоступности).
- Полувыведение препарата из плазмы у детей происходит быстрее, чем у взрослых.
Будесонид – гормональный или нет
Активное одноименное вещество относится к группе глюкокортикостероидов: это стероидные гормоны, которые продуцируются корой надпочечников. Их спектр действия широк, даже если рассматривать только будесонид, имеющий высокую глюкокортикоидную активность. В отношении заболеваний дыхательной системы он изучен не полностью, но специалистами установлено, что он оказывает ингибирующее воздействие на лимфоциты, тучные клетки, макрофагоциты, эозинофильные и нейтрофильные гранулоциты.
Показания к применению
Местное использование Будесонида в форме порошка для проведения ингаляций целесообразно при хронической обструктивной болезни легких и бронхиальной астме. Относительно последнего заболевания – глюкокортикостероид имеет смысл при всех его формах, но назначается преимущественно как элемент базисной терапии для предотвращения приступов или:
- с целью понижения дозировки остальных пероральных глюкокортикостероидных гормонов;
- в случае неудовлетворительного результата от использования кетотифена, бета2-адреностимуляторов, кромоглициевой кислоты.
Инструкция по применению Будесонида
Назначать себе самостоятельно дозировку и схему применения этого лекарства запрещено ввиду высокой степени риска побочных эффектов. Все нюансы терапии обговариваются с врачом, поэтому представленная ниже информация, базирующаяся на официальной инструкции, носит исключительно ознакомительный характер и не является руководством к самолечению. Особенности применения:
- Суспензия для небулайзера разводится физраствором 1:3.
- Ингалятор Easyhaler заменяется, когда счетчик показывает «0 доз», даже если вы видите присутствие порошка.
- При проведении процедуры следует делать глубокие вдохи для глубокого проникновения лекарственного средства.
- Выдыхать через мундштук ингалятора нельзя, поскольку это снижает дозу поступающего в легкие вещества.
- После использования ингалятора не забудьте закрыть защитную крышку и протереть сухой тканевой салфеткой мундштук.
Будесонид при бронхиальной астме
Использование данного лекарственного средства у лиц, страдающих от бронхиальной астмы, должно носить регулярный характер, даже если приступов не наблюдается. Ингаляции в этой ситуации являются поддерживающей мерой, поэтому обязательно комбинируются с системной терапией глюкокортикоидами. У взрослых максимальная дозировка порошка (исключение: при тяжелой форме астмы она является начальной) – 1600 мкг/сутки, делится на несколько процедур. Начальная дозировка – до 400 мкг/сутки. Для суспензии картина иная:
- Терапевтическая: взрослым и детям от 12-ти лет – 1-2 мг/сутки, поделить на 2 процедуры.
- Поддерживающая: от 0,5 мг/сутки до 4 мг/сутки, зависит от картины заболевания.
При обструктивной болезни легких
Суспензию для небулайзера при любых показаниях используют одинаково – не превышая дозы в 4 мг/сутки. Схему работы с порошком, применяемым в прилагаемом к нему ингаляторе, при обструктивной болезни должен назначить врач, но преимущественно здесь дозировки ниже, чем при астме. Максимальной считается 800 мкг/сутки (разделить на 2 раза), начальной – 100-400 мкг/сутки.
Особые указания
При длительном лечении отмена должна проводиться через снижение дозы, а пациент будет наблюдаться у врача несколько недель для контроля состояния. Детям и лицам с заболеваниями печени наблюдение специалиста требуется на протяжении всего терапевтического курса. Дополнительно учитывайте еще несколько факторов:
- глюкокортикостероиды не комбинируются с антибиотиками и алкоголем;
- ингаляции должны осуществляться строго по графику – при пропуске назначенного времени требуется провести процедуру как можно скорее, но между следующими обязательно сохранить равные интервалы времени;
- в острой форме снимать бронхоспазм, используя препарат, не следует;
- после 10-тидневного лечения высокими дозами рекомендовано совместно с врачом понизить количество используемого препарата до терапевтического поддерживающего уровня.
При беременности
На основании проведенных эпидемиологических исследований врачи установили, что Будесонид ингаляционно не наносит вреда плоду, но вводить его в терапевтический курс беременной женщины следует только при наличии серьезных показаний. Дозировки в этой ситуации подбираются минимальные (200-400 мкг/сутки) и обсуждаются с врачом. При грудном вскармливании Будесонид проникает в грудное молоко (поэтому рекомендовано на время отлучить ребенка от груди), хотя предположительно не наносит вреда младенцу, если применяется в низких дозах. Еще пара нюансов:
- Если женщина во время беременности долго использовала лекарственный препарат в больших дозах, у новорожденного не исключена гипофункция надпочечников, поэтому он должен наблюдаться у врача.
- При длительном лечении кортикостероидными гормонами (и в период планирования терапевтического курса) желательно не допускать беременности, пользуясь контрацептивами.
Лекарственное взаимодействие
Одновременное использование кортикостероидов с любыми лекарственными препаратами следует обсуждать с врачом, поскольку не исключено отрицательное влияние на эффективность такой терапии, усиление побочных реакций. Особо важно принимать во внимание такие моменты:
- Препараты, работающие на веществах, взаимодействующих с изоферментами системы цитохрома Р450 3А4 (к ним относятся кетоконазол, итраконазол, этинилэстрадиол, нелфинавир), стимулируют рост плазменной концентрации действующего вещества.
- Системный эффект от использования глюкокортикостероидных гормонов падает, если они сочетаются с рифампицином, фенобарбиталом (вещества, индуцирующие микросомальное окисление).
- С низкими дозами контрацептивов, применяемых перорально, Будесонид можно совмещать, но с высокими дозами эстрогенов или стероидных противозачаточных лучше не комбинировать во избежание повышения его концентрации.
- Если Будесонид назначается одновременно с метандростенолоном или препаратами на эстрогенах, эффект от его использования усилится.
Побочные эффекты
Терапия, подразумевающая большие дозы препарата, может выступить причиной развития кандидоза ротоглотки: этого можно избежать, если выполнять процедуры перед приемом пищи, а после проводить полоскания полости рта. При развитии инфекции больному назначают противогрибковые местные лекарства, не отменяя глюкокортикостероиды. На этом перечень побочных эффектов не заканчивается, поскольку Будесонид при ингаляционном использовании может провоцировать:
- потерю голоса (сохраняется возможность говорить шепотом);
- бронхоспазмы;
- боли в горле;
- охриплость;
- кашель;
- фарингит;
- нарушения вкусовых ощущений;
- крапивницу;
- гематомы;
- аллергический дерматит;
- депрессию;
- изменения поведения (повышение тревожности, агрессия, нервозность).
Передозировка
На фоне длительного применения больших доз глюкокортикоидов у пациентов развиваются системные реакции, которые выражаются в сбоях работы надпочечников, обострении реакции на инфекции (организм становится очень восприимчив). При хронической передозировке наблюдаются симптомы гиперкортицизма: данное состояние известно как синдром Иценко-Кушинга и характеризуется:
- отложением жировой клетчатки;
- изменением обменных процессов;
- повышением уровня глюкозы в крови;
- нарушениями регенеративных свойств кожи;
- гирсутизмом (у женщин).
Реже при передозировке диагностируют гипокортицизм и атрофию коры надпочечников. Лечение не требует отменять Будесонид – только снизить дозировку до минимальной, поддерживающей состояние пациента. При неярких признаках передозировки работа гипофиза, гипоталамуса и коры надпочечников восстанавливается через несколько дней. Более тяжелые (стрессовые) случаи требуют системный прием гидрокортизона.
Противопоказания
Лекарственное средство не назначается пациентам, имеющим чувствительность к любому из компонентов состава, детям младше 6-ти лет. Опасно вводить порошок Будесонид в терапию и при непереносимости лактозы, мальабсорбции глюкозы и галактозы, лактазной недостаточности. К относительным противопоказаниям (обсуждаемым с врачом) официальная инструкция относит:
- цирроз печени;
- остеопороз;
- глаукому;
- туберкулез легких;
- гипотиреоз;
- инфекционные заболевания органов дыхательной системы, вызванные грибками, вирусами или бактериями.
Условия продажи и хранения
Будесонид можно купить только при предъявлении рецепта от лечащего врача с печатью, как и остальные глюкокортикостероиды. Хранить следует в прохладном месте (температура ниже 30 градусов). Не вскрытым Будесонид пригоден к использованию в течение 3-х лет со дня выпуска, после пакет хранится не дольше полугода. Важно не допускать замораживания раствора или его попадания под прямые солнечные лучи.
Аналоги
Российскими и зарубежными фармацевтическими компаниями выпускается около 10-ти препаратов, имеющих в составе будесонид, но с разным принципом действия, зависящим от лекарственной формы. В аптеках присутствуют не только гранулы для суспензий, но и таблетки, капсулы, ректальная пена. При заболеваниях бронхолегочной системы врачи советуют пациентам обращать внимание на:
- Пульмикорт – суспензия ингаляционная, содержащая 250 или 500 мкг активного вещества (на 1 дозу), поэтому эффект дает более выраженный, приступы бронхиальной астмы снимает быстрее. Разрешен даже детям (от 2-х лет), но отличается высокой ценой.
- Бенакап – в формате назальных капель, на 1 мл которых приходится 500 мкг активного вещества. Применяется в комплексной поддерживающей терапии бронхиальной астмы, язвенного колита. Детям не назначается.
- Симбикорт Турбухалер – в отличие от остальных лекарств такого типа имеет комбинированный состав (дополнен формотеролом), поэтому оказывает быстрый бронхолитический эффект (спустя 1-3 мин. после использования). Выпускается только порошком для ингаляций. Аналогичный состав имеют Форадил Комби, Формисонид-натив, ДуоРесп Спиромакс.
Чем опасны гормоны будесонида
Такие лекарственные средства, как будесонид, беклометазон, триамцинолон и флунизолид, можно применять для местного лечения астмы путем ингаляции. Низкие дозы кортикостероидов практически не дают побочных эффектов. При относительно тяжелой астме, когда используются высокие их дозы, возможна заметная супрессия системы гипоталамус—гипофиз—надпочечники. У маленьких детей это бывает связано с поведенческими отклонениями. Лечение передозировок требует отмены кортикостероидных ингаляций, симптоматических и поддерживающих мероприятий. Летальные исходы не известны.
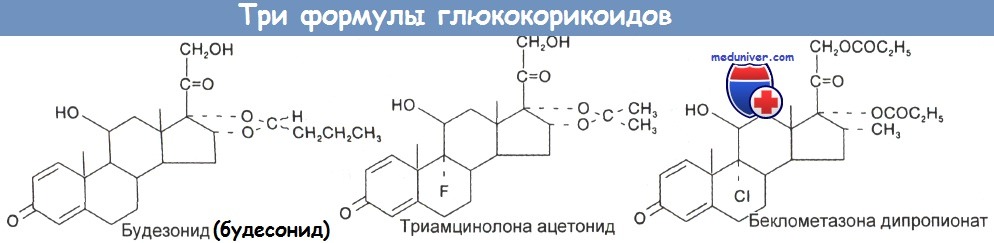
а) Структура и классификация буденосонида. Идеально подходящий для местного лечения дыхательных расстройств глюкокортикоид должен оказывать сильное действие на легкие при минимальном или отсутствующем системном эффекте в диапазоне терапевтических дозировок. Один из вариантов — это соединение с высокой местной активностью, подвергающееся очень быстрой и эффективной дезактивации. Максимальное местное действие наблюдается при асимметрии 16а-, 17а-ацеталевой группы. Глюкокортикоиды инактивируются путем окисления, восстановления и конъюгации.
Отсутствие галогенов в стероидном скелете будесонида ускоряет его метаболизацию.
Будесонид выпускается в Великобритании под названием Pulmicort, а в континентальной Европе — под марками Preferid, Rhinocort и Spirocort. Препарат представляет собой смесь равных долей эпимеров 22R и 22S, механизм действия которых, по-видимому, примерно одинаков, хотя эпимер 22R в 2—3 раза сильнее, чем 22S.
б) Терапевтическая доза. Обычно в начале курса впрыскивают по 100 мкг будесонида в каждую ноздрю 2 раза в день, а затем снижают дозу в 2 раза при такой же схеме применения. Из дозирующего ингалятора взрослые астматики могут получать 2 раза в день по 300 мкг этого средства. При тяжелой астме дозу увеличивают, однако она не должна превышать 1,2 мг/сут. Детям рекомендуется ингаляция 50—200 мг 2 раза в день.
в) Токсичная доза. Ингаляция 200—400 мкг будесонида вызывает у маленьких детей поведенческие отклонения.
г) Летальная доза. О дозах, приводящих к летальному исходу, не сообщалось.
д) Токсикокинетика будесонида:
— Всасывание. Системная биодоступность составляет 10,7 % при пероральном введении и 72,8 % при ингаляции, что говорит об интенсивной метаболизации будесонида по типу эффекта первого прохождения, скорее всего, в печени. Образуется 2 метаболита, активность которых в 10—100 раз ниже, чем у исходного вещества. С белками плазмы связывается 88,3 % дозы — эта величина сходна с отмеченной для других глюкокортикостероидов. Ингаляция в 5 нажимов (260 мкг) приводит через 4 ч к пиковому плазменному уровню около 6 нмоль/л.
— Распределение. Кажущийся объем распределения будесонида равен 4,2 л/кг.
— Выведение. Период полувыведения из плазмы близок к 2 ч у взрослых и 1,5 ч у детей. У флунизолида он составляет 1,5— 2 ч, а у беклометазона —15 ч. Плазменный клиренс равен 1,2 л/кг в 1 ч. Примерно 70 % дозы выводится с мочой.
е) Взаимодействие лекарственных средств с будесонидом. К факторам, предрасполагающим к развитию дисфонии при ингаляции кортикостероидов, относятся пероральный прием средств этой группы и одновременное применение теофиллина, антагонистов кальция и нитратов.
ж) Беременность и лактация при приеме будесонида. Очень высокие дозы ингалируемых кортикостероидов, скорее всего, тератогенны, однако, если не лечить астму, риск для матери и плода может быть больше.
з) Клиническая картина отравления будесонидом:
— Регулярное применение. Существуют отдельные сообщения об истончении кожи, спонтанном или необычно легком образовании синяков, появлении атрофических полос, угреподобных высыпаний и о контактном дерматите, особенно у пожилых людей, долго использующих ингаляции высоких доз будесонида.
При ингаляции беклометазона дипропионата и будесонида в дозах 200 и 800 мкг/сут отмечалось отставание в росте. Впрочем, задержка полового созревания может быть скорее результатом самой астмы, а не действия кортикостероидов. А у детей-астматиков после ингаляций будесонида наблюдались агрессивность, ночное недержание мочи, гиперактивность и приступы плохого настроения.
У астматика 5 лет, получавшего 2 раза в день по 100 мкг будесонида, зарегистрирован острый психоз. К редким побочным эффектам применения кортикостероидных ингаляций относятся «краснолицый» синдром Кушинга, супрессия надпочечников, дисфория, оральный кандидоз, тошнота, головная боль, сухость в горле, газы в кишечнике, зуд, сыпь, нарушение вкусовых ощущений, диарея, запор и изжога. При дозе будесонида 2,4 мг/сут, влияющей на уровень кортизола, уровни кальция, фосфора, витамина D и костный метаболизм, не нарушаются.
— Передозировка. Случаи острой передозировки при приеме внутрь неизвестны. После ингаляционных передозировок возможно усиление хронических эффектов будесонида.
и) Лабораторные данные отравления будесонидом:
— Аналитические методы. Для определения будесонида в плазме разработан чувствительный и специфичный метод радиоиммуноанализа. Он может выявить концентрации вещества до 0,5 нг/мл.
— Уровни в крови. Ингаляция 1 мг будесонида привела примерно через 1 ч к его пиковому плазменному уровню 2,3 нг/мл.
— Аномалии. Наблюдалось небольшое кратковременное понижение плазменного уровня кортизола при повышении количества нейтрофилов, уменьшении количества лимфоцитов и падении уровня эозинофилов.
— Вспомогательные исследования. Отмечалось повышение сывороточных уровней холестерола и инсулина. Это не сочеталось с явными симптомами гипогликемии.
к) Лечение отравления будесонидом. Лечение главным образом симптоматическое и поддерживающее. Показана отмена кортикостероидных ингаляций. Их могут заменить пероральные препараты. Антидоты не известны.
Будесонид
Будесонид – глюкокортикостероидный лекарственный препарат, используемый для местного воздействия, и оказывающий антиэкссудативные, противовоспалительные, противоотечные и антиаллергические эффекты и мембраностабилизирующее действие.
Будесонид может применяться интраназально, ингаляционно и внутрь.
Инструкция к Будесониду свидетельствует, что достижение оказываемых эффектов препарата обусловлено процессами угнетения и понижения продукции и высвобождения биологических активных медиаторов из так называемых тучных клеток или лаброцитов, базофильных гранулоцитов и макрофагальных клеток. Также данные эффекты достигаются путем перераспределения и ингибирования (подавления) перемещений и миграционной активности клеток воспаления и воспалительной реакции в целом.
Также один из специфических эффектов фармакологического препарата Будесонид заключается в оказываемом стимулировании процессов синтезирования целого ряда определенных пептидных комплексов и белков. Подавляя активность фермента фосфолипазы типа А-2, данные пептидные соединения оказывают непосредственное влияние на процесс метаболизма арахидоновой кислоты, предотвращая, таким образом, появление вызванных воспалительными реакциями посредников — лейкотриенов и простагландинов. Из-за длительной продолжительности процесса синтезирования данных комплексов, максимальный лечебный эффект средства Будесонид проявляется только спустя некоторое время.
Показания к приёму Будесонида
Применение Будесонида показано:
- Интраназально — при сезонных и круглогодичных аллергических ринитах, вазомоторных ринитах, при профилактике роста носовых полипов;
- Внутрь (перорально) — при легкой или средней тяжести болезни Крона с поражением подвздошной кишки и/или восходящей ободочной кишки (индукция ремиссии);
- Ингаляционно – при бронхиальной астме, хронических обструктивных болезнях лёгких.
Противопоказания Будесонида
Применение Будесонида противопоказано при повышенной чувствительности к препарату; кишечных инфекциях, в раннем детском возрасте, тяжелых нарушениях работы и заболеваниях печени (при пероральном применении); активной форме туберкулеза, грибковых поражениях легких (при ингаляционном применении); туберкулезе легких, инфекционных поражениях дыхательной системы (при интраназальном применении).
При лечении Будесонидом необходимо отменить кормление грудью.
Побочные эффекты Будесонида
Применение средства Будесонид может вызвать реакции, характерные для всех препаратов ГКС. Они могут включать аллергические реакции, дисфонию, боли в горле, сухость или раздражения полости рта, кашель, парадоксальный бронхоспазм, кандидоз полости рта, тошноту, фарингит, раздражительность, депрессивные состояния, красные стрии, повышение артериального давления, аллергическую экзантему, петехиальные высыпания, мышечную слабость, остеопороз, боль в эпигастральной области, диспептические проявления, снижение толерантности к глюкозе, нарушение секреции половых гормонов.
Отзывы о Будесониде свидетельствуют, что его применение также может вызвать повышенный риск возникновения инфекционных заболеваний.
Меры предосторожности при приеме Будесонида
Средство Будесонид может вызывать усиление эффекта салуретиков и препаратов сердечных гликозидов.
Перед использованием данного лекарственного препарата проконсультируйтесь с лечащим врачом.
Будесонид
Будесонид – гормональное лекарственное средство, применяемое для лечения бронхиальной астмы.
Фармакологическое действие Будесонида
Как сказано в инструкции, Будесонид является глюкокортикостероидом, предназначенным для местного применения. Он оказывает выраженное противовоспалительное и противоаллергическое действие, уменьшает бронхиальную обструкцию. Механизм действия препарата, являющегося синтетическим аналогом гормона коры надпочечников, заключается в препятствии высвобождению арахидоновой кислоты, повышении числа активных бета-адренорецепторов и восстановлении реакции больного на бронходилататоры, снижая частоту их использования. При лечении Будесонид способствует улучшению функции дыхания, приводит к снижению отека слизистой бронхов и уменьшению образования мокроты. Ингаляции Будесонида имеют максимальный клинический эффект через 7-10 дней применения.
Форма выпуска и состав
Препарат производится в виде порошка для ингаляций, белого цвета. Будесонид Мите – дозированный аэрозоль в баллончике по 2000 доз, 1 доза содержит 0,05 мг будесонида; дозированный аэрозоль Будесонид Форте по 2000 доз, 1 доза – 0,2 мг будесонида.
Способ применения и дозировка
Согласно инструкции, Будесонид в виде ингаляций назначают в начале курса по 400-1600 мг в сутки в 2-4 приема, затем дозировку снижают до 200-400 мг 2 раза в сутки, в период обострения максимально возможная суточная доза препарата – 1600 мг. Для детей старше 6 лет средняя доза составляет 50-200 мг в сутки по 1-2 ингаляции не более 2 раз в день, максимальная доза не должна превышать 400 мг. Аэрозоль для назального применения используется 2 раза в день, утром и вечером по 100 мг (два впрыскивания) в каждый носовой ход. Ингаляции проводятся с помощью специального ингалятора (турбухалера, циклохалера и др.), перед употреблением баллончик тщательно встряхивают, во время процедуры при введенной насадке в полость рта, нажимать на клапан требуется при глубоком вдохе. После проведенной ингаляции рот следует прополоскать, при данном способе введения Будесонида выраженный терапевтический эффект наблюдается уже на 5-7 день лечения.
Будесонид Формотерол
Наибольшую эффективность при бронхиальной астме со стойкой симптоматикой дает использование единого ингалятора Будесонид Формотерола. Согласно отзывам, наилучший результат дает применение комбинированной терапии Формотерола с высокими дозами Будесонида. Формотерол, добавленный к Будесониду, уменьшает клинические проявления бронхиальной астмы, снижает частоту обострений заболевания.
Формотерол является селективным агонистом бета-адренергических рецепторов, оказывающим расслабляющее воздействие на гладкую мускулатуру бронхов. После проведения ингаляции Будесонид Формотеролом в течение 1-3 минут начинается бронхолитическое действие, сохраняющееся 12 часов. Комбинация Будесонид Формотерола может быть использована как в качестве поддерживающей терапии, так и для купирования острых приступов.
Показания к применению
Как указано в инструкции Будесонида, препарат рекомендуется использовать при бронхиальной астме (в качестве поддерживающей терапии), астматическом бронхите, аллергическом и сезонном рините, а также после проведенной полипэктомии.
Противопоказания
Не рекомендуется применение Будесонида при повышенной чувствительности к формотеролу, будесониду, лактозе, детском возрасте до 6 лет. С большой осторожностью используют препарат при беременности и в период кормления грудью, при вирусных, бактериальных и грибковых заболеваниях органов дыхания, туберкулезе, сахарном диабете, тяжелой артериальной гипертензии, неконтролируемой гипокалиемии, аневризме, ИБС, тахиаритмии.
Побочные действия Будесонида
В инструкции Будесонида упоминаются следующие возможные побочные эффекты, возникающие при лечении препаратом:
- Кашель, хрипота;
- Дисфония;
- Кандидоз полости рта и раздражение слизистой горла;
- Головная боль;
- Тошнота, рвота;
- Нарушение вкусовых ощущений;
- Бронхоспазм.
Также при использовании Будесонида возможно появление кожной сыпи, контактного дерматита, крапивницы. У детей препарат может вызвать задержку роста и нарушение поведения.
Глюкокортикоиды – палка о двух концах
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Общие сведения
Глюкокортикоидами называются стероидные гормоны, выделяемые корой надпочечников, а также их искусственные аналоги, используемые в медицине.
Первые пробы данных лекарственных средств относятся к 40-м годам двадцатого века и первыми использованными гормонами были гидрокортизон и кортизон.
Всего же на сегодняшний день изучено пять гормонов этой группы (представлены по степени воздействия на процессы в организме по убывающей):
- Гидрокортизон
- Кортизон
- Кортикостерон
- 11-дезоксикортизол
- 11-дегидрокортикостерон.
Функция производства гормонов регулируется головным мозгом, точнее гипофизом. Максимальный уровень этих гормонов вырабатывается у человека в 30 годам, в последующем постепенно он уменьшается.
Классификация препаратов
Все препараты этой группы разделяются на:
- природные (гидрокортизон и кортизон),
- синтетические.
Синтетические в свою очередь разделяются на:
- галоидсодержащие (беклометазон, дексаметазон, флутиказон),
- не галоидсодержащие (преднизолон, будесонид, клобетазол).
Синтетические препараты в своем большинстве действуют сильнее, поэтому используются меньшие дозировки. Наиболее перспективными являются фторированные глюкокортикоиды, которые действуют эффективно, при этом они практически не нарушают водно-солевой баланс и провоцируют меньше побочных эффектов.
По длительности воздействия все препараты можно разделить на:
- короткого действия (кортизон, гидрокортизон),
- действия средней продолжительности (преднизолон, метилпреднизолон),
- продолжительного действия (дексаметазон, бетаметазон, триамцинолон).
Действие
Ученые еще не до конца выяснили механизм действия этих гормонов на организм. Попадая в клетку через клеточную оболочку, гормон воздействует на рецепторы, чувствительные к стероидным веществам, направляется вместе с рецептором в ядро клетки и участвует в выработке особых компонентов белков, участвующих в воспалительном процессе.
Гормоны влияют на следующие процессы, протекающие в организме:
- Обмен углеводов. Ухудшается переработка сахара в организме, иногда прием препаратов вызывает сахарный диабет.
- Обмен протеинов. Подавляется выработка белка в костях, мускулах и коже. Поэтому пациент, принимающий данные препараты, худеет, у него наблюдаются растяжки на коже, кровоизлияния, плохо рубцуются порезы и царапины, мускулы атрофируются. Часто развивается остеопороз.
- Обмен липидов. Происходит увеличение количества подкожной жировой клетчатки в области лица, шеи, груди и уменьшение объема в области рук и ног.
- Обмен кальция. Гормоны этого класса подавляют усвоение кальция кишечником и ускоряют вымывание его из костей. Поэтому существует вероятность развития нехватки кальция.
- Работа сердца и сосудов. Под действием этих гормонов ухудшается проницаемость мелких кровяных сосудов. Гормоны тонизируют сосуды и сократительную способность сердечной мышцы.
- Воспалительный процесс. Любые воспалительные проявления подавляются, так как глюкокортикоиды уменьшают проницаемость клеточных оболочек для определенных веществ, участвующих в воспалительном процессе. Кроме этого, укрепляются стенки сосудов, что тормозит движение иммунных клеток в очаге.
- Регуляция иммунитета. Данные гормоны подавляют местную иммунную реакцию, поэтому их используют при трансплантации тканей. Они подавляют активность определенных иммунных телец (лимфоцитов и «противовоспалительных» цитокинов), участвующих в развитии таких заболеваний, например, как менингит и ревматизм.
- Образование крови. Под действием этих гормонов одновременно уменьшается выработка лимфоцитов, эозинофилов, моноцитов и усиливается выработка эритроцитов и тромбоцитов. Даже единственный прием препарата на сутки меняет картину крови. Если же лечение было длительным, на восстановление нормальной картины уходит от 7 до 30 дней.
- Работа желез внутренней секреции. Подавляется связь между гипоталамусом, гипофизом и надпочечниками. Заметно это нарушение становится при долгих курсах приема препаратов. Также уменьшается производство половых гормонов, что влечет за собой развитие остеопороза.
Показания
- Надпочечниковая недостаточность любого происхождения,
- Шоковая терапия,
- Ревматизм,
- Ревматоидный артрит,
- Острый лимфобластный и миелобластный лейкоз,
- Инфекционный мононуклеоз,
- Астматический статус,
- Аллергия, осложненная коллагенозами, дерматозами, астмой,
- Воспаления разной локализации,
- Гемолитическая анемия,
- Острый панкреатит,
- Вирусный гепатит,
- Гломерулонефрит,
- Пересадка органов и тканей,
- Аутоиммунные заболевания.
Схема приема назначается лечащим врачом. При этом следует иметь в виду, что в большинстве случаев препараты значительно облегчают состояние больного, однако никаким образом не влияют на причину заболевания.
Противопоказания
- Грибковые заболевания,
- Вирусные инфекции,
- Туберкулез,
- Индивидуальная непереносимость.
- Остеопороз в тяжелой степени,
- Сахарный диабет,
- Сердечная недостаточность в высокой степени,
- Гипертензия в высокой степени,
- Язва желудка или кишечника,
- Эпилепсия,
- Нарушения психики.
Относительные противопоказания принимаются во внимание в тех случаях, когда идет речь о длительном лечении.
Если же речь идет о срочном спасении жизни пациента, препараты используются в любом случае.
Подробнее об основных препаратах

Применяется при заместительной терапии у пациентов с надпочечниковой недостаточностью. Производится в таблетках. Используется только при нормальной работе печени. Влияет на обмен воды и солей.
Гидрокортизон
Назначается при надпочечниковой недостаточности. Не рекомендован при отёках, нарушении работы сердца, гипертензии, так как способствует задержке натрия в организме и выведению калия. Производится в виде жидкости для инъекций, суспензии.
Преднизолон
Достаточно часто назначаемый препарат. Производится в виде таблеток, жидкости и суспензии для инъекций, порошка в ампулах.
Метилпреднизолон
Более сильный, чем преднизолон, меньше провоцирует побочных эффектов, дороже. Показан для пациентов, страдающих ожирением, язвой желудка, психическими болезнями. Выпускается в виде таблеток, суспензии, сухой субстанции во флаконах.
Дексаметазон
Это один из самых сильных препаратов данной группы. Так как у препарата много побочных эффектов, его не используют длительными курсами. Назначают, в том числе, для облегчения состояния пациента при химиотерапии, а также для предупреждения нарушения дыхания у недоношенных детей. Выпускается в виде таблеток и жидкости для инъекций в ампулах.
Бетаметазон
По мощности напоминает дексаметазон, имеет меньше побочных эффектов. Чаще всего применяется в виде жидкости для инъекций, в том числе, внутрисуставных и периартикулярных. Длительность действия таких инъекций может достигать месяца благодаря особому химическому составу препарата.
Производится в виде таблеток, жидкости в ампулах, суспензии.
Препараты в виде ингаляций
Противопоказания:
- острый бронхоспазм,
- непереносимость,
- астматический статус,
- бактериальный бронхит.
Препарат может спровоцировать появление некоторых побочных эффектов, в том числе бронхоспазма и неприятного ощущения в горле.
Будесонид – основная терапия бронхиальной астмы, хроническая обструктивная болезнь легких.
Противопоказания: индивидуальная непереносимость. Жидкость для ингаляций запрещено использовать в лечении детей до 16 лет, суспензию запрещено использовать в лечении детей до 3-месячного возраста, порошок – для детей до 6 лет.
Относительные противопоказания: беременность, кормление грудью, грибковые, вирусные и бактериальные заболевания дыхательной системы, туберкулез.
Препарат может спровоцировать приступ кашля, иссушение слизистой рта, мигренеподобную боль, стоматит, тошноту, гиперактивность.
Не следует допускать попадания препарата в глаза.
Флутиказон – препарат назначается при бронхиальной астме и хронической обструктивной болезни легких в качестве основного лечебного средства.
Противопоказания:
- бронхит неастматического характера,
- непереносимость,
- бронхоспазм в острой форме,
- астматический статус.
Относительные противопоказания:
- глаукома,
- цирроз,
- остеопороз,
- гипотиреоз,
- общие инфекции,
- кормление грудью,
- беременность.
Препарат используется только в виде ингаляции. Может спровоцировать кандидоз слизистой рта, изменение тембра голоса, бронхоспазм. Если используется долгое время в больших количествах, вызывает системные побочные эффекты. Для предупреждения кандидоза полости рта после ингаляции следует прополоскать рот.
Этот препарат не используется для купирования приступов астмы.
Препараты для системного использования

Существует достаточно много препаратов, которые используются и местно и системно. К ним относятся: бетаметазон, дексаметазон, триамцинолон, флудрокортизон, мазипредон, метилпреднизолон, преднизолон.
Такие средства используются как в виде таблеток для орального употребления, так и в инъекциях.
Мази, кремы, лосьоны
Глюкокортикоиды для наружного применения выпускаются в виде мазей, гелей, кремов, лосьонов. Назначаются при некоторых дерматологических заболеваниях неинфекционного характера.
- контактный дерматит,
- нейродермит,
- себорейный дерматит,
- экзема,
- псориаз,
- красный плоский лишай,
- эритродермия,
- атопический дерматит,
- красная дискоидная волчанка.
Эти средства снимают воспаление, зуд, аллергическую реакцию, покраснение и припухлость тканей.
Как правильно выбрать лекарственную форму препарата?
Мази начинают действовать более медленно, консистенция их жирная. Их назначают при сухой коже, склонной к шелушению, при мокнущих процессах.
Кремы могут спровоцировать раздражение или сухость, если на коже есть ранки. Их назначают при интертригинозных явлениях. Эта форма не оставляет жирные пятна и быстро впитывается.
Лосьоны показаны при мокнущих явлениях, очень удобны для обработки волосистых частей головы.
Все глюкокортикостероиды, используемые в дерматологии, разделяются на четыре группы по мощности воздействия:
- Очень мощные:хальцинонид, клобетазола пропионат.
- Мощные:будесонид, дексаметазон, флуметазон, триамицинолон.
- Средней силы:преднизолон.
- Слабые:гидрокортизон.
При этом следует иметь в виду, что у препаратов средней силы и слабых действие менее выражено, а количество побочных эффектов выше, чем у более мощных препаратов.
Побочные эффекты
Глюкокортикостероидные препараты действительно очень быстро купируют многие нежелательные симптомы заболеваний. При этом они вызывают достаточно много побочных эффектов. Поэтому назначают их только в тех случаях, когда никакие другие уже не в состоянии помочь.
Особенно много побочных эффектов наблюдается при системном использовании этих препаратов. Разработано несколько новых методик использования данных препаратов, которые немного уменьшают вероятность появления нежелательных эффектов. Но лечение данными препаратами в любом случае требует постоянного контроля над общим состоянием здоровья пациента.
При использовании стероидных гормональных препаратов вероятно развитие следующих побочных эффектов:
- Со стороны аппарата движения: остеопороз, компрессионные переломыпозвоночника, миопатия, патологические переломы, некроз головки бедра,
- Со стороны кожных покровов:угри, растяжки, кровоизлияния, атрофия, истончение дермы, ухудшение рубцевания ран,
- Со стороны головного мозга: психозы, эмоциональная неустойчивость, синдром псевдоновообразования мозга,
- Со стороны органов зрения: экзофтальм, глаукома, катаракта,
- Со стороны обмена веществ: обжорство, гипергликемия, гиперлипидемия, синдром Кушинга,
- Со стороны пищеварительного тракта: воспаления поджелудочной железы, эзофагит, нарушение пищеварения, язвы желудка, желудочное и кишечное кровотечение,
- Со стороны эндокринной системы: торможение полового созревания и роста, аменорея, диабет, угнетение функции надпочечников,
- Со стороны сердца и сосудов: увеличение кровяного давления,
- Со стороны иммунной системы: усиливаются проявления инфекционных заболеваний, картина заболеваний становится неявной,
- Нарушение соотношения воды и солей в тканях, наблюдаются отёки, нехватка калия в организме.
Первыми побочными эффектами, появляющимися при лечении, являются нарушения сна, обжорство, скачки настроения, увеличение веса тела.
Применение при беременности

В некоторых случаях препараты группы глюкокортикоидов даже специально назначают при вероятности выкидыша для сохранения беременности. Хотя, использование таких препаратов обычно производится только по жизненным показаниям, к которым относятся:
- Гиперандрогения (перепроизводство мужских половых гормонов),
- Угроза преждевременного разрешения от бремени в третьем триместре,
- Врожденная внутриутробная гиперплазия коры надпочечников у плода.
Женщине, на протяжении последних полутора лет употреблявшей глюкокортикоиды, во время родов назначается гидрокортизона гемисукцинат в виде инъекций раз в шесть часов. Это предупредит развитие острой надпочечниковой недостаточности.
Во время лактации употребление малых дозировок стероидных препаратов (в пересчете не превышающих 5 мг преднизолона) не могут нанести вреда малышу, ведь глюкокортикоиды попадают в грудное молоко в малых дозах. Если же курс лечения длительный, а дозировки высоки – у ребенка может наблюдаться торможение роста и развития, а также подавление работы надпочечников, гипоталамуса и гипофиза.
Автор: Пашков М.К. Координатор проекта по контенту.
Источник статьи: http://campodinamico.ru/chem-opasny-gormony-budesonida/