Исследование женских половых гормонов. Эстрогены, прогестерон, ЛГ, пролактин, ФСГ, нормы, причины отклонений
Женские половые гормоны регулируют развитие женских вторичных половых признаков, менструальный цикл, от них зависит способность к деторождению. Исследование женских половых гормонов имеет большое значение для оценки общего здоровья, репродуктивной функции, выявления различных заболеваний.
Как нервная система и половые гормоны регулируют женский менструальный цикл?
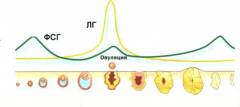
Регуляция менструального цикла у женщины –сложный процесс, в котором принимают участие нервная и эндокринная системы.
Менструальный цикл регулируется на пяти уровнях:
Кора головного мозга. В ней имеются нервные центры, — об их точном расположении науке до сих пор неизвестно, — которые регулируют работу половой системы. Головной мозг принимает посредством органов чувств сигналы из окружающей среды и передает их на другие структуры, тем самым оказывая влияние на менструальный цикл. Например, частые сильные стрессы способны приводить к расстройствам в половой сфере у женщин.
Гипоталамус – скопление нервных ядер, расположенное в промежуточном мозге (часть ствола головного мозга, находящегося под корой). Он вырабатывает особые гормоны, одни из которых (либерины) стимулируют работу гипофиза (см. ниже), а другие (статины) – подавляют. В свою очередь, работа гипоталамуса зависит от концентрации в крови половых гормонов.
Гипофиз – придаток мозга, представляющий собой железу внутренней секреции. Он выделяет три гормона, которые регулируют работу половых желез: фолликулостимулирующий гормон (ФСГ), лютеинизирующийгормон (ЛГ), пролактин.
Яичники.Одновременно являются органами, в которых развиваются яйцеклетки, и железами внутренней секреции. Вырабатывают женские половые гормоны, — эстрогены. После созревания и выхода яйцеклетки (в середине менструального цикла, примерно через 2 недели после месячных) яичник начинает вырабатывать гормон прогестерон.
- Органы, в которых происходят изменения под влиянием половых гормонов. К ним относятся сами яичники, матка, влагалище.
Какие изменения происходят в матке под действием женских половых гормонов?
Изменения, которые происходят в матке во время менструального цикла, называются маточным циклом.
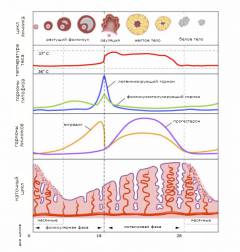
- Первая фаза начинается после того, как заканчиваются месячные. Под влиянием эстрогенов происходит восстановление слизистой оболочки матки.
- Во время второй фазы слизистая оболочка матки продолжает расти, её толщина увеличивается. Это по-прежнему обусловлено эффектами эстрогенов. Вторая фаза заканчивается на 14-й день после прекращения месячных.
- Во время третьей фазы матка готовится к тому, чтобы принять оплодотворенную яйцеклетку. Её слизистая оболочка набухает, в ней появляется много закрученных в виде спирали артерий. Это происходит под влиянием гормона прогестерона. Он начинает вырабатываться сразу после того, как яйцеклетка покидает яичник.
- Затем наступает четвертая фаза. Содержание эстрогенов и прогестерона в организме резко падает. На этом фоне слизистая оболочка матки начинает отторгаться, возникает кровотечение. У женщины приходят месячные, которые продолжаются 3-4 дня.
Описание женских половых гормонов
Описания анализов и нормы женских половых гормонов
Эстрон
Нормы содержания эстрона в крови*:
| Норма, нг% | |
| В первую половину цикла (около 2-х недель с момента окончания месячных). | 5-9 |
| Во вторую половину менструального цикла (до начала следующих месячных). | 3-25 |
| Во время беременности. | 1500-3000 |
| У мужчин. | 3-6 |
*Здесь и далее: приведены средние показатели. Они могут различаться, в зависимости от лаборатории. Также в разных лабораториях могут различаться единицы измерения.
Когда необходимо проведение анализа крови на эстрон?
- нарушение месячных: полное отсутствие, уменьшение интенсивности, нарушения цикла, болезненность;
- бесплодие: если женщина не использует никакие средства контрацепции, регулярно живет половой жизнью не менее 6 месяцев, но при этом не можете забеременеть;
- задержка полового созревания: у девочки не увеличиваются молочные железы, не развиваются вторичные половые признаки, не приходят в положенном возрасте первые месячные;
- плановое обследование при подготовке к экстракорпоральному оплодотворению (ЭКО);
- у мужчин:возникновение женских черт строения тела (например, роста молочных желез).
Как происходит подготовка к анализу? Как берут материал на анализ?
При каких состояниях выявляется повышение и снижение уровня гормона?
| Повышение | Снижение |
| Опухоли яичников, которые продуцируют гормон. | Менопауза. |
| Поликистоз яичников. | Остеопороз – разрушение костной ткани. Эстрон препятствует рассасыванию костей. |
| Избыточная масса тела, ожирение. При этом снижается обмен веществ, эстрон не перерабатывается и не выводится своевременно из организма. | Снижение функции яичников. |
| Нарушение функции щитовидной железы. | Нарушения менструального цикла. |
| Повышение вязкости крови и образование тромбов. | Задержка полового развития. |
| Повышенный риск злокачественных опухолей шейки матки и груди. | Бесплодие. |
Эстрадиол
Нормы содержания эстрадиола в крови:
Когда необходимо проведение анализа крови на эстрадиол?
- задержка полового созревания у девочек, отсутствие первых месячных в положенном возрасте;
- бесплодие;
- нарушения менструального цикла;
- уменьшение размеров матки и яичников, слабая выраженность вторичных женских половых признаков;
- опухоли яичников, которые продуцируют половые гормоны;
- остеопороз;
- у мужчин: появление женских признаков строения тела.
Анализ необходимо сдавать натощак. Последний прием пищи – не позднее 8 часов после сдачи крови. За день до исследования нужно исключить стрессы, тяжелые физические нагрузки, алкоголь, жирную, жареную и острую пищу. Непосредственно перед сдачей анализа нельзя проходить УЗИ, рентгенографию.
В зависимости от цели проведения анализа, кровь рекомендуется сдавать на 3-5 или 9-21 дни менструального цикла.
Кровь для анализа на эстрадиол берут из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
| Повышение | Снижение |
| Опухоли яичников, продуцирующие гормоны. | Снижение функции яичников (первичное или при других заболеваниях). |
| Маточные кровотечения во время менопаузы. | Синдром Шерешевского-Тернера – генетическое заболевание, характеризующееся бесплодием и недоразвитием половых желез. |
| Преждевременное половое развитие у девочек. | Голодание, вегетарианская или сыроедческая диета. |
| Повышение функции щитовидной железы. | Истощение. |
| Цирроз печени. | |
| Гинекомастия – рост молочных желез у мужчины. |
Эстриол
Постоянно в организме женщины присутствует лишь небольшое количество эстриола. Во время беременности оно сильно увеличивается.
Нормы содержания эстриола в крови:
| Срок беременности, недель | Нормы эстриола, нмоль/л |
| 6-7 | 0,6-2,5 |
| 8-9 | 0,8-3,5 |
| 10-12 | 2,3-8,5 |
| 13-14 | 5,7-15,0 |
| 15-16 | 5,4-21,0 |
| 17-18 | 6,6-25,0 |
| 19-20 | 7,5-28,0 |
| 21-22 | 12,0-41,0 |
| 23-24 | 8,2-51,0 |
| 25-26 | 20,0-60,0 |
| 27-28 | 21,0-63,5 |
| 29-30 | 20,0-68,0 |
| 31-32 | 19,5-70,0 |
| 33-34 | 23,0-81,0 |
| 35-36 | 25,0-101,0 |
| 37-38 | 30,0-112,0 |
| 39-40 | 35,0-111,0 |
Когда необходимо проведение анализа крови на эстриол?
- Обследование во время планирования беременности, если:
- будущей матери более 35 лет, и/или отцу – 45 лет;
- у мужчины или женщины есть родственники с хромосомными заболеваниями;
- у пары уже рождались дети с пороками развития;
- мужчина или женщина подвергались действию радиоактивного излучения, получали терапию цитостатиками, лучевую терапию;
- во время предыдущих беременностей у женщины было невынашивание.
- Показания к анализу во время беременности:
- угроза прерывания беременности;
- обнаружение патологических изменений во время ультразвукового исследования: гипотрофия (небольшие, не соответствующие сроку беременности размеры) плода, участки обызвествления в плаценте и др.;
- плановое исследование на 12-15 неделях беременности для оценки состояния плаценты и плода;
- переношенная беременность;
- синдром Дауна у плода;
- внутриутробная инфекция;
- уменьшение в размерах и снижение функции надпочечников плода;
- фетоплацентарная недостаточность – патологическое состояние, при котором нарушается функция плаценты.
Как осуществляется подготовка к анализу? Как берут материал на анализ?
Перед проведением анализа на эстриол специальной подготовки не требуется. Исследование проводится натощак – за 4 часа до него нельзя принимать пищу.
Для определения уровня эстриола у женщины берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
| Повышение | Снижение |
| Двойня, многоплодная беременность. | Угроза прерывания беременности. |
| Большие размеры плода. | Риск преждевременных родов. |
| Различные заболевания печени, при которых снижается её способность синтезировать белки. | Фето-плацентарная недостаточность. |
| Переношенная беременность. | |
| Анэнцефалия – отсутствие мозгового черепа и головного мозга у плода. | |
| Недоразвитие, снижение функции надпочечников у плода. | |
| Синдром Дауна у плода. | |
| Прием женщиной во время беременности некоторых лекарственных средств: препаратов гормонов коры надпочечников, антибиотиков. | |
| Внутриутробная инфекция. |
Прогестерон
Выработка прогестерона начинается примерно на 14-й день менструального цикла. За несколько дней она достигает максимума, а затем, к следующей менструации, снова снижается.
Прогестерон нужен для того, чтобы подготовить матку к имплантации оплодотворенной яйцеклетки. Он обеспечивает нормальное течение беременности.
Нормы содержания прогестерона в крови:

Когда необходимо проведение анализа крови на прогестерон?
- Отсутствие месячных и другие нарушения менструального цикла.
- Бесплодие.
- Дисфункциональные маточные кровотечения – кровотечения, которые не связаны с менструальным циклом.
- Оценка состояния плаценты – для этого анализ на прогестерон проводят во второй половине беременности.
- Перенашивание беременности, выявление причины.
Как осуществляется подготовка к анализу? Как берут материал на анализ?
Обычно анализ на прогестерон проводят на 22-23 день менструального цикла. Но иногда лечащий врач может назначить его в другие дни.
Подготовка к анализу:
- Сдавать кровь на прогестерон желательно утром, с 8.00 до 11.00.
- Анализ сдается натощак – за 8-14 часов до него нельзя есть. Воду пить можно.
- Если не удается сдать анализ утром, то можно позавтракать, а через 6 часов сдать кровь. В течение этого времени есть нельзя.
- Накануне нельзя употреблять жирную пищу.
Для проведения анализа берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
Лютеинизирующий гормон (ЛГ)
Основные эффекты лютеинизирующего гормона:
Нормы содержания ЛГ в крови:
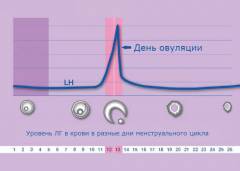
Когда необходимо проведение анализа крови на ЛГ?
- Ановуляция – патологическое состояние, при котором в середине месячного цикла не происходит овуляции – выхода яйцеклетки из яичника.
- Гирсутизм – избыточное оволосение, рост волос на теле у женщины по мужскому типу.
- Снижение либидо (полового влечения). Снижение потенции у мужчин.
- Увеличение интервала между месячными до 40 дней и более, либо их отсутствие.
- Дисфункциональные маточные кровотечения.
- Бесплодие – невозможность зачать ребенка в течение 6 месяцев и более, несмотря на регулярную половую жизнь без использования средств контрацепции.
- Преждевременное половое развитие или его задержка.
- Самопроизвольное прерывание беременности (невынашивание).
- Недоразвитие у женщины наружных и внутренних половых органов.
- Отставание в росте.
- Эндометриоз.
- Синдром поликистозных яичников.
- Контроль эффективности лечения гормональными препаратами.
Как осуществляется подготовка к анализу? Как берут материал на анализ?
Анализ крови на лютеинизирующий гормон обычно берут на 6-7 день после последних месячных.
Подготовка к анализу:
- За 3 дня – исключить интенсивные физические нагрузки, спортивные тренировки.
- Накануне – избегать жирной пищи, придерживаться легкой диеты.
- За 8-14 часов – ничего не есть. Обычно анализ сдают натощак в 8.00-10.00.
- За 3 часа до анализа – не курить.
При каких состояниях выявляется повышение и снижение уровня гормона?
Пролактин
Ночью содержание пролактина в крови максимально. Утром его уровень резко снижается, остается низким до позднего утра, а затем начинает постепенно повышаться.
Во время беременности выработка пролактина максимально нарастает к 20-25 неделям, после чего начинает снижаться.
Нормы содержания пролактина в крови:
| Пол/возраст | Нормы пролактина, мЕд/мл |
| Женщины: | |
| до 1 месяца жизни | 6,3-1995** |
| 1-12 месяцев | менее 628 |
| старше 1 года | 109-557 |
| Мужчины: | |
| до 1 месяца жизни | 78-1705** |
| 1-12 месяцев | менее 607 |
| старше 1 года | 73-407 |
**Такой большой разброс связан с тем, что содержание гормона в крови новорожденного ребенка максимально, а затем, к 1-му месяцу жизни, резко снижается.
Когда необходимо проведение анализа крови на пролактин?
- Боли в молочных железах, возникающие с определенной периодичностью.
- Галакторея – самопроизвольное выделение молока вне связи с грудным вскармливанием.
- Увеличение промежутка между месячными до 40 дней и более, либо их полное отсутствие.
- Мастопатия.
- Бесплодие.
- Хроническое воспаление в матке, яичниках, маточных трубах.
- Половой инфантилизм – недоразвитие наружных и внутренних половых органов.
- Переношенная беременность.
- Контроль функции плаценты.
- Гирсутизм – избыточное оволосение, рост волос на теле по мужскому типу.
- Болезненно протекающий климакс.
- Ожирение.
- Нарушение образования грудного молока во время грудного вскармливания.
- Остеопороз.
- Необходимость подбора эффективного лечения при низком уровне пролактина в крови.
- Снижение либидо, потенции.
- Гинекомастия – рост молочных желез, как у женщины.
Как осуществляется подготовка к анализу? Как берут материал на анализ?
Подготовка к анализу:
- За сутки – исключить перегревание (посещение сауны), половые сношения.
- За 8-14 часов – ничего не есть (можно лишь пить воду). Анализ сдают натощак, желательно это делать утром, между 8.00 и 11.00.
- За час – не курить.
- За 10-15 минут – расслабиться и постараться успокоиться. Стресс может повлиять на результат анализа.
Для определения уровня пролактина берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
Макропролактин
Когда необходимо проводить анализ на пролактин?
Исследование проводится в том случае, когда выявлено повышенное содержание в крови пролактина, обычно более 700 мЕд/л.
Как трактуют результат анализа крови на макропролактин?
| Результат | Пояснение |
| Повышенное содержание макропролактина в крови отсутствует. | После реакции связывания в крови остается менее 40% пролактина от исходного уровня. |
| Повышенное содержание макропролактина в крови сомнительно. | После реакции связывания в крови остается 40-60% пролактина от исходного уровня. |
| Выявлено повышенное содержание макропролактина в крови. | После реакции связывания в крови остается более 60% пролактина от исходного уровня. |
Определение уровня макропролактина проводится в дополнение к анализу крови на пролактин для уточнения результата и исключения ошибок.
Фолликулостимулирующий гормон (ФСГ)
Выделение ФСГ в кровь происходит скачками. Эти скачки продолжаются по 15 минут и происходят через каждые 1-4 часа. В это время уровень гормона в крови повышается в 2-2,5 раза.
Нормы содержания ФСГ в крови:
Когда необходимо проведение анализа крови на ФСГ?
- Бесплодие. Невозможность зачать ребенка в течение более чем 6 месяцев регулярной половой жизни без использования контрацепции.
- Снижение полового влечения, потенции (у мужчин).
- Удлинение менструального цикла до 40 дней и более, либо полное исчезновение месячных.
- Преждевременное половое развитие или его задержка.
- Невынашивание предыдущих беременностей.
- Отставание в росте.
- Дисфункциональные маточные кровотечения.
- Хронический воспалительный процесс в матке, яичниках, маточных трубах.
- Эндометриоз.
- Контроль эффективности лечения гормональными препаратами.
- Синдром поликистозных яичников.
Как осуществляется подготовка к анализу? Как берут материал на анализ?
Анализ крови на ФСГ проводится на 6-7 день менструального цикла.
Подготовка к исследованию:
- За 3 дня: исключить интенсивные физические нагрузки, спортивные тренировки.
- Накануне: соблюдать легкую диету, избегать жирной пищи.
- За 8-14 часов: не принимать пищу, разрешается только пить.
- За 3 часа: исключить курение.
- За 10—15 минут: постараться расслабиться, успокоиться.
Для исследования берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
Источник статьи: http://www.polismed.com/articles-issledovanie-zhenskikh-polovykh-gormonov-ehstrogeny.html
Норма ФСГ у женщин: за что отвечает гормон
Фолликулостимулирующий гормон (ФСГ, фоллитропин) – вещество, продуцируемое клетками гипофиза. Уровень ФСГ меняется в зависимости от фазы менструального цикла.
Заключение
- ФСГ – гормон, отвечающий за вызревание у женщины яйцеклетки и её выход из фолликула.
- Норма фоллитропина зависит от фазы менструального цикла.
- При его повышении консультацию врача нужно получить в самые короткие сроки.
- Медикаментозной корректировкой отклонений фоллитропина от нормы должен заниматься специалист.
За что отвечает фоллитропин: что это такое
Фолликулостимулирующий гормон вырабатывается клетками гипофиза. В организме женщины отвечает за вызревание яйцеклетки и овуляцию.
Анализ на фолликулостимулирующий гормон
Анализ на ФСГ назначается в следующих случаях:
- ранее половое созревание либо его задержка;
- снижение либидо;
- привычное невынашивание;
- нарушение менструального цикла;
- климакс (для подтверждения).
Для исследования требуется венозная кровь женщины. Оптимальным временем для забора биоматериала считаются шестые сутки от начала менструации.
Нормальный уровень
Норма фоллитропина у женщин фертильного возраста зависит от текущих суток менструального цикла.
| Сутки менструального цикла | Норма, мМе/мл |
| 1 – 13 | 3,5 – 12,5 |
| 14 – 15 | 4,7 – 25,0 |
| С 16 и до начала месячных | 1,7 – 8,0 |
С наступлением у женщины менопаузы норма ФСГ повышается до 150 мМе/мл.
Соотношение с ЛГ
Фолликулостимулирующий гормон «работает» в тесной связке с лютеинизирующим гормоном (ЛГ). Первый регулирует первую и вторую фазу менструального цикла, второй отвечает за его завершение.
Важно! Для зачатия и развития беременности необходимо поддержание определённого соотношения ФСГ и ЛГ.
Нормой для женщин фертильного возраста будет соотношение ЛГ к ФСГ как 1,3 – 2,5:1. Если уровень первого снижается до 0,5 и меньше, то это признак не вызревания яйцеклетки.
О чём свидетельствует понижение
Снижение показателя фолликулостимулирующего гормона по отношению к норме может быть признаком следующих патологий:
- синдром поликистозных яичников;
- нарушения в работе гипофиза;
- нехватка гонадолеририна;
- повышение пролактина;
- опухоли яичников, надпочечников;
- дефицит веса;
- повышенное содержание железа в крови.
Как повысить содержание
Медики рекомендуют пересмотреть привычный рацион. В меню необходимо включить:
- овощи зелёного цвета;
- морепродукты;
- морскую рыбу.
Необходимо нормализовать вес. Крайне желательно поправиться, чтобы он был максимально приближен к идеальному показателю.
При необходимости врач может назначить приём гормональных препаратов, способных привести показатели фоллитропина к физиологической норме.
Причины повышения
Физиологический фактор повышения показателя фолликулостимулирующего гормона – наступление менопаузы.
Но причинами могут выступать и патологические состояния:
- снижение функции яичников у женщин фертильного возраста;
- низкий овариальный резерв яичников;
- синдром Тёрнера;
- хроническая форма алкогольной зависимости;
- эндометриоз;
- кистозные образования в яичниках.
Как снизить количество
Существует ряд рекомендаций, позволяющих понизить уровень фоллитропина:
- Из рациона необходимо исключить масла растительного происхождения, жирную морскую рыбу, алкоголь.
- Нужно избавиться от избыточного веса. В этом поможет соблюдение принципов диетического питания.
- Надо практиковать ежедневные посильные физические нагрузки.
Медикаментозной корректировкой уровня гормона должен заниматься специалист.
Когда обратиться к врачу
Если исследование крови на уровень ФСГ показало его повышение, то на приём к врачу необходимо записаться сразу.
В случае когда показатель оказался сниженным, нужно провести повторный анализ крови. И только если второе исследование подтвердило предыдущие результаты, нужно записаться на приём к специалисту.
Источник статьи: http://endometriy.com/him/bel/fsg
Фсг гормон и сахар
Что такое фолликулостимулирующий гормон и какой его нормальный уровень в женском организме?
Фолликулостимулирующий гормон (ФСГ) это вещество, отвечающее за половую зрелость человека и его способности к размножению. В женском организме этот гормон отвечает за стимуляцию фолликула, который образует эстрогены, а у мужчин – помогает создавать сперматозоиды. Далее рассмотрим что это такое детально.
Подробнее о гормоне
Фолликулостимулирующим гормоном является вещество, вырабатываемое в гипофизе. В женском организме он является одним из необходимых веществ для обеспечения созревания яйцеклетки и овуляции. В области головного мозга именно гипофиз секретирует фоллитропин, а гипоталамус – контролирует. По организму это вещество распространяется по кровотоку, так и достигает своей цели – яичников.
После того, как процесс созревания фолликула заканчивается, под действием фоллитропина наступает овуляция – яйцеклетка выходит из фолликула. После этого наступление беременности становится возможным.
Когда назначается анализ
Для того чтобы определить уровень ФСГ необходимо сдать анализ крови и вены. Перед процедурой за 2-3 часа нельзя принимать пищу. Из питья можно употреблять только чистую воду. Отказаться следует и от курения. За сутки до анализа рекомендуется исключить физические нагрузки, стрессовые ситуации и нервное напряжение.
Показания к забору крови для определения уровня гормона:
- Раннее половое созревание.
- Задержка полового созревания.
- Лечение бесплодия.
- Нарушения менструального цикла.
- Климакс (менопауза).
Для того чтобы получить максимально точный результат необходимо проводить диагностику через 6 суток с начала менструации. В этот период показатели ФСГ достигают максимального уровня.
Нормы гормона
В организме каждого человека присутствует фолликулостимулирующий гормон: норма у женщин и у мужчин различна. Необходимость в определении его количества возникает при выявлении проблем, связанных с работой репродуктивной системы человека. При расшифровке результатов анализа возникает сложность, так как показатели этого гормона в крови постоянно варьируются. На его уровень могут повлиять даже такие факторы, как время суток и эмоциональное состояние!
Уровень гормона в крови постоянно изменяется
Даже для детей показатели этого гормона являются относительными. Повышение уровня фоллитропина наблюдается сразу же после рождения. Затем происходит его резкое падение: у мальчиков в возрасте 6 месяцев, а у девочек – в 1-2 года. Увеличивается количество гормона в организме и в период полового созревания. Выделяется фолликулостимулирующий гормон отдельными «Эфирами»: 1 раз за 3-4 часа.
- Для девочек – 1 год (1,8-20,3 мЕд/мл), 2-5 лет (0,6-6,2 мЕд/мл), 7-12 лет (4-5 мЕд/мл).
- Для взрослых женщин – от 2,45 до 9,47 мЕд/мл (на 1-14 день менструального цикла), от 3,0 до 21,5 мЕд/мл (на 14-15 день от начала менструации), от 1,0 до 7,0 мЕд/мл (на 15 день менструального цикла), от 25,8 до 134,8 (в период пременопаузы), от 9,3 до 100,6 мЕд/мл (в период постменопаузы).
Подробнее об уровне у женщин
Фолликулостимулирующий гормон fsh – норма, которого для женщины, варьируется в зависимости от менструального цикла и возраста. Данный показатель является очень важным. С его помощью можно определить целый ряд проблем со здоровьем. В норме концентрация гормона увеличивается только при пременопаузе. При этом имеет место истощение фолликулярного аппарата яичников и понижение эстрадиола.
Повышение показателя
Фолликулостимулирующего гормона норма у женщин в организме одинакова. Уровень гормона может быть повышен в следующих случаях:
- При опухоли гипофиза и сбоях менструального цикла.
- При лишнем весе и бесплодие.
- При воспалительных процессах в малом тазу.
- При гормональной терапии и алкоголизме.
- При плохой работе яичников и олигоменорее.
Превышен уровень гормона при наличии кист, а также после воздействия рентгеновского излучения.
Понижение уровня
Понижение фолликулостимулирующего гормона возникает при скудных менструациях или при отсутствии овуляции. Если в результате анализа уровень гормона понижен, то лабораторное исследование назначается повторно. Если показатели все равно низкие, то речь идет о нарушении функционирования гипофиза или нарушении работы гипоталамуса.
Пониженный уровень гормона свидетельствует о сбоях со стороны яичников
Недостаточное количество фолликулостимулирующего гормона указывает на сбои со стороны яичников и указывает на сбои менструального цикла. Уровень ФСГ уменьшается также при гемохроматозе, синдроме Каллмана и Шихана, при новообразованиях в яичниках, анорексии и голодании.
Недостаточный гормональный уровень отмечается у тех женщин, которые принимают анаболики, гормональные контрацептивы и фенотиазины.
Если фоллитропин меньше нормы, то в организме отмечаются следующие изменения:
- Снижается сексуальное влечение.
- Уменьшается рост нательных волос.
- На лице появляется много морщин.
- Атрофируются детородные органы.
- У детей замедляется половое созревание.
Взаимосвязь с другими веществами
Чаще всего колебания фоллитропина отмечаются при повышении концентрации эстрогена. Это может увеличивать концентрацию ЛГ (лютеинизирующего гормона). В свою очередь высокий уровень последнего показателя приводит к тому, что в организме женщины снижается выработка фолликулина. Если в результатах проведенного анализа крови отмечается низкий ФСГ и пролактин, то это чревато гипоплазией половых органов и уменьшением объема молочных желез. Если не предать этому значения и вовремя не принять мер, то существуют большие риски развития аффективного биполярного расстройства. Недостаток такого гормона, как пролактин, оказывает негативное воздействие на общее состояние женского организма.
Когда понижается уровень фоллитропина в организме женщины, происходит развитие синдрома поликистозных яичников. Это в первую очередь становится причиной развития бесплодия. При этом повышен уровень эстрогена, от чего некоторые фолликулы вообще не созревают. Гипофиз в этом случае не в состоянии выработать пролактин в достаточном количестве.
Когда гормон в организме повышен, происходит развитие маточных кровотечений. В менопаузе подобные изменения чреваты возобновлением менструаций.
При повышенном уровне гормона возможны маточные кровотечения
Гормональный баланс в женском организме
Для определения состояния гормонального фона женского организма необходимо знать, какие пропорции веществ в крови являются нормой. В период менструации соотношение других веществ с фоллитропином изменяется и его доля должна превышать концентрацию ЛГ. В фолликулярной фазе лютеинизирующий гормон должен наоборот быть выше фоллитропина.
В период полового созревания нормой является соотношение 1:1. С возрастом ЛГ становится выше (1,5:1). К концу цикла уровень этого гормона не должен быть более 2. В противном случае речь идет о наличии отклонений.
Как нормализовать уровень гормонов?
Регулировать выработку гормонов в организме женщины можно с помощью медикаментов или же иных вспомогательных мер, например, коррекции рациона. Не стоит делать поспешных выводов и заниматься самолечением. При появлении каких-либо отклонений от нормы следует проконсультироваться с врачом. Специалист проведет комплексное обследование и выяснит причины гормонального дисбаланса. Только опытный врач может назначить безопасную и эффективную терапию, направленную на коррекцию гормонального статуса женского организма.
Снижаем до нормы
Для понижения уровня фоллитропина необходимо первым делом выяснить причину патологических изменений в организме. Если уровень повышен из-за рентгеновского излучения, то принимать никаких мер не нужно, т. к. организм восстановится самостоятельно уже через 6-12 месяцев.
Если причина повышения гормонального уровня заключается в другом, то возникает необходимость в ее устранении. После проведения адекватной терапии первичного патологического процесса происходит автоматическое снижение количества фолликулостимулирующего гормона в организме женщины.
Повышаем
Для увеличения количества фоллитропина в организме проводится коррекция питания. Нет менее легкого способа сделать это, как повысить в рационе морепродукты и женьшень. В больших количествах в меню рекомендуется включить продукты, содержащие натуральные жирные кислоты. Обязательно принимаются меры для нормализации веса, проводится массаж нижней части живота и принимаются меры для уменьшения стрессовых ситуаций.
Для стабилизации уровня гормона рекомендуется откорректировать питание
Для повышения общего гормонального статуса необходимо нормализовать баланс такого гормона в организме, как пролактин. Для того чтобы повысить пролактин, в качестве комплексного решения проблемы, необходимо пройти курс лечения препаратами группы агонисты дофамина. Эти препараты нормализуют уровень гормона в организме, что способствует восстановлению общего гормонального статуса.
Фолликулостимулирующий гормон fsh норма для женщины, которого играет очень большую роль, вырабатывается в организме самостоятельно. От него зависит детородная функция, поэтому не стоит оставлять без внимания симптомы, которые указывают на нарушение его уровня, особенно, если он повышен.
Что это такое ФСГ: норма у женщин
Многие пациентки страдают бесплодием. Для того чтобы забеременеть рекомендуется пройти ряд анализов, в результате которых можно определить, есть ли изменения на гормональном фоне, выделяется фолликулостимулирующий гормон.
Когда выявляется ФСГ норма у женщины, это означает нормальное состояние. Но в ряде случаев пациентки обращаются совершенно с другой проблемой.
Общие понятия
Фолликулостимулирующий гормон (ФСГ) – активное вещество биологического характера, которое подлежит синтезированию и выработке секреции в передней гипофизной доли.
Этот гормон производит важную функцию в организме женщин, он стимулирует правильное выполнение работы половых желез.
Во время переходного возраста при половом созревании этот показатель резко возрастает.
Во взрослом состоянии женщины уровень гормона колеблется только во время менструаций. Когда яйцеклетка в очередной раз не оплодотворяется, внутри матки происходит обратное преобразование, что провоцирует ежемесячные кровяные выделения.
При пременопаузе и в состоянии менопаузы в организме женщины отмечается, что гормон ФСГ повышен. Ненормальное содержание показателей гормонов в крови становится причиной многих проблем для женщины. Поэтому требуется знать ФСГ гормон – что это такое и на что он влияет.
За что отвечает ФСГ
Женский гормон стимулирует выработку и полноценное созревание мешочков, в которых содержатся яйцеклетки именуемые фолликулами.
Одновременно с двумя другими составляющими, такими как пролактин и лютеинизирующий гормон, ФСГ выполняет определенные функции. Следует выделить, за что отвечает данный гормон у женщин:
- Контролирует развитие половых признаков у женского пола – увеличение молочных желез, изменение малого таза в костном строении при взрослении;
- Производит ежемесячную менструацию.
- Налаживает цикл кровяных выделений.
- Осуществляет овуляцию.
- Активизирует процесс развития эстрогенов.
- Способствует оплодотворению яйцеклетки и правильное протекание периода вынашивания плода.
Фолликулостимулирующий гормон осуществляет регуляцию процесса увеличения численности эстрогенов, в основном за счет преобразования тестостерона.
Анализ ФСГ
Для того, чтобы определить объем фоллитропина в организме, необходимо сдать анализ ФСГ. Для определения показателя требуется лаборанту взять кровь из вены пациента.
Перед осуществлением процедуры за 2-3 часа запрещено употреблять еду и жидкость, кроме чистой кипяченой воды, а также курить.
За день до предполагаемого забора крови не следует подвергаться физическим нагрузкам. Не стоит чрезмерно волноваться, участвовать в стрессовых ситуациях или испытывать нервное напряжение.
Анализ рекомендуется проводить в следующих ситуациях:
- выявление раннего полового созревания у подростков или, наоборот, задержка развития;
- наступление климакса (менопаузы);
- снижение сексуального влечения к противоположному полу;
- невынашивание беременностей;
- отсутствие ежемесячных выделений и овуляции;
- неправильное функционирование матки и кровотечения, спровоцированные данным процессом;
- возникновение длительно протекающих воспалений внутри половых органов;
- рост внутреннего эндометрия в полости матки;
- негативные изменения в менструальном цикле.
Для выявления фоллитропина обследование проводится в определенные дни наступления менструации. Оптимальный период для забора материал – 6 день от момента начала очередного кровяного выделения.
ФСГ норма у женщин
Фолликулостимулирующий гормон достигает своей максимальной отметке при заборе анализа в пиковый момент менструальных выделений и может достигать 25,0 мМе/мл. При этом минимальный уровень фоллитропина опускается до 1,7 мМе/мл после наступления овуляции.
В детском возрасте, до момента полового созревания у девочек норма фоллитропина варьирует на показателях 1,7-4,0 мМе/мл. При начале пубертатного периода показатель подлежит изменению.
Уровень нормализуется только через год после наступления первых месячных у молодой девушки.
При нормальном уровне показателей выделяется ФГС норма у женщин, находящихся в половозрелом возрасте, активно занимающихся половой жизнью:
- 1-14 день менструального цикла – от 3,5-3,7 до 12,5 мМе/мл;
- 14-15 сутки (во время наступления овуляции) – от 4,7 до 25,0 мМе/мл;
- 16-28 день (постепенное завершение цикла) – 1,7-8,0 мМе/мл.
С возрастом показатель фоллитропина повышается и может достигать 150 мМе/мл. Этот момент наступает при проявлении менопаузы у женщины.
Соотношение ЛГ и ФСГ
Фолликулостимулирующий гормон не один показатель, способный регулировать половую систему и выполнение репродуктивной функции у женского пола. Равнозначным по величине выявляется лютеинизирующий гормон (ЛГ). Разница между этими двумя составляющими одного целого заключается в том, что ФСГ регулирует менструальный цикл в первые 2-е недели, а ЛГ в последующие дни.
Правильное соотношение ЛГ и ФСГ необходимо для зарождения в организме женщины новой жизни, для наступления беременности.
Для того, чтобы определить возможность женщины забеременеть, выявить собственную фертильность, рекомендуется пройти обследование и выявить показатель обоих важных составляющих единой системы в крови.
Только после этого можно будет определить их соотношение друг к другу. Для пациентки в полном расцвете сил нормальное соотношение ЛГ и ФСГ значится на уровне 1,3-2,5:1. Если значение ЛГ снижается, ниже 0,5, это свидетельствует о неправильном созревании или нарушениях в процессе созревания яйцеклетки.
В противном случае, значительное увеличение ЛГ ведет к выявлению синдрома поликистозных яичников.
Низкий ФСГ у женщин
После того, как выявлен низкий ФСГ у женщин, рекомендуется углубленно изучить сложившуюся ситуацию. Снижение выделяемой секреции гормона чаще всего приводит к отсутствию функционирования женских желез. Ставится диагноз гипогонадизм. Процесс сигнализирует об остановке репродуктивной функции, выявляется бесплодие у диагностируемой пациентки.
Но обнаружение низкого ФСГ у женщин не всегда обозначает плохие анализы. В большинстве случаев женский организм мог подвергаться негативным факторам, которые и спровоцировали выявление данных чисел.
Стимулировать снижение гормона могут следующие причины:
- прием лекарственных медикаментов (оральной контрацепции, стероидов анаболического типа, глюкокортикостероидов, противосудорожные вещества);
- наступление беременности;
- происходящими патологическими процессами (киста яичников, избыток пролактина, киста).
Раньше времени переживать не стоит, врач посоветует повторно пройти обследование, а также пройти ультразвуковое обследование брюшной полости и органов малого таза. После проведенных обследований при выявлении уменьшенных показателей, необходимо выполнять некоторые рекомендации, как повысить ФСГ у женщин.
Как повысить ФСГ у женщин
Чтобы повысить уровень гормонов до нормального и провести анализ при очередных месячных требуется следовать правилам, способствующим выравниванию уровня гормонов.
Выделяют два способа, как повысить ФСГ у женщин:
- Сбалансировать питание, принимать только полезные и питательные продукты. Отказаться от любых диет и голодания. Насытить организм пищей, приводящей в норму все женские показатели, к таким продуктам относятся – авокадо, морская капуста, морская рыба, семечки, грецкие орехи.
- Введение медикаментозных препаратов гормонального характера. Эти препараты способствуют выравниванию уровня гормонов и помогают забеременеть. К таким средствам относятся: Дюфастон, Прегнил, Пурегон, Хорагон, Меногон.
Дополнительно рекомендуется полноценно отдыхать, разграничить время для отдыха и работы. Гнать из головы плохие мысли, радоваться каждому мгновению, избегать стрессовых ситуаций для душевного равновесия.
Стоит заняться спортом, но не перетруждать себя. Обязательно необходимо проводить массаж нижней части живота и следить за функционированием пищеварительных органов.
Повышение ФСГ
Если выявляется, что гормон ФСГ повышен – это значит, что у представительницы женского пола преклонного возраста наступает менопауза. В случае, если женщина находится в репродуктивном возрасте, изменения не являются нормальными, следует искать причину проблемы.
Рост уровня гормона в некоторых случаях означает:
- выявление преждевременной недостаточности яичников;
- низкий резерв яичников, что символизирует преждевременное старение женских органов;
- синдром Тернера;
- отсутствие внутренних органов или их неполадки из-за алкогольной зависимости или прохождения химиотерапии;
- определенные формы активного гепатита хронического протекания.
Практически все ситуации связаны с репродуктивной функцией пациентки и существенно отражаются на ее возможности забеременеть. Для устранения этих проблем следует искать первоначальные причины высокого ФСГ.
Способствовать повышению показателя может некоторые действия пациентки. Выделяют следующие причины возникновения повышенного уровня обследуемого гормона:
- Прием лекарственных препаратов для лечения язвы, применение противогрибковых средств, ввод противодиабетических медикаментов. Стимуляторами сбоя становятся противопаркинсонические вещества, а также длительное применение витамина В.
- Хроническое алкогольное опьянение.
- Длительное протекание тяжелых заболеваний, провоцируемых инфекциями и вирусами.
Для того, чтобы нормализовать данное состояние следует обратиться к врачу за консультацией и рекомендациями, как снизить ФСГ до нормального уровня.
Как снизить ФСГ
Для того, чтобы понизить выявленный уровень обследуемого гормона, как и в случае с пониженными цифрами, рекомендуется нормализовать питание. Необходимо отказаться полностью от растительного масла, убрать из питания рыбу, жирных сортов.
Следует огранить свой организм от употребления алкоголя. Повышенная масса тела также негативно воздействует на выявленные норма. Поэтому стоит заняться своим здоровьем и привести тело в нормальную весовую категорию.
Стоит заняться активными видами спорта. Можно проконсультироваться с квалифицированным диетологом и подобрать результативную диету для уменьшения весовой категории.
Высокий ФСГ и беременность
Гормоны женского организма изучены крайне мало. Повышенный показатель – это прежде всего ненормальная психологическая обстановка и неправильный образ жизни. Спонтанная беременность при повышенных показателям осуществляется крайне редка, и в большинстве случаев плод оказывается нежизнеспособным.
Для нормализации уровня гормонов следует обращаться к квалифицированному врач-репродуктологу или прибегать к искусственному оплодотворению.
Но перед тем как прийти на процесс оплодотворения женщина должна пройти курс терапии медикаментозными средствами. Последние искусственно стимулируют понижение гормона ФСГ, что позволит успешно провести овуляцию и оплодотворить яйцеклетку.
Видео: Фолликулостимулирующий гормон (ФСГ)
Таким образом, гормональный фон для женского организма очень важен. Отвечает ФСГ за репродуктивную функцию. Поэтому любой результат отличающийся от нормы не несет положительного воздействия на общее состояние девушки. Для наступления желаемой беременности рекомендуется пройти обследование и пролечиться.
Низкокалорийная диета и гормональные механизмы.
Ограничение калорийности питания вызывает изменения уровня ряда гормонов и нейромедиаторов и чем ниже процент жира в организме, тем быстрее запускается вся цепочка (показанный процесс более или менее сделан широкими мазками, для общего понимания процессов):
— падает уровень гормона, стимулирующего образование и секрецию гормонов щитовидной железы, лютеинизирующего гормона и фолликулостимулирующего гормона (ТТГ, ЛГ и ФСГ соответственно) —>
— снижается уровень гормонов щитовидной железы и тестостерона (эстрогена) —>
— cнижается уровень фактора, высвобождающего гормон роста (соматокринин) —>
— происходит негативное воздействие на секрецию гормона роста —>
— снижается активность симпатической нервной системы, что, вместе с падением уровня гормонов щитовидной железы, значительно снижает скорость метаболизма —>
— уровень кортизола поднимается, усиливаются голод и аппетит;
— происходят изменения уровней лептина, грелина, пептида YY, кортиколиберина (кортикотропин-рилизинг-гормон) (и ряда других гормонов) —>
— падает лептин (меньше жира в клетке, меньше вырабатывается лептина), падает дофамин (отвечает за удовольствие) —>
— вырабатывается нейропептид Y (который вырабатывается в условиях голода, т.е. меньше лептина — больше нейропептида Y, т.е. мозг дает команду «жрать»).
Эти изменения «говорят» мозгу, что еды недостаточно, что в итоге вызывает изменения нейромедиаторов, стимулирующих определенное количество негативных адаптаций. Этот процесс конечно занимает некоторое время, и происходит не мгновенно, то есть имеется определенный промежуток между изменениями всех этих гормонов и реакцией организма.
На фоне всего происходящих изменений происходит множество других адаптационных процессов, например:
— падение уровня лептина непосредственно воздействует на метаболизм в печени, скелетных мышцах и клетках, главным образом в худшую сторону;
— тестостерон связывается с андроген связывающим глобулином и снижается уровень свободного тестостерона (это в дополнение к тому, что уровень тестостерона вообще снижается);
— снижается уровень инсулина (который является анти катаболическим гормоном и препятствует расщеплению мышц);
— повышаются уровни кортизола (кортизол усиливает расщепление белка и стимулирует в печени производство глюкозы из белка);
— истощение запасов энергии в мышцах препятствует синтезу белка, хотя и способствует окислению жиров;
— синтез белка замедляется и ускоряется его расщепление, что приводит к утрате мышц;
— возросший уровень жирных кислот в крови способствует усвоению печенью гормона Т4 (тироксин, «пассивная» форма гормона щитовидной железы), а также происходят изменения в процессе конвертации Т4 в Т3 (в «активную» форма гормона, трийодтиронин) в печени —> снижается уровень гормона Т3 в крови —> возрастание уровня жирных кислот в крови вызывает в тканях резистентность к гормону щитовидной железы.
— растут уровни кортиколиберина —> падает уровень лютеинизирующего гормона и фолликулостимулирующего гормона — ТТГ, ЛГ и ФСГ (стимулирующих образование и секрецию гормонов щитовидной железы) —> также снижается уровень гормонов щитовидной железы и тестостерона (эстрогена) —> снижается секреция гормона роста (соматокринина) —> снижается активность симпатической нервной системы, изменения в обменных процессах в печени также негативно воздействуют на превращение гормона роста в инсулиноподобный фактор роста —> и тд и тп —> как результат метаболизм замедляется.
Хронически поднятый на диете кортизол, по мимо того, что он задерживает воду, еще вызывает резистентность к лептину .
Спустя 3-4 дня, на диете падает активность нервной системы – происходит замедление метаболизма.
ВСЕ ЭТИ АДАПТАЦИОННЫЕ ИЗМЕНЕНИЯ СЛУЖАТ ДВУМ ОСНОВНЫМ ЦЕЛЯМ:
ПЕРВАЯ: это замедление скорости сжигания жира, что должно позволить вам выжить как можно дольше. Для этого организм также снижает все виды активности, требующие затрат энергии. Это включает в себя синтез белка, репродуктивную и иммунную функции; потому что в этих функциях нет никакого толку, когда вы умираете от голода. Все эти гормональные изменения, начинающиеся с падения уровня лептина, и являются основными причинами того, почему мужчины утрачивают сексуальное влечение (и возможности), а у женщин прекращаются менструации, когда они достигают очень низкого процента жира/или сидят на жесткой диете.
ВТОРАЯ: главная для вашего организма, заключается в том, чтобы как можно скорее пополнить запасы жира, когда калории снова будут доступны. Замедление скорости обмена веществ и улучшение способностей к накоплению жира объединяются, чтобы способствовать возвращению жировых отложений, когда вы снова начинаете есть. Комбинация сигналов, посылаемых лептином, грелином, инсулином, глюкозой и массой других гормонов (холестокинин, глюкагоноподобные пептиды 1 и 2, бомбезин и многих других) превращается в голод и аппетит. Эти изменения вызывают повышение того и другого: вы постоянно голодны и постоянно думаете о еде.
Как «подручными» методами определить снижение метаболизма и даже (возможно) уровня его снижения?
I. Можно предварительно пытаться ориентироваться на показания вегетативной нервной системы, а конкретно симпатической и парасимпатической (симпатическая нервная система отвечает за усиление обмена веществ, повышает возбудимость большинства тканей, мобилизует силы организма на активную деятельность; парасимпатическая нервная система способствует восстановлению израсходованных запасов энергии, регулирует жизнедеятельность организма во время сна). Если активность симпатической системы падает, а парасимпатической наоборот, то скорее всего значит происходит замедление обмена веществ.
Из книги Нестеровского Е.Б. «Проявление симпатических и парасимпатических функций вегетативной нервной системы» «Что такое аутотренинг» — Москва: Знание, 1984 — с.96
II. Определить текущее состояние метаболизма можно как по температурным текущим показаниям (где то снижение 0,5-0,6 градусов по цельсию = 10% снижения метаболизма . нижняя планка, скорее всего не ниже 35.5C (это как раз и будет — 20%) . ниже 35 градусов по цельсию это уже патологические изменения в сторону летального исхода). (соответствующее исследование Rising R1, Keys A, Ravussin E, Bogardus C. Concomitant interindividual variation in body temperature and metabolic rate. Am J Physiol. 1992 Oct;263(4 Pt 1):E730-4.)
[ [СПОЙЛЕР] Краткий список анализов для лаборатории ] Для получения предварительной условно полной картины, обычно сдают так:
ЛГ, ФСГ, Тобщ, Е2, ПРЛ, Прогестерон, ГСПГ.
ТТГ, Т3общ и Т4 общ.
ОАК.
ЛПВП, ЛПНП, ЛПОП, Холестерин, Триглицериды.
Глюкоза, Гликированный гемоглобин.
ЛГ, ФСГ и ГСПГ сдаются опционно, в принципе достаточно только тестостерон. Просто, если с ним что-то не так, то по ЛГ и ФСГ можно установить причину. А по ГСПГ можно определить, сколько из общего количества тесто у вас в крови плещется несвязанного (свободного) тестостерона. Если есть сложность в похудении при наличии всех условий, то к Т3 и Т4, для более точной картины, нужно еще сдать ТТГ. В довесок к тестостерону, сдают ЛГ и ФСГ, чтобы «если что» не бежать и опять не досдавать. А это — время, дополнительные деньги за взятие биоматериала, и лишние дырки в вене.
1). Биохимия крови (ее в принципе особо часто делать смысла нет .. если все в организме в порядке .. т.е. где то раз в полгода сдают), и то не всё:
— мочевину в крови, чтоб определить усваиваемость белка;
— АСТ, АЛТ, билирубин — узнать состояние печени;
— протромбиновый индекс, ЛПНП, ЛПВП — чтоб обезопасить себя от бляшек и тромбов в кровеносных сосудах.
2). Перед диетой на похудение лучше сдать на гормоны (правильнее сдавать анализы перед началом диеты и пару раз во время нее):
2.1. Тестостерон (общий). Не должен заваливаться очень сильно от начального значения (до диеты)
2.2. Лептин. Не должен заваливаться очень сильно от начального значения (до диеты)
2.3. Кортизол. Не должен заваливаться очень сильно от начального значения (до диеты)
2.4. Свободный T4, свободный T3, смотреть их отношение: низкий уровень T3 при высоком T4 говорит о плохой конвертации T4 в T3. Кушать T4 при этом бесполезно.
2.5. Эстрадиол. Оптимальный уровень для жиротопа должен находиться в нижней половине референсных значений. (для мужчин: на условно высоком эстрадиоле хорошо растить мясо, но уровень должен быть скорее чуть выше средних показателей референсных значений).
2.8. До кучи к тестостерону и прочим гормонам репродуктивной группы (ну как я понимаю, что до кучи) можно сдать: лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ), связывающий половые гормоны (ГСПГ).
Рекомендации по сдаче анализов для женского «полу» (взято отсюда):
— Лютеинизирующий гормон (ЛГ), сдается натощак, на 2-5 день от начала менструального кровотечения. За 3 дня до взятия крови необходимо исключить спортивные тренировки. За 1 час до взятия крови — исключить курение;
— ФСГ, сдается на 2-5 день от начала менструального кровотечения (это 1 фаза цикла) при 28 дневном цикле;
— Тестостерон, сдается на 2-5 день от начала менструального кровотечения (это 1 фаза цикла) при 28 дневном цикле;
— Свободный тестостерон, сдается натощак;
— Прогестерон, сдается натощак, на 22—23 день менструального цикла;
— Эстрадиол, сдается на 2-5 день от начала менструального кровотечения (это 1 фаза цикла) при 28 дневном цикле;
— Пролактин, сдается за день до исследования исключить половые контакты и тепловое воздействие (сауну, горячую ванну), за 1 час — исключить курение. Так как на уровень пролактина большое влияние оказывают стрессовые ситуации, желательно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение, принятие спиртных напитков. Кровь на пролактин необходимо сдавать не ранее, чем через 3 часа после пробуждения. Перед процедурой следует отдохнуть 10—15 минут в приемной, успокоиться.
* ЖЕЛАТЕЛЬНО ПРОЙТИ УЗИ ОРГАНОВ ТАЗА ПРИ НАЛИЧИИ КАКИХ-ЛИБО ОТКЛОНЕНИЙ ПО ДАННЫМ АНАЛИЗОВ.
Взаимодействие основных гормонов (кликаем на картинку для полноразмерного формата).
Фолликулостимулирующий гормон. Норма у женщин, что значит повышен, понижен, как лечить
Биологически активное вещество, играющее одну из важнейших ролей в организме женщины — это фолликулостимулирующий гормон. В случае наблюдения отклонения его от нормы происходят патологические процессы в органах, ведущие к бесплодию, утрате либидо, появлению тяжелых болезней.
Что такое ФСГ?
Гонадотропный гормон, вырабатываемый наружной частью гипофиза и плацентой, основная функция которого заключается в регулировании процессов работы половых желез у женщин (яичников), называется фолликулостимулирующим (ФСГ). Вещество представляет собой гликопротеин (двухкомпонентный белок) с молекулярной массой приблизительно 30 кД.
ФСГ продуцируется наряду с ЛГ (лютеинизирующим гормоном), является незаменимым компонентом для нормальной деятельности половой системы.
Значение фоллитропина в организме у женщины в следующем:
- нормализация синтеза эстрогенов;
- влияние на выработку и созревание фолликулов;
- регулирование процессов овуляции;
- защита и сохранение незрелых яйцеклеток (овоцитов);
- оптимизация выработки стероидных половых веществ.
Когда необходимо сдавать кровь на ФСГ
Проведение клинических исследований крови на гонадотропины назначается в случаях:
- не наступления желаемой беременности;
- невозможности выносить ребенка в результате выкидышей и замираний плода;
- при наблюдении расстройств в месячных циклах;
- когда существуют нарушения в росте и половом развитии у детей;
- для диагностики появления расстройств после гормональной терапии;
- при обнаружении врожденных болезней (хромосомных);
- с целями оценки состояния менопаузы.
Концентрация гормона увеличивается к середине цикла и уменьшается к его концу, поэтому в зависимости от целей исследования, анализы могут назначаться врачом гинекологом или эндокринологом в следующие сроки:
- проведение теста на 3-5 день от начала месячных – определение наличия гормона;
- на 5-8 день от менструации – контролируются возможности роста вещества до необходимого уровня.
Если клинические исследования проводятся с целью выявления причин бесплодия, то важно учитывать соотношение ФСГ и ЛГ, от которого напрямую зависит зачатие.
Подготовка к анализу
Все анализы на исследования гормонального фона требуют предварительной подготовки:
- Врач выясняет сроки сдачи биоматериала на основании имеющихся данных анамнеза.
- При согласовании с врачом за 2 дня до анализа прекращается прием гормональных средств.
- За 1 день до процедуры рекомендуется избегать тяжелых физических нагрузок, обходить стороной стрессовые ситуации.
- За 12 часов до взятия биоматериала следует воздержаться от курения, употребления алкоголя.
- Противопоказаниями к проведению исследования является наличие заболеваний в острой фазе.
Как проходит анализ на ФСГ
Фолликулостимулирующий гормон (норма у женщин зависит от периода месячного цикла) выявляют иммунохимическим методом анализа.
Срок готовности результатов, как правило, 1 день, однако это зависит от методов исследования, применяемых в конкретной лаборатории:
- Сдача биоматериала проходит в утреннее время строго натощак.
- До начала процедуры можно пить только негазированную воду.
- Перед сдачей анализа рекомендуется провести 15 мин в покое.
- Для исследования кровь берется с вены.
Норма ФСГ у женщин по возрасту
Нормальный уровень гормонов гонадотропинов зависит от возрастных факторов и сроков менструального цикла. Согласно возрасту колебания усредненных значений фоллитропина сведены в таблицу.
| Возраст | Показатели, мМЕ/мл |
| 1-5 лет | 0,2 — 11,1 |
| 6-10 лет | 0,3 — 11,1 |
| 11-13 лет | 2,1-11,1 |
| С момента наступления половой зрелости показатели различаются по фазам цикла, но находятся в пределах | 1,7 — 21,5 |
| От 45 лет (с момента наступления менопаузы) | 18-134,8 |
Изменения ФСГ в зависимости от фазы менструального цикла
Повышение ФСГ происходит с возрастом и со стартом менструации. 
Менструальная фаза с 1 по 6 день
С 1 дня месячного цикла наблюдается рост и развитие фолликулов, из-за чего уровень фоллитропина постепенно повышается. Нормальными в данный период являются значения от 3,5 до 12,5 мМЕ/мл.
Фолликулярная фаза с 3 по 14 день
С развитием фолликулярной фазы (3-14 день) концентрация ФСГ постоянно увеличивается. Для того чтобы увидеть разницу изменений показателя (прирост) следует провести сдачу анализов в динамике через 2-3 дня. При этом нужно учитывать, что гормон поступает в кровь неравномерно, а импульсными порывами через каждые 1-4 часа, процесс синтеза составляет около 15 мин.

фолликулостимулирующего гормона меняется в зависимости от фазы менструального цикла
Показатель нормы в фолликулярную фазу остается прежним от 3,5 до 12,5 мМЕ/мл.
Овуляторная фаза с 13 по 15 день
Пиковое значение фоллитропина достигается в овуляторный период после прохождения, которого его концентрация постепенно снижается. Явление объясняется тем, что в фазу овуляции происходит созревание яйцеклетки с последующим выходом ее из придатков. Фолликул, достигший на момент овуляции максимальных размеров (наибольший), разрывается, образуя «желтое тело».
Значение ФСГ в данный период может колебаться в пределах 4,7-21,5 мМЕ/мл.
Лютеиновая фаза с 15 дня до начала месячных
Фолликулостимулирующий гормон, норма у женщин в лютеиновую фазу которого достигает своего минимального значения, начинает угасать под воздействием усиленного продуцирования биологически активных веществ «желтым телом», образующегося из лопнувшего фолликула. Так если произошло оплодотворение, то матка готовится к беременности, а если нет, то заканчивается менструальный цикл.
Нормальными значениями в данный период ФСГ считается от 1,7 до 7,7 мМЕ/мл.
ФСГ при беременности
При оплодотворении яйцеклетки и с наступлением беременности функции яичников начинают постепенно угасать. Такие процессы необходимы для успешного вынашивания плода. Концентрация фоллитропина в это время снижается, порой до очень низких значений или незначительно, если сравнивать с показателями для небеременных женщин.
Остается низким значение ФСГ и во временной промежуток кормления грудью, так как здесь задействован гормон пролактин, угнетающий другие активные вещества. Приход гонадотропинов в норму после родов, восстановление месячных – явления сугубо индивидуальные, зависящие от физиологических особенностей организма.
Сдача анализа крови на гормональный фон во время беременности может помочь выявить или уточнить, как она проходит, как развивается плод.
Поднятие ФСГ наблюдается при аспектах:
- угрозы выкидыша (замирания плода);
- при патологиях развития ребенка;
- при возрастании рисков появления осложнений в последнем триместре (поздний гестоз) в виде отеков, повышения давления;
- если есть многоплодие;
- при наличии уровней амниотической жидкости выше или ниже нормы.
ФСГ при менопаузе
Климакс характеризуется снижением функциональных возможностей яичников, появлением физиологической аменореи, отсутствием репродуктивных возможностей. Нормальный возраст для женщины, вступившей в менопаузальную фазу – это 45-55 лет.
В климакс может назначаться анализ на ФСГ в случаях:
- наличия жалоб на протекание физиологических изменений;
- при наблюдениях патологий в периоде, ухудшающих качество жизни;
- если ранее были удалены яичники или определялась их дисфункция.
В фазу развития предменопаузы гипофиз и придатки снижают постепенно свою деятельность, в результате чего уменьшается концентрация эстрогенов. Это приводит к ускорению выработки ФСГ.
Однако в результате того, что фолликулов в организме осталось не большое количество (их запас ограничен), биологически-активное вещество становится невостребованным, постепенно накапливается в крови в больших количествах. В менопаузу значение ФСГ достигает границ до 135м МЕ/мл, зафиксированы случаи до 154 мМЕ/мл.
Когда в кровь осуществляются большие выбросы фоллитропина, то возникает ряд симптомов:
- приступы жара;
- ускорение ритмов сердца;
- головокружения;
- ожирение;
- увядание кожных покровов;
- бессонница;
- хроническое чувство усталости;
- расстройство мочеиспускания;
- сухость и болезненность в гениталиях.
Проходит 1-2 года и организм привыкает к своему новому состоянию, концентрация гормона устанавливается на границе в 18-55 мМЕ/мл. В современное время существуют тесты, позволяющие определить наступление менопаузы по уровню фоллитропина в домашних условиях. Анализ показывает уровень гормона в моче.
Чтобы получить достоверные данные, процедуру следует провести дважды с промежутком в неделю (впервые — с 1 по 6 день месячного календаря, повторно – спустя 7 дней). Оба положительных результата говорят о наличии пременопаузы.
Причины отклонений
Нормальные показатели фоллитропина могут иметь отклонения через ряд естественных факторов:
- при употреблении гормональных лекарств (контрацептивов);
- в период менопаузы;
- если ведется неправильный способ жизни и питания;
- во время беременности и лактации;
- после сильных стрессов;
- при применении противозачаточных средств, таких как пластыри, спирали, имплантанты.
Низкие показатели ФСГ
Патологические проблемы при выявлении низкого уровня фоллитропина могут быть связаны с факторами:
- гипофункция яичников;
- при ожирении;
- дефицит функции гипофиза и гипоталамуса;
- избыток продуцирования пролактина;
- наличие синдрома Шихана;
- после оперативных вмешательств;
- при анорексии или голодании (включая расстройства на нервной почве);
- при употреблении эстрогена в неконтролируемых дозах;
- когда есть болезни надпочечников (при избытке выработки глюкокортикоидов);
- после перенесения тяжелых болезней;
- при отравление свинцом.
Высокие показатели ФСГ
Повышаются показатели ФСГ при возникновении порядка патологических нарушений в органах:
- в гипофизной доле и гипоталамусе;
- когда появляются опухоли и кисты в придатках;
- если есть эндометриоз (разрастание слизистых оболочек матки);
- при наличии гормонопродуцирующих новообразований (различного размещения и характера);
- если наблюдаются генетические заболевания (признаки Свайера, Мерешевского-Тернера);
- при симптоме преждевременной дисфункции придатков (дефиците активности яичников в возрасте до 40 лет).
Также негативно на выработку ФСГ влияют:
- стрессовые ситуации;
- хронические состояния;
- протекание тяжелых болезней воспалительного характера;
- аутоиммунные патологии;
- в результате химиотерапии;
- наркомания;
- алкоголизм;
- раннее половое развитие у детей, которое характеризуется формированием молочных желез, появлением волос на лобковой области и в подмышках, преждевременными месячными.
Поводом для поднятия значений ФСГ может служить употребление средств:
- Тамифена;
- противодиабетических;
- Даназола;
- глюкокортикоидов;
- антигрибковых лекарств;
- Бромкриптина.
Соотношение ФСГ с ЛГ (лютеинизирующим гормоном)
Фолликулостимулирующий гормон, норма у женщин которого не имеет большой информативности сама по себе, а только в соотношении с ЛГ, определяет деятельность репродуктивной функции, ее нормальное или патологическое состояние.
Выражается способность к продолжению рода через коэффициент, который равняется количественному соотношению лютеинизирующего гормона к фоллитропину.
Вследствие колебания концентрации гонадотропинов на протяжении жизни женщины, различаются нормальные показатели коэффициента в зависимости от возраста:
- Пубертатный период содержание гормонов в крови приблизительно одинаковое и соотношение равно 1:1.
- На протяжении года проходит установление менструальных циклов в подростковом возрасте, при этом наблюдается увеличение ЛГ к фоллитропину в пропорции 1,5:1.
- Через год после полового созревания и вплоть до наступления менопаузы количество ФСГ в 1,5-2 раза становится меньше, чем ЛГ, то есть соотношение равно от 1,5 до 2:1.
Если коэффициент наблюдается меньшего значения в 0,5, то это говорит о нарушениях в созревании яйцеклетки.
В случае, когда коэффициент находится в пределах свыше 2,5, то это говорит о патологиях:
- наличия поликистозных яичников;
- возможных опухолей гипофиза;
- появления дисфункции придатков в виде их истощения.
Как понизить ФСГ?
При сдаче анализа крови возможно выявление высокого уровня ФСГ, однако сразу это не говорит о патологии. В таком случае рекомендуется провести повторное исследование спустя месяц. Решение о назначении лечения принимает врач после выяснения причин патологии.
Терапия может включать:
- медикаментозные средства;
- методы народной медицины;
- соблюдение диеты и правильного способа жизни.
Препараты
Медикаментозная терапия назначается в случае появления высокого уровня фоллитропина из-за нарушений в работе репродуктивной системы:
1. Если гормон повышен через переизбыток пролактина, то назначается курсы Достинекса или Бромкриптина.
2. При дефиците функции придатков применяются средства:
- Овариамин оптимизирует деятельность яичников, налаживает репродуктивную систему за счет увеличения концентрации эстрогенов;
- Эпифамин нормализует месячный цикл, имеет природное происхождение, налаживает функции головного мозга, поднимает иммунитет, приводит в норму сворачиваемость крови;
- Вазаламин улучшает кровоснабжение в тканях, органах половой системы, укрепляет сердечно-сосудистую систему, снижает уровень холестерина в крови, состоит из белков, жиров, углеводов и аминокислот.
3. Гормональные препараты принимают в комплексе с витаминами.
4. Если причинами патологии служат опухоли, то их терапия проводится с помощью оперативного вмешательства и заместительных гормонов.
Народные методы
Народные методы лечения не оказывают большого эффекта, их применение целесообразно в качестве поддерживающей терапии. Используют при этом фитогормоны растительного происхождения, способные помочь снизить уровень ФСГ — это клевер луговой, шалфей, манжетка.
Отвары и настои из фитогормонов применяется:
- при болезненных менструациях;
- при обильных кровотечениях;
- при нерегулярном цикле.
Диета
Гормональный фон часто нарушается из-за неправильного питания и не здорового способа жизни.
Чтобы понизить ФСГ, нужно придерживаться следующих рекомендаций:
- исключить из меню жирные кислоты, содержащиеся в морской рыбе (тунец, салака, скумбрия, палтус);
- уменьшить употребление растительного масла;
- увеличить количество овощей, зелени, фруктов;
- перейти на нежирные сорта мяса и рыбы;
- показаны каши;
- бросить вредные привычки, такие как курение, алкоголь;
- постараться избегать стрессов.
Как повысить ФСГ?
У женщины фолликулостимулирующий гормон может быть выявлен ниже нормы, тогда такая патология требует коррекции. Основным методом лечения является медикаментозный, однако существует ряд поддерживающих процедур и средств народной медицины, а также рекомендации к оптимизации способа жизни, питания.
Препараты
Для того чтобы откорректировать гормональный фон назначаются:
1. Биологически активные препараты:
- Биотин (витамин B7) участвует в созревании фолликул, повышает иммунитет;
- Тамифен способствует вызову овуляции, изменяет количество пролактина;
- Бромкриптин снижает пролактин, однако имеет много побочных явлений.
Цель использования выше перечисленных средств – снижение уровня пролактина, восстановление месячного цикла, приведение в норму объемов гонадотропинов в крови.
Одним из побочных явлений от использования гормонов является изменение артериального давления, поэтому, принимая препараты нужно контролировать этот показатель.
2. По показаниям врача могут назначаться медикаменты, оптимизирующие вес и уровень сахара в крови. К таким средствам относится Метформин.
3. Если диагностируется дисфункция в коре надпочечников, то проводится терапия Преднизолоном и Гидрокортизоном, способствующих задержке жидкости в организме, набору веса, развитию гипертонической болезни.
4. При выявлении опухолей (разного происхождения) и новообразований проводится хирургическое вмешательство с назначением заместительной гормонотерапии.
Народные средства
Замещать основное лечение способами народной медициной не рекомендуется, так как эти методы не равносильны, однако их можно использовать в качестве дополнительных мер к основному лечению. Для этого используются травы, улучшающие кровообращение.
Рецепт травяной настойки следующий:
- 2 ч. л. цветков календулы и 1 ст. л. зверобоя засыпают в термос и заливают 1 л кипятка;
- выдерживают около 30 мин.;
- выпивают на протяжении суток, разделяя на приемы;
- срок лечения 3 мес.
Диета
Нормализовать концентрацию ФСГ можно, если скорректировать питание, в меню должны входить:
- соя;
- орехи (арахис);
- субпродукты (особенно печень, почки);
- зеленые овощи (шпинат, разные сорта капусты);
- грибы;
- молоко;
- яйца;
- морская капуста (водоросли).
Эти продукты богаты на биотин и йод, необходимые для продуцирования ФСГ.
Также не рекомендуется:
- переохлаждаться;
- часто менять половых партнеров;
- следует избегать стрессов и физического переутомления.
При каких показателях ФСГ необходимо обращаться к врачу
Фолликулостимулирующий гормон, норма у женщин которого может быть нарушена по естественным причинам, в таком случае не требует лечения.
К возможным факторам относятся:
- сильные переживания;
- злоупотребление алкоголем и сигаретами;
- неправильное питание;
- прием контрацептивов.
Однако изменения в гормональном балансе могут сопровождать и разные патологии. С проблемами репродуктивной системы, жалобами на нерегулярные циклы, боли, кровотечения, невозможность забеременеть или выносить ребенка первоначальное обращение лучше сделать к врачу гинекологу, который выдаст направление на исследование крови на гонадотропины.
В том случае, когда показатели анализов снижены, можно не торопиться на прием к врачу, а подождать месяц и повторить тест. При подтверждении результатов – пойти на прием к специалисту.
При получении данных анализа с завышенным уровнем ФСГ следует записаться на прием к гинекологу или врачу эндокринологу, в сферу деятельности которого входит лечение гормональных нарушений в организме.
Специальный врач репродуктолог имеет узкую направленность – планирование беременности, в его компетенцию также входит исследование гормонального фона пациенток.
Осложнения высокого и низкого уровня гормона
При своевременном обращении к специалистам, прохождении диагностики и выявлении причин повышенной или пониженной концентрации ФСГ, прогноз лечения положительный.
В случае затягивания похода к врачу при повышенном фоллитропине могут появиться такие осложнения, как:
- бесплодие;
- кисты яичников;
- образования и опухоли в гипофизе;
- потеря либидо;
- кровотечения из матки, не относящиеся к месячному циклу.
При хронической форме низкой концентрации ФСГ появляются проблемы:
- бесплодие;
- ановуляторные циклы;
- атрофия половых органов (недоразвитость);
- скудные менструации.
Любая женщина должна заботиться о состоянии организма, несмотря на то, хочет ли она стать матерью, или просто подольше сохранить свое здоровье. Для этих целей нужно контролировать норму фолликулостимулирующего гормона и лютеинизирующего, которые являются основными активными веществами, отвечающими за способность к размножению.
Оформление статьи: Мила Фридан
Видео о фолликулостимулирующем гормоне
Фолликулостимулирующий гормон у женщин:
Источник статьи: http://mupvirc.ru/gormony/fsg-gormon-i-sahar/
 Кора головного мозга. В ней имеются нервные центры, — об их точном расположении науке до сих пор неизвестно, — которые регулируют работу половой системы. Головной мозг принимает посредством органов чувств сигналы из окружающей среды и передает их на другие структуры, тем самым оказывая влияние на менструальный цикл. Например, частые сильные стрессы способны приводить к расстройствам в половой сфере у женщин.
Кора головного мозга. В ней имеются нервные центры, — об их точном расположении науке до сих пор неизвестно, — которые регулируют работу половой системы. Головной мозг принимает посредством органов чувств сигналы из окружающей среды и передает их на другие структуры, тем самым оказывая влияние на менструальный цикл. Например, частые сильные стрессы способны приводить к расстройствам в половой сфере у женщин.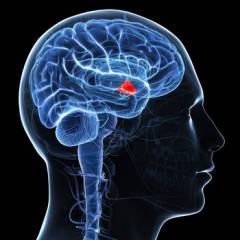 Гипоталамус – скопление нервных ядер, расположенное в промежуточном мозге (часть ствола головного мозга, находящегося под корой). Он вырабатывает особые гормоны, одни из которых (либерины) стимулируют работу гипофиза (см. ниже), а другие (статины) – подавляют. В свою очередь, работа гипоталамуса зависит от концентрации в крови половых гормонов.
Гипоталамус – скопление нервных ядер, расположенное в промежуточном мозге (часть ствола головного мозга, находящегося под корой). Он вырабатывает особые гормоны, одни из которых (либерины) стимулируют работу гипофиза (см. ниже), а другие (статины) – подавляют. В свою очередь, работа гипоталамуса зависит от концентрации в крови половых гормонов.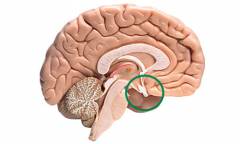 Гипофиз – придаток мозга, представляющий собой железу внутренней секреции. Он выделяет три гормона, которые регулируют работу половых желез: фолликулостимулирующий гормон (ФСГ), лютеинизирующийгормон (ЛГ), пролактин.
Гипофиз – придаток мозга, представляющий собой железу внутренней секреции. Он выделяет три гормона, которые регулируют работу половых желез: фолликулостимулирующий гормон (ФСГ), лютеинизирующийгормон (ЛГ), пролактин.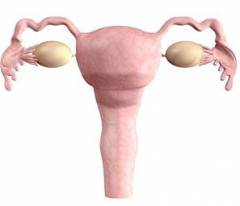 Яичники.Одновременно являются органами, в которых развиваются яйцеклетки, и железами внутренней секреции. Вырабатывают женские половые гормоны, — эстрогены. После созревания и выхода яйцеклетки (в середине менструального цикла, примерно через 2 недели после месячных) яичник начинает вырабатывать гормон прогестерон.
Яичники.Одновременно являются органами, в которых развиваются яйцеклетки, и железами внутренней секреции. Вырабатывают женские половые гормоны, — эстрогены. После созревания и выхода яйцеклетки (в середине менструального цикла, примерно через 2 недели после месячных) яичник начинает вырабатывать гормон прогестерон.