Катаракта нередко возникает на фоне сахарного диабета. Операция катаракты при диабете должна быть проведена как можно скорее, так как диабетическая катаракта грозит серьезными осложнениями.
Во-первых, катаракта у больных сахарным диабетом развивается быстрее, чем у здоровых, поэтому отказ больного от операции может повлечь за собой воспалительные процессы и осложнения вплоть до полной потери зрения.
Во-вторых, операция проводится только при стабилизации уровня сахара в крови, и пациент должен быть серьезно озабочен этим вопросом.
В-третьих, при наличии сахарного диабета может возникнуть сопутствующее поражение сетчатки. Степень ее повреждения определяется только после операции катаракты, но даже пониженное зрение лучше, чем необратимая слепота.
У больных сахарным диабетом возникают периодические повышения уровня сахара в крови, что негативно влияет на прозрачность хрусталика. Основной признак катаракты при сахарном диабете – появление на хрусталике пятен, напоминающих хлопья.
Поскольку очки при данном заболевании глаз бесполезны, операция катаракты при сахарном диабете является наиболее верным способом сохранения зрения.
Перед операцией по удалению катаракты все пациенты, включая больных сахарным диабетом, проходят как офтальмологическое, так и общее обследование. Проводится ряд специальных исследований, врач определяет показания к операции катаракты при сахарном диабете и вид хирургического вмешательства.
Стандартные обследования больного сахарным диабетом: определение остроты зрения, внутриглазного давления, границ зрения. Для осмотра глазного дна и хрусталика применяется специальное оборудование. И, конечно, обязательно контролируется уровень сахара в крови.
Необходимо помнить, что на ранней стадии развития заболевания операция катаракты при диабете проходит значительно легче. Удаление катаракты при диабете выполняют под местным наркозом, хирургическое вмешательство занимает по времени порядка 10 минут. Операцию по удалению катаракты при сахарном диабете можно проводить в любом возрасте.
Специалисты офтальмологического отделения ГКБ № 1 им. Пирогова имеют большой опыт по проведению операций по удалению катаракты у больных сахарным диабетом. Отделение работает по будням с 10.00 до 19.00.
При диабете 2 типа нарушается функционирование всего организма и первой страдает кровеносная система. Зачастую поражается мозг, сердце, сосуды и сетчатка глаза. Нередко симптомы заболевания мало выражены, поэтому оно обнаруживается на поздней стадии, из-за чего развиваются осложнения, которые могут закончиться смертью.
Сбои в обменных процессах, сниженный иммунитет и плохое кровоснабжение приводят к тому, что у человека страдают глаза. У пациентов развиваются блефариты и конъюнктивиты, которые протекают долго, тяжело и плохо поддаются терапии.
Не редко конъюнктивит перетекает в катаракту либо глаукому. Причем часто признаки этих болезней становятся единственными видимыми симптомами сахарного диабета.
Основной симптом, указывающий на появление проблем со зрением – это возникновение мутных хлопьевидных пятен. Чтобы стремительное развитие этого состояния не привело к слепоте, важно знать, что собой представляет диабетическая катаракта и какие методы используют для ее лечения.
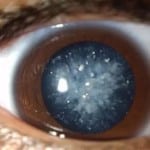
Нарушения в оптических характеристиках глазной линзы могут быть спровоцированы разными факторами. Причем при диабете первого типа болезнь гораздо быстрее развивается, нежели катаракта при диабете 2 типа.
Хотя причины появления болезни в обоих случаях аналогичны. Итак, катаракта у диабетиков может развиться при воздействии следующих факторов:
- Плохое кровоснабжение глаза, из-за чего происходит помутнение хрусталика, а сосуды становятся хрупкими.
- Дефицит инсулина в крови приводит к преждевременным изменениям в зрительном органе, в частности, такие последствия отмечаются у молодых диабетиков, не зависящих от инсулинотерапии.
Также при хроническом повышении концентрации глюкозы в крови, ее избыток откладывается в виде хлопьев в теле хрусталика. Но сегодня многие врачи спорят о том, есть ли в действительности взаимосвязь между высоким уровнем сахара и развитием катаракты при диабете.
Диабетическое помутнение хрусталика можно отличить от возрастного по некоторым особенностям. Так, при сбоях в эндокринной системе симптомы глазного заболевания развиваются в молодом возрасте. А зрелая катаракта формируется уже до 40 лет, при этом ее признаки стремительно усугубляются.
Первые симптомы – это пелена перед глазами, он могут появиться у пациентов до 25 лет. Также болезни сопутствует ряд других проявлений:
- расплывчатость предметов при ярком свете;
- двойственность изображения;
- потускнение картинки;
- изменение зрачка, который становится мутным и светлым, что обнаруживается во время осмотра у офтальмолога.
Катаракта при сахарном диабете может проявляться расстройством НС. Поэтому больной становится беспокойным, раздражительным, что обусловлено отсутствием возможности самостоятельно ориентироваться в пространстве.
Диагностирование катаракты при сахарном диабете проводит офтальмолог. Врач определяет
- уровень остроты зрения;
- степень внутриглазного давления;
- выявление границ зрения.
Затем с помощью современного медицинского оборудования, доктор исследует глазное дно, сетчатку и хрусталик. Лечить заболевание начинают только после постановки точного диагноза.
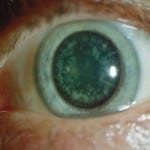
Лечение катаракты без операции результативно только на начальном этапе болезни, при этом важно учитывать причины ее возникновения. Во время терапии назначаются глазные капли, которые замедляют развитие патологии, но не останавливают его. Так, при диабетической катаракте в глаза закапывают Таурин (Тауфон, Дибикор) и Адапентацен (Квинакс).
Если есть катаракта и диабет, то линзы и очки не помогут, поэтому применяется операционный способ лечения. Цель хирургического вмешательства – удаление катаракты.
Процедура делается под местной анестезией с использованием специального микроскопа, увеличивающего и освещающего операционное поле. Если поражены оба глаза, то вначале проводится удаление пленки на одном органе, а через 3-4 месяца лечится второй хрусталик.
Когда есть катаракта лечение должно быть максимально щадящим. Поэтому часто применяется факоэмульсификация, сочетающаяся с имплантацией искусственного хрусталика. Такая процедура дает возможность устранить катаракту любой сложности.
Как проводится операция катаракты? Используя ультразвуковой зонд, хирург дробит мутный хрусталик, затем делается аспирация мелких частиц. Через ранее сделанный разрез специальным шприцом-инжектором в глаз вводится имплантат в виде трубочки.
Анестезия достигается посредством анестетиков. Длительность процедуры – до 25 минут.
К преимуществам факоэмульсификации относится:
- безопасность и безболезненность;
- минимальная вероятность развития осложнений;
- размер микроразреза до 2.5 мм;
- короткая продолжительность процедуры;
- быстрая реабилитация (максимум 30 дней).
Чтобы восстановить зрение после операции, применяются искусственные хрусталики. ИОЛ имплантируют в глаз, заменяя им пораженный орган. Такой метод лечения считается самым действенным способом коррекции, что позволяет вернуть высокую остроту зрения. Ведь оптические характеристики интраокулярной линзы максимально приближены к свойствам природного хрусталика.
Искусственный хрусталик изготавливается из особого прозрачного материала, который отлично переносится тканями зрительного органа, не провоцируя воспалительного процесса. Но ИОЛ для каждого пациента подбирается индивидуально, исходя из оптических и автономических особенностей его глаза.
После проведения операции, на протяжении четырех недель глаза следует закапывать нестероидными и стероидными средствами. Зачастую назначается Индоколлир и Дексаметазон (2 капли 4 р. в день). В течение 10 дней проводятся инсталляции антибактериальных лекарств в аналогичном количестве.
Пока разрез не заживет полностью, в течении 14 дней важно тщательно следить за гигиеной, чтобы предупредить развитие инфекционного процесса. Поэтому нельзя дотрагиваться до глаза и мыть его под проточной водой. Также во время восстановления нежелательно наносить макияж, заниматься спортом и посещать сауну.
Однако можно ли делать операцию при запущенной ретинопатии, если на сетчатке есть рубцы? В таком случае хирургическое лечение противопоказано. Также факоэмульсификация не проводится при воспалении глаз и образовании сосудов на радужной облучке.
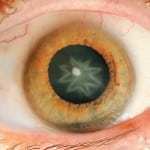
Для защиты зрительных органов от переизбытка глюкозы, следует применять глазные капли. Например, Каталин или Катахром.
Длительность профилактического курса – 1 месяц, после этого рекомендовано сделать перерыв на 30 дней и повторить сеанс. Однако во многих случаях необходимо пожизненное применение препаратов.
Хорошие рекомендации имеет комплексное средство против осложнений диабета Аветоциан Форте. Оно состоит из натуральных экстрактов (виноградные косточки, смородина, черника), возобновляющих зрительную функцию, укрепляющих глазной аппарат и сосудистую систему.
Сахарный диабет и катаракта не станут совместимыми понятиями, если регулярно следить за содержанием глюкозы, не допуская ее сильных скачков. Для этого нужно принимать специальные препараты, нормализующие сахар в крови и активизирующие метаболизм. К таким средствам относятся поливитаминные комплексы, в составе которые есть аминокислоты, антиоксиданты и прочие компоненты, укрепляющие и очищающие сосудистую систему.
Действенным средством против диабетической катаракты является витамин С. Поэтому больному следует обогатить свой рацион цитрусовыми и болгарским перцем. Также этот элемент присутствует в ягодах (черная смородина, черника), которые не только улучшают зрительную функцию, но и сохраняют хрусталик.
Не менее полезным веществом для здоровья глаз является рибофлавин. Его можно найти в в цельных злаках, дрожжах и молоке. Также для улучшения зрения следует пить зеленый чай в обильных количествах. Видео в этой статье расскажет о катаракте при диабете.
Катаракта – распространенное заболевание, которое возникает в том числе на фоне диабета из-за разрушения глюкозой хрусталика глаза, микрососудистых нарушений кровообращения. Может быть проведено как консервативное лечение медикаментами в начале развития заболевания, так и назначена операция для кардинального решения проблемы.
Читайте подробнее в нашей статье о причинах развития катаракты у диабетика, вариантах ее терапии препаратами и особенностях проведения хирургического вмешательства.
При повышенном содержании сахара в крови у больных могут возникать два вида помутнения хрусталика:
- истинная диабетическая катаракта – характерна для 1 типа болезни и пациентов молодого возраста, которым необходимы большие дозы инсулина. Поражены оба глаза;
- сенильная (старческая) катаракта – чаще бывает у больных после 45 лет при 2 типе болезни. Отмечается неравномерное поражение хрусталиков.

Вне зависимости от типа диабета помутнение хрусталика быстро прогрессирует, сопровождается осложнениями. Это вызвано такими обменными и структурными нарушениями:
- накопление токсичного сорбитола из-за высокого уровня сахара в слезной жидкости;
- связывание белков с глюкозой с потерей растворимости;
- распространенное поражение мелких артериол глаз (диабетическая микроангиопатия);
- множественные кровоизлияния в конъюнктиве, варикозно расширенные сосуды, в роговице отмечается нехватка кислорода;
- инфекционные процессы в тканях глаза из-за низкого иммунитета.
А здесь подробнее о диабетической ретинопатии.
На ранней стадии старческой катаракты назначают капли для глаз. Они не могут повлиять на уже имеющиеся помутнения хрусталика, но помогают ненадолго замедлить развитие болезни. Это оправдано в тех случаях, если сахарный диабет имеет декомпенсированное течение и необходимо время для улучшения показателей глюкозы, лечения сопутствующих поражений сердца, почек.
В состав капель входят витамины, антиоксиданты (препятствуют разрушению клеток), стимуляторы обмена (АТФ, цитохром), а также вещества, помогающие частичному рассасыванию видоизмененных белков. Наиболее популярные средства:
Назначается одновременный прием витаминов в комплексах с лютеином – Витрум вижн форте, Лютеин-комплекс, Спектрум. При диабете также полезен экстракт черники – Стрикс, Миртилене форте. Действие всех этих препаратов временное, поэтому в большинстве случаев диабетикам рекомендуется операция сразу после обнаружения катаракты.
Удаление хрусталика проводится путем разрушения его ядра. Этот метод называется факоэмульсификацией. Она может быть ультразвуковой и лазерной. В отличие от других способов, наличие сопутствующих болезней при ней не является противопоказанием. Операция назначается вне зависимости от типа диабета и возраста пациента.
Предварительно рекомендуется достичь устойчивой стабилизации сахара в крови – индивидуального целевого показателя. Такая мера предосторожности связана с тем, что избыток глюкозы в послеоперационном периоде тормозит процесс восстановления зрения, вызывает осложнения. Диабетикам, находящимся на инсулине, пересматривается доза, кратность введения, пищевой рацион. При заболевании 2 типа к таблеткам добавляют инъекции гормона, снижают содержание углеводов в меню.
Если обнаружена запущенная форма катаракты, есть активный воспалительный процесс или опухоль, то от факоэмульсификации приходится отказаться. В таких случаях назначается открытая операция, требующая длительного восстановительного периода. Она особенно тяжело переносится при декомпенсированном диабете, требует перевода всех пациентов на интенсифицированную схему введения инсулина.
Смотрите на видео о вариантах лечения катаракты при сахарном диабете:
Несмотря на современные методы хирургического лечения, оно не всегда позволяет достичь хорошего зрения. Это вызвано тем, что из-за помутнения оптических сред до операции сложно оценить наличие специфического осложнения диабета – поражения сетчатой оболочки глаз (ретинопатии). Это состояние характеризуется:
- изменениями глазного дна;
- помутнением стекловидного тела;
- отечностью диска зрительного нерва;
- склонностью к кровотечению из незрелых (новых) сосудов;
- невозможностью достичь адекватного расширения зрачка, из-за чего в ходе операции травмируется радужка с последующим воспалением;
- повышенным внутриглазным давлением (вторичная глаукома) после удаления хрусталика.

Пациенту, которого направляют на операцию, назначают:
- определение остроты зрения и давления внутри глаза;
- осмотр глазного дна;
- биомикроскопию (исследование под увеличительной линзой оболочек глазного яблока, хрусталика, стекловидного тела, передней камеры);
- изучение преломления лучей света (рефракции).
В дополнение к ним может быть рекомендована компьютерная томография, УЗИ глаза. Больным нужно пройти также и ЭКГ, анализы крови на глюкозу, холестерин, гликированный гемоглобин, креатинин.

Для предупреждения воспаления и инфекционных осложнений применяют противовоспалительные препараты, антибиотики за 3 дня до операции. В ходе факоэмульсификации необходимо достаточное расширение зрачка. Этого пытаются добиться при помощи специальных капель. Если они малоэффективны, то приходится использовать инструментальный способ.
Также заблаговременно следует подобрать и приобрести линзу, которой будет заменен хрусталик после извлечения. Ее выбор основан на данных обследования больного и специфики его деятельности (больше требуется четкое ближнее или дальнее видение).
Смотрите на видео о катаракте при сахарном диабете:
Алгоритм проведения факоэмульсификации включает такие этапы:
- Обезболивание – вводится местно инъекционно или в каплях обезболивающее средство.
- Нанесение двух мелких разрезов в месте соединения склеры и роговой оболочки.
- Удаление передней капсулы хрусталика.
- Разрушение ультразвуком оставшейся части и одновременное ее выведение при помощи аспиратора (отсасывающего устройства).
- Установка линзы.
К современным методам относится совмещение ультразвукового дробления с направлением потока особого раствора. Это помогает уменьшить время воздействия на глаз, риск травмирования роговицы и ее последующей отечности. Для предупреждения таких осложнений офтальмологи также применяют Дипроспан. Его вводят однократно в окологлазничную область.
При перезрелой катаракте, сопутствующей глаукоме и осложненной форме болезни может быть использовано лазерное излучение как альтернатива ультразвуку. Такой способ считается более щадящим, реже появляется воспаление, послеоперационные изменения сетчатой оболочки. После операции больной находится в стационаре не более суток. Его осматривает хирург и при нормальном состоянии глаза выписывают домой.

Частым последствием удаления хрусталика у диабетика является прогрессирование ретинопатии. Ухудшение состояния сетчатой оболочки наблюдается при:
- длительном течении болезни и введении инсулина (от 10 лет);
- сопутствующем поражении почек;
- глаукоме (повышенное давление внутри глаза);
- у пожилых пациентов (после 65 лет);
- при декомпенсированном диабете с резкими перепадами сахара в крови.
Поэтому обязательным условием является дальнейшее наблюдение у эндокринолога и окулиста, регулярные измерения уровня сахара в крови, артериального давления. Для профилактики воспаления рекомендуется закапывание капель с дексаметазоном, антибиотиками, нестероидными средствами. Продолжается и начатая в предоперационном периоде антибактериальная терапия.
На месяц запрещается:
- зрительное и физическое перенапряжение;
- умывание глаз проточной водой (их промывают слабым настоем ромашки, календулы, чая);
- горячий душ, ванна, сауна, тепловые процедуры;
- смотреть без очков на яркое солнце;
- наносить косметику в области век;
- прикасаться к глазам немытыми руками, тереть веки.
Через месяц проводится контрольный осмотр оперировавшего хирурга и подбираются очки для коррекции.
А здесь подробнее о сахарном диабете у детей.
Катаракта появляется на фоне сахарного диабета из-за поражения хрусталика глаза, микрососудистых нарушений кровообращения. Для лечения на начальной стадии назначают глазные капли, немного тормозящие прогрессирование болезни. Чтобы сохранить зрение, назначается операция.
Для современного метода факоэмульсификации диабет не является противопоказанием, но его течение должно быть компенсировано. После предоперационной подготовки пациентам разрушают хрусталик ультразвуком, лазером и вводят на его место линзу. Из-за риска прогрессирования диабетической ретинопатии необходимо дальнейшее наблюдение у окулиста.
Возникает диабетическая ретинопатия у диабетиков довольно часто. В зависимости от того, какая выявлена форма из классификации — пролиферативная или непролиферативная — зависит лечение. Причины — высокий сахар, неправильный образ жизни. Симптомы особенно незаметны у детей. Профилактика поможет избежать осложнений.
Если развилась диабетическая стопа, лечение следует начинать как можно раньше. На начальной стадии используют мази, народную медицину и лазер для улучшения кровообращения, состояния сосудов. Для язв подходит хирургическое лечение и некоторые современные препараты.
В зависимости от разновидности диабетической ретинопатии, лечение будет подбираться индивидуально. Она может быть пролиферативной или непролиферативной. Медикаментозное лечение включает применение капель, уколов, препаратов. На ранней стадии для профилактики могут быть использованы народные средства. При запущенной — операция и лазер.
Нередко рождение детей от родителей с сахарным диабетом приводит к тому, что и они больны недугом. Причины могут быть и в аутоиммунных заболеваниях, ожирении. Типы делят на два — первый и второй. Важно знать особенности у маленьких и подростков, чтобы вовремя провести диагностику и оказать помощь. Есть профилактика рождения детей с диабетом.
Если установления феохромоцитома, лечение может быть только препаратами и оперативное. Никакие народные средства не помогут снять даже симптомы.

У диабетиков 1 типа она встречается в 10% случаев, у 2 типа – в 13% случаев. Как правило, диагностируется чаще у женщин, реже – у мужчин.
Письма от наших читателей
Диабетом моя бабушка болеет давно (2 тип), но в последнее время пошли осложнения на ноги и внутренние органы.
Случайно нашла статью в интернете, которая в прямом смысле спасла жизнь. Меня там бесплатно проконсультировали по телефону и ответили на все вопросы, рассказали как лечить диабет.
Через 2 недели после прохождения курса лечения у бабули даже настроение поменялось. Сказала, что ноги уже не болят и язвы не прогрессируют, на следующей неделе пойдем на прием к врачу. Скидываю ссылку на статью
Диабетическая болезнь отрицательно влияет на зрительные органы. Есть несколько часто встречающихся осложнений, среди которых не последнее место отводится диабетической катаракте.
Это означает мутность всего хрусталика или его части. Согласно медицинским исследованиям, катаракта, сопряженная диабетом,быстрее переходит на последнюю стадию, чем при отсутствии основного заболевания.
Хрусталик играет роль естественной линзы. При его помутнении зрение ухудшается, после чего и вовсе пропадает. Как правило, причиной патологии служит изменение биохимических параметров хрусталика.
Диабет 2 типа способствует сбою функционирования организма в целом.
Нарушение метаболизма, измененное кровообращение, низкий иммунитет способствуют деформации зрительной системы. Появившиеся блефариты и конъюнктивиты нелегко вылечить, иногда они перерастают в катаракту или глаукому.
Катаракта проходит несколько этапов.
- Зоркость зрения не подвергается нарушениям, явные признаки отсутствуют. Заболевание диагностируется при очередном медицинском осмотре.
- Зрение начинает падать. Патология переходитк центру хрусталика.
- Прозрачное тело мутнеет целиком, приобретая светло-серый оттенок. Острота зрения снижается до отметки 0,1 — 0,2, основное цветоощущение остается.
- Волокна хрусталика разрушаются, наступает полная слепота.
Выделяют метаболическую и сенильную катаракту. Метаболическая представляет собой заболевание, развивающееся при значительном увеличении содержания сахара, сенильная – при старческих нарушениях органов зрения.
Хрусталик расположен внутри глазного яблока и является стекловидным телом, пропускающим лучи света. Они, падая на сетчатку, показывают увиденные образы.
У диабетиков излишек сахара попадает в зрительные органы. Глюкоза после переработки становится фруктозой, в результате чего производится сорбит. В результате осмотическое давление растет, процессы обмена и микроциркуляции нарушаются. Все эти показатели способствуют тому, что хрусталик мутнеет.
Инновация в лечении диабета — просто каждый день пейте.
Диабетическая катаракта вызывается следующими причинами:
- нарушенное кровообращение в глазных яблоках;
- недостаточное содержание инсулина;
- отекают ресничные отростки;
- ацидоз;
- эндокринные нарушения;
- повышенный сахар.
Заболевание прогрессирует гораздо стремительнее у инсулинозависимых пациентов.
Катаракта способна проявиться, когда лишние сахар и ацетон в хрусталике повышают светочувствительность белка протеина. Это способствует тому, что естественная структура протеина меняется, хрусталик мутнеет.
Катаракта при диабете выражается в возникновении следующих симптомов:
- перед глазами возникает пелена;
- двойной картинкой в глазах;
- невозможно сконцентрировать взгляд на предмете;
- окружающая действительность видится нечеткой и неяркой;
- зрачок становится не черным, а мутным и светлым;
- глазное дно тяжело обследовать.
Катаракта проявляется психическими расстройствами. Пациент становится нервным и беспокойным, потому что ему тяжело выполнять элементарные функции: работать с книгой, за компьютером.
Если возникли некоторые симптомы на фоне диабета, лучше всего срочно посетить врача и обследоваться. Чем скорее поставят диагноз, тем быстрее начнется лечение, появится большая вероятность вернуть нормальное зрение.
Диагностика заключается в обычном офтальмологическом осмотре.
- проверяется острота зрения, специалист делает замер давления глазного яблока;
- для изучения всех отделов сетчатки используют ультразвуковое сканирование;
- при помощи трехзеркальной линзы Гольдмана рассматривается глазное дно;
- дистрофические нарушения исследуются биомикроскопией посредством щелевой лапы.
У диабетиков с 10-летним стажем очень внимательно изучается состояние радужки. После того, как врач поставит действительный диагноз, назначается лечение катаракты при сахарном диабете.
Лечебная терапия начинается с того, что сначала вылечивается главное заболевание – сахарный диабет. Чтобы достичь поставленной цели, решаются следующие задачи:
Читателям нашего сайта предоставляем скидку!
- нормализуется содержание глюкозы;
- подбирается оптимальная доза инсулина и медикаментов, снижающих сахар;
- корректируется метаболизм;
- организуется здоровый образ жизни без вредных привычек.
Диабетикам следует посещать кабинет офтальмолога как минимум раз в 6 месяцев.
Для снижения повышенного сахара применяются капли для глаз «Квинакс», «Катахром». В целях профилактики ими пользуются месяц, после чего делается такой же перерыв и повторный курс. Иногда терапия длится в течение всей жизни, чтобы предотвратить операцию. Капли для глаз не способны остановить болезнь, они лишь тормозят ее прогрессирование.
Диабетическую катаракту полностью устраняют при помощи оперативного вмешательства, других результативных способов нет. Рекомендуется удалить хрусталик на более ранних этапах, не дожидаясь, пока болезнь перейдет в запущенную форму.
Она довольно быстро развивается, поэтому больной может внезапно начать видеть хуже. Использование контактных линз и очков в данной ситуации не корректирует зрение.
Если необходимо делать операцию катаракты при сахарном диабете в начале возникновения болезни, применяют факоэмульсификацию. Следует иметь ввиду, что зоркость зрения не должна понизиться более чем на 50%. Достоинством этого вида вмешательства считается отсутствие необходимости накладывать швы, соответственно астигматизм после него не развивается.
Операция на глаза состоит в следующем: делается микроразрез лазером или ультразвуком, через который извлекают деформированный хрусталик, оставляя капсульный мешок. Взамен натурального хрусталика ставят интраокулярную линзу. Процедуру делают, используя местную анестезию.
Пациенты отмечают, что улучшение появляется сразу, несмотря на это восстановительный период длится некоторое время. Если поражение затронуло оба глаза, сначала убирают пленку с одного глаза, затем примерно через 3 месяца с другого.
Есть некоторые основания, запрещающие проведение операции:
- запущенные стадии патологий сетчатки;
- образование сосудистой сеточки на радужной оболочке;
- слепота;
- воспаления зрительного органа.
До оперативного вмешательства необходимо подтвердить, что содержание глюкозы в крови нормализовалось, и у пациента отсутствуют хронические заболевания, способные помешать послеоперационной реабилитации.
Операцию проводят амбулаторно, ткани и сосуды глаза не травмируются, зрение восстанавливается на вторые сутки. После процедуры рекомендуется использовать гормональные и нестероидные капли.
Послеоперационные осложнения развиваются крайне редко. Как правило, может повыситься внутриглазное давление, возникнуть воспалительные процессы.
Если во время процедуры повредилась радужная оболочка, происходит кровоизлияние в переднюю камеру. Очень важно оберегать глаза от травматических воздействий в послеоперационный период, ведь они провоцируют отслойку сетчатки.
Для предотвращения проблем со зрением, возникновения катаракты, требуется соблюдать меры профилактики.
- Раз в 6 месяцев нужно проходить обследование у окулиста. При возникновении первых симптомов болезни, специалист назначает терапию каплями.
- Взять под особый контроль количественные показатели глюкозы, избегать резких изменений. Обязательно нужно принимать необходимые медикаменты.
- Следует употреблять в своем ежедневном рационе витамин С (цитрусовые, черную смородину).
- Рекомендуется регулярно чистить сосуды.
Итак, пациентам, страдающим сахарным диабетом, необходимо тщательно следить не только за содержанием глюкозы, но и за зрением. Малейшие изменения служат поводом для обращения к врачу. Не нужно тянуть с лечением, при первых появлениях заболевания есть большие шансы восстановить зрение.
Диабет всегда приводит к фатальным осложнениям. Зашкаливающий сахар в крови крайне опасен.
Аронова С.М. дала пояснения по поводу лечения сахарного диабета. Читать полностью
При прогрессировании сахарного диабета могут появиться осложнения. Диабетическая катаракта является серьезной проблемой, ведь она провоцирует серьезное ухудшение зрения. При постоянной гипергликемии проблема может возникнуть в относительно раннем возрасте.
Офтальмологи могут диагностировать метаболическую или сенильную катаракту. Под метаболическим типом заболевания подразумевают диабетическое поражение глаз, при котором мутнеет хрусталик. Болезнь провоцируется нарушением обменных процессов внутри структуры глаза.
Сенильной катарактой называют старческие изменения: с возрастом сосуды склерозируются и появляются расстройства микроциркуляции в глазах. Этот вид патологии встречается как у диабетиков, так и у пациентов без нарушений углеводного обмена.
Внутри глазного яблока находится хрусталик. Это стекловидное тело, через которое проходит свет. Благодаря нему лучи попадают на сетчатку глаза и формируют изображение.
При высоком уровне сахара с кровью в глаза поступает лишняя глюкоза, она перерабатывается во фруктозу и усваивается клеточными структурами. Этот процесс сопровождается выработкой промежуточного продукта метаболизма углеводов – сорбита. Данное вещество провоцирует рост внутриклеточного давления и приводит к нарушениям обменных процессов и микроциркуляции. Из-за этого развивается помутнение хрусталика.
Основные причины катаракты:
- увеличение хрупкости сосудов, развитие проблем с кровообращением в глазах;
- нехватка инсулина;
- чрезмерное содержание в крови глюкозы, излишки которой накапливаются в хрусталике.
При инсулинозависимом диабете катаракта развивается значительно быстрее.
Развитие катаракты проходит постепенно.
- На первой стадии зрение не меняется, никаких симптомов начавшихся изменений в глазах нет. Выявить патологию можно лишь при проведении комплексного офтальмологического обследования.
- Второй стадией является незрелая катаракта. Она характеризуется появлением проблем со зрением. Патологический процесс затрагивает центральный участок хрусталика, который отвечает за процесс прохождения лучей света.
- Третья стадия характеризуется полным помутнением прозрачного тела. Хрусталик становится серо-молочного цвета, зрение практически полностью блокируется. Остается базовое цветоощущение, а острота зрения падает до 0,1-0,2.
- На четвертой стадии данное осложнение диабета приводит к слепоте: волокна натуральной линзы распадаются.
Определить степень поражения можно, основываясь на жалобах пациента и данных осмотра.
Диабетики с 1 и 2 типом заболевания должны знать симптомы катаракты при сахарном диабете. На начальных стадиях пациент может заметить:
- появление пелены на глазах (чаще с данным признаком сталкиваются инсулинозависимые диабетики);
- изменение цветовосприятия: цвета становятся более тусклыми;
- появление искр в глазах;
- двоение изображений;
- появление проблем при работе с маленькими деталями.
Так начинает проявляться катаракта. На более поздних стадиях появляются иные симптомы:
- падение остроты зрения;
- внешние изменения хрусталика (цвет меняется на молочно-серый);
- отсутствие возможности различать изображения и предметы.
Любая зрительная нагрузка при катаракте становится непосильной: пациенту трудно читать, воспринимать информацию с экранов. Люди приходят к офтальмологам с жалобами на помутнение изображения, его затемнение, появление хлопьеобразных пятен.
Наиболее точным методом выявления диабетической катаракты является осмотр офтальмолога и проведение биомикроскопии. Но существует также метод домашней диагностики болезни.
Для выявления помутнений хрусталика нужно взять чистый лист непрозрачной бумаги и сделать в нем 2 прокола иглой. Расстояние между ними – около 2 мм. Через данные отверстия следует посмотреть на равномерно освещенную поверхность каждым глазом. Если проблем нет, то проколы сольются и изображение будет чистым. При наличии пятен есть повод заподозрить, что хрусталик начал мутнеть.
Этот метод не дает точной гарантии, но его можно использовать для самодиагностики между плановыми осмотрами у офтальмолога.
Диабетики должны знать, что делать для предотвращения катаракты. Ведь последствия данного заболевания ужасны: человек может ослепнуть.
Главной профилактической мерой является регулярное посещение офтальмолога. К врачу необходимо ходить дважды в год. Врач проверит остроту зрения, оценит состояние глазного дна и хрусталика.
На начальных стадиях лечение диабетической катаракты дает неплохие результаты. Пациента направляют в специализированный диабетический медицинский центр или офтальмологическую клинику, специализирующуюся на микрохирургических операциях глаз.
Диабетикам, которые не соглашаются на проведение хирургического вмешательства, могут рекомендовать иной вид терапии. Пациентам назначат капли, которые могут защитить глаза от влияния глюкозы. Назначают «Каталин», «Квинакс», «Катахром». В профилактических целях рекомендуют капать их трижды в день на протяжении месяца.
После завершения курса требуется повторный осмотр у офтальмолога. Как правило, через месяц перерыва врачи рекомендуют еще закапывать глаза на протяжении месяца. Но для некоторых даже пожизненное использование лекарств лучше, чем операция.
Но следует понимать, что капли не избавят от катаракты. Они просто замедляют развитие заболевания. Со временем большинство сталкивается с тем, что хирургическая операция все же необходима.
При диагностировании диабетической катаракты наблюдать пациента должен офтальмолог и эндокринолог. Важно компенсировать диабет и стабилизировать состояние пациента. Для этих целей необходимо:
- нормализовать процесс обмена веществ;
- подобрать правильную диету;
- минимизировать содержание глюкозы в крови с помощью назначения адекватной инсулинотерапии или подбора сахаропонижающих препаратов;
- добавить посильную физическую нагрузку.
Это позволит добиться более эффективной компенсации диабета. При улучшении состояния можно приступать непосредственно к лечению осложнений. Операцию рекомендуют делать на ранних стадиях патологии, до начала прогрессирования воспалительных заболеваний глаз.
Услышав о катаракте, пациенты с нарушениями углеводного обмена начинают переживать, можно ли делать операцию на глаза при сахарном диабете. Оперативное лечение является единственным эффективным методом избавления от катаракты. Но операцию врач назначит лишь при соблюдении ряда условий:
- содержание глюкозы находится в норме, удалось достигнуть компенсации диабета;
- потеря зрения не превышает 50%;
- у пациента нет хронических заболеваний, которые помешают послеопреационной реабилитации больных.
Многие советуют не затягивать с операцией, ведь при прогрессировании заболевания состояние может резко ухудшиться. У диабетиков начинается ретинопатия, приводящая к полной слепоте. А при наличии противопоказаний врач откажется делать операцию.
Не будут менять хрусталик при:
- некомпенсированном диабете;
- последних стадиях заболевания, когда зрение полностью утеряно;
- нарушениях кровообращения в глазу и образовании рубцов на сетчатке;
- появлении сосудов на радужке глаза;
- воспалительных глазных заболеваниях.
Если состояние позволяет, то выбирают вид факоэмульсификации:
Проводится операция следующим образом.
- В хрусталике делают 2 прокола и через них дробят катаракту лазером или ультразвуком.
- С помощью специального оборудования отсасывают оставшиеся части хрусталика.
- Через проколы в глаз вводят искусственный хрусталик.
При использовании данных методов удаления и замены биологической линзы глаза ни сосуды, ни ткани не травмируются, наложение швов не требуется. Операция проводится амбулаторно, стационарное наблюдение не требуется. Благодаря этому восстановление проходит быстро. Зрение возвращается за 1-2 дня.
При диагностировании диабетической катаракты лучше сразу соглашаться на операцию. На начальных стадиях врач может рекомендовать использовать капли, но они не лечат заболевание, а временно приостанавливают его прогрессирование.
Сахарный диабет может повреждать как элементы глазного дна (задняя стенка глазного яблока, сетчатка), так и хрусталик («линза», находящаяся в передней части глаза и собирающая световые лучи).
Поражение глазного дна (сетчатки) при диабете называется диабетической ретинопатией (ДР). ДР — микрососудистое осложнение сахарного диабета. Особенностью ДР является то, что выраженные сосудистые изменения глазного дна могут долго не приводить к снижению зрения, а затем зрение резко и часто необратимо снижается. Ретинопатия может протекать бессимптомно, и пациент сам по качеству зрения не может адекватно оценивать состояние глазного дна. Это обуславливает важность регулярных осмотров офтальмологом больных сахарным диабетом.
Продолжительность диабета является самым значительным фактором риска. Диабетическая ретинопатия редко развивается в первые 5 лет заболевания или до периода полового созревания, но у 5 % пациентов с сахарным диабетом 2 типа диабетическая ретинопатия выявляется одновременно с выявлением диабета.
Высокий уровень сахара является не менее значительным фактором риска, чем продолжительность заболевания. Известно, что хорошее управление уровнем сахара крови может предотвратить или замедлить развитие диабетической ретинопатии.
Диабетическое поражение почек (нефропатия) вызывает ухудшение течения диабетической ретнопатии.
Другие факторы риска включают в себя избыточный вес, гиперлипидемию и анемию.
Осмотр глазного дна для выявления ретинопатии должен проводиться при расширенном зрачке грамотным специалистом с помощью офтальмоскопа. Расширение зрачка достигается предварительным (приблизительно за 30 минут до осмотра врача) закапыванием в глаза специальных капель. Расширение зрачка сопровождается снижением зрения вблизи. Действие капель продолжается около 2-3-х часов.
Рекомендуется на это время воздержаться от вождения автомобиля, большой зрительной нагрузки: чтение, работа на компьютере; в солнечный день лучше воспользоваться солнцезащитными очками.
Кроме того, для документации изменений на сетчатке и возможности оценить динамику состояния глазного дна иногда делают серийные фотографии глазного дна с помощью фундус-камеры.
В некоторых случаях проводится флюоресцентная ангиография сосудов глазного дна для обнаружения изменений, невидимых при обычном обследовании.
Все пациенты с сахарным диабетом должны профилактически осматриваться офтальмологом 1 раз в год. При наличии изменений на глазном дне – каждые полгода и чаще.
В настоящее время выделяют 3 стадии диабетической ретинопатии. Лечение ДР зависит от стадии процесса:
Начальная форма диабетической ретинопатии (ДР) называется непролиферативной. Эти минимальные изменения на сетчатке раньше или позже развиваются почти у каждого пациента с СД и не отражаются на зрении. Эта стадия может довольно длительно протекать стабильно, без ухудшения, а на фоне компенсации СД и снижения артериального давления – даже регрессировать. Лечение включает в себя нормализацию уровня сахара и артериального давления.
Следующей стадией ДР является препролиферативная. На этой стадии зрение также еще не изменяется. Но эта стадия при отсутствии лечения может быстро прогрессировать в следующую стадию ретинопатии. Лечение включает в себя, кроме нормализации уровня сахара и артериального давления, проведение лазерной коагуляции сетчатки.
Наиболее тяжелой формой ретинопатии является пролиферативная. Даже на этой стадии зрение может некоторое время быть хорошим. Иногда пациент отмечает появление плавающих темных пятен пред глазом. Однако на глазном дне отмечаются выраженные пролиферативные изменения — рост новообразованных сосудов и соединительной ткани, что может при вести к необратимому снижению зрения, слепоте и даже гибели глаза. На этой стадии обязательно проводится срочная лазерная коагуляция сетчатки. Однако лечение на этой стадии не всегда дает стойкий положительный эффект.
При прогрессировании процесса на глазном дне возможно развитие кровоизлияния в полость глаза – гемофтальма, приводящего к резкому снижению зрения. Возможно развитие неоваскулярной глаукомы, сопровождающейся полной необратимой потерей зрения и сильными болями в глазу. Кроме того, может произойти отслойка сетчатки.
Все эти последствия пролиферативной стадии ретинопатии требуют проведения сложных оперативных вмешательств на глазах, но даже они не всегда позволяют вернуть зрение.
Поэтому диабетическое поражение глаз лучше предотвратить, чем восстановить утраченное зрение.
В результате многолетних исследований установлено, что люди с диабетом, поддерживающие уровень сахара близким к норме, имеют меньше осложнений со стороны глаз, чем те, кто плохо управляет уровнем сахара. Правильное питание и физические упражнения играют большую позитивную роль в общем состоянии здоровья больных диабетом.
Люди, страдающие диабетом, могут значительно снизить риск глазных осложнений, регулярно наблюдаясь у офтальмолога. Большинство осложнений лечится гораздо более успешно, если выявляются на ранних стадиях.
Еще одним осложнением СД на глазах является помутнение хрусталика – диабетическая катаракта. Помутнение хрусталика может происходить при любой длительности СД. Особенно часто катаракта развивается у пациентов с высоким уровнем сахара. Помутнение хрусталика вызывает снижение зрения.
Лечение катаракты – хирургическое: удаление помутневшего хрусталика и имплантация искусственной линзы. В настоящее время операцией выбора для пациентов с СД является методика бесшовного удаления катаракты с помощью ультразвука – факоэмульсификация. Это операция проводится без разрезов, с помощью 2-х маленьких проколов глаза. Мутный хрусталик дробится ультразвуковыми волнами и отсасывается через другой прокол. Через этот же прокол вводится мягкая линза (искусственный хрусталик). Малая травматичность этой операции приводит к быстрому заживлению и дает возможность проводить ее без госпитализации пациента. Кроме того, эта операция проводится на незрелой катаракте, т.е. не надо дожидаться полного помутнения хрусталика, когда становится уже совсем ничего не видно, а можно удалить хрусталик тогда, когда качество вашего зрения перестанет вас устраивать. Удаление катаракты позволит не только улучшить качество зрения, но и даст возможность окулисту хорошо осмотреть Ваше глазное дно для раннего обнаружения сосдистых изменений сетчатки – ретинопатии.
Катаракта – заболевание хрусталика, который выполняет функцию светопроведения и светопреломления. Хрусталик имеет форму прозрачной двояковыпуклой линзы, получает питание из окружающей его со всех сторон внутриглазной жидкости.
Любое помутнение хрусталика называется катарактой. Эта патология чаще возникает у пожилых людей.
В переводе с греческого катаракта — «водопад», так как, по представлению древних, человек видит словно сквозь падающую струю воды, которая мешает свету проникнуть внутрь глаза.
Почти у половины населения земного шара, перешагнувшего 50-летний рубеж, развивается катаракта.
Все катаракты делятся на возрастные и осложненные. Возрастные катаракты возникают в результате старения организма, нарушения обменных процессов в глазу. Возрастную катаракту еще называют старческой. Осложненная катаракта возникает при воздействии неблагоприятных факторов внутренней и внешней среды. Из внешних факторов следует отметить травмы, воздействие рентгеновских лучей, ультразвука и тока СВЧ, токсическое воздействие отравляющих веществ. Общие заболевания (сахарный диабет, болезни почек, наследственные и др.) часто осложняются катарактой.
Основными показаниями для экстракции катаракты являются снижение зрения, приводящее к ограничению трудоспособности и дискомфорту в обычной жизни.
Как правило, заболевание развивается медленно — на протяжении месяцев, а то и лет. Появляются потребность в более ярком освещении при чтении или шитье, затруднение при рассмотрении ближних и дальних объектов. Человек часто протирает очки, но это не помогает. Возникает ощущение пленки на глазах, которую хочется стереть. Ухудшается цветовое зрение. Начинают сливаться буквы, а затем и строчки текста. Возникает расплывчатость изображения, которое не поддаётся очковой коррекции. Развитие катаракты не вызывает болевых ощущений и покраснения глаз. В норме черный зрачок может приобрести белый цвет.
Всем лицам старше 40 лет необходимо обследование у врача-офтальмолога. Только специалист может поставить диагноз катаракта.
Лечение катаракты в начальной стадии направлено на уменьшение прогрессирования катаракты и заключается в закапывании препаратов, улучшающих обменные процессы.
Чудо-лекарств, способных восстановить прозрачность хрусталика, не существует, а замедлить развитие «помутнения» возможно.
Хирургическое удаление мутного хрусталика называется экстракцией катаракты.
Консервативное лечение катаракты целесообразно только в начальных ее стадиях с учетом причин, вызвавших помутнение хрусталика (старческая катаракта, сахарный диабет и др.).
Виды операции при катаракте
В УФНИИ ГБ накоплен колоссальный опыт хирургических вмешательств, ежегодно проводится около10 000 операций по поводу катаракты.Операцию проводят под местной анестезией, так что болей и дискомфорта больной не испытывает. Хирург работает под специальным операционным микроскопом, который одновременно освещает и увеличивает операционное поле. Возраст пациента роли не играет, ее переносят даже лица старше 80-90 лет. Но, учитывая сбой в работе органов и систем в процессе старения, желательнее проводить операции раньше. Нет необходимости ждать пока катаракта созреет.
Если катаракта в обоих глазах, то сначала оперируется один глаз, а спустя 3-4 месяца — второй.
На сегодняшний день разработаны методы экстракции катаракты через микроразрезы в роговице и склере, шириной от 1,8 до 2,5 мм (т.е. микроинвазивные методы). При этом для разрушения хрусталика применяются различные способы его дробления.
Наиболее щадящей операцией по устранению катаракты и восстановлению зрения считается метод факоэмульсификации в сочетании с имплантацией искусственного хрусталика. Возможности современной факоэмульсификации позволяют удалять катаракту любой степени плотности и зрелости, но лучше не ждать созревания процесса. Для выполнения ультразвуковой факоэмульсификации катаракты созданы специальные приборы. Клиника Уфимского НИИ глазных болезней оснащена самым современным оборудованием, обеспечивающих выполнение высокотехнологичных операций. Многолетний опыт офтальмохирургов и научных сотрудников, их усовершенствование в ведущих НИИ страны и стажировки за рубежом позволяют восстанавливать полноценное зрение.
Как проходит современная операция удаления катаракты
Современный метод удаления катаракты носит название «факоэмульсификация». Операционный микроразрез – до 2,5 мм. Наложение швов не требуется. С помощью ультразвукового зонда производится дробление мутного хрусталика на мелкие частички и их аспирация. Через тот же разрез с помощью специального шприца-инжектора вводится искусственный хрусталик, свернутый в трубочку. Обезболивание достигается путем закапывания глазных анестетиков. Вся операция длится 15-25 минут.
Факоэмульсификация проводится на факоэмульсификаторах зарубежных фирм Millenium, Infiniti, Legacy, Stellaris.
· безболезненна и безопасна
· минимальный риск осложнений
· длительность операции – 15-25 минут
· восстановление трудоспособности через 10-30 дней
Способы восстановления зрения после удаления катаракты
Для восстановления зрения после удаления катаракты чаще используются искусственные хрусталики (интраокулярные линзы, сокращенно — ИОЛ), которые имплантируются внутрь глаза вместо удаленного мутного хрусталика. Имплантация интраокулярной линзы является наиболее эффективным способом коррекции зрения после удаления мутного хрусталика. Она позволяет получить высокую остроту зрения. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. В настоящее время 98% всех операций удаления катаракты сопровождается имплантацией искусственного хрусталика.
Искусственный хрусталик изготовлен из специального материала, который по своим свойствам максимально приближается к естественному хрусталику, абсолютно прозрачный, хорошо переносится тканями глаза, не вызывает воспаления тканей глаза. Преломляющая сила ИОЛ рассчитывается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.
При планировании операции врач учитывает требования профессии и условия повседневной жизни пациента. Если, например, человек водит машину, увлекается охотой или сбором грибов, ему подбирают такую линзу (искусственный хрусталик), чтобы он мог обходиться без очков, когда смотрит вдаль. И наоборот, если пациенту приходится много читать и писать, ему могут подобрать искусственный хрусталик, который позволит делать это без очков. На сегодняшний день существуют мультифокальные линзы, которые обеспечивают фокусировку как ближних так и удаленных предметов и торические линзыдля коррекции имеющегося астигматизма.
Пациентам мы предлагаем новейшие высококачественные модели мягких искусственных хрусталиков ведущих мировых производителей:Tecnis, АсrySofNatural, АсrySofIQ, Restor, Restortoric (Alcon, США), Centerflex,M-flex, T-flex, (Rayner, Великобритания), Acryfold (Индия).
Их параметры рассчитываются для каждого пациента с помощью специальной компьютерной программы, с учетом оптических и анатомических особенностей глаза, что позволяет добиться максимально возможной остроты зрения после операции и одновременно скорректировать близорукость, дальнозоркость, астигматизм.
Вот описание лишь некоторых искусственных хрусталиков, которые используются в нашем институте: AcrySofNatural гибкая линза, легко имплантируемая в глаз через маленький разрез. Кроме того линза содержит пигмент, защищающий сетчатку от неблагоприятного воздействия ультрафиолета. AcrySof МА 60 МА (трёх-компонентная ИОЛ) Это гибкая линза из акрила, предназначенная для имплантации при факоэмульсификации. Широкий спектр диоптрийности и наличие «отрицательных» ИОЛ позволяет имплантировать их и у лиц с миопией высокой степени. AcrySof IQ – “интеллектуальная” линза. Корректирует сферические аберрации (блики, засветы, ореолы) при ярком свете. Дает высокое качество зрения в любых условиях освещенности. Эта линза почти вдвое тоньше традиционной и устанавливается через меньший разрез всего 1,8 мм. Rayner C-flex- гибкая линза, предназначенная для имплантации при факоэмульсификации. Rayneraspheric- гибкая линза, которая обеспечивает не только высокие функциональные результаты, но и отличное качество зрения. За счет своей асферичной поверхности линза корректирует сферические аберрации.
Наиболее важным фактором успеха от проведенного оперативного лечения считается выполнение всех предписанных хирургом назначений и своевременное посещение своего хирурга и офтальмолога по месту жительства для осмотра.
КАК ПОДГОТОВИТЬСЯ К ОПЕРАЦИИ?
Перед операцией необходимо собрать следующие анализы и пройти обследования (результаты анализов должны быть не более 14 дней давности на момент госпитализации пациента в стационар):
· Направление в УФ НИИ ГБ от окулиста по месту жительства.
· Анализ крови на гепатиты В и С, ВИЧ, RW
· Заключение эндокринолога при наличии сахарного диабета
КАК СЕБЯ ВЕСТИ ПОСЛЕ ОПЕРАЦИИ?
Обычно в течение 4-х недель после операции необходимо закапывать противовоспалительные (стероидные и нестероидные) препараты, чаще всего это дексаметазон и индоколлир по 1-2 капле 4 раза в день, а также на протяжении 10-ти дней показаны инстилляции современных и эффективных антибактериальных препаратов, также по 1-2 капле 4 раза в день. Так как время закапывания всех 3-х препаратов совпадает, мы рекомендуем делать 5-ти минутный перерыв между закапыванием.
До полного заживления разреза, обычно на протяжении 2-х недель, нужно особенно тщательно соблюдать правила гигиены, чтобы не вызвать инфекционный процесс. Нельзя тереть оперированный глаз руками, спать на стороне оперированного глаза, перед закапыванием глаза нужно тщательно вымыть руки. Мы не рекомендуем умываться проточной водой. Желательно протирать кожу век ватным тампоном, смоченным кипяченой водой комнатной температуры. Стоит также в этот отрезок времени воздержаться от занятий спортом, посещений сауны, нанесения макияжа.
Дополнительную очковую коррекцию назначают не ранее чем через 4 недели после лечения.
Желаем Вам увидеть мир во всех красках.
Препараты рекомендуемые в послеоперационном периоде.
Помутнение хрусталика, или катаракта, — очень распространенное заболевание среди пожилых людей. Иногда оно возникает и в более молодом возрасте. Причины катаракты могут быть разными: травмы глаз, глаукома, близорукость, сахарный диабет и пр. Считается, что болезнь развивается в результате окислительных процессов, происходящих в хрусталике глаза.
Первое средство от катаракты – витамин C. Также исследования показали, что рибофлавин, содержащийся в молоке, дрожжах, цельных злаках тоже хорошо помогает при лечении.
Лечение катаракты народными методами
• Сварите яйцо вкрутую, затем остудите его, разрежьте поперек и вытащите желток. В получившуюся полость засыпьте сахарный песок. Сверху прикройте другой половинкой белка, как крышечкой. Сладкое яйцо поставьте в хорошо прогретую духовку. Через минут 20 весь сахар должен растаять и превратиться в сироп. Яйцо вытащите, а жидкость перелейте в стеклянную баночку. Сироп должен быть обязательно прозрачным! Проследите, чтобы в него не попали нерастопленные кристаллики сахара. Полученное лекарство закапывайте в глаза 3 раза в день по 1-2 капельки. Если возникнет легкое пощипывание, не беспокойтесь – это нормально. Приготовленный сироп храните при комнатной температуре и используйте в течение 3 дней (не больше!). Первый курс лечения длиться 9 дней. После него сделайте перерыв на 3 дня, затем проведите повторный 9-дневный курс и проверьте у врача состояние глаз. Полный курс рассчитан на 3 недели (21 день).
• Можно проводить лечение катаракты живицей сосны или пихты. Если вы внимательно осмотрите ствол дерева, проведете по нему рукой, то можете в некоторых местах прощупать эластичность, упругость коркового слоя. В таких местах и нужно делать надрезы для стекания смолы. Для лечения разведите живицу подсолнечным или облепиховым маслом 1:3 и закапывайте пораженный глаз по 1 капельке в день. Будет жечь, но надо потерпеть. Курс лечения – 1,5 или 2 месяца.
• Появившиеся на картофеле ростки высушите, дайте настояться на водке (на 200 мл 1 ст. л.) и пейте по чайной ложечке 3 раза в день. Рецепт этот помогает также при любом ухудшении зрения.
• Хорошие результаты дает лечение катаракты медом . Его закладывают за нижнее веко 3 или 4 раза в день 10 дней подряд.
• Пейте крепкий зеленый чай без ограничений для улучшения зрения и лечения катаракты.
Сам вопрос: Операция катаракта при диабете
здравствуйте.у моего брата катаракта у него сахарный диабет +гемодилез отказали почки можно ли у вас сделать операцию на глаза и возьметесь ли и сколько это будет стоит .давление уже нормализовалось 130-140 сахар 5.5 6.0
Рябов Михаил Владимирович
Врач-офтальмолог, стаж работы 7 лет. Специализация — общая офтальмология (лечение глазных болезней медикаментозно и хирургически, подбор очков и контактных линз), лазерные методы лечения и восстановления зрения.
Внимание! Консультация офтальмолога онлайн не заменяет визита к врачу. Самолечение может привести к развитию серьезных осложнений.
Если у Вас острое состояние и Вы находитесь в Москве или Московской области, мы рекомендуем Вам обращаться в Московскую Глазную Клинику — офтальмологический центр с безупречной репутацией, доступными ценами, современным оборудованием и квалифицированными специалистами.
Операция катаракта при диабете проводится только в компенсированном состоянии (при нормализации артериального давления и уровня сахара в крови) — как понимаю, у Вас именно такое.
Однако остается вопрос о наличие почечной недостаточности. В таком случае необходимо иметь допуск для операции от профильных специалистов (уролога, терапевта и эндокринолога), что противопоказаний нет. В таком случае Операция катаракта при диабете и почечных заболеваниях возможна.
Однако наш офтальмологический портал не пренадлежит ни к одной из глазных клиник. Подходящий вариант Вы можете выбрать по отзывам в разделе Клиники.


