Патологическая анатомия
Конспект лекций. Минск: Международный государственный экологический университет имени А. Д. Сахарова, 2009.
При гиалинозе (от греч. hyalos — прозрачный, стекловидный), или гиалиновой дистрофии, в соединительной ткани образуются однородные полупрозрачные плотные массы (гиалин), напоминающие гиалиновый хрящ.
Гиалин — это фибриллярный белок. При иммуногистохимическом исследовании в нем обнаруживают не только белки плазмы, фибрин, но и компоненты иммунных комплексов (иммуноглобулины, фракции комплемента), а также иногда липиды. Гиалиновые массы устойчивы по отношению к кислотам, щелочам, ферментам, ШИК-положительны, хорошо воспринимают кислые красители (эозин, кислый фуксин), пикрофуксином окрашиваются в желтый или красный цвет.
Гиалиноз может развиваться в исходе разных процессов:
—плазматического пропитывания;
—фибриноидного набухания (фибриноида);
—склероза.
—гиалиноз сосудов;
—гиалиноз собственно соединительной ткани.
Каждый из двух видов гиалиноза может носить системный и местный характер.
Гиалиноз сосудов. Гиалинозу подвергаются преимущественно мелкие артерии и артериолы. Ему предшествуют повреждение эндотелия, базальной мембраны и гладкомышечных клеток стенки сосуда и пропитывание ее белками плазмы крови.
Причины системного гиалиноза сосудов:
—гипертоническая болезнь;
—гипертонические состояния, гипертензии (болезни почек, опухоли эндокринных и половых желез);
—диабет (диабетический артериологиалиноз);
—ревматические заболевания;
—атеросклероз.
Ведущими механизмами в его развитии являются:
—деструкция волокнистых структур;
—повышение сосудисто-тканевой проницаемости (плазморрагия).
С плазморрагией связаны пропитывание ткани белками плазмы и адсорбция их на измененных волокнистых структурах с последующей преципитацией и образованием белка — гиалина.
Гиалиноз мелких артерий и артериол носит системный характер, но наиболее выражен в почках, головном мозге, сетчатке глаза, поджелудочной железе, коже.
Микроскопически при гиалинозе артериолы превращаются в утолщенные стекловидные трубочки с резко суженным или полностью закрытым просветом.
Руководствуясь особенностями патогенеза гиалиноза сосудов, выделяют 3 вида сосудистого гиалина:
1) простой, возникающий из малоизмененных компонентов плазмы крови (встречается чаще при гипертонической болезни доброкачественного течения, атеросклерозе и у здоровых людей);
2) липогиалин, содержащий липиды и бета-липопротеиды (обнаруживается чаще всего при сахарном диабете);
3) сложный гиалин, строящийся из иммунных комплексов, фибрина и разрушающихся структур сосудистой стенки (характерен для болезней с иммунопатологическими нарушениями, например, для ревматических заболеваний).
Местный гиалиноз артерий как физиологическое явление наблюдается в селезенке взрослых и пожилых людей, отражая функционально-морфологические особенности селезенки как органа депонирования крови.
Исход. В большинстве случаев неблагоприятный, поскольку процесс необратим. Гиалиноз мелких артерий и артериол ведет к атрофии, деформации и сморщиванию органа (например, развитие артериолосклеротического нефроцирроза).
Значение. Различно в зависимости от локализации, степени и распространенности гиалиноза. Распространенный гиалиноз артериол может вести к функциональной недостаточности органа (почечная недостаточность при артериолосклеротическом нефроциррозе). Ломкость сосудов ведет к развитию кровоизлияний (например, геморрагический инсульт при гипертонической болезни).
Гиалиноз собственно соединительной ткани.
Системный гиалиноз соединительной ткани и сосудов развивается обычно в исходе фибриноидного набухания, ведущего к деструкции коллагена и пропитыванию ткани белками плазмы и полисахаридами. Этот механизм развития системного гиалиноза соединительной ткани особенно часто встречается при заболеваниях с иммунными нарушениями (ревматические болезни).
Местный гиалиноз как исход склероза развивается в рубцах, фиброзных спайках серозных полостей, сосудистой стенке при атеросклерозе, инволюционном склерозе артерий, при организации тромба, инфаркта, заживлении язв, ран, в капсулах, строме опухоли и т.д. В основе гиалиноза в этих случаях лежат нарушения обмена соединительной ткани. Подобный механизм имеет гиалиноз некротизированных тканей и фибринозных наложений в плевре, перикарде и т.д. Гиалиноз может завершать фибриноидные изменения в дне хронической язвы желудка, в червеобразном отростке при аппендиците.
Микроскопическое исследование. Пучки коллагеновых волокон теряют фибриллярность и сливаются в однородную плотную хрящеподобную массу; клеточные элементы сдавливаются и подвергаются атрофии.
Макроскопическая картина. При выраженном гиалинозе волокнистая соединительная ткань становится плотной, хрящевидной, белесоватой, полупрозрачной.
Исход. В большинстве случаев неблагоприятный в связи с необратимостью процесса, но возможно и рассасывание гиалиновых масс. Так, гиалин в рубцах — так называемых келоидах — может подвергаться разрыхлению и рассасыванию. Обратим гиалиноз молочной железы, причем рассасывание гиалиновых масс происходит в условиях гиперфункции желез. Иногда гиалинизированная ткань ослизняется.
Значение. Различно в зависимости от локализации, степени и распространенности гиалиноза. Местный гиалиноз может быть причиной функциональной недостаточности органа. В рубцах он может не причинять особых расстройств, за исключением косметического дефекта.
Сахарный диабет — заболевание, которое возникает как следствие абсолютной или относительной недостаточности инсулина.
У людей, которые болеют сахарным диабетом, проблемы с сердечно-сосудистой системой проявляются задолго до того времени, когда возникают первые симптомы диабета. Люди, болеющие диабетом, особенно второго типа, имеют более высокий риск заболеть сердечно-сосудистыми заболеваниями.
Доказанным считается тот факт, что чем больше времени человек страдает сахарным диабетом, тем более высоким является риск повреждения сосудов. Возрастание риска проявления болезней сосудов при диабете напрямую связано с высоким артериальным давлением, несоблюдением строгой диеты, курением, отсутствием достаточных физических нагрузок. При диабете чаще возникает атеросклероз как последствие накопления в стенках сосудов холестерина. Со временем происходит образование холестериновых бляшек, которые препятствуют свободному транспортированию кислорода к сердечной мышце. Если происходит отрыв холестериновой бляшки, то в итоге на этом месте может появиться тромб, что впоследствии становится причиной серьезных заболеваний — инсульта, гангрены, как следствия недостаточного кровообращения в конечностях.
У людей, которые болеют сахарным диабетом, при наличии проблем с сосудами могут наблюдаться разнообразные симптомы. Повреждение сосудов при сахарном диабете может выражаться проблемами со зрением: человек видит все расплывчатым, у него периодически мелькают перед глазами «мушки». Очень часто у больного наблюдаются отеки конечностей и лица, на ногах появляются язвы, теряется чувствительность, как рук, так и ног. Иногда при ходьбе проявляется перемежающаяся хромота и болевые ощущения в ногах. Кроме того, у больного с поражениями сосудов может наблюдаться помутнение и пенистость мочи, регулярно проявляется высокое артериальное давление, периодически возникают боли в области груди.
У больных сахарным диабетом раньше, чем у других людей, проявляется атеросклероз. Эта болезнь протекает у диабетиков тяжелее, чем у других больных. Атеросклероз при диабете может развиться у людей обеих полов и в любом возрасте, при этом он очень часто сочетается с микроангиопатией. Атеросклероз поражает артерии сердца, сосуды головного мозга, артерии верхних и нижних конечностей.
Диабетическая ангиопатия развивается у больного как последствие плохого лечения сахарного диабета. Это влечет нарушения в жировом и белковом обмене, сильные и частые перепады содержания глюкозы в крови, значительное нарушения гормонального баланса. Как следствие, страдают сосуды: менее активным становится кислородное обеспечение тканей, происходит нарушение тока крови в мелких сосудах.
Развитие ангиопатии происходит под воздействием аутоимуных процессов. В организме человека аутоиммунные реакции развиваются как последствие использования для лечения инсулинов длительного действия. Кроме того, крайне негативное воздействие на прогрессирование ангиопатии оказывает употребление больными алкоголя и табакокурение.

Как правило, на первой стадии развития ангиопатии ног выраженных изменений и признаков заболевания не наблюдается. Наличие определенных изменений можно определить только в процессе исследования с помощью методов тахоосциллографии, капилляроскопии, реографии.
На второй стадии развития болезни сосудов ног, которую называют функциональной, у человека уже периодически проявляются болевые ощущения в дистальных отделах. Изначально боль может беспокоить только при длительной ходьбе. Позже боль начинает периодически проявляться также в состоянии покоя, при этом время от времени у больного возникают парестезии, ощущение жжения либо зябкости. Ночью могут беспокоить судороги ног.
В процессе осмотра пациента на этой стадии специалист отмечает, что у него имеет место побледнение и похолодание стоп. При пальпации ощущается ослабленная пульсация на тыльной и задней большеберцовой артерии.
Если заболевание прогрессирует, то постепенно оно переходит в третью, органическую стадию. В это время у человека уже проявляется синдром перемежающейся хромоты, который активно прогрессирует. Спустя некоторое время боль переходит в постоянную и не ослабевает ни днем, ни ночью. Однако в случае, если у больного доминируют явления диабетической микроангиопатии, то боль может быть не настолько выраженной. Поэтому проявление тяжелых трофических изменений может показаться человеку резким и внезапным.
Кожа на ногах также изменяет свою структуру: она становится более тонкой и сухой, очень легко травмируется. Изначально бледная кожа постепенно приобретает багрово-цианотичный оттенок. Отмечается ослабление пульсации подколенной артерии, а также артерий тыла стопы. Если она прослушивается, то очень слабо. Иногда на большом пальце стопы либо на других пальцах, а также на подошве появляются пузыри, наполненные серозно-геморрагической жидкостью. Позже у больного появляются трофические язвы, которые не заживают продолжительное время.
В то же время поражение подвздошных и бедренных артерий проявляется в более редких случаях. Такая патология является свидетельством того, что у больного развилась крайне тяжелая форма облитерирующего атеросклероза.
Очень опасным осложнением заболеваний сосудов становится в итоге гангрена, которая может развиться как вследствие облитерирующего атеросклероза, так и в качестве осложнения диабетической микроангиопатии. Гангрена осложняет течение серозно-геморрагического пузыря или трофической язвы. Развитие гангрены часто начинается с того места, где ранее была трещина мозоль или другая рана. Развитие гангрены может происходить по-разному. При «сухой» гангрене некротические массы постепенно мумифицируются и отторгаются. При «влажной» гангрене у больного проявляются очень тяжелые общие симптомы, и активно развивается септическое состояние.
Диабетическое повреждение сосудов у разных людей может протекать совершенно по-разному. В некоторых случаях процесс развивается постепенно, на протяжении многих лет, иногда десятилетий. Но иногда у больных сахарным диабетом течение диабетических макро- и микроангиопатии прогрессирует крайне быстро, и гангрена может развиться в таком случае практически молниеносно. Особенности процесса напрямую зависят от того, какой характер течения сахарного диабета наблюдается у больного.
Чтобы подтвердить сахарный диабет, в процессе диагностики в обязательном порядке следует определить количество сахара в крови, используя для этого определенную схему, о которой расскажет врач-эндокринолог. Также в процессе лабораторного исследования крови определяется уровень холестерина и других липидов. Если врач подозревает, что у пациента нарушена работа почек, ему проводят также анализ мочи для определения наличия в ней белка.
Чтобы определить состояние сосудов нижних конечностей и их функции, применяются комплексные исследования, в которые входят несколько тестов, предполагающих физическую нагрузку, а также дуплексное УЗИ сосудов. Чтоб оценить работу сердца, больному проводится электрокардиограмма, а также стресс-тест, предполагающий проведение ЭКГ в процессе возрастающей нагрузки. УЗИ-исследование позволяет оценить кровотоки состояние сосудов.
Для выявления повреждения сосудов сетчатки (ретинопатии) специальные исследования — офтальмоскопию или флюоресцентную ангиограмму – должен проводить только специалист-офтальмолог.
Лечение заболеваний сосудов при диабете предполагает обеспечение контроля над уровнем артериального давления, а также постоянную поддержку нормального уровня сахара в крови. Для этого крайне важно соблюдать диету, рекомендованную лечащим врачом, а также постоянно принимать правильно подобранные медикаментозные препараты.
Регулярный прием препаратов, которые снижают уровень глюкозы, или инсулина обязателен для диабетиков. Для снижения артериального давления при диабете применяются бетаадреноблокаторы, ингибиторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов, а также препараты-диуретики. Снизить содержание холестерина в крови возможно с помощью статинов.
Если у больного существует риск образования тромбов, то ему могут назначаться лекарственные средства, которые, уменьшают уровень взаимодействия тромбоцитов. Это может быть Аспирин, Плавикс.
Если на коже ног образовались язвы, то их следует обработать хирургически. Для предотвращения появления новых язв и распространения инфекции больному назначается прием антибиотиков. Отсутствия адекватного лечения в итоге может привести к дальнейшему инфицированию, гангрене и ампутации. Для предупреждения ампутации проводится ангиопластика, стентирование, шунтирование. Метод лечения индивидуально назначает сосудистый хирург.
При ретинопатии иногда проводится специальная операция с использованием лазера. С его помощью проводят иссечение патологических сосудов, которые провоцируют нарушения зрения у больных сахарным диабетом.
Рис. 11. Фибриноидное набухание.
а — фибриноидное набухание и фибриноидный некроз капилляров почечных клубочков (системная красная
волчанка); б — электронограмма: в фибриноиде среди набухших, потерявших поперечную исчерченность
коллагеновых волокон (КлВ), массы фибрина (Ф). х 35000 (по Гизекингу).
ные (фибриноидные изменения соединительной ткани при ревматических болез-
нях; капилляров почечных клубочков при гломерулонефрите), ангионевроти-
ческие (фибриноид артериол при гипертонической болезни и артериальных ги-
пергензиях). В таких случаях фибриноидное набухание имеет распростра-
ненный (системный) характер. В качестве проявления воспаления, особенно
хронического, фибриноидное набухание возникает местно (фибриноид
в червеобразном отростке при аппендиците, в дне хронической язвы желудка,
трофических язв кожи и т. д.).
В исходе фибриноидных изменений развивается некроз, замещение очага
деструкции соединительной тканью (склероз) или гиалиноз.
Значениефибриноидного набухания огромно. Оно ведет к нарушению,
а нередко и прекращению функции органа (например, острая почечная недо-
статочность при злокачественной гипертонии, характеризующейся фибри-
ноидным некрозом артериол клубочков).
При гиалинозе (от греч. hyalos — прозрачный, стекловидный), или
гиалиновой дистрофии, в соединительной ткани образуются одно-
родные полупрозрачные плотные массы (гиалин)2 напоминающие гиалиновый
хрящ. Появление в цитоплазме гиалиновых капель (гиалиново-капельная ди-
строфия) к гиалинозу отношения не имеет.
Гиалин — это фибриллярный белок, в образовании которого большая роль
принадлежит белкам плазмы, в частности фибрину. При иммуногистохимиче-
ском исследовании в гиалине обнаруживают не только фибрин, но и компо-
ненты иммунных комплексов (иммуноглобулины, фракции комплемента),
а также липиды. Гиалиновые массы устойчивы по отношению к кислотам,
щелочам, ферментам, хорошо окрашиваются кислыми красителями (эозин,
кислый фуксин), пикрофуксином окрашиваются в желтый или красный цвет,
ШИК-положительны.
Механизмгиалиноза сложен. Ведущими в его развитии являются деструк-
ция волокнистых структур и повышение тканево-сосудистой проницаемости
(плазморрагия) в связи с ангионевротическими (дисциркуляторными), метабо-
лическими и иммунопатолотическими процессами. С плазморрагией связаны
пропитывание ткани белками плазмы и адсорбция их на измененных волок-
нистых структурах с последующей преципитацией и образованием белка —
гиалина. Гиалиноз может развиваться в исходе разных процессов: плазмати-
ческого пропитывания, фибриноидного набухания (фибриноида), воспаления,
некроза, склероза.
Классификация гиалиноза.Различают гиалиноз сосудов и гиалиноз соб-
ственно соединительной ткани. Каждый из них может быть распростра-
ненным(системным) и местным.
Гиалиноз сосудов. Гиалинозу подвергаются преимущественно мел-
кие артерии и артериолы. Ему предшествует повреждение эндотелия, аргиро-
фильных мембран и гладкомышечных клеток стенки и пропитывание ее плаз-
мой крови.
Микроскопическая картина:гиалин выпадает в субэндотелиальном про-
странстве, гиалиновые массы оттесняют кнаружи и разрушают эластическую
пластинку, ведут к истончению средней оболочки, в результате чего арте-
риолы превращаются в утолщенные плотные стекловидные трубочки с резко
суженным или полностью закрытым просветом (рис. 12).
Гиалиноз мелких артерий и артериол носит системный характер, но наибо-
лее выражен в почках, головном мозге, сетчатке глаза, полжелудочной желе-
зе, коже. Он особенно характерен для гипертонической болезни и гипертони-
ческих состояний (гипертонический артериологиалиноз), диабетической ми-
кроангиопатии (диабетический артериологиалиноз) и заболеваний с наруше-
ниями иммунитета. Как физиологическое явление местный гиалиноз артерий
наблюдается в селезенке взрослых и пожилых людей, отражая функцио-
нально-морфологические особенности селезенки как органа депонирования
крови.
Сосудистый гиалин — вещество гематогенной природы. В его образовании
играют роль не только гемодинамические и метаболические, но и иммунные
механизмы. Руководствуясь особенностями патогенеза гиалиноза сосудов, вы-
деляют 3 вида сосудистого гиалина: 1) простой, возникающий
вследствие инсудации неизмененных или малоизмененных компонентов плазмы
крови; встречается чаще при гипертонической болезни доброкачественного те-
чения, атеросклерозе и у здоровых людей; 2) л и п о г и а л и н, содержащий
липиды и В-липопротеиды; обнаруживается чаще всего при сахарном диабете;
3) сложный гиалин, строящийся из иммунных комплексов, фибрина
и разрушающихся структур сосудистой стенки (см. рис. 12), характерен для
болезней с иммунопатологическими нарушениями, например для ревматиче-
ских заболеваний.
Гиалиноз собственно соединительной ткани. Развивается
обычно в исходе фибриноидного набухания, ведущего к деструкции коллагена
и пропитыванию ткани белками плазмы и полисахаридами.
Микроскопическая картина:соединительнотканные пучки разбухают, те-
ряют фибриллярность и сливаются в однородную плотную хрящеподобную
массу; клеточные элементы сдавливаются и подвергаются атрофии.
Подобный механизм развития системного гиалиноза соединительной ткани
особенно часто встречается при заболеваниях с иммунными нарушениями (рев-
матические болезни). Гиалиноз может завершать фибриноидные изменения
Рис. 12. Гиалиноз сосудов селезенки.
а — стенка центральной артерии фолликула селезенки представлена гомогенными гиалиноподобными
массами; 6 — фибрин среди гиалиновых масс при окраске по методу Вейгерта; в — фиксация в гиалине
иммуноглобулина класса G (антитело) иммунных комплексов; люминесцентный микроскоп; г — электро-
нограмма: массы гиалина (Г) в стенке аргериолы; Эn — эндотелий; Пр — просвет артериолы. х 15000.
в дне хронической язвы желудка, в червеобразном отростке при аппенди-
ците; подобен механизму местного гиалиноза в очаге хронического вос-
паления.
В качестве своеобразного исхода склероза гиалиноз имеет в основном так-
же местный характер: он развивается в рубцах, фиброзных спайках серозных
полостей, сосудистой стенке при атеросклерозе, инволюционном склерозе ар-
терий, при организации тромба,в капсулах(рис. 13), строме опухоли и т. д.
В основе гиалиноза в этих случаях лежат нарушения обмена в соединительной
ткани. Подобный механизм имеет гиалиноз некротизированных тканей и фи-
бринозных наложений.
Внешний видорганов при гиалинозе обычно сохранен. Однако в тех слу-
чаях, когда процесс выражен резко, ткань становится бледной, плотной и по-
лупрозрачной. Гиалиноз может вести к деформации и сморщиванию органа
(например, развитие артериолосклеротического нефроцирроза, клапанного по-
рока сердца).
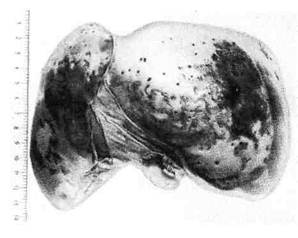 |
Рис.13. Гиалиноз капсулы печени —
глазурная печень (вид сверху).
Исходв большинстве слу-
чаев гиалиноза неблагоприят-
ный, но возможно и рассасы-
вание гиалиновых масс. Так,
гиалин в рубцах, так называе-
мых келоидах, может подвер-
гаться разрыхлению и рассасы-
ванию. Обратим гиалиноз мо-
лочной железы,причем расса-
сывание гиалиновых масс про-
исходит в условиях гиперфунк-
ции желез. Иногда гиалинизи-
рованная ткань ослизняется..
Функциональное значениегиалиноза различно в зависимости от его локали-
зации, степени и распространенности. Например, в рубцах он может не причи-
нять особых расстройств. Распространенный гиалиноз, напротив, ведет к зна-
чительным функциональным нарушениям и может иметь тяжелые послед-
ствия, как это наблюдается, например, при ревматизме, склеродермии,
гипертонической болезни, диабете и других болезнях.
Дата добавления: 2014-11-20 ; Просмотров: 1027 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Описание препаратов по Патологической Анатомии на Занятии № 32
ЗАНЯТИЕ № 32 Заболевания эндокринной системы
Макропрепарат «поджелудочная железа при сахарном диабете» — описание.
Поджелудочная железа уменьшена в размерах, плотной консистенции, на разрезе представлена прослойками соединительной ткани белесоватого цвета и участками липоматоза.
Микропрепарат № 155 «поджелудочная железа при сахарном диабете» — описание.
В ткани поджелудочной железы определяется небольшое количество мелких склерозированных островков Ларгенганса, лимфоцитарная инфильтрация. Количество β-клеток уменьшено (картина СД I типа); отмечается склероз и гиалиноз отдельных островков Ларгенганса, обширные участки жировой клетчатки, сохранённые островки Лангерганса гипертрофированы (картина СД II типа)
Макропрепарат «атеросклероз аорты (диабетическая макроангиопатия)» — демо
Макропрепарат «диабетический гломерулосклероз» — демонстрация.
Микропрепарат № 221 «диабетический гломерулосклероз» — описание.
Встречаются узелковая и диффузная формы. При узелковой форме выявляется пролиферация мезангиальных клеток, продукция мембраноподобного PAS-позитивного вещества, формирующего округлые образования в центре мезангия. При диффузной форме – отмечается разрастание мезангия и диффузное утолщение базальных мембран. В интерстиции – фиброзные изменения, дистрофия/атрофия канальцев, гиалиноз артериол. Возможно развитие смешанного варианта диабетического гломерулосклероза.
электронограмма «диабетический гломерулосклероз» — демонстрация.
Микропрепарат № 231 «гиалиноз сосудов кожи при сахарном диабете (диабетическая микроангиопатия)» — описание.
В дерме видны сосуды с утолщенными, гиалинизированными стенками. Выражено плазматическое пропитывание стенок капилляров, пролиферация эндотелия. Дерма диффузно склерозирована, эпидермис атрофичен.
Микропрепарат № 151 «диффузный токсический зоб» — описание.
Фолликулы неправильной формы, выстланы высоким гиперплазированным эпителием. Коллоид ярко-розовый, вакуолизирован. В строме – лимфомакрофагальная инфильтрация.
Щитовидная железа значительно увеличена в размерах, плотноватой консистенции, поверхность крупнобугристая, на разрезе — множественные полости различной величины, заполненные буро-жёлтым коллоидом.
Фолликулы увеличены в размерах, растянуты, кистозно расширены, выстланы уплощённым эпителием, заполнены оксифильным коллоидом. При PAS-реакции – коллоид окрашивается в малиновый цвет.
Микропрепарат № 153 «тиреоидит хашимото» — демонстрация.
Микропрепарат № 182 «папиллярный рак щитовидной железы» — демонстрация.
Гиалиноз это сосудисто-стромальная белковая дистрофия, характеризующаяся отложением в тканях однородных полупрозрачных плотных масс гиалина, напоминающих основное вещество гиалинового хряща. Гиалиноз не следует путать с гиалиновокапельной дистрофией, являющейся внутриклеточным диспротеинозом.
Классификация.
Различают следующие разновидности гиалиноза:
- гиалиноз сосудов;
- гиалиноз соединительной ткани;
- гиалиноз серозных оболочек.
Гиалиноз может быть распространенным и местным.
Встречаемость.
Гиалиноз стенок сосудов весьма распространен и встречается у большинства пожилых людей, особенно страдающих гипертонической болезнью, симптоматическими гипертензиями, а также сахарным диабетом. Гиалиноз соединительной ткани встречается реже, еще реже — гиалиноз серозных оболочек.
Условия возникновения.
- Для гиалиноза сосудов — повышение артериального давления и повышение проницаемости стенок мелких артерий и артериол.
- Для гиалиноза соединительной ткани — предшествующая ее дезорганизация в виде мукоидного набухания и фибриноидных изменений.
- Для гиалиноза серозных оболочек — наличие на поверхности серозной оболочки организующегося фибринозного воспалительного экссудата.
Механизмы возникновения.
Гиалиноз сосудов — мелких артерий, артериол и клубочков почки — возникает в результате повышения артериального давления, некроза гладкомышечных клеток средней оболочки, и инфильтрации сосудистой стенки белками плазмы крови. Эти белки, соединяясь с продуктами некроза миоцитов, образуют гиалин. Другой механизм развития гиалиноза сосудов, например, при васкулитах, а также сахарном диабете связан с повышением проницаемости сосудистой стенки и инфильтрацией ее белками плазмы, преобразовывающимися в дальнейшем в гиалин.
Гиалинозу соединительной ткани предшествует деструкция ее основного вещества и, в частности, мукопротеидов и коллагеновых волокон. Возникшие в результате распада мукопротеидов кислые мукополисахариды за счет своей выраженной гидрофильности ведут к набуханию тканей. При этом также происходит повышение проницаемости местных микрососудов, из которых в ткань выходят альбумин, глобулины и фибриноген, которые, уплотняясь, образуют гиалин. Гиалиноз серозных оболочек результат эволюции фибринозного воспалительного экссудата на поверхности органов, имеющих серозную выстилку.
Макроскопическая картина.
Гиалиноз сосудов макроскопически не определяется, за исключением гиалиноза сосудов глазного дна, который выявляется при офтальмоскопии с использованием лупы. Микрососуды при этом выглядят утолщенными и извитыми. Гиалипизированная соединительная ткань — плотная, утратившая эластичность, молочно-белого или слегка кремового цвета. Особенно хорошо это заметно в створках клапанов сердца, утолщенных и резко деформированных, и в так называемых келоидных рубцах. При гиалинозе серозных оболочек ткань в этом месте резко утолщена, молочно-белого цвета, хрящевидной консистенции. Органы с распространенным гиалинозом оболочек — печень или селезенка — выглядят как-бы облитыми сахарной глазурью и описываются как глазурная печень или селезенка.
Микроскопическая картина.
Стенки гиалинизированных мелких артерий и артериол утолщены за счет накопления в них гомогенных эозинофильных масс, просвет их значительно сужен или полностью закрыт. Почечные клубочки оказываются частично или полностью замещенными такими массами, в которых изредка обнаруживаются ядра единичных клеток. При гиалинозе соединительной ткани и серозных оболочек среди немногочисленных фиброцитов — гомогенные эозинофильные массы, характеризующиеся положительной ШИК-реакцией, свидетельствующей о присутствии в них гликопротеидов крови. Наблюдавшиеся при мукоидном набухании красочные реакции на слизь при фибриноидных изменениях становятся отрицательными.
Клиническое значение.
Значительное сужение просвет а гиалинизированного сосуда ведет к баротравме, которая в норме предотвращается сокращением артериолы, потерявшей теперь свою эластичность и способность к сокращению. Гидродинамический удар ведет к плазматическому пропитыванию дистальных участков кровоснабжаемой ткани с утратой их функций. Так развивается гиалиноз почечных клубочков при гипертензиях с картиной нарастающей хронической почечной недостаточности. Так развивается диабетическая ретинопатия, исходом которой нередко бывает полная слепота.
Гиалиноз соединительной ткани створок или заслонок клапанов сердца ведет к их деформации и неполному смыканию, следствием чего является недостаточность клапанов.
Гиалиноз серозных оболочек в подавляющем большинстве случаев оказывается неожиданной находкой на операции или на аутопсии и клинического значения не имеет. Исключением могут быть случаи тотального или субтотального гиалиноза поверхности печени или селезенки, что в условиях повышенного кровенаполнения органов мешает растяжению капсулы и может сопровождаться болевыми ощущениями.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Под гиалинозом понимают один из видов нарушений белкового обмена, при котором структурные нарушения затрагивают строму органов и стенки кровеносных сосудов. В ходе этой дистрофии происходит накопление плотных белковых депозитов, которые свои видом похожи на гиалиновый хрящ, с чем и связано ее название.
Гиалиноз характерен для соединительной ткани, составляющей поддерживающий каркас паренхиматозных органов и сосудистых стенок, поэтому его относят к разновидности так называемых стромально-сосудистых дистрофий. Появление гиалиноза знаменует собой серьезную, необратимую стадию морфологических изменений, так или иначе сказывающихся на функционировании органов.
Ежеминутно в нашем организме протекают миллиарды биохимических процессов, направленных на правильное функционирование клеток, тканей и органов, а важнейший механизм жизнеобеспечения — питание — выполняют кровь, лимфа, межклеточная жидкость, обеспечивающие взаимодействие структурных элементов ткани друг с другом и с внешней средой.
Действие неблагоприятных факторов способно нарушить четкую регуляцию процессов жизнедеятельности на субклеточном, клеточном, тканевом уровнях, что приведет к специфическим структурным нарушениям, которые можно зафиксировать при помощи микроскопа и глаз специалиста. Если таковые имеют место быть — речь идет о дистрофии.
Дистрофическим изменениям подвержены как клетки паренхиматозных органов, выполняющие строго определенную сложную функцию, так и внеклеточные структуры, то есть соединительнотканные элементы. В ряде случаев дистрофия проявляется и там, и там, при этом страдает обмен как белков, так и жиров с углеводами и минералами.
Иными словами, говоря о каком-то конкретном виде дистрофии, мы должны понимать, что это не изолированный процесс, развивающийся сам по себе. Параллельно могут происходить другие изменения в клетках и во внеклеточном веществе, особенно, если речь идет о системных заболеваниях соединительной ткани, гипертонии, диабете, которые накладывают отпечаток на весь организм в целом.
рис.: гилианоз почечных сосудов
Как уже было сказано, гиалиноз – это разновидность стромально-сосудистых дистрофий, происходящих в пределах волокнистой ткани. Чтобы лучше представлять себе сущность этого нарушения, нужно немного вспомнить, из чего соединительная ткань состоит и какие ее элементы способны стать источником патологических изменений.
Упрощенно соединительную ткань можно представить как комплекс, состоящий из клеток, волокон и внеклеточного аморфного субстрата. Главными клетками считаются фибробласты, вырабатывающие коллаген, образующий волокнистую основу стенок сосудов и основного вещества. Кроме коллагеновых и эластических волокон, имеющих важное значение в морфогенезе дистрофии, значимую роль играют гликозаминогликаны, тоже синтезирующиеся фибробластами и образующие основное вещество, в которое погружены клетки и волокна.
На пути к гиалинозу волокнистая ткань претерпевает сначала обратимые изменения — раскручивание и частичное разволокнение коллагена, увеличение концентрации в межклеточном пространстве гиалуроновой кислоты, притягивающей воду и усиливающей отек межклеточной массы (мукоидное набухание), а затем необратимую перестройку с разрушением волокон, расстройством микроциркуляции, выходом элементов плазмы крови в ткань. На этапе выраженной деструкции тканевых компонентов и происходит отложение гиалиноподобных масс — гиалиноз, заканчивающееся в конечном итоге склерозированием.
Таким образом, основу гиалиноза составляют увеличение проницаемости сосудистых стенок с выходом из сосудов элементов плазмы и разрушение соединительнотканных компонентов с появлением сложных белково-углеводных соединений, откладывающихся в стенках сосудов и основном веществе соединительной ткани.
Гиалиноз не рассматривается в качестве отдельного заболевания. Это универсальный процесс, отражающий самые разные воздействия и, соответственно, сопровождающий самую разную патологию. В редких случаях, он может расцениваться даже как вариант нормы, но чаще — это структурное выражение болезни, которое предопределяет нарушение функции органов.
Гиалиноз не фигурирует в диагнозе, поэтому обывателю даже сам термин может быть незнаком, однако его обнаружение в биопсийном материале или посмертно в органах дает возможность постановки правильного диагноза, определения стадии заболевания, его длительности, объяснения симптоматики.
Белок, образующийся при гиалинозе, представляет собой многокомпонентное соединение плазменных протеинов, фибрина, иммуноглобулинов, жиров, фрагментов разрушенных соединительнотканных волокон, гликозаминогликанов. Дистрофический процесс развивается на фоне сложного нарушения метаболических процессов, деструктивных изменений, расстройств кровоснабжения и питания:
- Разволокнение и распад волокон коллагена и эластина;
- Увеличение проницаемости стенок сосудов с выходом кровяных протеинов в межклеточное пространство и инфильтрация ими распавшихся волокон;
- Расстройства микроциркуляции, метаболизма, местные иммуннопатологические реакции.
Плотность гиалиновых отложений обусловлена наличием в их составе хондроитинсульфата, в норме обеспечивающего консистенцию хрящей, костей, содержащегося в склере, плотной фиброзной ткани, а при патологии обнаруживаемого в очагах дистрофии. Хонроитинсульфат представляет собой сложный полисахарид. Ввиду значительного нарастания его концентрации при гиалинозе некоторые источники рекомендуют относить эту дистрофию к расстройствам углеводного метаболизма, тогда как классическое представление о гиалинозе как о процессе разрушения протеинов, сопровождающемся плазматическим пропитыванием, определяет его в группу диспротеинозов.
Гиалиноз сопровождает воспалительные и некротические изменения, расстройства микроциркуляции и сосудистой проницаемости, склероз и т. д., а причинами его считаются:
- Увеличение артериального давления при любой форме гипертензии;
- Сахарный диабет;
- Иммунные нарушения; аллергические реакции;
- Воспалительные процессы (как локальные, так и общего характера) — каллезная язва желудка, воспаление аппендикса, системные васкулиты и др.;
- Рубцевание;
- Коллагенозы — ревматическая лихорадка, ревматоидный артрит, красная волчанка, склеродермия и др.
- Некротические процессы.
В качестве физиологической нормы рассматривается гиалиноз селезеночной капсулы и артерий, нередко встречающийся у людей зрелого и пожилого возраста как отражение депонирующей кровь функции органа.
рис.: гилианоз сосудов (слева) и капсулы (права) селезенки
По локализации характерных изменений выделяют две формы диспротеиноза:
- Гиалиноз сосудов;
- Гиалиноз собственно соединительной ткани.
Каждая разновидность бывает очаговой и распространенной, но чаще имеет место комбинация и васкулярных, и стромальных изменений, то есть дистрофический процесс затрагивает все элементы ткани.
Сосудистый гиалиноз характерен для сосудов артериального типа и небольшого диаметра — артерий и артериол. Начальным его этапом является повреждение эндотелиальной выстилки сосуда и инфильтрация его стенки плазмой крови, при этом заметные глазом изменения могут отсутствовать, а единственным «намеком» на гиалиноз будет уплотнение ткани или органа.
Гиалиноз артерий и артериол хорошо прослеживается при микроскопической оценке состояния ткани, причем в запущенной стадии сосуды так характерно изменены, что наличие гиалиноза не вызывает никаких сомнений даже без использования специальных методов окраски.
Микроскопически депозиты белка на ранних стадиях выявляют под внутренним слоем сосудистой стенки (под эндотелием), откуда они начинают сдавливать средний слой, вызывая его атрофию. Со временем вся толща стенки артерии замещается патологическим белком, а сосуды становятся похожими на стеклянные микротрубочки с толстыми уплотненными стенками и резко уменьшенным просветом вплоть до полного его исчезновения.
Гиалиноз артериол и мелких артерий обычно носит распространенный характер и может выявляться во многих органах. Очень показателен он в почечной паренхиме, головном мозге, дерме, сетчатке глаза, поджелудочной железе, надпочечниках, где описанные изменения разворачиваются на фоне гипертонии, диабета, иммунопатологических состояний.
гилианоз мелких сосудов мозга
В почках происходит поражение не только собственно артериальных сосудов (1 – на рис. ниже), но и клубочков (2), которые гомогенизируются, уплотняются и, соответственно, теряют способность к фильтрации жидкости. Гиалиноз идет “в ногу” со склерозом, итогом которых становится нефросклероз и цирроз органа с уремией.
гилианоз артерий (1) и артериол (2) почки
Протеин, откладывающийся в артериальном русле при гиалинозе, имеет сложное и многообразное строение, поэтому различают:
- Простой гиалин — состоит из близких к нормальным или нормальных составляющих плазмы и патогномоничен для гипертонии, атеросклероза;
- Сложный — имеет в составе фибрин, иммуноглобулины, продукты деградации белков сосудистой стенки и встречается при системной дезорганизации фиброзной ткани;
- Липогиалин — из названия видно, что он содержит липиды и жиро-белковые комплексы, а встречается в сосудах пациентов-диабетиков.
Гиалиноз в волокнистой ткани происходит как следствие предшествующих стадий ее дезорганизации — разрушение коллагена до простых составляющих, инфильтрация образовавшихся масс компонентами крови и полимерами углеводов. В исходе обнаруживаются отложения гиалина в виде уплотненных стекловидных розовых депозитов в основном веществе.
При микроскопическом анализе в ткани видны отек, гомогенизация основного вещества, отложения хрящеподобных белковых скоплений. Клетки подвергаются сдавлению и атрофируются, сосуды расширяются, стенки их пропитываются плазменными белками.
Внешние проявления гиалиноза становятся заметными при выраженной степени диспротеиноза: меняется плотность, цвет, объем органа или ткани. При поражении артериального русла кровотока нарастает гипоксия, усиливается продукция соединительнотканных волокон, паренхиматозные элементы атрофируются и гибнут, орган деформируется и уменьшается в объеме, становясь плотным, бугристым и приобретая белесоватый оттенок.
Эти изменения хорошо прослеживаются при артериальной гипертензии, когда гиалиноз артерий и артериол носит генерализованный характер и выражен в почках, сетчатке, мозге, надпочечниках и поджелудочной железе. Склероз и гиалиноз почки на фоне гипертонии и диабета представляет основу для дальнейшего нефросклероза с хронической почечной недостаточностью.
Локальный гиалиноз при ревматизме вызывает уплотнение, деформацию, утолщение и укорочение клапанных створок, сращение их между собой, формируя приобретенный порок по типу стеноза или недостаточности, влекущий хроническую сердечную недостаточность. В рубцах этот вид дистрофии может обернуться образованием келоида — плотного, болезненного рубца, в котором микроскопически обнаруживаются не только поля плотной соединительной ткани, но и очаги гиалиноза, что требует хирургической помощи ввиду болезненности и косметического дефекта.
В некоторых случаях гиалиноз может не нести вредоносного воздействия, отражая лишь процесс инволюции. Например, после лактации в молочной железе иногда обнаруживаются депозиты гиалина, никак не сказывающиеся на дальнейшей функции и анатомии органа.
Гиалиноз желтого тела яичника развивается после регрессии желтого тела беременности, в белых телах, оставшихся после некогда активных желтых. Эти изменения заметны в период менопаузы, когда происходит возрастная дегенерация и сморщивание яичника. Диспротеиноз означает инволюцию яичника и выявляется в виде микроскопически видимых отложений уплотненных масс белка в строме и артериях, которые суживаются и склерозируются.
гилианоз артерий и стромы яичника
При гиалинозе селезенки могут быть поражены и пульпа, и сосуды, однако это явление тоже вряд ли отразится на здоровье и самочувствии носителя диспротеиноза. Пропитывание гиалиноподобным белком капсулы сопровождается ее уплотнением и изменением цвета до белесовато-розового, поэтому такую селезенку патоморфологи именуют глазурной.
Исход и функциональное значение гиалиноза определяются его распространенностью, локализацией и первопричиной развития. При гипертензии, ревматической патологии, у диабетиков прогноз дистрофии неблагоприятный из-за необратимого повреждения жизненно важных органов, прежде всего — почек, клапанов сердца, головного мозга.
Симптоматика, связанная с гиалинозом, определяется пораженным органом:
- Падение зрения вследствие гиалиноза артерий сетчатки при гипертензии, у диабетиков;
- Прогрессирование гипертонии, которую все труднее корректировать медикаментами, из-за вовлечения почек;
- Отечный синдром, который бывает вызван поражением почечной паренхимы, повышенным давлением, пороком сердца;
- Признаки застойной сердечной недостаточности при гиалинозе клапанного аппарата сердца;
- Гиалиноз мелких артерий мозга ведет к хронической ишемии, которая проявляется дисциркуляторной энцефалопатией, а разрыв их чреват кровоизлиянием и симптомами инсульта.
В случае келоидных рубцов, гиалиноза молочной железы или яичников не исключается возможность рассасывания белка без последствий для здоровья, но и сама по себе дистрофия может не приносить никаких негативных ощущений. В молочной железе и яичниках она не рассматривается как патология. В участках длительно существующего воспаления, дне язвы гиалиноз не доставляет вообще никаких беспокойств, а жалобы пациентов связаны не с дистрофией, а с воспалением, местным отеком, метаболическими нарушениями.
6. Гиалиноз(стромально – сосудистые диспротеинозы). Причины, механизм развития, классификация, морфологическая характеристика, исходы и функциональное значение. Виды сосудистого гиалина.
-обр-ие в соед. тк. однородных полупрозрачных плотных масс(гиалин), напом-щих гиалиновый хрящ. Ткань уплотняется.
Место в класс-ции дистрофий по лок-ции изм-ий-мезенхимальные. повиду нарушенного обмена -белковая
Явл-тся исходом следующих процессов 1.плазматическое пропит-ие 2.фибриноидное набух-ие 3.воспаление 4.некроз 5.склероз
механизмами в его развитии являются: деструкция волокнистых структур; повышение сосудисто-тканевой проницаемости (плазморрагия). Пучки коллагеновых волокон теряют фибриллярность и сливаются в однородную плотную хрящеподобную массу; клеточные элементы сдавливаются и подвергаются атрофии.
Причины: гипертоническая болезнь; гиперт. состояния, гипертензии (болезни почек, опухоли эндокринных и половых желез); диабет; ревмат. заболевания; атеросклероз
Классификация: гиалиноз сосудов; гиалиноз собственно соединительной ткани.
Виды сосудистого гиалина 1.простой, возникающий из малоизмененных компонентов плазмы крови (встречается при гипертонической болезни доброкачественного течения, атеросклерозе и у здоровых людей); 2.липогиалин, содержащий липиды и бета-липопротеиды (при сахарном диабете); 3.сложный гиалин, строящийся из иммунных комплексов, фибрина и разрушающихся структур сосудистой стенки (характерен для болезней с иммунопатологическими нарушениями).
Исходы 1.неблагоприятный 2.рассасывание 3.ослизнение.
Функциональное знач-ие -функциональная недост-ть органа
7.Амилоидоз. Внешний вид и микроскопическая характеристика органов (почки, печень, селезенка). Классификация амилоидоза. Методы макро и микроскопического выявления амилоида.
– это стромально-сосудистый диспротеиноз, который сопровождается глубоким нарушением белкового обмена и появлением аномального фибриллярного белка с отложением его в межуточной ткани и стенках сосудов- амилоида.
В селезенке амилоид может откладываться как изолированно в лимфатических фолликулах, так и равномерно по всей пульпе. В первом случае амилоидно-измененные фолликулы увеличенной и плотной селезенки на разрезе имеют вид полупрозрачных зерен, напоминающих зерна саго (саговая селезенка). Во втором случае селезенка увеличена, плотная, коричнево-красная, гладкая, имеет сальный блеск на разрезе (сальная селезенка). Саговая и сальная селезенка представляют последовательные стадии процесса.
Почки при амилоидозе становятся плотными, большими и «сальными». По мере нарастания процесса клубочки полностью замещаются амилоидом, разрастается соединительная ткань и развивается амилоидное сморщивание почек.
В печени отложение амилоида наблюдается между звездчатыми ретикулоэндотелиоцитами синусоидов, по ходу ретикулярной стромы долек, в стенках сосудов, протоков и в соединительной ткани портальных трактов. По мере накопления амилоида печеночные клетки атрофируются и погибают. При этом печень увеличена, плотная, выглядит «сальной».
Классификация 1. Первичный (идиопатический) – (сердце, ЖКТ, языке, коже и нервах) накапливается амилоид AL(специфика белка фибрилл амилоида). Генерализованный.
2. Вторичный (приобретенный) (печени, селезенке, почках, кишечнике, надпочечниках). Он возникает при хронических воспалительных заболеваниях:туберкулез, сифилис, лепра, хронические нагноительные процессы. амилоид АА. Генерализованный.
3. Ограниченный (местный) амилоидоз: может иметь узловую, опухолеподобную форму. (языке, мочевом пузыре, легких и коже).
4. Эндокринный: амилоид накапливается в строме большого количества эндокринных новообразований.
5. Семейный врожденный амилоидоз. Тип амилоида – чаще АА, AF. Семейный амилоидоз классифицируется на нейропатический, нефропатический и сердечный, в зависимости от преобладания поражения той или иной системы. Наследственный амилоидоз с поражением почек при периодической болезни. Генерализованный и локальный.
6. Сенильный (старческий) амилоидоз:ASC, SSA (сердце, поджелудочной железе и селезенке у пожилых людей). При болезни Альцгеймера, скопления амилоида особого типа определяются во внеклеточном веществе мозга в виде бляшек. Связь между амилоидозом, атеросклерозом, СД. Локальный амилоидоз.
Макроскопическая:При выраженном амилоидозе органы увеличиваются в объеме, бледные, с сальным блеском, восковидные, имеют более плотную консистенцию и сниженную эластичность по сравнению с нормальными тканями.
Микроскопически амилоид выявляется(выглядит как бесструктурный, гомогенный белок): при окраске гематоксилином и эозином имеет розовый цвет;
при окраске конго красным амилоид окрашивается в кирпично-красный цвет; иммуногистохимически при помощи антител, специфичных для различных подтипов фибрилл;
