В организме человека все продумано до мелочей. Каждый орган или система отвечают за определенные процессы. Нарушив работу одного из них, можно раз и навсегда распрощаться с хорошим самочувствием. Конечно, многие из нас слышали о гормонах, как о неких веществах, которые вырабатываются определенными железами. Они различны по своему химическому составу, но есть у них и общие свойства – быть в ответе за обмен веществ в организме человека, а значит, и за его хорошую работу.
Сразу необходимо отметить, что все процессы, происходящие в любом органе – это очень сложная, но, тем не менее, взаимосвязанная система.
Подумайте сами, действие гормона инсулина заключается в обеспечении нормального питания всех клеток организма. Он, в первую очередь, отвечает за налаживание равновесия углеводов в теле человека. Но при сбое в работе поджелудочной железы одновременно страдают белковый и жировой обмен. Имейте в виду, что инсулин относится к белковым гормонам, а значит, попасть в желудок человека извне он может, но там быстро переварится и совершенно не усвоится. Действие гормона инсулина заключается во влиянии на большинство ферментов. Но основная его задача, по мнению ученых и медиков, — своевременное снижение глюкозы в крови. Зачастую врачи назначают специальный анализ, который четко выявит, гормон инсулин повышен или нет у пациента. Таким образом, удается определить, связаны ли недомогания больного с начинающимся сахарным диабетом либо с другим заболеванием. Конечно, с таким диагнозом можно жить, главное, его вовремя обнаружить и начать осуществлять поддерживающую терапию.
Любой показатель имеет определенную шкалу значений, по которой можно судить о состоянии больного. Если мы утверждаем, что инсулин – это гормон поджелудочной железы, стоит понимать, что после каждого приема пищи он может быть повышен. Следовательно, существуют некоторые стандарты по сдаче анализов. Необходимо не кушать за 1,5 часа до них либо прийти для проведения исследования строго натощак.
— гормон инсулин понижен – поджелудочная железа не справляется со своей работой и вырабатывает его в недостаточных количествах – диабет 1 типа;
— гормон инсулин повышен – обратная ситуация, когда соответствующего вещества в организме много, но он его не чувствует и вырабатывает еще больше – диабет 2 типа.
В настоящее время, возможно, легко достать различные препараты для увеличения мышечной и костной ткани. Обычно это практикуют спортсмены, которым необходимо в короткие сроки набрать вес и сделать свое тело более рельефным. Хочется сразу отметить, что инсулин и гормон роста тесно взаимосвязаны. Как это происходит, разобраться сложно, но возможно. Гормон роста – некий препарат, принадлежащий к пептидному ряду. Именно он способен вызвать ускоренное развитие мышц и тканей. Его действие состоит в следующем: он влияет мощнейшим образом на рост мышц, при этом сжигая в больших количествах жир. Конечно, это не может не отразиться на углеводном обмене в организме. Механизм прост: гормон роста прямым образом увеличивает уровень глюкозы в крови. При этом поджелудочная железа, нормально функционирующая, начинает работать усиленно, вырабатывая инсулин в больших количествах. Но если вы это средство употребляете в неконтролируемых дозах, вышеописанный орган не справляется с нагрузкой, соответственно, глюкоза в крови повышается, и это чревато появлением заболевания под названием сахарный диабет. Запомните одну несложную формулу:
— низкий уровень сахара в крови – гормон роста поступает в организм в больших количествах;
— высокий уровень сахара в крови – в больших количествах вырабатывается инсулин.
Гормон роста – курс и его дозировки должны быть назначены спортсменам только опытными тренерами или врачами. Потому что чрезмерное употребление данного средства может повлечь за собой ужасные последствия для дальнейшего здоровья. Многие склоняются к тому, что при введении себе гормона роста нужно определенно помогать работе собственной поджелудочной железы, используя соответствующие дозы инсулина.
Естественно, что многие анализы напрямую зависят от половой принадлежности и возрастной категории пациента.
— 7,7 ммоль/л и ниже – нормальное значение;
— 7,8-11,1 ммоль/л – уже наблюдаются нарушения в работе системы;
— выше 11,1 ммоль/л – врач может говорить о сахарном диабете.
Из вышеописанных результатов становится ясно, что у женщин и у мужчин нормы инсулина примерно одинаковы, т. е. половая принадлежность на это никакого влияния не оказывает. Но беременным дамам стоит помнить, что в их интересном положении бывают специфические отклонения от действующих норм. Это зачастую происходит по причине того, что поджелудочная железа вырабатывает гормон инсулин в недостаточном количестве, и сахар в крови повышается. Обычно все регулируется специальной диетой, но иногда врачи в таком случае говорят о сахарном диабете у беременных. Дети – это все-таки отдельная категория, так как в их раннем возрасте из-за недоразвитости нервной системы и недостаточно активного функционирования всех органов уровень глюкозы в крови может быть понижен. Но и с его повышением (5,5-6,1 ммоль/л) необходимо разбираться более подробно, ведь это может быть связано с нарушением правил сдачи самого анализа.
Итак, из вышесказанного следует, что инсулин – это гормон, вырабатываемый поджелудочной железой. Но, помимо этого, данный орган отвечает за производство и других веществ, таких как глюкагон и С-пептид. Нам очень интересны функции первого из них. Ведь, по сути, они прямо противоположны работе инсулина. Соответственно, становится ясно, что гормон глюкагон повышает уровень сахара в крови. Таким образом, данные вещества поддерживают показатель глюкозы в нейтральном состоянии. Стоит отметить, что гормоны инсулин и глюкагон – вещества, которые вырабатываются всего лишь одним из множества органов человеческого организма. Помимо них, существует еще огромное количество тканей и систем, занимающихся тем же самым. И для хороших показателей сахара в крови этих гормонов не всегда достаточно.
Конечно, не всегда увеличение данного показателя обязательно приведет к возникновению сахарного диабета.
Это страшная болезнь, которая стала так называемой чумой XX века. И не только из-за большого количества болеющих, а еще из-за причин ее появления и уменьшения возраста пациентов. Теперь сахарный диабет может возникнуть не только у пожилого человека, который в принципе склонен к этому недугу в силу ухудшения функционирования всех своих органов, но и у маленьких детей. Ученые по всему миру пытаются найти ответ на этот сложной вопрос. Ведь получается, ребенок, заболевший диабетом, должен в течение всей своей последующей жизни поддерживать нормальный уровень инсулина. Выявить данную болезнь несложно, опытному врачу стоит назначить несколько несложных исследований. Для начала сдается кровь на сахар и определяется, повышен ли он. При положительном результате уже действуют следующим образом: проводят тест на толерантность к глюкозе и ставят соответствующий диагноз. Когда сахарный диабет подтверждается, врачу необходимо понять, какого количества изучаемого гормона не хватает конкретно вашему организму. Для этого стоит сдать анализ на инсулин. Тут надо понимать, что сахарный диабет бывает всего двух типов:
— 1-й: инсулин снижен, при этом соответственно глюкоза в крови повышена. В итоге увеличивается мочеиспускание и обнаруживается сахар в моче;
— 2-й: наблюдается повышение инсулина. Почему так происходит? Глюкоза в крови также есть, инсулин вырабатывается, но у организма снижается к нему чувствительность, т. е. он как будто его не видит. В таком случае есть смысл назначения специальных исследований, таких как анализ крови на иммунореактивный инсулин.
Так как инсулин является гормоном поджелудочной железы, логично будет полагать, что в случае сахарного диабета врач будет назначать и препараты для нормального функционирования данного органа. Но и инсулин, поступающий извне, организму тоже будет нужен. Поэтому надо приобрести необходимые лекарства. Кстати, когда диагноз поставлен и вам нужно будет ежедневно самостоятельно измерять дома уровень глюкозы у себя в крови, целесообразно будет приобрести известный всем аппарат — глюкометр. Он позволяет без особого труда за несколько секунд узнать необходимое значение. При помощи одноразовых иголок вы делаете небольшой прокол на пальце и тест-полоской собирате кровь. Вставляете ее в глюкометр, и результат готов. Обычно он получается достоверным.
Сразу стоит оговорить тот момент, что все препараты, содержащие инсулин, должны назначаться строго вашим лечащим врачом, никакого самолечения быть не должно, слишком опасны его последствия. Человеку, который болеет сахарным диабетом, просто необходим поступающий извне инсулин (гормон).
Мы знаем, что в лекарственной форме инсулин – это гормон. Чего с ним нельзя делать точно, так это назначать или отменять его введение самостоятельно.
— надо пополнить запасы сахара в крови, т. е. что-то съесть, содержащее его: кусок сахара, сладкое печенье или ломтик обычного белого хлеба – делается это при появлении самых первых симптомов;
— когда ситуация совсем критичная и шок неминуем, нужно срочно ввести внутривенно раствор глюкозы (40%-ый).
Обязательно следите за тем, как ваш организм в принципе ведет себя в ответ на применение инъекций инсулина. Ведь каждый из нас индивидуален. У некоторых может возникнуть сильная аллергическая реакция, проявляемая не только в месте укола в виде красного пятна, но и по всему телу (крапивница или дерматит). Будьте внимательны, сразу обращайтесь к лечащему врачу, он может просто заменить имеющийся у вас препарат на суинсулин. Ни в коем случае нельзя делать этого самостоятельно, тогда внезапно возникший недостаток инсулина может привести к коме и летальному исходу.
Инсулин – это гормон, отвечающий за ваше здоровье. Запомните, что сахарный диабет может развиться у любого человека. Иногда это напрямую связано со злоупотреблением сладкой и мучной пищей. Некоторые люди не способны контролировать себя в таких вопросах и съедают большое количество углеводов каждый день. Тем самым их организм живет в постоянном стрессе, пытаясь самостоятельно вырабатывать все больше инсулина. И вот, когда он окончательно истощен, наступает эта болезнь.
Инсулин – это единственный вид гормона, который способствует нормализации обменных процессов и поддерживает норму содержания глюкозы в крови.
Количество производимого инсулина зависит от степени содержания сахара в крови. Усиленная выработка инсулина поджелудочной железой происходит при повышенном уровне глюкозы, и, соответственно, снижение степени содержания энергетического вещества сопровождается обратным явлением.
Основная причина нарушения данного механизма кроется в развитии сахарного диабета. Распознать патологию можно по определенным симптомам.
При наличии вышеперечисленных признаков следует забить тревогу и обратиться к врачу. Если лабораторный анализ подтвердит подозрения на сахарный диабет, пациенту нужно незамедлительно начинать терапию по восполнению недостатка инсулина, в ином случае, последствия могут быть самыми серьезными и привести даже к гипогликемической коме.
Важно. Гипогликемическая кома – это крайне тяжелое патологическое состояние, вызванное резким падением уровня сахара и стремительным снижением ее утилизации головным мозгом.
В организме инсулин реализует ряд задач. Регулярная отвечает за поддержание на должном уровне глюкозы. Когда количество сахара переваливает за отметку в 100 мг/децилитр, инсулин выступает в роли нейтрализатора глюкозы. Он направляет ее в своеобразные «хранилища».
Тяжелыми последствиями оборачиваются нарушения в процессе выработки гормона. Сбои грозят развитием сахарного диабета. Знание того, какой орган вырабатывает инсулин и каким образом происходит его синтез, помогает в осознании механизмов, происходящих в организме.
Экзокринная функция (внутренняя) заключается в выделении панкреатического сока, в состав которого входят ферменты, требуемые для процесса переваривания. Ученые подсчитали, что в среднем, за сутки выделяется от полулитра до литра такого сока.
При поглощении пищи, происходит выработка ряда гормонов, действующих как активатор целой цепочки химических реакций и стимулятор ферментов панкреатического сока. Вещества и микроэлементы, составляющие данный сок, требуются для того, чтобы нейтрализовать кислотную составляющую.
Они помогают усваиваться углеводам и способствуют перевариванию.
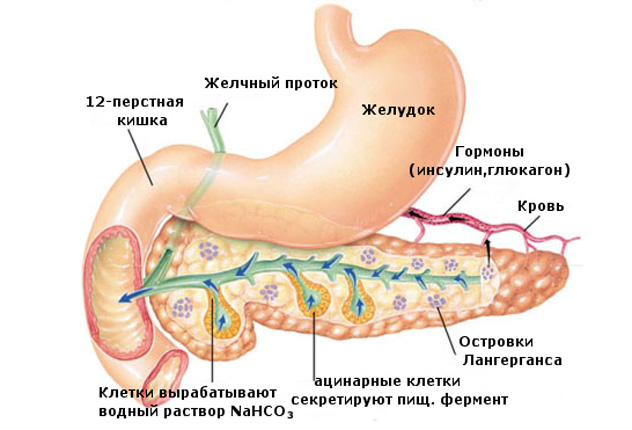
Эндокринная функция (внутренняя) реализует синтез необходимых гормонов и регулирование углеводного, жирового и белкового обменных процессов. Железа выделяет в кровь инсулин и глюкагон. Эти гормоны синтезируются островками Лангерганса, состоящими из 1-2 миллионов альфа и бета клеток.
Альфа-клетки вырабатывают глюкагон, который по сути является антагонистом инсулину. Он обеспечивает увеличение уровня глюкозы. Клетки альфа участвуют в продуцировании липокаина, роль которого заключается в предотвращении жирового перерождения печени. На долю альфа-клеток приходится около 20%.
Бета-клетки производят инсулин. В их задачи входит регулирование жирового и углеводного обменных процессов организма. Под воздействием инсулина глюкоза попадает в ткани и клетки из крови, провоцируя понижение сахара. Количество бета-клеток доминирующее, составляет около 80%. Нарушения в бета-клетках приводят к сбоям в процессе вырабатывания инсулина, что грозит появлением сахарного диабета.
Важную роль в организме человека играют гормоны – невидимые химические вещества с разными цепочками молекулярных связей. Их множество. Все они важны. Одни меняют настроение, другие заставляют организм расти.
Они вступают во взаимодействие с другими веществами, ускоряют или замедляют происходящие реакции, активизируют их. Вырабатываются они автоматически, формируется рефлекторная дуга той или иной степени сложности. Контролирует этот процесс головной мозг, разные его отделы. В основном – гипофиз, гипоталамус.
В ответ на меняющиеся условия окружающей и внутренней среды, их уровень может быть разным в течение жизни.
Инсулин вырабатывается поджелудочной железой в ответ на раздражители – пищу, повышающийся уровень глюкозы. Другие гормоны поджелудочной – продукт более сложной рефлекторной реакции. Но не так прост на самом деле процесс синтеза инсулина. Впечатление обманчиво.
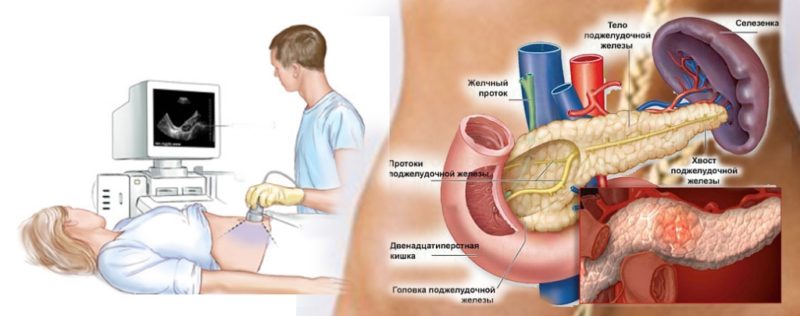
Биологическую роль инсулина сложно недооценить. Поджелудочная железа должна правильно работать для того, чтобы пищеварение, обменные процессы не нарушались. Но на нее, конечно, влияет неправильное функционирование других органов (в той или иной степени), смена климата, питание, степень активности человека. Расположена поджелудочная железа в брюшной полости. Состоит из трех частей:
В хвосте есть островки Лангерганса. Их называют также панкреатическими островками. Масса всей поджелудочной железы в среднем 100 гр. Скопления данных специфических клеток – это 1-3% от общей массы. Весят островки Лангерганса в совокупности 1-2 грамма.
Именно здесь синтезируется данный гормон. Много лет об их существовании вообще ученые не знали, как и о существовании гормонов, впрочем. В 1869 году островки специфических клеток обнаружили, началось исследование свойств.
Вскоре был создан в искусственных условиях инсулин.
Основная функция, предназначение островков Лангерганса – синтез данного гормона. Здесь все есть для этого. Из панкреатических островков инсулин, проинсулин направляется в бета клетки.
В их подструктуре, в аппарате Годьджи он под действием С-пептида приобретает нормальную, стандартную форму – фактически, завершается его синтез. Теперь инсулин готов влиять на уровень глюкозы.
Но делать это он будет только тогда, когда ее уровень начнет увеличиваться. До тех пор гормон накапливается и сохраняется в секреторных гранулах.
Принято различать абсолютную инсулиновую недостаточность (панкреатическую) и относительную (вне панкреатическую). При абсолютной следует искать ответ на вопрос, почему же поджелудочная железа не вырабатывает инсулин вовсе.
А во втором случае следует выяснять причины того, почему он не снижает уровень глюкозы в нужной степени. Его уровень может быть не низким, а даже высоким, но показатели содержания глюкозы в крови снижаться не будут от этого.
Сколько инсулина должно присутствовать в организме? Нормальным считается для взрослого человека уровень от 3 до 30 мкЕд/мл.
Инсулин нужен для того чтобы обеспечить попадание глюкозы в клетки, где она превратится в энергию, а еще, для тог, чтобы превратить лишнее ее количество в гликоген и отправить это вещество на хранение в печень, в мышечные ткани.
Запас глюкозы есть в белках тканей почек, глаз, сердца. Они страдают при длительном голодании, при нарушениях энергетического обмена. Инсулин стимулирует синтез жирных кислот из глюкозы в печени, тем самым способствует накоплению жировых тканей тела.
Поэтому наблюдается часто ожирение при нарушении его секреции.
Гликогены легко превращаются в энергию. Они первыми расходуются, когда уровень глюкозы в крови стабильно ниже нормы. После этого расходуются запасы жирных кислот.
Инсулин синтезируется постоянно. Ведь в крови постоянно есть глюкоза. Всегда клетки получают энергию для функционирования. После приема пищи инсулин вырабатывается дополнительно – изменилась внутренняя среда.
Когда его слишком много, в случае дисбаланса вмешивается в ход реакций гипоталамус. Его гормон соматостатин ингибирует инсулин, останавливает действие. Избыток инсулина будет мешать углеводному обмену.
Было установлено, что гипоталамус влияет и на продуцирование инсулина при приеме пищи (на ситуативную реакцию организма, не только борется со стабильным нарушением функции поджелудочной железы, амортизирует последствия). Этот участок головного мозга отвечает за баланс чувства голода и чувства сытости.
Нейроны, вырабатывающие проопиомеланокортин, реагируют на глюкозу. Митофузин N1 задействован в этой реакции. Он имеет непосредственное отношение к уменьшению мышечной массы на фоне диеты, обедненного питания, снижения нагрузки и других изменений во внутренней среде.
Феномен известен под названием «динамика митохондрий».
Сахарный диабет – это результат стабильного нарушения баланса, итог, которого следует ожидать при нехватке инсулина, невыполнении им своих функций в полном объеме. Существует множество видов сахарного диабета. Рассмотрев данное заболевание, крайнюю степень проявления проблемы, можно сделать вывод о причинах развития инсулиновой недостаточности.
Основными причинами является:
- систематическое неправильное питание;
- патологические процессы в других органах или в тканях поджелудочной железы;
- генетическая обусловленность.
Когда речь идет о генетической природе, лечение направлено только на устранение симптомов. Человек превращается в инсулинозависимого, ведь генетика еще не достигла в своем развитии того уровня, когда станет возможным устранение неэффективных генов, изменения их структуры у взрослого человека.
Если первопричиной является другая патология, проводится комплексная терапия. Инсулинотерапия панкреатит, как говорится, не лечит.
Систематическое неправильное питание приводит к постепенному угнетению функций железы, развитию негативных процессов. Формируется привычка у органа не реагировать на изменения рациона, поступившие в систему пищеварения продукты, их свойства. Следует ожидать появления сахарного диабета и осложнений на его фоне. Избежать этого можно, выбрав более здоровую диету.
Показатель инсулина имеет очень важное значение. В норме он должен составлять 3-24 мкЕд/мл. Малое содержание гормона способствует развитию такого серьезного заболевания, как сахарный диабет. Однако повышение инсулина до значительных отметок тоже является довольно неприятной проблемой для организма.
Относительная или полная нехватка гормона инсулина (нарушение выработки) приводит к критическому увеличению глюкозы. Почему перестает вырабатываться инсулин?
Ответ содержится в дисфункции β-клеток, так как именно они отвечают за выработку гормона. На этом фоне развивается такое патологическое состояние, как сахарный диабет.
Дисфункция β-клеток происходит по ряду причин. Это:
- наличие нарушений со стороны пищеварительной системы;
- сильные стрессовые напряжения;
- атеросклероз;
- нездоровый образ жизни;
- инфекционные заболевания;
- лишний вес;
- гипертония;
- наследственная предрасположенность;
- избыточное содержание железа и дефицит цинка и белка;
- нарушенная выработка других гормонов.
Имитировать секреторный механизм в поджелудочной железе при сахарном диабете позволяют регулярные инъекции инсулина. Дозировка зависит от состояния пациента и типа заболевания.
Существует два типа инъекций:
- базальный (продленного воздействия);
- короткого воздействия.
Базальные инъекции проводятся утром и вечером, а короткие – после каждого употребления пищи, богатой на углеводы.
Важно. Учеными доказан факт необратимости восстановления процесса продукции в железе при сахарном диабете. Но правильное питание, регулярные легкие физические нагрузки, здоровый образ жизни позволяют сократить дозу инъекций инсулина и поспособствовать активизации процесса выработки гормона инсулина.
Чтобы правильно бороться с повышенным уровнем инсулина, необходимо определить причины этого явления.
Увеличенная выработка гормона часто обуславливается стрессовой ситуацией или повышенной физической нагрузкой, что связано с повышением содержания другого гормона — адреналина. Это биологически активное вещество вызывает сужение кровеносных сосудов, перепады давления, выброс из селезенки эритроцитов, а из поджелудочной железы, соответственно, инсулина.
В таком случае особое лечение не понадобится, поскольку постепенно происходит нормализация функций организма.
Подобная картина наблюдается и при сопутствующих бактериальных, вирусных заболеваниях, активизации опухолевых процессов. Снижения в такой ситуации можно добиться только путем лечения больного органа или даже хирургического вмешательства.
Следующий фактор — это ожирение, причем связь между инсулином и избыточным весом взаимная. Если уровень инсулина в крови повышается, постепенно в результате неправильного усвоения углеводов в организме начинают скапливаться жиры, равно как и у людей тучных возможна повышенная выработка гормона.
Наиболее распространенной причиной, влияющей на уровень инсулина в крови, является нарушение работы поджелудочной железы и развитие сахарного диабета, в частности, 2 типа.
Понятно, что любое отклонение опасно для человека. Повышение сахара и низкий уровень инсулина может привести к гипергликемической коме, проявлением которой является отключение ЦНС — потеря сознания.
Процесс обратный, называемый острой гипогликемией, характеризуется учащенным сердцебиением, повышенным потоотделением, чувством голода, тремором, беспокойством и тревожными ощущениями.
Существует теория, связующая гипогликемию и алкоголизм. Считается, что снижение сахара и повышение инсулина в своих симптоматичных проявлениях заставляют человека употреблять алкоголь и постепенно формируют привычку.
Гормон поджелудочной железы инсулин оказывает многоаспектное влияние на процессы метаболизма практически во всех тканях. Это единственный в организме гормон, снижающий концентрацию глюкозы в кровотоке.
Инсулин делает мембраны клеток более проницаемыми для глюкозы, стимулирует синтез полисахарида гликогена #8212; основной формы хранения запасов глюкозы.
Нарушение секреции гормона вызывает его недостаток в организме.
Абсолютная недостаточность инсулина – ключевой фактор развития сахарного диабета первого типа (инсулинозависимого диабета).
У больных сахарным диабетом второго типа имеет место относительная недостаточность инсулина, которая проявляется в нарушении действия этого гормона на ткани.
Различают две формы недостаточности инсулина:
- Панкреатическая (обусловлена изменениями в клетках поджелудочной железы).
- Непанкреатическая (не связана со сбоями в работе поджелудочной железы).
У страдающих непанкреатической формой инсулин синтезируется в нормальном, а иногда и в избыточном количестве, однако нарушена либо его собственная активность, либо его восприятие на клеточном и тканевом уровне.
Панкреатическая инсулиновая недостаточность часто бывает вызвана по причине деструкции бета-клеток поджелудочной железы. Эти клетки составляют 65-80% эндокринной части этого органа.
Бета-клетки входят в состав панкреатических островков (островки Лангерганса) либо агрегируются в небольшие скопления. Деструкция бета-клеток – результат аутоиммунных процессов и причина развития диабета.
Причинами дефицита инсулина являются:
- Наследственная предрасположенность, врожденная патология рецепторов бета-клеток).
- Воспаление поджелудочной железы или желчного пузыря.
Хирургические операции на поджелудочной железе, ее травмирование.
- Склеротические изменения в сосудах (приводят к нарушению кровообращения в поджелудочной железе, что вызывает сбой ее функций).
- Нарушение синтеза ферментов.
- Инфекции, хронические заболевания, приводящие к ослаблению иммунной системы.
- Дефицит инсулина при нервном напряжении, стрессе. При этом повышается содержание глюкозы в крови.
- Гиподинамия или, напротив, большие физические нагрузки. Как избыток, так и недостаток физической активности способствуют повышению сахара в кровотоке и замедлению синтеза инсулина.
- Наличие в поджелудочной железе новообразований.
Недостаточное поступление в организм белков и цинка в сочетании с повышенным поступлением железа тоже может быть причиной дефицита инсулина. Это объясняется тем, что цинк наряду с некоторыми другими веществами способствует накапливанию инсулина и транспортировке его в кровь.
Избыточное количество железа в клетках поджелудочной железы создает ей дополнительную нагрузку, в результате чего она вырабатывает меньше инсулина, чем необходимо.
Способствует развитию инсулиновой недостаточности поступление в организм продуктов, содержащих цианиды (сорго, ямс, корни маниока).
Виды инсулина классифицируются по нескольким признакам: степени очистки, виду животного, длительности действия и др.
Человеческий инсулин и его аналоги, полученные с помощью генной инженерии, являются более подходящими для применения в заместительной терапии, чем препараты животного происхождения.
По длительности воздействия выделяют такие виды инсулина:
- Быстродействующий. Начинает воздействие в течение 5 минут после введения. Пиковый эффект наступает через 60-90 минут. Как правило, его вводят вместе с «длительным» гормоном непосредственно во время еды. Препараты этого типа – «Инсулин Хумалог», «Ново-Рапид» и др.
- Короткий. Первый эффект этого типа инсулина наступает через полчаса. Он вводится перед едой. К коротким относятся препараты «Монодар Хумодар», «Инсулин Актрапид».
- Средней длительности. Обычно используется в комбинации с «быстрыми» типами гормона. Сам по себе способен контролировать концентрацию глюкозы крови до половины дня. Препараты этого типа – «Протафан» (человеческий инсулин), «Инсулин Новомикс» и др.
- Гормон длительного воздействия. Действует на протяжении всего дня, однако эффект наступает через наибольшее время после введения, поэтому его необходимо комбинировать с «быстрыми» типами гормона. К гормонам длительного воздействия относят «Монодар Лонг», « Инсулин Лантус » и др.
В медицинской практике различают два типа сахарного диабета:
- Сахарный диабет I типа.
- Сахарный диабет II типа.
Таблица №3. Типы сахарного диабета (СД).
| Тип | Описание | Симптомы |
| СД I типа | Полная или частичная деструкция β-клеток, на фоне которой развивается патология. Пациенты вынуждены подкожно вводить инъекции инсулина, но их вид будет зависеть от того, насколько нарушен углеводный обмен в организме. | Часто страдают лица до 30 лет. Наблюдаются такие симптомы:
|
| СД II типа | Поджелудочная выполняет свою работу в пределах нормы, происходит продукция инсулина, но клеточная ткань не чувствительна к гормону. В качестве терапии применяются сахаропонижающие препараты и соблюдается специальная диета. | Наиболее распространенное заболевание, которое встречается в 90% всех случаев. Распознать его можно по таким симптомам:
|
В медицинской практике распознается еще один вид диабета – это гестационный, который появляется у женщин в период вынашивания ребенка. Но после родовой деятельности это состояние проходит практически бесследно. Стоит помнить, что у таких женщин впоследствии возрастает риск развития диабета II типа.
Дабы исключить вероятность появления процесса, стоит помнить о здоровом питании и о правильном укладе жизни. Только таким образом можно, пусть не предотвратить, но отсрочить точно время, когда степень содержания глюкозы начнет увеличиваться выше нормы.

Если проблема обнаруживается сразу после появления, меньше вреда будет от нее. Важно, как можно раньше распознать признаки инсулиновой недостаточности, принять меры. Для этого надо регулярно сдавать на анализ кровь, внимательно относится к самочувствию.
- повышенная утомляемость;
- ссадины, царапины плохо заживают;
- в крови уровень глюкозы повышен;
- постоянное ощущение жажды;
- частые позывы к мочеиспусканию в ночное время;
- рост жировой массы.
Заметив это, следует обратиться к специалисту за помощью. Развития инсулиновой недостаточности иногда можно избежать, ведь не в генетических нарушениях дело, нет воспаления в тканях железы, опухолей. Другие системы органов нормально функционируют. Но питание неправильное и это приведет к постепенному ухудшению состояния здоровья.
Причиной гипогликемии считается все тот же избыток инсулина. Нарушая процессы, производства глюкозы из белков и жиров он и приводит к состоянию, при котором уровень сахара в крови довольно резко падает до низких отметок.
Люди становятся нервными, раздражительными. На фоне снижения уровня глюкозы резко падает концентрация внимания, может ухудшиться зрение и память.
Клетки головного мозга голодают и если не провести мероприятия по стабилизации уровня сахара, у заболевшего может развиться гипогликемическая кома.
К симптомам гипогликемии можно отнести:
- бледность кожи;
- учащенное сердцебиение;
- повышенную потливость;
- появление чувства голода;
- нарушение концентрации внимания и зрения;
- вялость;
- судороги;
- потеря сознания.
Диагностические мероприятия и выявление количество выработанного инсулина, проводится на голодный желудок, так как при приеме еды, данный гормон увеличивает свое количество в организме.
Разрешается употребление чистой без примесей и газов воды.
Последний прием еды, перед диагностикой, должен пройти за 9 часов перед сдачей анализов и диагностических лабораторных мероприятий.
Перед сдачей анализов, также рекомендуют за 3-4 дня полностью отказаться от употребления жирной, соленой, острой еды и алкогольной продукции в любом виде.
Полностью прекратить применение медицинских препаратов. Если это невозможно, в связи с необходимостью их употребления, об этом сообщить специалисту при начале сдачи анализов крови на инсулин.
Важно! В детском возрасте, количество сахара и инсулина в крови, не зависит от приема еды, поэтому анализы для этой группы людей проводятся в любое для них удобное время.
- у мужчин и женщин от 3-24 мкЕД/мл;
- у детей от 3-17 мкЕД/мл;
- у престарелых и пенсионеров от 6-37 мкЕД/мл.
Что касается беременных, когда норма повышена, это объясняется сильной нагрузкой на организм, который требует постоянной энергии и усиленного метаболизма для развития плода ребенка.
Анализ всегда проводится натощак, так как после приема пищи уровень инсулина повышается. Перед непосредственной сдачей крови можно пить только чистую воду, последний прием пищи должен быть не позднее, чем за 8 часов. Пища в последние несколько дней перед анализом не должна быть жирной, острой, соленой, исключается алкоголь.
Кроме того, необходимо прекратить прием всех медицинских препаратов. Если это сделать невозможно, об этом обязательно нужно сообщить лаборанту при сдаче крови на содержание инсулина.
Факт: у детей количество инсулина не зависит от приема пищи, поэтому они могут сдавать кровь на анализ в любое время дня.
Норма инсулина в крови у женщин и мужчин одинакова, она составляет от 3 до 25 мкЕД/мл; у детей она немного ниже — 3-19 мкЕД/мл; у пожилых — 6-35 мкЕД/мл. У беременных женщин норма может быть повышена, т.к. организму требуется много энергии для формирования плода.
Инсулином называется гормон, который вырабатывается специальными (бета-клетками) поджелудочной железы и участвует в поддержке нормального уровня сахара в крови (инсулин снижает его содержание).
Бета-клетки расположены в островках Лангерганса, масса которых в совокупности меньше одной сотой части от массы всей поджелудочной железы.
Если поджелудочная железа по каким-либо причинам перестает вырабатывать инсулин, у человека нарушается обмен жиров и развивается диабет.
Определить наличие проблемы с синтезом инсулина поможет анализ на инсулин. Чаще всего этот анализ назначается больным при подозрении на сахарный диабет, а также беременным женщинам, для того чтобы определить, нормально ли протекает беременность.
Анализ крови на инсулин проводится:
- при частом появлении симптомов гипогликемии (повышенном пульсе, сильной потливости, неутоляемом чувстве голода, головокружениях и т.п.);
- при сахарном диабете для определения его типа;
- при диабете 2-го типа, для того чтобы определить, нуждается ли больной в инъекциях инсулина;
- при проблемах с поджелудочной железой в целях наблюдения за функцией бета-клеток;
- при подозрении на невосприимчивость организма больного к инсулину;
- при диагностировании в поджелудочной железе опухоли;
- после проведения операции по удалению опухоли поджелудочной железы для контроля в связи с возможным появлением рецидивов или при неполном удалении опухоли.
Для проведения анализа на инсулин у пациента производится забор венозной крови.
Для того чтобы анализ крови на инсулин был достоверным, необходимо за сутки до проведения анализа исключить прием всех лекарственных средств (если больной вынужден принимать какое-либо лекарство регулярно, это нужно обсудить с лечащим врачом).
Результаты анализа могут быть недостоверными при употреблении кортикостероидов, оральных контрацептивов и других веществ, повышающих уровень глюкозы в крови.
Перед тем, как сдавать анализ на инсулин, человек должен за 12 часов до анализа перестать принимать пищу. За сутки до проведения анализа на инсулин нужно исключить из рациона жареную или жирную пищу и алкоголь.
Также нужно воздержаться от курения уже за 3 часа до забора крови.
Не рекомендуется сдавать анализ на инсулин сразу после проведения флюорографического или рентгенографического обследования, УЗИ, физиотерапевтических процедур или ректального обследования.
Инсулином называется гормон, который вырабатывается специальными (бета-клетками) поджелудочной железы и участвует в поддержке нормального уровня сахара в крови (инсулин снижает его содержание). Бета-клетки расположены в островках Лангерганса, масса которых в совокупности меньше одной сотой части от массы всей поджелудочной железы.
Если поджелудочная железа по каким-либо причинам перестает вырабатывать инсулин, у человека нарушается обмен жиров и развивается диабет.
Анализ крови на инсулин проводится:
- при частом появлении симптомов гипогликемии (повышенном пульсе, сильной потливости, неутоляемом чувстве голода, головокружениях и т.п.);
- при сахарном диабете для определения его типа;
- при диабете 2-го типа, для того чтобы определить, нуждается ли больной в инъекциях инсулина;
- при проблемах с поджелудочной железой в целях наблюдения за функцией бета-клеток;
- при подозрении на невосприимчивость организма больного к инсулину;
- при диагностировании в поджелудочной железе опухоли;
- после проведения операции по удалению опухоли поджелудочной железы для контроля в связи с возможным появлением рецидивов или при неполном удалении опухоли.
Для проведения анализа на инсулин у пациента производится забор венозной крови. Для того чтобы анализ крови на инсулин был достоверным, необходимо за сутки до проведения анализа исключить прием всех лекарственных средств (если больной вынужден принимать какое-либо лекарство регулярно, это нужно обсудить с лечащим врачом).
Результаты анализа могут быть недостоверными при употреблении кортикостероидов, оральных контрацептивов и других веществ, повышающих уровень глюкозы в крови.
Перед тем, как сдавать анализ на инсулин, человек должен за 12 часов до анализа перестать принимать пищу. За сутки до проведения анализа на инсулин нужно исключить из рациона жареную или жирную пищу и алкоголь.
Также нужно воздержаться от курения уже за 3 часа до забора крови. Не рекомендуется сдавать анализ на инсулин сразу после проведения флюорографического или рентгенографического обследования, УЗИ, физиотерапевтических процедур или ректального обследования.
Чтобы ответить на вопрос, как снизить выработку лишнего инсулина, необходимо, в первую очередь, пересмотреть свой рацион.
Продукты, употребляемые в пищу, должны иметь низкий гликемический индекс. Они ценятся за то, что перевариваются в течение долгого времени, постепенно расщепляясь. Как следствие, резкого увеличения сахара не происходит.
За единицу гликемического индекса принята скорость расщепления и всасывания глюкозы. Так, показатель 110 ГИ для пива свидетельствует о том, что оно будет расщепляться еще быстрее, чем глюкоза.
Резкое снижение или повышение всех показателей будет отсутствовать, если дневной рацион распределить на 5-6 приемов, избегая позднего вечернего приема пищи.
Рекомендуется ежедневно употреблять овощи и фрукты, молочные продукты нежирные, хлебные изделия из муки грубого помола.
Снижение или стабилизация гормона наблюдается при нормализации витаминного и минерального баланса организма, причем можно использовать и синтетические препараты, и пищевые продукты с их повышенным содержанием. Например, в животной печени или пивных дрожжах содержится хром, в соли — натрий, в зерновых, орехах, гречке, гречневом меде — магний, в молочных продуктах и рыбе — кальций.
Быстро улучшить состояние и стабилизировать количество сахара и инсулина в крови, помогут правила диетического питания.
Правила, требующие четкого исполнения для нормализации инсулина в организме человека:
- Полный запрет в употреблении сахаросодержащих продуктов. Под это попадают, газированные напитки, пакетированные соки не домашнего приготовления.
- Основными употребляющимися видами продуктов питания должны быть продукты с низкими показателями гликемических свойств, так как они являются хорошей профилактикой скачков инсулина в организме человека.
- Для стабилизации сахара, голод полностью противопоказан, так как несет за собой резкие скачки сахара и инсулина в крови человека.
- Между приемами пищи, для нормализации состояния сахара и инсулина, время не должно превышать 2-3 часа. Чтобы не нарушать данное правило используют для перекуса яблоки, фрукты, которые можно носить с собой.
- Полный отказ от вредных привычек, так как они влияют на работу поджелудочной железы, а она в свою очередь на производство инсулина.
Выработка инсулина поджелудочной железой является важной функцией органа, она незаменима для правильной работы всего организма.
Поэтому для избегания сбоев в работе органа, необходимо проводить периодические профилактические мероприятия и следить за правильностью осуществления питания.
Ответ один – под строгим наблюдением доктора. Только квалифицированный специалист может выбрать правильную схему лечения, которая будет эффективной в конкретном случае. Чтобы обеспечить пациенту хорошее самочувствие, врач должен обеспечить регулярное поступление инсулина в организм. Сам больной обязуется принимать назначенные медикаменты и соблюдать диету.
При сахарном диабете 2 типа в большинстве случаев удается избежать медикаментозного приема инсулина. Выработку гормона в нужном количестве обеспечивают за счет занятий физкультурными упражнениями и особого режима питания.
Основу рациона должны составлять низкоуглеводные продукты.
Если человек болен сахарным диабетом 1 типа, ситуация обстоит немного иначе. Ученые активно ищут новые методы лечения. Основная задача найти способы реанимации бета-клеток, в количестве достаточном для правильной работы поджелудочной железы.
Ведутся исследования в таких направлениях:
- Иммуномодулирование;
- Размножение бета-клеток;
- Пересадка органа.
Трансплантация поджелудочной железы при сахарном диабете считается сложной и опасной операцией. Но такой подход дает возможность реанимировать структуру бета-клеток.
Во время клинических исследований больным пересаживали донорские клетки островков Лангерганса, что помогало восстановить способность организма регулировать уровень углеводов. На послеоперационный период назначается врачом иммуносупрессивная терапия.
Еще один перспективный метод – ксенотрансплантация. В этом случае пациенту пересаживают свиную поджелудочную железу. До того, как был открыт инсулин, ее экстракты применяли, чтобы лечить диабет.
Таблетки для поджелудочной железы при сахарном диабете составляют значительную часть терапевтического лечения. Назначать медикаменты должен врач на основе анализов и самочувствия больного. Заниматься самолечением, принимая лекарства, которые советуют друзья или знакомые, столкнувшиеся с подобной проблемы, категорически запрещено.
На вопрос, как поддержать поджелудочную железу при сахарном диабете, должен ответить доктор. Для поддержания организма больного в нормальном состоянии, врач обязан регулярно вводить определенное количество инсулина. Также человек обязуется соблюдать специальную диету. При необходимости ему назначается прием медикаментов.
В девяноста процентах случаев при диабете второго типа пациент обходится без инсулина. Его уровень можно поддерживать посредством физкультурных упражнений и специфического питания. В рацион включаются низкоуглеводные продукты.
Немного иначе ситуация обстоит с диабетом 1 типа. Сегодня активно ищутся инновационные методы лечения этой болезни. Главной целью новых разработок является реанимация нужного количества работающих бета-клеток. Все предполагаемые подходы подразделяются на три основные «зоны»:
- размножение бета-клеток;
- иммуномодулирование;
- трансплантация органа.
В отдельных случаях речь идет о замене определенных клеток или тканей железы.
Очень важно, чтобы бета клетки поджелудочной железы сохраняли свою жизнеспособность. Это существенно облегчает протекание аномалии. Хорошее вырабатывание «родного» инсулина позволяет контролировать аномальный процесс.
«Выживание» бета-клеток обеспечивается поддержанием адекватного уровня сахара в крови. Для снижения нагрузки на орган больному необходимы уколы инсулина.
Широко распространено мнение о том, что народная медицина дает возможность излечиться природными средствами, не приносящими вреда организму. Утверждение правильное, но в случае с нарушением гормонального баланса без консультации эндокринолога не обойтись. Только врач подскажет, как понизить инсулин в крови правильно.
В случаях, которые трудно поддаются лечению, понадобится медикаментозная терапия или даже хирургическое вмешательство. Так, повышенная выработка инсулина может быть признаком развивающейся гормонально активной опухоли — инсулиномы, сопровождающейся гипогликемическими приступами.
При инсулиноме хирургическое лечение показано, а его объем зависит от размера образования. Если оно злокачественное, проводится химиотерапия.
В нетяжелых случаях не следует забывать и о народных методах.
Например, снижению гормона способствует отвар из рыльцев кукурузы. Для его приготовления 100 г растительного материала заливается водой (300 мл) и доводится до кипения. После отвар настаивается и в готовом виде принимается по половине стакана 3 раза в день.
Лечебное действие оказывает отвар из сухих дрожжей. 3 ст. ложки материала заливаются горячей водой и настаиваются в течение получаса. Принимают отвар после принятия пищи.
Таким образом, понизить содержание инсулина можно при соблюдении правил:
- продиагностироваться и проконсультироваться у врача;
- пройти курс лечения, предложенный эндокринологом;
- избегать стрессовых ситуаций и чрезмерной физической нагрузки;
- рационализировать питание, убрав из него продукты, содержащие в большом количестве углеводы и жиры, спиртное;
- избавиться от вредных привычек;
- больше бывать на свежем воздухе;
- выполнять несложные физические упражнения.
К этому списку можно добавить лечебное или профилактическое использование средств народной медицины.
Копирование материалов сайта возможно без предварительного согласования в случае
установки активной индексируемой ссылки на наш сайт.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
Ещё снижать высокий инсулин в крови можно с помощью народных средств. Например, хорошими свойствами отмечаются у отвара, который готовится из кукурузных рыльцев. Для его приготовления нужно сто грамм, этих самых, рыльцев, а также стакан простой воды.
Эти ингредиенты необходимо смешать, а затем прокипятить. После чего смесь настаивается в течение нескольких часов.
Сниженный инсулин отмечается у людей, которые принимают отвар из дрожжей. Для его приготовления понадобиться сорок пять грамм сухих дрожжей и вода. Их нужно смешать и прокипятить. После того как отвар настоится полчаса, его можно принимать. Делать это нужно сразу после еды.
Но, конечно, основные правила относительно того, как снизить инсулин в крови такие:
- в срочном порядке обратиться к врачу и пройти полное обследование;
- если будет обнаружен какой-либо недуг, следует пройти всю терапию и вылечить болезнь;
- избегать всех возможных стрессовых ситуаций, а также слишком сильной физической активности;
- следить за своим питанием (оно должно быть правильным и рациональным).
Из рациона в обязательном порядке исключается пища, богатая на углеводы. А также все алкогольные напитки. Следует вести только здоровый образ жизни, а также отказаться от имеющихся вредных привычек.
Регулярные физические упражнения помогут нормализовать обменные процессы в организме. Особенно, если сочетать их с правильной диетой и медикаментозным лечением или использованием народных методов терапии.
В видео в этой статье продолжена тема по снижению инсулина в крови.
Сбалансированное питание является одной из главных составляющих поддержания нормального уровня сахара и работы поджелудочной железы.
Изменение своего рациона при диабете 2 типа поможет избежать медикаментозного лечения.
Диабетикам запрещается принимать в пищу легкоусвояемые углеводы и жиры.
Размножение достаточного уровня бета-клеток и последующая их трансплантация в организм пациента способствует быстрому выздоровлению поджелудочной железы. Если иммунитет не принимается уничтожать бета-клетки, то появляется возможность сохранения нормального вырабатывания инсулина.
Данная возможность сохраняется до конца жизни человека. Процесс клонирования продолжается столько раз, сколько это необходимо.
В каналах органа имеются «предтеча» таких клеток. Современная медицина предлагает активизацию их трансформации в нормальные бета-клетки. Необходимо ввести в мышцу больного специфический белок. Это инновационный способ терапии, который сегодня успешно тестируется на людях.
Также предполагается стимулирование активизации бета-клеток внутри органа. Это также можно сделать посредством внутримышечного введения специального белка.
У некоторых людей с диабетом первого типа сохраняется малое количество интенсивно размножающихся бета-клеток. Иммунитет таких больных производит белесые кровяные тела, разрушающие эти клетки с не меньшей скоростью.
В случае успешной изоляции антител к бета-клеткам появится возможность создания специальной вакцины. Такие уколы будут способствовать стимуляции иммунитета к разрушению антител. «Выжившие» бета-клетки смогут беспрепятственно размножаться, что будет способствовать избавлению от симптомов опасного заболевания.
Для определения сахара в крови в домашних условиях используют прибор – глюкометр. Если данного аппарата нет, тогда применяют тестовые полоски.
Если вы сейчас страдаете от того, что имеете лишние килограммы и при этом делаете все, чтобы от них избавиться, но ничего не получается, попробуйте узнать больше о своем уровне инсулина.
Далее следуйте некоторым рекомендациям, о которых мы с вами поговорим ниже. А пока все же давайте разберемся, как инсулин влияет на вес.
Здесь существует прямая связь. Если вы потребляете много продуктов,которые вызывают поднятие уровня глюкозы в крови и инсулина, вы будете набирать лишний вес. И причем, это будет происходить очень быстро.
Когда вы едите такие продукты (или принимаете гормон инсулин), количество глюкозы в крови растет. И если вы съедаете больше калорий, чем вам нужно для поддержания здорового веса, учитывая уровень активности, ваши клетки будут получать еще больше глюкозы. Той, в которой они не нуждаются.
Ну а глюкоза, в свою очередь, не использовавшаяся полностью, накапливается в виде жира.
Но как можно понять, что у вас повышенный инсулин? — спросите вы.
Повышенный инсулин и резистентность к нему часто не вызывают каких-либо заметных симптомов, особенно на ранних стадиях. Вы можете быть устойчивыми к инсулину в течение многих лет, даже не зная об уровне глюкозы у вас в крови.
Некоторые люди с резистентностью к инсулину могут иметь темные пятна на задней части шеи, в области паха и подмышках. Далее вы можете просто заболеть диабетом.
- сильная жажда или голод
- чувство голода даже после еды
- частые мочеиспускание
- ощущение покалывания в руках или на ногах
- постоянное чувство усталости, немного больше обычного
А теперь, больше о том, как снизить уровень инсулина, чтобы похудеть в домашних условиях и быть здоровее…
Из трех — углеводы, белки и жиры — углеводы поднимают уровень сахара в крови и уровень инсулина больше всего.
По этой и другим причинам, диета с низким содержанием углеводов может быть очень эффективным способом в снижении веса и даже в борьбе с диабетом. Многие исследования подтвердили способность этой диеты снижать уровень инсулина и повышать чувствительность к нему.
Наиболее верной методикой лечения является предупредительная профилактика заболевания.
Если говорить о поджелудочной железе и ее выработке инсулинового гормона, то следует указать, что профилактика представляет собой диету, основанную на ряде правил.
Необходимо исключить следующий ряд продуктов:
- сладости;
- острые продукты;
- жареное;
- полуфабрикаты;
- консервацию.
Полезными группами выделяют следующие продукты питания:
В качестве дополнительных факторов, позитивно влияющих на работу поджелудочной железы, следует выделить отказ от табакокурения и алкоголя, а также повышение потребления минеральных вод без газа – не менее 2-2.5л в сутки.
Среди прочих факторов негативного характера, которые могут влиять на эндокринную систему в общем и выработку инсулина в частности, следует указывать накопление токсических веществ в органах.
Для снижения такого воздействия считается полезным раз за некоторый период времени выполнять чистку организма.
Однако самостоятельное применение каких-либо методик может быть чревато ухудшением состояния здоровья, в связи с чем и рекомендуется переговорить с профильным специалистом.
Разобравшись, где вырабатывается инсулин, как происходит выработка инсулина и в организме человека, следует научиться предпринимать меры для профилактики заболеваний, связанных с поджелудочной железой.
Инсулин это гормон поджелудочной железы, у человека он образуется в ответ на повышение уровня сахара в кровотоке, таким образом, для предупреждения нарушений необходимо не допускать перепадов гликемии, придерживаться правил здорового питания.
Примечательно, что при грамотно подобранной диете удается восстановить работу ослабленного органа и поддерживать его естественную работу, чтобы не допустить проблем со здоровьем.
Эндокринологи и диетологи рекомендуют отказаться либо максимально ограничить вредную пищу, которая отрицательно сказывается на состоянии поджелудочной железы:
- полуфабрикаты;
- жареные блюда;
- консервация;
- сладости;
- острые специи.
Делать ставку нужно на свежие овощи, фрукты, натуральные несладкие фруктовые соки, злаки и молочные продукты. Улучшает работу организма, если в течение суток выпивать до 2.5 литров воды.
В разы облегчить функционирование поджелудочной железы помогает отказ от пагубных привычек, а именно курения и употребления алкогольными напитками. При длительном воздействии отрицательных факторов происходит мощное засорение организма токсическими веществами, человек страдает от беспричинных с первого взгляда гормональных сбоев, которые грозят не только сахарным диабетом, но и не менее опасными заболеваниями.
Врачи советуют время от времени проводить чистку организма от вредных веществ, проводить общее оздоровление, снижать негативное воздействие на поджелудочную железу. В этих целях показаны народные средства и лекарственные препараты, которые существенно упрощают задачу.
Нередко у пациентов диагностируют воспалительный процесс в органе (заболевание панкреатит), течение болезни неприятное, а исход может быть печальным. Воспаление может протекать в хронической и острой форме, отмечаются деструктивные процессы в тканях самого органа, препятствие работы почек, легких, печени, сердца и головного мозга.
Количество инсулинового гормона не имеет значения, если в крови много инсулиназы. Этот фермент расщепляет инсулин, вырабатывается в печени. Начинается его синтез в организме в период полового созревания. Если в детстве человек переболел заболеваниями печени, риск развития проблем с его синтезом выше и могут проявиться они именно в подростковом возрасте.
Аллакосан может присутствовать в большом количестве в крови, влиять на уровень инсулина, его функции. Появляется это вещество, если неправильно работают почки, нарушен пуринообмен. Следует помнить о том, что перенесенные заболевания почек, Важно. Травмы – это один из факторов риска развития инсулиновой недостаточности, сахарного диабета.
Большое количество свободных жирных кислот может стать причиной пассивности гормона. Они блокируют его действие. Много их в крови:
- если с пищей в организм постоянно поступают углеводы в чрезмерном количестве:
- если человек все время испытывает стресс;
- в том случае, когда снижена активность.
Здоровое питание, специальная диета – это метод вспомогательный при лечении сахарного диабета и инсулиновой недостаточности. Врач составит правильный курс лечения, с учетом индивидуальных особенностей организма человека, клинической картины, ситуации.
Главным данный метод может быть лишь тогда, когда речь идет о профилактике, предотвращении развития патологии. Выбирая продукты питания, составляя меню, следует помнить об углеводах, всех их разновидностях, а также о гликемическом индексе.
Это поможет восстановить функций поджелудочной железы, нормализовать синтез инсулина, восстановить обменные процессы в целом
Проблемы с повышенным или пониженным значением инсулина в крови человека – следствие неправильной работы поджелудочной железы, так как за его выработку она отвечает.
В целом, нормальные показания этого гормона в организм здорового человека могут варьироваться от 3 до 25 мкЕд/мл у взрослого человека. А вот у ребёнка он должен быть в пределах от 3 до 20 мкЕд/мл.
Этот показатель может отличаться и у беременных, в этом случае он находится в пределах от 6 до до 27 мкЕд.мл, а у пенсионеров от 6 и до 35 мкЕд/мл.
Известно, что снизить уровень инсулина можно с помощью специальной диеты. В рацион добавляются бобовые культуры, а также побольше злаковых. Но это не все правила. Для того чтобы уменьшить уровень инсулина в организме следует придерживаться таких рекомендаций:
- не есть после шести вечера;
- основное количество пищи нужно съедать в первую половину суток;
- рацион должен состоять из продуктов, которые имеют умеренный инсулиновый индекс.
Чтобы правильно подсчитать вышеуказанный индекс в каждом продукте, следует воспользоваться помощью специалиста. Обычно лечащий врач после установки соответствующего диагноза прописывает пациенту конкретную диету, которая оказывает снижающий эффект на гормон. Обычно она предполагает такие правила:
- Большое количество овощей. Причём они могут быть как варенные, так и сырые.
- Обязательно ежедневное потребление цельных злаковых, а также орехов и семечек.
- Вся молочная продукция, которую употребляет пациент должен быть с минимальным количеством жиров.
- Из всех известных сортов мяса лучше остановиться на птице, например, это может быть индейка при диабете 2 типа.
Нужно отметить, что чем больше овощей будет есть человек, тем быстрее удастся понизить уровень вырабатываемых гормонов организмом. Особенно эффективны в этом плане брокколи, шпинат, салат и брюссельская капуста.
Важно помнить, что только врач сможет прописать какие именно меры лучше всего использовать для того, чтобы снизить слишком высокий уровень инсулина в крови.
Самостоятельно ничего предпринимать нельзя, иначе можно нанести ещё больший вред своему здоровью.

 Хирургические операции на поджелудочной железе, ее травмирование.
Хирургические операции на поджелудочной железе, ее травмирование.