Диабетическая полинейропатия нижних конечностей — это осложнение сахарного диабета 1-го и 2-го типа, которое может сделать жизнь больного просто невыносимой. Жгучие и пекущие боли, ощущение ползания мурашек, онемение ног, а также мышечная слабость — это основные проявления поражения периферических нервов у больных с сахарным диабетом. Все это существенным образом ограничивает полноценную жизнь таких больных. Практически ни одному пациенту с этой эндокринной патологией не удается избежать бессонных ночей из-за этой проблемы. Рано или поздно эта проблема касается многих из них. И тогда на борьбу с болезнью тратятся огромные усилия, поскольку лечение диабетической полинейропатии нижних конечностей — очень трудная задача. Когда лечение не начинается вовремя, у больного могут возникнуть необратимые нарушения, в частности, некроз и гангрена стопы, что неизбежно ведет к ампутации. Современным методам лечения диабетической полинейропатии нижних конечностей и будет посвящена данная статья.
Чтобы эффективно бороться с осложнениями сахарного диабета, необходимо соблюдать комплексность лечения, что означает одновременное воздействие на все звенья патогенеза (механизма развития) заболевания. И поражение периферических нервов ног не является исключением из этого правила. Основные принципы лечения поражения периферических нервов ног при этой эндокринной патологии можно сформулировать следующим образом:
- четкое регулирование концентрации сахара в крови, то есть поддержание максимально приближенных к норме значений на постоянном уровне, без резких колебаний;
- использование антиоксидантных препаратов, уменьшающих содержание свободных радикалов, которые повреждают периферические нервы;
- применение метаболических и сосудистых препаратов, способствующих восстановлению уже поврежденных нервных волокон и предотвращающих поражение еще незатронутых;
- адекватное обезболивание;
- немедикаментозные методы лечения.
Рассмотрим более подробно каждое звено лечебного процесса.
Поскольку повышение концентрации глюкозы в крови является основной причиной развития диабетической полинейропатии нижних конечностей, то, соответственно, нормализация этого показателя имеет первостепенное значение как для замедления прогрессирования процесса, так и для обратного развития уже имеющихся симптомов. При сахарном диабете 1-го типа с этой целью назначается инсулинотерапия, а при сахарном диабете 2-го типа — таблетированные препараты различных химических групп (ингибиторы альфа-глюкозидазы, бигуаниды и препараты сульфонилмочевины). Подбор дозы инсулина или таблетированного сахароснижающего препарата — весьма ювелирный процесс, ведь необходимо добиться не просто снижения концентрации сахара в крови, но и обеспечить отсутствие резких колебаний этого показателя (сложнее это сделать при инсулинотерапии). Причем этот процесс является динамичным, то есть доза лекарственного препарата все время колеблется. На это влияют многие факторы: пищевые предпочтения больного, стаж заболевания, наличие сопутствующей патологии.
Даже если получается добиться нормальных показателей уровня глюкозы в крови, к сожалению, чаще всего этого бывает недостаточно для устранения симптомов поражения периферических нервов. Поражение периферических нервов при этом приостанавливается, но, чтобы добиться ликвидации уже имеющихся признаков, приходится прибегать к лекарственным препаратам других химических групп. О них и поговорим ниже.

На первом месте среди метаболических препаратов при диабетической полинейропатии нижних конечностей стоят витамины группы В (В1, В6, В12). В1 способствует синтезу особого вещества (ацетилхолина), с помощью которого нервный импульс передается с волокна на волокно. В6 препятствует накоплению свободных радикалов, участвует в синтезе нескольких веществ-передатчиков нервного импульса. В12 улучшает питание нервной ткани, способствует восстановлению поврежденной оболочки периферических нервов, обладает противоболевым действием. 
Среди других метаболических препаратов хотелось бы отметить Актовегин. Этот препарат является производным телячьей крови, улучшает питание тканей, способствует процессам регенерации, в том числе и пораженных диабетом нервов. Существуют данные об инсулиноподобном действии данного препарата. Актовегин способствует восстановлению чувствительности, уменьшает болевой синдром. Назначают Актовегин в инъекциях по 5-10 мл внутривенно в течение 10-20 дней, а затем переходят на прием таблетированной формы (по 1 таблетке 3 раза в день). Курс лечения — до 6 недель.
Из сосудистых препаратов наиболее эффективным при поражении периферических нервов нижних конечностей сахарным диабетом считается Пентоксифиллин (Трентал, Вазонит). Препарат нормализует ток крови по капиллярам, способствует расширению сосудов, косвенно улучшая питание периферических нервов. Так же как и антиоксиданты, и метаболические препараты, Пентоксифиллин предпочтительнее поначалу вводить внутривенно капельно, а затем закреплять эффект с помощью таблетированных форм. Чтобы препарат оказал достаточный лечебный эффект, принимать его необходимо не менее 1 месяца.

- антидепрессанты;
- антиконвульсанты;
- препараты раздражающего действия и местные анестетики;
- антиаритмические препараты;
- анальгетики центрального действия неопиоидного ряда;
- опиоиды.
Среди антидепрессантов уже много лет используется Амитриптилин. Начинают прием с 10-12,5 мг на ночь, а затем доза препарата постепенно повышается на 10-12,5 мг до достижения эффективной. Максимально возможная суточная доза составляет 150 мг. При необходимости всю дозу препарата можно разделить на 2-3 приема или целиком принимать на ночь. Схема приема устанавливается индивидуально. Принимать препарат необходимо не меньше, чем 1,5-2 месяца. 
Среди антиконвульсантов в качестве противоболевых используют Карбамазепин (Финлепсин), Габапентин (Нейронтин, Габагамма) и Прегабалин (Лирика). Карбамазепин — более устаревший препарат по сравнению с другими из этой группы, однако и значительно более дешевый. Стандартная схема лечения им следующая: 200 мг утром и 400 мг вечером, если нужно — по 600 мг 2 раза в день. И Габапентин, и Прегабалин являються лекарствами современного поколения антиконвульсантов, которые весьма эффективно борются с нейропатической болью. 
Препараты раздражающего действия (Капсикам, Финалгон, Капсаицин) в повседневной практике применяются редко в связи с тем, что их действие базируется на угасании болевой импульсации. То есть поначалу при нанесении на кожу они вызывают усиление боли, а через некоторое время — уменьшение. Многие из них вызывают покраснение кожи, выраженное жжение, что также не способствует их широкому применению. Из анестетиков возможно использование Лидокаина в виде медленных внутривенных вливаний в дозе 5 мг/кг, а также нанесение на кожу конечностей кремов, гелей и пластыря Версатис с 5% содержанием Лидокаина.
Из антиаритмических препаратов для лечения используется Мексилетин в дозе 450-600 мг в сутки, хотя такой способ лечения не относится к популярным.

К опиоидам прибегают только в случае неэффективности выше перечисленных препаратов. С этой целью используют Оксикодон (37-60 мг в сутки) и Трамадол. Трамадол начинают применять с дозы 25 мг 2 раза в день или 50 мг однократно на ночь. Спустя неделю дозу можно увеличить до 100 мг в сутки. Если состояние не улучшается, боли не уменьшаются ни на йоту, то возможно дальнейшее увеличение дозы до 100 мг 2-4 раза в день. Лечение Трамадолом продолжается не менее 1 месяца. Существует сочетание Трамадола с банальным Парацетамолом (Залдиар), позволяющая уменьшить дозу принимаемого опиоида. Залдиар применяют по 1 таблетке 1-2 раза в день, при необходимости дозу увеличивают до 4 таблеток в сутки. К опиоидам может развиваться привыкание, именно потому это препараты, к которым прибегают в последнюю очередь.
И все же не существует лекарственного препарата, который можно было бы назвать стандартом противоболевого лечения при этом заболевании. Довольно часто в виде монотерапии они оказываются неэффективными. Тогда приходится комбинировать их друг с другом для взаимного усиления эффекта. Наиболее частая комбинация — это антидепрессант с антиконвульсантом или антиконвульсант с опиоидом. Можно сказать, что стратегия устранения боли при данном заболевании — это целое искусство, поскольку стандартного подхода к лечению не существует.
Помимо лекарственных способов борьбы с диабетической полинейропатией нижних конечностей, широко в лечебном процессе используются физиотерапевтические методы (магнитотерапия, диадинамические токи, чрескожная электростимуляция, электрофорез, бальнеотерапия, гипербарическая оксигенация, иглорефлексотерапия). Для лечения болевого синдрома может использоваться электростимуляция спинного мозга путем вживления имплантов-стимуляторов. Она показана больным с устойчивыми к лекарственным методам лечения формами.
Если подвести итог всему выше изложенному, то можно сказать, что лечение диабетической полинейропатии нижних конечностей — трудная задача даже для опытного врача, поскольку предсказать течение заболевания и возможный эффект от назначенного лечения не может никто. К тому же длительность курса лечения в большинстве случаев довольно приличная, больным приходится месяцами употреблять лекарства, чтобы достигнуть хоть каких-нибудь перемен. И все же болезнь можно приостановить. Индивидуальный поход с учетом клинических особенностей каждого случая позволяют выйти победителем в схватке с недугом.
Доклад проф. И. В. Гурьевой на тему «Диагностика и лечение диабетической нейропатии»:
Диабетическая полинейропатия (ДП) — одно из тяжелейших осложнений сахарного диабета, она развивается самой первой и встречается чаще других последствий. Может возникать в качестве первого симптома сразу (5% случаев) или развивается через несколько лет заболевания. Через 5 лет от начала патологии она встречается в 15% случаев, а через 20 лет болезни диабетическая полинейропатия нижних конечностей диагностируется уже у 50–65% больных. В среднем, она проявляется через 9 лет болезни, развивается независимо от типа диабета.
Сахарный диабет — эндокринопатия, которая отличается повышением сахара крови. На сегодня ею болеют 150 млн человек в мире. Стоит заметить, что если человек постоянно контролирует сахар крови и не допускает его подъема выше 8 ммоль/л, то даже при большом стаже недуга диабетическая полинейропатия будет развиваться только у каждого 10 больного.
Что такое диабетическая полинейропатия? Связующим звеном между различными органами и мозгом являются нервы. Данная структура включает в себя ЦНС (головной и спинной мозг), автономную и периферическую нервные системы. Периферическая часть состоит из нервных волокон, которые идут к конечностям, туловищу и голове. Она сама тоже включает 2 части: вегетативную и соматическую. Первая отвечает за работу внутренних органов, вторая — за управление телом. При ДП поражаются обе части. Поэтому и клиника состоит из сильных болей и может угрожать жизни человека.
Повышенный сахар крови разрушает стенки сосудов, и нервные волокна не могут получать достаточное количество питания и кислород ввиду дисфункции кровообращения. Поэтому метаболизм здесь нарушается, возникает ишемия, причем проявляется это не сразу. В результате проведение импульсов замедляется или полностью прекращается. Если же поражение нервных волокон было выявлено достаточно рано, то можно полностью восстановить нервы.
Полинейропатия поражает нередко кисти рук, но чаще всего страдают нижние конечности и стопы.
Причиной является, конечно, гипергликемия, а провоцирующие факторы риска следующие:
- пожилой возраст;
- стаж заболевания АГ;
- курение;
- атеросклероз;
- нефропатия;
- диабетическая ретинопатия.
Подразделение показывает, какие отделы нервных окончаний вовлечены в процесс — автономный и генерализованный симметричный. В последнем случае поражаются чувствительные и двигательные нервные волокна. Чувствительные — тонкие и толстые с разным диаметром. Они служат для передачи импульсов с периферии в мозг. Двигательные — несут команду головного мозга к различным частям тела. Например, человек дотронулся до горячей поверхности, чувствительные волокна тут же, в сотые доли секунды, передают об этом информацию в мозг. И тут же идет команда через двигательные волокна руку убрать. Вы даже не замечаете того, насколько быстро это происходит, и не успеваете обжечься. По формам генерализованная полинейропатия бывает следующих видов:
- сенсорная — теряется температурная чувствительность полностью;
- моторная — поражаются двигательные нервы и появляется мышечная слабость;
- сенсомоторная — комбинация предыдущих.
Самые первые признаки и симптомы диабетической полинейропатии в развивающейся стадии — это «мурашки» и боль в ногах, а также онемение. Боль появляется в покое и поднимается от пальцев к голеням. Позже неприятные ощущения начинают усиливаться по ночам и характеризуются как жжение в стопах. Температурная и болевая чувствительность начинает снижаться. Из поздних симптомов можно отметить:
- боли в покое и переутомлении, не зависящие от позы;
- бессонницу из-за болей, усиление их во время стресса и уменьшение во время ходьбы;
- начинают атрофироваться мышцы ног, пальцы и стопы слабеют;
- ноги становятся розовыми или красными, на них могут появляться темные пятна.
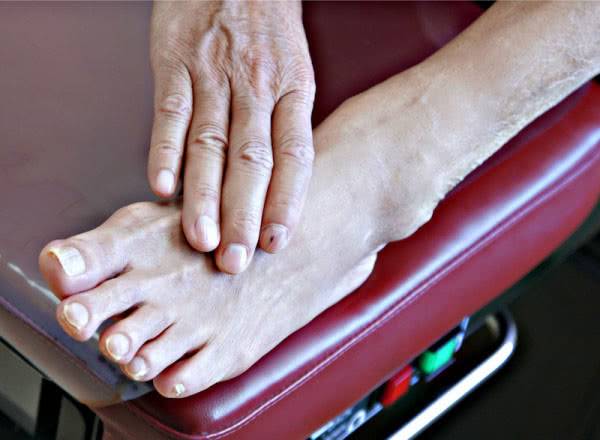
Ногти на пальцах деформируются: становятся ненормально толстыми или истончаются. На последнем этапе меняется и форма стопы: она растет в поперечнике, возникает плоскостопие, голеностопный сустав тоже меняется — это остеоартропатия. При этом пульс на стопе сохраняется. При осмотре невропатолога выставляется диагноз дистальная симметричная сенсомоторная полинейропатия диабетического генеза. Сначала поражаются наиболее длинные чувствительные волокна, которые идут к кистям и стопам. Последние поражаются раньше рук. Это так и называется — синдром «носков-перчаток».
При поражении толстых нервных волокон кожа становится повышенно чувствительной, даже от легкого прикосновения появляется резкая боль (аллодиния).
Но при этом пальцы конечностей чувствительность теряют. Эти симптомы называют положительными, они характерны для начала процесса. Затем поражаются и малые нервные волокна, при этом температурная чувствительность пропадает, возникает покалывание и жжение в ногах. Боли в ногах и онемение особенно усиливаются ночью. Конечности постоянно зябнут, стопы отекают. Кожа становится излишне сухой и шелушится или же остается постоянно влажной. На стопах часто возникают язвы, раны и мозоли. Из-за поражения двигательных волокон слабеют и атрофируются мышцы, пальцы и стопы деформируются.
Со временем развивается тотальная мышечная слабость и угасание сухожильных рефлексов. Все описанные проявления только прогрессируют. Сюда добавляется висцеральная нейропатия, которая сопровождается нарушением работы внутренних органов. Например, может развиваться ортостатическая гипотензия, когда сосуды не способны удерживать нормальный уровень АД, появляются нарушения со стороны мочевого пузыря в виде недержания мочи, развивается импотенция и аноргазмия у женщин, могут наблюдаться расстройства желудка.
Поражаются нервы, передающие сигналы к мышцам глазного дна, особенно у пожилых. Тогда развивается катаракта, анизокория, нарушается аккомодация и др. В области живота, печени, глотки могут появляться внезапные кинжальные боли. Появляется отрицательная симптоматика: конечности становятся как бы одеревеневшими, бывает трудно пошевелить руками и ногами без боли, онемение и покалывание становятся постоянными. Походка отличается неустойчивостью, человек все время на грани падения, потому что не чувствует, как наступает, как будто идет по вате. Это указывает на необратимость наступивших изменений.
ДП сопровождается обвисанием и дряблостью мышц лица, век, нарушается глотание, появляется головокружение.
Меняется речь: проглатываются окончания слов, человек не может произносить фразы, где более 3 слов. То есть, иначе говоря, любая мышца начинает постепенно отказывать и процесс этот идет с периферии в мозг.
При диабетической полинейропатии симптомы проходят несколько стадий развития:
- Субклиническая — жалоб у человека нет, но невропатолог может обнаружить снижение болевой, температурной и вибрационной чувствительности, ухудшение ахиллова рефлекса.
- Клиническая — она может быть болевой, безболевой, амиотрофической. При первой форме нарушаются функции бедренного, локтевого, тройничного, седалищного и глазного нервов и появляются боли по телу и аллодиния. Безболевая стадия — отрицательные симптомы, указанные выше. Человек не чувствует тесноту обуви, горячую воду, травмы. Повреждения происходят, но больной этого не ощущает. Язвы на ногах при этом возникают в 75% случаев.
Полинейропатия при сахарном диабете сама может давать осложнения. При потере чувствительности на стопах человек не чувствует ожогов, порезов, мозолей, воспаления. Заканчивается это ампутацией. При поражении тонких чувствительных волокон имеются постоянные боли: стреляющие, покалывающие, дергающие, острые или тупые. Ноги болят ночами, в состоянии покоя. При нормализации сахара неприятные ощущения проходят, но все другие симптомы остаются.
Гораздо хуже по степени опасности состояние, когда сахар высокий, а болей нет.
Постоянно отмечается зябкость, онемение. Вышеописанное изменение ступни называют синдромом диабетической стопы. В это собирательное понятие входит, помимо описанных симптомов, наличие язв, гнойно-некротических процессов, костно-суставных поражений. Это осложнение ДП чаще бывает при СД 2 — почти в 10 раз. При диабетической стопе появляются малые проблемы ступней:
- вросший ноготь, потемнение ногтя из-за подногтевого кровоизлияния от тесной обуви;
- грибок ногтей (онихомикоз) и кожи стопы;
- мозоли и натоптыши;
- трещины и сухость кожи пяток — гиперкератоз.
Меняется вид стопы: она расплющивается из-за плоскостопия, отекает, косточка большого пальца увеличивается, пальцы становятся молоткообразными, скрюченными, сгибаются в первом суставе.
Даже если больной не предъявляет характерных для ДП жалоб, это не означает ее отсутствия. Для диагностики проводят специальные методы электронейромиографии и количественное сенсорное тестирование.
Электронейромиография — определение электрических потенциалов мышц ног, исследование проведения импульсов по периферическим нервным волокнам. Этот метод считается информативным, определяет участки и тяжесть поражения периферической нервной системы. Сенсорные нарушения превалируют над моторными.
Кроме этого, применяют метод вызванных потенциалов: оценку ответа мозга на раздражение какого-либо нервного волокна.
Врач осматривает больного, обращая внимание на внешний вид нижних конечностей, пульсацию на артериях стоп, АД на руках и ногах, ЭКГ и УЗИ сердца. Обязательным является определение холестерина и липопротеидов. В крови определяют уровень сахара и инсулина. Невропатолог проверяет сухожильные рефлексы ударами медицинского молоточка, тактильную (с помощью монофиламента — прибора с толстой леской, которой врач надавливает на кожу больного) и температурную чувствительность, вибрационную — оценивают камертоном (она должна быть одинаковой на обеих ногах). Оценивается ПНП и устойчивость больного в позе Ромберга. Одним методом диагноз не ставится.
В итоге если у больного имеется СД, длительная гиперволемия из-за гипергликемии, признаки дистальной симметричной сенсомоторной ДП нижних конечностей и отсутствие других неврологических патологий, то это позволяет поставить диагноз диабетическая дистальная полинейропатия.
Лечение направлено на снижение сахара крови до нормы или как можно ближе к ней, восстановление белкового и жирового обмена. Больным обязательно назначается низкоуглеводная диета, а при СД2 — физические нагрузки. Выписывается инсулинотерапия, противодиабетические препараты и антиоксиданты.
Лечение полинейропатии при сахарном диабете включает в себя снятие болевого синдрома, улучшение микроциркуляции, восстановление проводимости и питания нервных волокон, насыщение их кислородом и др.
Регрессия боли и даже полное исчезновение синдрома достигается нормализацией сахара крови. Для снятия стреляющих и жгучих болей применяют антиконвульсанты и антиаритмические препараты. Замечено, что первые имеют больше побочных эффектов. Нередко назначают мазь Капсаицин, но часто она плохо переносится, т. к. вызывает сильное чувство жжения. Используют также мази Финалгон, Апизартрон. Неврологические симптомы хорошо снимаются липоевой кислотой.
Лечение диабетической полинейропатии нижних конечностей не обходится без использования тиоктовой кислоты.
Она прекращает накопление сахара в нервной ткани, активизирует ферменты в клетках, которые помогают восстановить поврежденные нервы. Среди основных средств терапии можно выделить:
- Тиоктацид БВ, Диалипон, Эспа-Липон, Берлитион — на сегодня они являются основными препаратами для лечения ДП, курс их приема — не менее 3 месяцев.
- Назначают витамины группы В — они блокируют действие токсинов, появившихся от воздействия глюкозы на нервные клетки, и восстанавливают передачу импульсов по нервным окончаниям. Принимают препарат Мильгамма Композитум на протяжении 1,5 месяцев.
- Для улучшения микроциркуляции крови назначают Нейростабил, Актовегин, Трентал, Гинкго билоба, Танакан курсом 3 месяца. При судорогах в ногах используют препараты магния.
- Действие липоевой кислоты при ДП: участвует в обмене глюкозы и липидов и не дает образовываться холестерину, является цитопротектором, стабилизирует мембраны клеток и повышает их антиоксидантную активность, имеет противовоспалительный и обезболивающий эффект.
Лечить можно и без медикаментов. Из немедикаментозных способов можно назвать гимнастику для ног, массаж и физиолечение. Если вы обнаружили какой-то дефект на стопе и решили его устранить, нельзя использовать средства с дубящим действием, потому что они замедляют заживление (йод, зеленка, спирт, марганцовка). Можно применять Фурацилин, Хлоргексидин, Диоксидин. Нельзя использовать марлю, потому что она прилипает к ране. Вообще, обработку лучше доверить профессионалам.
При нарушениях кровообращения в сосудах ног проводят операции по шунтированию или баллонную ангиопластику.
В запущенных случаях полинейропатию приходится лечить с помощью хирургов: при воспалительных процессах, гангрене производят вскрытие абсцессов, флегмон, некрэктомию, ампутацию и экономную резекцию (в 15–20% случаев). Экстракорпоральная ударно-волновая терапия — новый метод лечения. Его можно назвать терапией факторами роста, лечением стволовыми клетками, методом плазменной струи, биомеханическим способом.
В дополнение к основному лечению рекомендуется:
- ЛФК — немедикаментозный способ. Упражнения выполняют в течение 10 минут, ежедневно (сгибание-разгибание пальцев ног, круговые движения пяткой и носком, голеностопом, постановка пятки и носка на пол попеременно, катание стопами скалки и др.). Этим поддерживается тонус мышц.
- Магнитотерапия — улучшает микроциркуляцию в тканях, уменьшает воспаление, стимулирует регенерацию поврежденного нерва и снимает боль. Для улучшения кровообращения и снижения сахара крови применяют и иглотерапию.
- Гипербарическая оксигенация — воздействие на организм под высоким давлением кислорода. При этом происходит насыщение крови кислородом и ткани становятся чувствительными к инсулину.
- Вазапростан — защищает сосуды от тромбов, расширяя сосуды и мешая оседанию холестерина на их стенки.
По поводу компрессов и мазей стоит отметить, что они при язвах и абсцессах на ногах и стопах при диабетической полинейропатии нецелесообразны. Мази затрудняют отток содержимого из раны, а также могут стать средой для микробов, поэтому сегодня используют салфетки с повышенной впитывающей активностью (они антимикробны) или же применяют коллагеновые губки для заполнения ран.
При диабетической полинейропатии лечение может проводиться и с применением народных средств, фитотерапией. Но любое такое средство должно согласовываться с врачом. Для уменьшения сахара крови принимают:
- настой листьев лавра и семян пажитника;
- настой гвоздики;
- смесь трав: корень лопуха, череды, шишек хмеля и почек березы;
- для подкрепления нервных волокон питательными веществами — коктейль из кефира, зелени петрушки и семечек подсолнечника;
- для массажа и обертывания ног используют масло из зверобоя и имбиря;
- в ноги втирают настойку багульника на уксусе.
Для профилактики необходимо поддерживать уровень сахара в крови не более 7 ммоль/л, холестерина — 4,5 ммоль/л и АД — не выше 130/80. Следует ежедневно осматривать и контролировать состояние стопы и голени на предмет мозолей, потертостей, трещин и т. п.
Нельзя ходить босиком, парить ноги, мыть их горячей водой, делать солевые ванночки, размягчать мозоли и применять мозольные пластыри, пользоваться пемзой.
Всегда надевайте носки и носите толстые стельки при любой обуви, ежедневно их меняйте. Используйте только свободную обувь из натуральных материалов, шнуровать можно лишь параллельно, не перекрестно.
Необходимо вести активный образ жизни, регулярно проходить осмотр у врача и сдавать анализы, отказаться от курения, нормализовать вес. Следует ежедневно проводить гимнастику для ног, ходить пешком не менее 1,5 часа. Грибковые заболевания стоп должны быть обязательно пролечены до конца. Нужно каждый день вечером ополаскивать ноги только теплой водой с детским мылом, промокать стопу насухо, особенно межпальцевые промежутки. После промывания кожу следует смазывать бактерицидным кремом с мочевиной (Каллюзан, Бальзамед), межпальцевые пространства можно обработать водкой.
Более 300 миллионов жителей планеты подвержены такому заболеванию, как сахарный диабет (СД). При неправильном подходе к лечению или отсутствии должного внимания к своему здоровью у людей, имеющих данный недуг, может развиваться страшная и, в некоторых случаях, приводящая к смерти болезнь – диабетическая нейропатия.
Диабетическая нейропатия – это осложнение сахарного диабета, которое может развиваться в течение длительного временного периода и проявлять себя только спустя 20 лет (при условии проведения правильного лечения и отсутствия усугубления состояния здоровья). В 15 % случаев, больные СД в течение 5 лет также начинают терять чувствительность в нижних конечностях, в 70-90% – люди, страдающие СД в течение 30 лет.
В международной классификации данное заболевание имеет код по мкб 10 – E10-E14 (как сахарный диабет) и G63.2 (как диабетическая полиневропатия).
Чаще всего, недуг появляется в результате ненадлежащего способа лечения, не поддержание диеты, проведение пассивного образа жизни, отсутствие физических нагрузок, которые требуются для больного СД.
Победила сахарный диабет дома. Прошел уже месяц, как я забыла о скачках сахара и приеме инсулина. Ох, как же я раньше мучалась, постоянные обмороки, вызовы скорой помощи. Сколько раз я ходила эндокринологам, но там твердят только одно — «Принимайте инсулин». И вот уже 5 неделя пошла, как уровень сахара в крови нормальный, ни одного укола инсулина и все благодаря этой статье. Всем у кого сахарный диабет — читать обязательно!
Проявляется заболевание в виде:
- Нарушения чувствительности (онемение конечностей, парестезии).
- Вегетативная дисфункция (гипотензия, тахикардия, диарея, дисфагия, ангидроз).
- Мочеполовые расстройства.
Главная причина возникновения диабетической нейропатии – резкие изменения показателей уровня сахара в содержании крови. В результате этого, нарушается работа всех органов и нервной системы. Нейропатия поражает периферический отдел нервной системы, поэтому нервные волокна не питают кровеносные сосуды. Из-за этого клетки испытывают кислородное голодание и отмирают.
Повышенный уровень глюкозы в крови достаточно агрессивно влияют на мелкие сосуды, капилляры которых теряют свойства проходимости. Параллельно происходит другой процесс – глюкоза оказывает негативное влияние на белки, они не выполняет свои функции, распадаются и тем самым отравляют организм, в том числе нервные окончания.
Если своевременно начать лечение диабетической нейропатии, можно остановить процесс разрушения клеток, тем самым избавиться от появившегося заболевания.
Также причиной для развития нейропатии нижних конечностей может стать:
- Повышенный уровень липидов.
- Механические повреждения нервных окончаний.
- Воспалительные процессы, касающиеся нервной системы.
- Вредные привычки (курение, алкоголь).
- Нарушенный обмен веществ.
- Повышенное давление.
- Избыточный вес.
Существует несколько форм диабетической нейропатии, имеющие свои признаки, симптомы и последствия:
- Сенсорная (острая). Появление вызванной боли (аллодинии, дизестезии, гиперестезии). При такой форме заболевания, у человека снижается масса тела, появляются постоянные боли.
- Дистальная симметричная полинейропатия. Проявляется у 33% людей, больных СД. Проявляется в снижении чувствительности конечностей, появлении атаксической походки и повышении слабости в мышцах ног.
- Хроническая (сонсомоторная). Проявляется при состоянии покоя, во время сна. В результате появляется стопа Шарко (заболевание).
- Гипергликемическая. Ухудшение общего состояния больного, из-за снижения скорости подачи нервных импульсов.
Диабетическая нейропатия классифицируется на два больших подвида – периферическую и автономную.
Первая, проявляется онемением, жжением, болью в конечностях. Автономная имеет две своих формы: гастроинтестинальную и кардиоваскулярную. Гастроинтестинальная форма провоцирует появление в организме человека проблем, связанных с гиперсаливацией, гастропарезом, дискинезией пищевода, изжоги, дисфагии.
Кардиоваскулярная форма проявляется в виде тахикардии, синдромом денервации сердца, ишемией, инфарктом миокарда.
Опасность болезни заключается в том, что на протяжении длительного периода ее развития, она может не проявлять признаков, которые заставят обратить внимание на состояние здоровья. Однако имеются некоторые симптомы, которые считаются первыми симптомами развития диабетической нейропатии:
- Появление болей в мышцах при слабых нагрузках.
- Инконтиненция (недержание мочи) или неполноценное опорожнение кишечника.
- Проблемы с движением глазного яблока.
- Расстройства пищевого тракта.
- Частые головокружения и головные боли.
- Импотенция (у мужчин), снижение либидо (у женщин).
- Проблемы с глотанием.
- Появление режущей боли или жжения в нижних конечностях.
- Покалывание в ногах.
- Отсутствие чувствительности в конечностях.
Если вовремя не обратить внимание, на любой из признаков, есть риск того, что активность клеток резко уменьшится, из-за чего будут развиваться осложнения.
При обнаружении первых симптомов болезни, необходимо обращаться к врачу.
Доктор начинает диагностику с анамнеза, при котором важно выдать максимальное количество информации, касательно состояния здоровья за последнее время.
На основе полученных данных, врач устанавливает дальнейшие действия:
- Зрительное изучение пораженного участка кожи.
- Измерение артериального давления.
- Обследование внешнего вида конечности.
- Проведение ЭКГ и УЗИ сердца.
Для получения точных данных, невролог отправляет пациента на сдачу нескольких анализов: общего анализа состояния крови, определения количества глюкозы, биохимический анализ, анализ мочи, определение С-пептида и концентрации инсулина.
Полученные анализы необходимо предоставить неврологу, который проводит полное обследование состояния здоровья пациента с помощью неврологического набора для диагностики диабетической нейропатии:
- Проверка рефлексов сухожилий (удары по сухожилью ниже колена и выше пятки – коленный и ахиллов рефлекс).
- Поза Ромберга – установка оценки устойчивости тела.
- Монофиламент – проверка чувствительности с помощью специального инструмента с леской (по типу карандаша), которым надавливают на кожу на 2 секунды, до того, как леска изогнется.
- Камертон Рюделя-Зайффера – оценка вибрационной чувствительности. Выглядит в форме вилки, в которой имеется пластиковый наконечник на ручке. Если пациент не чувствует колебания в 128 Гц, тогда невролог диагностирует диабетическую нейропатию.
- Проверка чувствительности разной температуры с помощью специального прибора, в форме цилиндра, с пластиковым и металлическим.
- Использование неврологической иглы для проверки ощущения боли. Если при закрытых глазах, пациент не ощущает покалывания, которые осуществляет врач, значит, клетки нервных окончаний потерпели процесс отмирания.
После диагностики и обнаружения проблем с нервной системой, врач может назначить инструментальное обследование, которое заключается в скане кровеносных сосудов, для нахождения места закупорки. Только после такого длительного процесса можно поставить точный диагноз и назначить лечение.
Процесс лечения должен сопровождаться регулярным посещением лечащего врача, который будет отслеживать процесс восстановления организма и, при необходимости, изменять курс реабилитации. Главные задачи, которые, в первую очередь, ставят перед собой специалисты по отношению к больному диабетической нейропатией:
- Контроль за концентрацией сахара в крови;
- снижение боли в конечностях;
- восстановление нервных волокон;
- предотвращение омертвения клеток.
Для осуществления данных задач назначаются специальные препараты (Эспа-липон, Тиолепта, Тиоктацид, Тиограмма, Берлитион).
Лекарственные средства предназначены для лечения нервных окончаний.
Тиоконовая кислота, содержащаяся в составе препарата, накапливается в клетке, поглощает свободные радикалы и повышает питание нервных волокон. Курс лечения препаратом назначается врачом, в зависимости от симптомов и степени развития болезни.
Кроме того, важная роль отдается приему витаминов группы В:
- В1 обеспечивает здоровые нервные импульсы.
- В6 устраняет способные радикалы.
- В12 повышает питательность нервных клеток, способствует регенерации их оболочки.
Препараты, содержащие данную группу витаминов: Комбилипен, Нейробион, Мильгамма, Витагамма.
Важная роль при лечении отдается снижению болевых импульсов, которые сопровождают человека с СД ежедневно. Боль при диабетической нейропатии можно снизить лишь отдельными видами обезболивающих препаратов, которые не оказывают негативного влияния на другие органы человека:
- опиоиды;
- анестетики;
- анальгетики;
- антидепрессанты;
- антиаритмические;
- антиконвульсанты.
Так как при сахарном диабете на коже ног появляются мозоли, грибок, опрелости, сухость и другие неприятные симптомы, врачи могут назначить разнообразные мази для их устранения: мази с окисью цинка, крем ДиаДерм.
Важная роль отдается и назначению диеты для диабетиков, которая подразумевает употребление низкоуглеводных продуктов, устраняющих опасность повышения сахара в крови.
К сожалению, риск развития диабетической нейропатии есть и у детей. В таком случае, после диагностики невролог назначает противосудорожные препараты, антидепрессанты, ингибиторы для обратного захвата серотонина. Эти лечебные препараты могут понадобиться лишь, в крайнем случае.
В Московском Научном центре неврологии работает профессор Кадыков Альберт Серафимович, познавший все тонкости данной болезни. Его методы лечения восстановили состояние здоровья многих пациентов, независимо от критичности ситуации.
Существует масса народных средств, с помощью которых возможно лечить и устранять симптомы нейропатии, однако, следует первоначально провести полную диагностику, определить форму и степень болезни и консультироваться с врачом, по поводу использования народных методов.
Благодаря находчивости наших предков, на сегодняшний день, при диабетической нейропатии можно использовать следующие природные материалы и средства:
- Глина (зеленая и голубая).
- Финики (употребляют без косточек 3 раза в день).
- Календула (настойка с календулой способна устранить любые симптомы болезни за короткий промежуток времени).
- Ходьба по траве и песку босыми ногами.
- Скипидар.
- Козье молоко (в качестве компресса на пораженный участок кожи).
Многие, кто успел опробовать на себе лечение народными средствами, не исключают вариант использования настоя различных трав:
- Девясила (вода и измельченные корни травы, сваренные в течение 5 минут).
- Укроп (семена замачиваются в кипятке и процеживаются через марлю или ситечко).
- Лопух (измельченные корни и красное вино, в течение 5 минут варятся и употребляются 2 раза в день).
Многие специалисты не исключают способ лечение с помощью молока мумие. Его выпивают натощак в количестве 0,2 грамма. Чтобы улучшить вкусовое качество, можно добавить ложку меда. Принимать молоко можно в течение трех недель.
Для компресса также можно использовать и продукты, которые всегда имеются в доме: чеснок, яблочный уксус, лавровый лист, соль (поваренная), лимон.
Для минимизирования риска развития диабетической нейропатии необходимо нормализировать количество сахара в крови. Для этого прибегают к разнообразным профилактическим методам:
- Повышают уровень активности, которые помогают предотвратить застои кровообращения.
- Питаются по разработанной диете, для нормализации уровня глюкозы.
- Установка и соблюдение режима.
- Отказ от вредных привычек.
- Четкое следование всем указаниям доктора.
- Снижение массы тела.
- Регулярное посещение доктора, для отслеживания состояния здоровья.
Также для улучшения кровообращения можно выполнять специальные комплексные гимнастические упражнения. Для этого врачи назначают ЛФК (лечебную физическую культуру). Существует ряд упражнений, способствующих устранению патологий нижних конечностей.
Одна из проблем, возникающая при болезни – ухудшение зрения. Для профилактики заболевания необходимо проводить несколько упражнений, для устранения осложнений:
- На расстоянии 40 см. поднести указательный палец и смотреть на него в течение нескольких секунд. Далее пальцы разводить в сторону, при этом сопровождая движение глазами.
- Закрыть глаза и надавать на них кончиком пальцев (6 раз).
- Опустив глаза осуществлять вращательные движения по часовой стрелке, после передышки продолжить в обратном порядке.
Выполняя полные рекомендации лечащего врача можно избежать большого количества неприятных болевых ощущений и снизить риск развития болезни. При сахарном диабете необходимо регулярно посещать врача, чтобы успеть выявить нейропатию на ранней стадии ее появления.
Лечить данный недуг возможно, в результате чего уменьшатся болевые ощущения, появится возможность улучшить состояние нервной системы и организма в целом. Самое главное – жизнь человека будет в меньшем риске получить инфаркт миокарда, ампутацию конечности или нарушение сердечного тракта.
В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо. Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке. Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью.
Одним из частых осложнений сахарного диабета является поражение нижних конечностей – нейропатия, возникает из-за необратимой гибели нервных клеток. Это приводит к снижению чувствительности, мышечного тонуса, деформации стоп, формированию длительно незаживающих язвенных дефектов.
Один из главных факторов, приводящих к нейропатическим изменениям в ногах – повышенный сахар крови. Обычно до развития первых признаков проходит не менее 10 лет, а после пятого года изменения у диабетиков можно выявить при инструментальной диагностике. При наличии дополнительных отягощающих состояний прогрессирование патологии может начинаться раньше. К ним относятся:
- возраст пациента от 45 лет;
- отсутствие адекватной терапии сахарного диабета;
- курение;
- повышенный уровень холестерина;
- ожирение;
- алкоголизм;
- сопутствующие сосудистые заболевания нижних конечностей.
Причинами этого является хроническая гипергликемия – постоянно повышенный сахар крови.
Симптомы нейропатии ног:
- боли и нарушение чувствительности в пальцах стоп, которые постепенно переходят на подошву, а затем и тыльную часть, возникает симптом «носков»;
- онемение и слабость в ногах;
- рефлексы вначале снижаются, а затем угасают;
- мышцы уменьшаются в объеме;
- стопа отвисает или подгибаются пальцы (когтистая).
В тяжелых случаях к поражению ног присоединяются нарушения иннервации верхних конечностей, туловища. Из-за вегетативной дисфункции возникают трофические нарушения. Это сопровождается формированием осложнений, наиболее тяжелое из которых – диабетическая стопа.
Большинство пациентов ощущают онемение конечностей и жалуются на изменения чувствительности стоп при ходьбе – как будто в носки насыпан песок или под ногами есть камешки. При прогрессировании нейропатии боль приобретает жгучий, нестерпимый характер и усиливается по ночам. Она начинается со стоп, а затем поднимается к голени или бедру.
Нередко малейшее прикосновение простыни вызывает интенсивный болевой синдром. Такая симптоматика может длиться годами, что приводит и к неврозу, депрессии.
Часть больных начинают чувствовать боль при начале лечения инсулином или таблетками для снижения сахара. Это объясняется тем, что начинается восстановление периферических нервных волокон и приобретение ними утраченной чувствительности.
При инсулинозависимом сахарном диабете преимущественно поражаются отростки нейронов и капилляры. Это приводит к замедлению проводимости и снижению силы ответной реакции. Нейропатия чаще всего частично обратима на начальной стадии и адекватном лечении.
При диабете 2 типа происходит разрушение миелиновой оболочки и крупных сосудов, из-за этого существенно снижается образование, проведение импульсов, а также падает сократимость мышечных волокон. Возникающие неврологические осложнения носят у большинства пациентов непрерывно прогрессирующее течение и обратного развития практически не бывает.
Диагностика состояния конечностей включает электромиографию и другие методы.
Установлено, что при диабетической нейропатии необходимо воздействовать на центральные и периферические механизмы боли. Применяют следующие группы препаратов:
- трициклические антидепрессанты – оказывают обезболивающее действие за счет накопления серотонина в головном мозге, чаще рекомендуют Клофранил, Амитриптилин;
- противосудорожные: Финлепсин, его применение ограничено у пациентов с высокой двигательной активностью; Габалепт снижает чувствительность к боли на уровне спинного мозга; Лирика имеет меньше побочных действий, но и меньшую эффективность;
- местные, на основе стручкового перца – Капсикам, стимулирует выделение проводника болевых ощущений, истощает его запасы, применение сопровождается раздражением кожных покровов и сильным жжением, противопоказан при варикозе;
- обезболивающие центрального типа – Трамадол, рекомендуется при отсутствии эффекта от других медикаментов, результат появляется только при использовании высоких доз.
Важнейшее направление терапии – коррекция повышенного сахара крови. При первом типе диабета эндокринолог повышает дозу инсулина или кратность его введения. Если больной принимает таблетки при заболевании второго типа, то ему может быть назначена инсулинотерапия.
При нейропатии нижних конечностей применяется комплексное лечение такими препаратами:
- стимуляторы тканевого обмена – Актовегин, Солкосерил;
- витамины группы В — Нейробион, Метфогамма;
- липоевая кислота – Эспа-липон, Тиогамма;
- антиоксиданты – Эмоксипин, Мексидол.
Устойчивое восстановление функций или положительная динамика (уменьшение боли, улучшение движений и чувствительности) наступает не ранее, чем на 8-10 неделю терапии.
Для предупреждения осложнений нейропатии рекомендуется специальный комплекс упражнений. Его применяют на бессимптомной или начальной стадии. Варианты упражнений:
- сгибать и разгибать пальцы ног;
- стопами и пальцами скомкать лист бумаги, лежащий на полу, затем его разгладить;
- совершать круговые движения в голеностопном суставе в положении сидя на стуле;
- встать на ноги, подняться на носки, плавно перейти на пятки и обратно;
- походить на внешней и внутренней стороне стопы;
- помассировать и потянуть по отдельности каждый палец.

В заключении рекомендуется провести самомассаж стоп с кунжутным маслом.
Фитопрепараты готовят по таким рецептам:
- в термос помещают 7 бутончиков гвоздики и заливают половиной литра кипятка, через три часа процеживают и принимают по 50 мл три раза в день;
- измельчить корень одуванчика и столовую ложку бросить в кипящую воду (300 мл), готовить 20 минут, пить три месяца по трети стакана за полчаса до приемов пищи;
- две столовые ложки цветков календулы залить 400 мл кипятка в закрытой посуде, настаивать полчаса, до еды выпивать по четверти стакана, курс продолжается 1 месяц.
При отсутствии тяжелого течения диабета (декомпенсации) или болезней внутренних органов применяют физиотерапию в дополнение к препаратам и немедикаментозным методам:
- сеансы гипербарической оксигенации;
- лазерную и магнитную терапию;
- стимуляцию мышц при помощи диадинамических или модулированных токов;
- иглорефлексотерапию;
- сегментарный массаж.
Читайте подробнее в нашей статье о диабетической нейропатии нижних конечностей.
Одним из частых осложнений сахарного диабета является поражение нижних конечностей. Нейропатия возникает из-за необратимой гибели нервных клеток на всех уровнях иннервации – от спинного мозга до периферических клеток. Это приводит к снижению чувствительности, мышечного тонуса, деформации стоп, формированию длительно не заживающих язвенных дефектов.
А здесь подробнее о диабетической стопе.
Один из главных факторов, приводящих к нейропатическим изменениям в ногах – повышенный сахар крови. Обычно до развития первых признаков проходит не менее 10 лет, а после пятого года изменения у диабетиков можно выявить при инструментальной диагностике. При наличии дополнительных отягощающих состояний прогрессирование патологии может начинаться раньше. К ним относятся:
- возраст пациента от 45 лет;
- отсутствие адекватной терапии сахарного диабета (нарушение применения препаратов, неправильное питание);
- курение;
- повышенный уровень холестерина;
- ожирение;
- алкоголизм;
- сопутствующие сосудистые заболевания нижних конечностей.
Периферические нервные волокна в большинстве имеют несколько функций:
- обеспечивают сокращение мышцы;
- отвечают за восприятие боли, температуры, давления, вибрации;
- регулируют тонус сосудов, выделение пота и кожного жира.
При сахарном диабете нарушаются все эти свойства клеток. Причинами этого является хроническая гипергликемия – постоянно повышенный сахар крови. Глюкоза непосредственно повреждает нейроны, а также способствует развитию:
- микроангиопатии – нарушению питания тканей и нервных волокон из-за изменений сосудистой стенки;
- образованию свободных радикалов с разрушительным действием;
- подавление синтеза веществ, которые тормозят образование тромбов, расширение сосудов;
- повышенной вязкости крови с последующим снижением кровотока;
- кислородному голоданию нервов;
- накоплению токсического соединения – сорбитола;
- соединению белков оболочки нервов с глюкозой – гликирование, нарушающее функции проводимости и восприятия импульсов;
- сосудистому спазму, ишемии (недостаточное поступление крови).
Пациентов беспокоят:
- боли и нарушение чувствительности в пальцах стоп, которые постепенно переходят на подошву, а затем и тыльную часть. Возникает симптом «носков»;
- онемение и слабость в ногах;
- рефлексы вначале снижаются, а затем угасают;
- мышцы уменьшаются в объеме;
- стопа отвисает или подгибаются пальцы (когтистая).
В тяжелых случаях к поражению ног присоединяются нарушения иннервации верхних конечностей, туловища. Из-за вегетативной дисфункции возникают трофические нарушения. Это сопровождается формированием осложнений, наиболее тяжелое из которых – диабетическая стопа.
Большинство пациентов ощущают онемение конечностей и жалуются на изменения чувствительности стоп при ходьбе – как будто в носки насыпан песок или под ногами есть камешки. При прогрессировании нейропатии боль приобретает жгучий, нестерпимый характер и усиливается по ночам.
Она начинается со стоп, а затем поднимается к голени или бедру. Нередко малейшее прикосновение простыни вызывает интенсивный болевой синдром. Такая симптоматика может длиться годами, что приводит и к психическим расстройствам – неврозу, депрессии.
Часть больных начинают чувствовать боль при начале лечения инсулином или таблетками для снижения сахара. Это объясняется тем, что начинается восстановление периферических нервных волокон и приобретение ними утраченной чувствительности.
Смотрите на видео о симптомах диабетической нейропатии:
При инсулинозависимом сахарном диабете преимущественно поражаются отростки нейронов и капилляры. Это приводит к замедлению проводимости и снижению силы ответной реакции. Нейропатия чаще всего частично обратима на начальной стадии и адекватном лечении.
При диабете 2 типа происходит разрушение миелиновой оболочки и крупных сосудов, из-за этого существенно снижается образование, проведение импульсов, а также падает сократимость мышечных волокон. Возникающие неврологические осложнения носят у большинства пациентов непрерывно прогрессирующее течение и обратного развития практически не бывает.
Для установления диагноза применяется электромиография, которая даже в бессимптомном периоде обнаруживает позднюю возбудимость нейронов, уменьшение скорости проведения импульсов. При этом чувствительные волокна поражены в большей степени, чем двигательные.
К критериям, которые необходимы для подтверждения нейропатии относятся:
- длительно повышенный уровень глюкозы крови;
- сниженная чувствительность;
- исключение других причин для полинейропатии (алкоголь, интоксикация);
- ретинопатия (поражение сетчатки глаз) и нефропатия, которые близки по тяжести;
- жгучие, стреляющие боли, онемение в ногах;
- сниженная чувствительность и высота сухожильных рефлексов;
- низкая амплитуда вызванных потенциалов, задержка ответной реакции и проведения сигналов на мышцы.

Установлено, что при диабетической нейропатии необходимо воздействовать на центральные и периферические механизмы боли. При этом нестероидные противовоспалительные средства для снятия нейропатической боли не эффективны. Поэтому применяют следующие группы препаратов:
- трициклические антидепрессанты – оказывают обезболивающее действия за счет накопления серотонина в головном мозге. Чаще рекомендуют Клофранил, Амитриптилин;
- противосудорожные – Финлепсин, его применение ограничено у пациентов с высокой двигательной активностью. Габалепт снижает чувствительность к боли на уровне спинного мозга. Лирика имеет меньше побочных действий, но и меньшую эффективность;
- местные, на основе стручкового перца – капсикам. Он стимулирует выделение проводника болевых ощущений, истощает его запасы. назначается редко, так как применение сопровождается раздражением кожных покровов и сильным жжением, противопоказан при варикозе;
- обезболивающие центрального типа – Трамадол. Рекомендуется при отсутствии эффекта от других медикаментов, результат появляется только при использовании высоких доз, что повышает вероятность осложнений терапии.
Успех снижения боли зависит от степени компенсации гипергликемии. Последними исследованиями доказано, что также важно нормализовать давление крови и ее липидный спектр. Выбор препарата нередко происходит методом «проб и ошибок», так как пациенты по-разному реагируют на терапию. Важно также учитывать, что от момента начала приема до первых результатов проходит период времени, длительность которого также индивидуальна.
Важнейшее направление терапии – коррекция повышенного сахара крови. При первом типе диабета эндокринолог повышает дозу инсулина или кратность его введения. Если больной принимает таблетки при заболевании второго типа, то ему может дополнительно быть назначена инсулинотерапия.
Для воздействия на механизмы прогрессирования обменных нарушений, нормализации кровообращения, доставки кислорода нейронам, защиты их от повреждения применяется комплексное лечение такими препаратами:
- стимуляторы тканевого обмена – Актовегин, Солкосерил;
- витамины группы В — Нейробион, Метфогамма;
- липоевая кислота – Эспа-липон, Тиогамма;
- антиоксиданты – Эмоксипин, Мексидол.
Устойчивое восстановление функций или положительная динамика (уменьшение боли, улучшение движений и чувствительности наступает не ранее, чем на 8-10 неделю терапии.
Для предупреждения осложнений нейропатии пациентам рекомендуется специальный комплекс упражнений. Его применяют на бессимптомной или начальной стадии. В дальнейшем физическая нагрузка подбирается индивидуально после полного обследования.
Варианты упражнений при нейропатии нижних конечностей:
- сгибать и разгибать пальцы ног;
- стопами и пальцами скомкать лист бумаги, лежащий на полу, затем его разгладить;
- совершать круговые движения в голеностопном суставе в положении сидя на стуле;
- встать на ноги, подняться на носки, плавно перейти на пятки и обратно;
- походить на внешней и внутренней стороне стопы;
- помассировать и потянуть по отдельности каждый палец.
Смотрите на видео о комплексе упражнений для стоп:
В заключении рекомендуется провести самомассаж стоп с кунжутным маслом. Все движения проводятся от пальцев к голеностопу, используют не интенсивное растирание и разминание. До начала занятий требуется консультация эндокринолога, невропатолога и подолога.
Лечение травами помогает улучшить кровообращение и чувствительность в пораженных участках. Фитотерапию, как и гимнастику, используют преимущественно в начальной стадии. Отвары и настои готовят по таким рецептам:
в термос помещают 7 бутончиков гвоздики и заливают половиной литра кипятка. Через три часа процеживают и принимают по 50 мл три раза в день;
- измельчить корень одуванчика и столовую ложку бросить в кипящую воду (300 мл), готовить 20 минут. Пить три месяца по трети стакана за полчаса до основных приемов пищи;
- две столовые ложки цветков календулы залить 400 мл кипятка в закрытой посуде. Настаивать полчаса, до еды выпивать по четверти стакана. Курс продолжается 1 месяц.
При отсутствии тяжелого течения диабета (декомпенсации) или болезней внутренних органов применяют физиотерапию в дополнение к препаратам и немедикаментозным методам:
- сеансы гипербарической оксигенации;
- лазерную и магнитную терапию;
- стимуляцию мышц при помощи диадинамических или модулированных токов;
- иглорефлексотерапию;
- сегментарный массаж.

Для предупреждения развития неврологических нарушений при сахарном диабете рекомендуется:
- регулярно измерять сахар крови, составлять гликемический профиль;
- не реже, чем один раз в три месяца проходить исследование гликированного гемоглобина для определения степени компенсации сахарного диабета;
самостоятельно измерять уровень артериального давления и поддерживать его не выше, чем 130/85 мм рт. ст., так как гипертензия может привести к сосудистому спазму;
- строго придерживаться питания с ограничением простых углеводов (сахара и белой муки), животных жиров. В рационе должно быть достаточное количество пищевой клетчатки, белков и витаминов;
- полностью отказаться от курения и приема алкоголя. Они нарушают кровообращение и иннервацию нижних конечностей, усиливают боль и онемение в ногах;
- ежедневно в режиме дня должно быть не менее получаса физической активности. Это может быть лечебная гимнастика, ходьба, йога, пилатес, плавание.
В том случае, если имеется повышенный риск развития диабетической стопы, то крайне важно каждый день осматривать стопы, защищать ноги от ожогов и обморожений, педикюр должен быть только аппаратным. Обувь подбирают с ортопедическими стельками. Консультации подолога (специалиста по заболеваниям стоп) и невропатолога должны быть не реже раза в полугодие.
А здесь подробнее о профилактике осложнений сахарного диабета.
Диабетическая нейропатия возникает на фоне длительно повышенного уровня сахара в крови. Она связана с сосудистыми нарушениями, разрушением нервных волокон. Проявляется жгучими болями и снижением чувствительности к раздражителям, снижением мышечной силы, двигательной и вегетативной дисфункции. Для подтверждения диагноза проводится электромиография.
Лечение проводится медикаментами, физиотерапевтическими процедурами. В комплекс включают народные методы.
Если есть вероятность развития диабетической стопы, лечение в домашних условиях может отодвинуть ее развитие. Применяется специальный крем, ванночки из народных методов, а также специальные правила ухода за ногами дома.
Первые симптомы диабетической стопы могут быть сразу незаметны ввиду снижения чувствительности конечностей. На начальной стадии при первых признаках синдрома необходимо начинать профилактику, в запущенных стадиях лечением может стать ампутация ноги.
Если развилась диабетическая стопа, лечение следует начинать как можно раньше. На начальной стадии используют мази, народную медицину и лазер для улучшения кровообращения, состояния сосудов. Для язв подходит хирургическое лечение и некоторые современные препараты.
Проводится профилактика осложнений диабета вне зависимости от его типа. Она важна у детей, при беременности. Бывает первичная и вторичная, острых и поздних осложнений при диабете 1 и 2 типа.
Проводится профилактика сахарного диабета и у тех, кто только предрасположен к его появлению, и у тех, кто уже болеет. Первой категории необходима первичная профилактика. Основные меры у детей, мужчин и женщин сводятся к диете, физической активности и правильному образу жизни. При 2 типе, а также 1 проводится вторичная и третичная профилактика для избежания осложнений.