Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кожа одна из первых реагирует на стойкое повышение глюкозы в циркулирующей крови или гипергликемию. Нарушение обмена углеводов приводит к появлению и накоплению атипичных продуктов метаболизма, которые нарушают деятельность потовых и сальных желез. Изменения в мелких сосудах кожи, полиангиопатия и нарушения нервной регуляции тонуса сосудов сочетаются при сахарном диабете с проблемами иммунной системы как общего, так и местного характера. Все эти факторы приводят к тому, что появляются различные заболевания кожи, зуд, расчесы и инфицирование.
На фото показано состояние эпидермиса при сахарном диабете. Нормальная кожа обладает высоким тургором – упругостью. Это обеспечивается за счет нормального содержания воды в клетках. У диабетиков из-за того, что жидкость не задерживается в организме и выводится с потом и мочой усиленными темпами, кожная ткань теряет эластичность, становится сухой и грубой, и это ощущается при прикосновении.
По мере развития заболевания, изменения принимают выраженный характер. Появляется стойкий кожный зуд, упорное, обильное шелушение. Эпидермис истончается, отшелушивается целыми пластинами, это хорошо показано на фото. Особенно бывает заметно на волосистой части головы, где шелушение, зуд сопровождаются усиленным выпадением волос, их потускнением, сухостью.
На остальной части кожного покрова могут появляться пятна различной величины, окраски, высыпания, которые может сопровождать сильный зуд. Участки кожи, которые подвергаются трению – это подошва и ладони омозолевают, кожные покровы становятся грубыми, могут приобрести стойкое желтое окрашивание. Любая незначительная ранка становится проблематичной, долго не заживает.
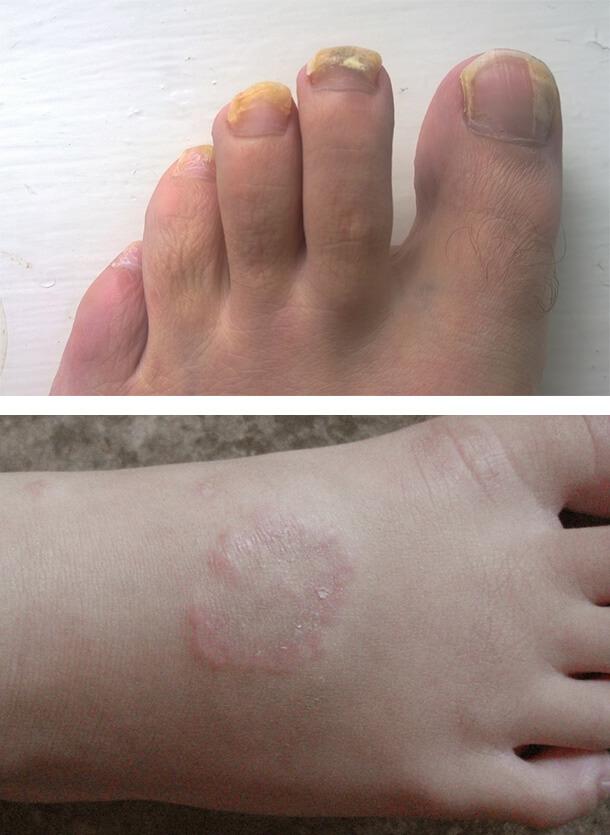
Характерным сочетанием является при сахарном диабете истончение кожи с одновременным гиперкератозом (утолщением) ногтевых пластин. Ногти становятся толще в несколько раз, желтеют, изменяют свою форму – деформируются. Как именно это выглядит показано на фото.
Итак, можно утверждать, что при сахарном диабете кожа подвергается следующим изменениям:
- становится сухой, грубой;
- истончается;
- развивается ногтевой гиперкератоз – разрастание пластинок ногтя;
- появляются участки омозолелостей на подошвах, ладонях;
- наблюдается пожелтение кожи.
Однако, все эти проблемы приобретают устойчивый характер с течением времени. Существуют наиболее характерные кожные проявления, по которым можно заподозрить или наблюдать эффективность лечения при сахарном диабете.
Одним из сигнальных признаков заболевания при сахарном диабете является кожный зуд. Он приобретает упорный характер, доставляет больному значительные затруднения, неудобства в повседневной жизни. Пациент расчесывает зудящие места: передняя поверхность голени, паховая область, наносит тем самым множественные повреждения эпидермиса (смотри на фото). Подобные микротрещины, расчесы плохо поддаются лечению, часто инфицируются, принимают хроническое течение.
Все заболевания кожи, которые появляются при сахарном диабете можно подразделить на несколько больших групп.
- Связанные с изменениями сосудов, метаболическими нарушениями обмена. Это так называемые первичные кожные заболевания при диабете.
- Инфекции кожи: грибковые и бактериальные, которые возникают как вторичные осложнения повреждений эпидермиса.
- Все остальные заболевания, которые спровоцированы терапевтическими препаратами и процедурами во время лечения основного заболевания.
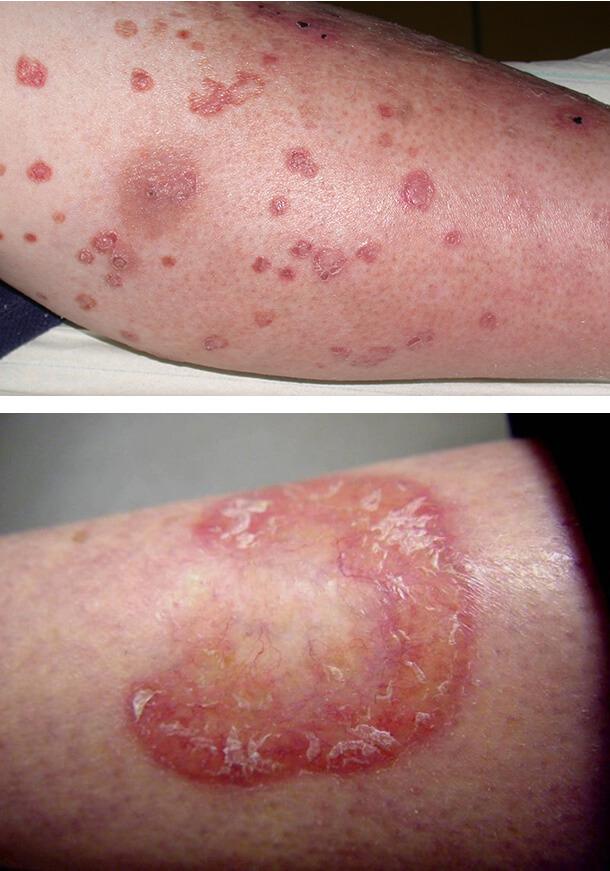
Сюда относится диабетическая дерматопатия. При диабете возникает очень часто. На передних поверхностей голеней появляются пятна. Окрашены в интенсивно красно-коричневый цвет, значительно отличается от остальной части кожи. Пятна имеют четко очерченную границу, окраска с течением времени и длительности заболевания становится устойчиво коричневой, меняется и структура самого измененного участка кожи.
Это связано с изменениями сосудов в этой области (показано на фото). Какое-либо специальное лечение не применяется в этом случае. Состояние корректируется постоянным поддержанием уровня сахара в нормальных пределах.
Встречается нечасто по сравнению с остальными дерматозами при диабете. Тяжесть или характер развития высыпания не зависит напрямую от уровня сахара в крови. Чаще возникает у людей, страдающих диабетом первого типа – инсулинозависимым.
Характеризуется появлением не возвышенных над остальным уровнем кожи розоватых пятен, которые имеют вытянутую или округлую форму. В центре пятна слегка западают, ближе к краю – приподняты, это показано на фото. Постепенно центральная часть пятна атрофируется, окрашивается в коричневый цвет, может образоваться язвенное поражение.
Располагаются эти высыпания на передней части голени. Каких-то субъективных болезненных ощущений (зуд, боль, шелушение) нет до момента образования язвенных изменений.
Лечение основывается на средствах, которые приводят в норму обмен липидов (к ним относится, например, Липостабил) и лекарственные препараты, нормализующие и улучшающие микроциркуляторные процессы кожи (Трентал, Курантил).
Показано лечение с введением непосредственно в место поражения кортикостероидных препаратов, компрессы и аппликативные повязки с раствором Димексида. При активном развитии язвенных изменений возможно хирургическое лечение с применением лазерной техники.
Зуд кожи при сахарном диабете является наиболее характерным, или как еще его называют, сигнальным признаком. Характерная черта этого симптома – отсутствие прямой корреляции с уровнем глюкозы крови и интенсивностью проявления зуда, высыпаний. Наоборот, по мере развития сахарного диабета актуальность зуда отходит на второй план, наибольшую его интенсивность пациенты отмечают в начале заболевания.
Активное расчесывание, стойкое травмирование кожи с одновременным снижением иммунитета как общего, так и местного рано или поздно приводит к тому, что мелкие повреждения и ранки на коже инфицируются различными микроорганизмами. Чаще всего это бывают возбудители грибковых заболеваний. Дело в том, что именно грибковые микроорганизмы активно размножаются в условиях сдвига рН кожи человека при диабете. Для них создаются идеальные условия:
- нарушение рН кожного покрова;
- разрастание пластинок эпителия – шелушение, гиперкератоз;
- обильное потоотделение приводит к мацерации – потертостям и опрелостям кожи.
Грибковые заболевания при сахарном диабете усиливают кожный зуд, плохо поддаются лечению, после себя оставляют пятна стойкой пигментации, высыпания имеют склонность к разрастанию и слиянию между собой, на фото показан кандидамикоз кожи.
Лечение подразумевает местную обработку противогрибковыми мазями, анилиновыми красителями (бриллиантовый зеленый, Кастеллани). В некоторых случаях врач назначает антимикотические препараты для приема внутрь.
Инфицирование высыпаний на коже у больных диабетом встречается гораздо чаще, чем у людей, которые не страдают подобным заболеванием. Зуд приводит к инфицированию и тяжелым осложнениям. К ним относится рожистое воспаление, флегмоны, фурункулы, карбункулы, паронихии и панариций.
Успешное лечение кожных заболеваний у больных сахарных диабетом напрямую зависит от успеха терапии основного заболевания, дисциплинированности больного при соблюдении рекомендаций по коррекции сахара крови и наблюдения за его уровнем. Без этих условий эффективное лечение высыпаний на коже и заболеваний у диабетиков очень затруднительно.
Одно из самых распространенных осложнений, с которым сталкиваются люди, страдающие сахарным диабетом — возникновение язв на конечностях. Если не лечить данное осложнение, или во время его не распознать, то состояние будет ухудшаться, что может привести к ампутации. Чтобы избежать этого, важно знать, как выглядят трофические язвы на ногах при диабете, и что с этим можно сделать.
- Почему появляются трофические язвы?
- Как распознать трофическую язву?
- Стадии развития осложнения
- Как лечить трофические язвы?
- Профилактика трофических язв на ногах при диабете
- Видео: О диагностике и лечении трофических язв
При сахарном диабете не только страдают клетки, в которые глюкоза перестают поступать естественным путем, но и происходит изменения на нервно-сосудистом уровне. Что это значит? Диабетики страдают от нарушенного обмена веществ, что сказывается на стенках сосудов, которые:
- изнашиваются;
- становятся более чувствительными;
- заполняются токсическими веществами.
Организм не успевает восстанавливаться, а если к этому добавить высокий уровень сахара в крови (что характерно для диабетиков 2 типа), то могут возникнуть трофические язвы:
Даже мелкая царапина, если ее проигнорировать, может обернуться некрозом тканей. Все это обусловлено тем, что сосуды и клетки попросту не могут справиться с нагрузкой, не могут быстро заживать и восстанавливаться.
Мозоли, ссадины, излишняя нагрузка на конечность – все это может привести к развитию язв. Поэтому, часто медики акцентируют внимание пациента на уходе за своими ногами, если у них обнаруживается диабет.
Основные причины, почему возникают трофические язвы при диабете – это ангиопатия (поражение мелких сосудов) и нейропатия (поражение нервных окончаний). К другим факторам, которые провоцируют ухудшение этого осложнения можно отнести:
- несоблюдение гигиены ног;
- ношение неправильной обуви;
- несоблюдение специальной диеты для диабетиков;
- травмы и микротравмы.
Именно эти патологии запускают процесс того, что мелкая рана становится незаживающей язвой.
Излюбленная локация язв — это ногтевые фланги пальцев ног, а вторая, более редкая локация, — пятки. Распознать, что это именно трофическая язва (на любой стадии развития) при сахарном диабете, можно по следующим признакам:
- Если язва небольшого размера (можно даже спутать с мозолью), то она может очень сильно болеть, особенно в ночное время суток. Но наряду с этим симптомом язв на ногах при сахарном диабете, есть совершенно противоположный – это полное отсутствие боли, даже несмотря на внушительный размер язвы. Оба варианта должны вызывать подозрения.
- Ранки, ушибы и порезы долгое время не заживают, становятся больше, начинают болеть.
- Нет визуальных признаков травмы, но при этом ходьба усложняется, возникает боль, которая особенно начинает беспокоить во время большой физической нагрузки и ночью.
Важно помнить, что трофические язвы могут развиваться и при не диагностированном сахарном диабете. Иногда их появления становится основным поводом обратиться к врачу и обнаружить болезнь. Поэтому, если появляются симптомы трофической язвы, то нужно сдать анализ крови на сахар, анализ мочи и обследовать сосуды.
Есть пять стадий развития трофической язвы, на каждой из которых появляются те или иные характерные признаки.
Характерна тем, что уменьшается чувствительность рецепторов клеток эпидермиса, поэтому пациент может пораниться и даже этого не заметить, так как не будет чувствовать свою травму. Клетки кожи на ногах не только перестают реагировать на механические воздействие, но также и на перепады температуры.
На первой стадии можно отметить только проявление совсем незначительных болевых ощущений, например, покалывание, зуд, жжение. Здесь важно каждый день осматривать стопы — при первой стадии, конечности могут отекать, менять оттенок (от багрового до синюшного), возникают судороги.
На этом этапе появляются наиболее характерные для недуга признаки. В местах, где каким-то образом была повреждена кожа, начинают образовываться эрозии, трещины и другие мелкие дефекты. С каждым днем поражение распространяются по стопе, а ранки просто не заживают.
Клиническая картина становится уже более явной. Верхний слой эпидермиса полностью разрушается, на язвочках могут появляться пузырьки (как с гноем, так и с кровью). На этой стадии язвы проявляются себя только визуально, то есть других симптомов пациент не чувствует. При этом важно отметить, что язвы не будут уменьшаться — при отсутствии лечения и ухода они будут продолжать увеличиваться.
Ранее появившаяся и разросшаяся рана из язвы превращается в гнойничок. При этом повышается температура тела, возникает озноб, усиливается боль. Зачастую, на этой стадии пациенты уже фактически не могут ходить из-за боли.
Это самая последняя стадия с неутешительным прогнозом. Если пациент довел себя до пятой стадии, то у него образуется гангрена, и ампутация конечностей здесь единственный выход, чтобы остановить заражение тканей.
Все стадии развития недуга представлены на фото:
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Полноценное лечение включает в себя целый комплекс мер, но базовые методы борьбы с трофическими язвами таковы:
- Использование медикаментозных средств, действие которых направлено на нормализацию сахара в крови. На более поздних стадиях болезни (третья и четвертая) могут назначить препараты, в составе которых содержится инсулин.
- Использование препаратов, действие которых направлено на коррекцию периферической нервной системы. Такая мера необходима, чтобы оказывать воздействие на язвы изнутри, а не только наружно. Здесь дополнительно назначают витаминный комплекс с содержанием витаминов группы B.
- Профилактические меры для предотвращения или устранения тромбофлебита, варикозного расширения вен и артериальной гипертензии.
- В случае повышенного уровня холестерина в крови пациенту назначают препараты из группы статинов.
- Если у пациента имеется еще и бактериальная инфекция, то в список медикаментов добавляются и антибиотики широкого спектра действия.
Медикаментозное лечение – это неотъемлемая часть терапии, без которых не удастся добиться положительного результата, но не менее важно ежедневно обрабатывать ранки и поврежденные места кожи. Это нужно для того, чтобы снизить количество микробов на поверхности пораженного эпидермиса.
Прежде, чем рассказать о том, чем и как можно обрабатывать раны, важно отметить, чем ни в коем случае нельзя обрабатывать трофические язвы:
- йод;
- зеленка;
- раствор марганцовки;
- риванол;
- любые растворы, в которых есть спирт.
На стадиях, когда язва начинает гноится и кровить, ее рекомендовано промывать раствором перекиси водорода (3%). Также на любых стадиях развития болезни ранки промываются ежедневно хлоридом натрия или Хлоргексидином.
Кроме обработки язвы, важно также накладывать и специальные повязки. Перевязки должны быть сделаны из правильного материала, которой соответствует всем перечисленным требованиям:
- не является травматичным;
- может поддерживать влажную среду (это важное условие, которое помогает язве быстрее затянуться);
- может впитывать все выделения из язвы;
- пропускает воздух;
- не пропускает бактерии и защищает дерму от инфекций.
Не рекомендуется использовать марлевую повязку, так как этот материал может прилипать к поврежденным тканям дермы и тем самым нарушить целостность грануляции при снятии повязки. Допустимо использовать марлю только в том случае, если язва мокнущая или при сухом некрозе.
Последовательность действий при этих мерах лечения трофических язв будет следующей:
- Пораженный участок эпидермиса промыть сначала физиологическим раствором (можно использовать и другие средства, о которых мы упоминали выше).
- Дополнительно рану можно обработать антибактериальными мазями, например средством «Альгофин».
- Наложить повязку на язву, не передавливая конечность. Долго ходить с повязкой не следует, максимум 4 часа. После снятия повязки язва повторно обрабатывается.
Важно, чтобы без внимания не оставались даже самые мелкие трещинки и ссадины, так как их наличие может обернуться ампутацией.
Лечение трофических язв – это длительных и комплексный подход, но важно учитывать все нюансы, а также не забывать про личную гигиену и осмотр конечностей каждый день на наличие новых повреждений эпидермиса.
Самая главная профилактическая мера в данном случае (при условии, что пациент знает о своем диагнозе сахарный диабет) – это контроль заболевания, что является гарантом того, что уровень сахара в крови не будет резко повышаться, ведь именно этот фактор провоцирует развитие трофических язв. Контроль диабета подразумевает соблюдение специальной лечебной диеты, уколы инсулина (если они назначены врачом), а также прием препаратов, которые нормализуют уровень глюкозы в крови.
Кроме этого, важно выполнять и следующие рекомендации для профилактики:
- Носить только ту обувь, в которой удобно. Как правило, эта обувь ортопедическая. Важно, чтобы обувь подходила по сезону, размеру и была сделана из натуральных материалов.
- Важно мыть стопы не только утром и вечером, но и по возможности делать это после каждого посещения улицы.
- Не допускать переохлаждения и перегревания конечностей.
- Даже при маленьком порезе необходимо начать лечить ранку, а лучше сразу обратиться к врачу.
Советуем прочесть статью о правильном уходе за ногами при диабете, что снизит риск развития трофических язв и других осложнений.
В следующем видео специалист расскажет, что такое трофические язвы, как они проявляются, и что предполагает комплекс мер по лечению:
Как правило, многие пациенты даже не подозревают, что у них возникло осложнение и игнорируют его до тех пор, пока картина не становится очевидной. Но правильное лечение – это своевременное лечение, и поэтому важно уметь распознавать трофические язвы на ранних стадиях развития и более поздних. При первых же признаках незамедлительно нужно начинать лечение.
Заболевания кожи могут возникать, когда уровень сахара в крови слишком высок, и являются первым видимым признаком диабета.
По оценкам, у одной трети людей больных диабетом есть заболевания кожи, связанные с диабетом.
Методы лечения существуют, но нормализация уровня сахара в крови является наиболее эффективным методом профилактики и лечения.
Когда уровень сахара в крови слишком высок в течение долгого времени, происходит несколько изменений в организме, влияющих на здоровье кожи:
Сахар в крови выводится из организма через мочу. Избыток сахара в крови повышает частоту мочеиспусканий, что может вызвать обезвоживание и сухость кожи.
Приводит к воспалительной реакции, которое со временем снижает или наоборот чрезмерно стимулирует иммунные реакции.
Вызывает повреждение нервов и кровеносных сосудов, уменьшая кровообращение. Плохой кровоток изменяет структуру кожи, в особенности коллаген. Без здоровых коллагеновых сетей кожа становится жесткой, а в некоторых случаях чрезвычайно нежной. Коллаген также необходим для правильного заживления ран.
Несколько состояний кожи связаны с высоким или неконтролируемым уровнем сахара в крови.
Хотя большинство осложнений, связанных с диабетом, являются безвредными, симптомы некоторых из них могут быть болезненными, стойкими, и нуждаются в медицинской помощи.
Самым лучшим и самым простым вариантом лечения для большинства связанных с диабетом заболеваний кожи является нормализация уровня сахара в крови. В тяжелых случаях, применяются пероральные стероиды и мази.
Общие состояния кожи, связанные с диабетом типа 2, включают следующие:
Состояние характеризуется потемнение и уплотнением кожи, особенно в паховых складках, задней части шеи или подмышек. Поражения могут быть признаком преддиабета.
Акантокератодермия встречается у 74% полных людей больных диабетом. Потеря веса — лучший способ уменьшить риск развития заболевания.
У людей, больных псориазом, развиваются чешуйчатые зудящие красные пятна на коже. Возникают изменения структуры ногтей. Иногда при псориазе развивается псориатический артрит, сопровождающийся сильными болями в суставах.
- Ведение здорового образа жизни;
- Кремы и мази кортизона;
- Контроль сахара в крови;
- Контроль веса;
- Пероральные или инъекционные препараты.
Люди с диабетом 2 типа в два раза более склонны к развитию псориаза.
Это состояние отмечается утолщениями кожи чаще всего на верхней части спины и задней части шеи. Склеродермия — редкое заболевание, обычно поражает людей с избыточным весом.
- Пероральные препараты, такие как циклоспорин;
- Фототерапия.
Синдром ограниченной подвижности суставов и амилоидоз
Заболевание проявляется образованием тугой, толстой кожи на руках и пальцах. Это может стать причиной скованности в суставах и повреждения сухожилий.
Для предотвращения развития данного осложнения у людей больных диабетом, необходимо поддерживать уровень сахара в крови в норме.
Это состояние почти всегда является признаком диабета. Пузыри развиваются хаотично как на руках, так и на ногах. Образования имеют размер от 0,5 до 17 сантиметров (см), безболезненны и встречаются отдельно или в виде скоплений.
Единственный эффективный метод лечения — нормальный уровень сахара в крови.
При наличии буллезных образований, необходимо избегать вскрытия язвы во избежание попадания инфекции. Пузыри обычно заживают без рубцов, но, если развиваются осложнения, может понадобиться хирургическое вмешательство — ампутация.
Это состояние отмечается круглыми красноватыми или светло-коричневыми пятнами. Пятна обычно появляются на голенях или других костных частях тела, имеют насечки и чешуйки.
У 39% пациентов с диабетом 2 типа развивается диабетическая дермопатия.
Причина заболевания заключается в повреждении или изменениями нервов и кровеносных сосудов.
Пятна возникающее при диабетической дермопатии безопасны, лечение не требуется.
Еще одно осложнение сахарного диабета — диабетические язвы. Диабетические язвы могут образоваться на любом участке тела, но чаще всего появляются на ногах.
В 15% случаев заболевание перерастает в диабетическую стопу.
Образуются чешуйчатые образования желтого цвета. Обычно появляются на веках и вблизи них, это состояние может быть связано с повышенным уровнем жиров в организме или сахара в крови.
Лечение ксантелазмы включает:
- диету;
- препараты, снижающие уровень липидов.
Заболевание сопровождается образованием пятен от красновато-коричневого до желтовато-оранжевого цвета, иногда зудят.
Повреждения образовываются, где угодно на теле, но чаще всего появляются на бедрах, ягодицах, локтях и коленях.
Мягкие выпуклые образования на коже. Имеют цвет кожи. Фибромы чрезвычайно распространены среди населения в целом. Избыток таких образований сигнализирует о повышенном уровне сахара в крови.
Фибромы склонны образовываться в таких областях как подмышечные впадины, шея, под грудью и в складках паха.
Заболевание начинается с образования маленьких, тверды шишек, которые прогрессируют к большим твердым желтым или красновато-коричневым бляшкам.
Бляшки обычно безболезненны, и окружающая их кожа бледная и блестящая. После заживления бляшек могут оставаться рубцы.
Периоды активного и неактивного роста бляшек, частично зависит от уровня сахара в крови. Если у человека наблюдает прогрессирование липоидного некробиоза, это признак того, что текущие методы лечения диабета неэффективны.
Заболевание характеризуется образованиями на теле в виде узелка. Имеет красноватый цвет. Гранулемы чаще всего возникают на руках, пальцах и предплечьях. Образования могут быть как одиночными, так и многочисленными.
Врачам пока неясно, является ли диабет причиной гранулемы или нет. Поражения безвредны, хотя имеются лекарства для лечения случаев долго не проходящих гранулем.
Люди с диабетом 2 типа более склонны к развитию тяжелых бактериальных и грибковых инфекций, также имеют тенденцию испытывать более частые, тяжелые аллергические реакции.
Бактериальные инфекции проявляются как воспаленные, заполненные гноем, болезненные, красные язвы. Чаще всего инфекции вызваны бактериями Staphyloccous. Приема антибиотиков и надлежащего контроля за уровнем сахара в крови, как правило, достаточно, чтобы предотвратить развитие бактериальной инфекции.
Через несколько дней бактериальная язва выделит гной, а затем начнет заживать. Болячки, которые не могут самостоятельно очиститься от гноя или чрезвычайно, необходимо вскрыть с помощью хирурга.
Распространенные бактериальные инфекции людей с диабетом 2 типа:
- Фурункулез — воспаления размером от 2 до 3 см;
- Ячмень на глазах;
- Инфекции ногтей;
- Инфекция волосяных фолликулов;
- Карбункулы.
Грибковые инфекции обычно вызывают красные высыпания, окаймленные чешуйчатой кожей, а иногда и небольшие волдыри.
Грибкам требуется влага для размножения, поэтому инфекции, как правило, возникают в теплых,влажных складках кожи: между пальцами рук и ног, в подмышках, паху.
При возникновении инфекций обязательно требуется лечение во избежание осложнений.
Другие распространенные инфекции, связанные с диабетом 2 типа, вызваны дрожжевыми грибками, например, молочница.
Эпидермофития стоп — распространенный тип грибковой инфекции, обычно проявляющейся либо в виде чешуйчатых пятен между пальцами ног, множественных пузырьков, либо порошковидного образования на подошвах.
Эпидермофития стоп передается от человека к человеку через общую обувь или во влажных средах, таких как общественные душевые.
Стригущий лишай — еще одно название грибковой инфекции. Стригущий лишай не вызван червями, но получает свое название от появляющейся кольцевой сыпи.
Лучший способ снизить риск возникновения кожных заболеваний — поддерживать уровень сахара в крови в норме.
Диета, соблюдение правил личной гигиены, физические упражнения, потеря лишнего веса и прием медикаментов помогут снизить уровень сахара в крови.
Избегайте длительного принятия ванны или душа, а также посещение сауны.
Избегайте косметических средств, которые сушат или могут вызывать раздражение кожи. Такими являются ароматизированное мыло, масла и пены для ванн.
Используйте шампуни, кондиционеры и гели для душа, содержащие щадящие компоненты.
Поддерживайте кожу чистой и сухой.
Увлажняйте кожу, избегайте ее сухости.
Поддерживайте чистоту между пальцами ног и рук, чтобы препятствовать росту грибка.
Сведите до минимума использование гигиенических спреев.
Избегайте царапин или растирания инфекций, сыпи и язв.
Лечите кожные заболевания немедленно и контролируйте процесс заживления возникших образований.
Больные диабетом должны ежедневно проверять свои ноги на изменения кожи, наличие язв и других образований. Удобная обувь поможет улучшить циркуляцию крови и предотвратить или уменьшить воздействие других вредных факторов.
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
p, blockquote 6,0,0,0,0 —>
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
p, blockquote 10,0,0,0,0 —>
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
p, blockquote 11,0,0,0,0 —>
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
1. Околоногтевые телеангиоэктазии
2. Витилиго
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
p, blockquote 55,0,0,0,0 —>
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
1. Диабетическая гангрена
2. Диабетическая язва
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
p, blockquote 62,0,0,0,0 —>
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
p, blockquote 63,0,0,0,0 —>
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
p, blockquote 64,0,0,0,0 —>
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
p, blockquote 67,0,0,0,0 —>
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
p, blockquote 69,0,0,0,0 —> p, blockquote 70,0,0,0,1 —>
Я искала БОЛЯЧКИ НА ГОЛОВЕ ПРИ САХАРНОМ ДИАБЕТЕ ЧЕМ ЛЕЧИТЬ. НАШЛА! Трофические язвы при сахарном диабете:
предупрежден – значит вооружен. . Сейчас те же симптомы, что и раньше:
опять на голове болячки выходят и на лице прыщи а еще кожа сухая, соответственно стала нервной.
Лечение трофических язв при сахарном диабете может заключаться в:
Приеме медикаментозных средств . Лечение сахарного диабета народными средствами в домашних условиях. Как лечить сахарный диабет в домашних условиях?
Чаще всего поражаются ноги, язвы на теле, руках и голове встречаются редко и часто не связаны с сосудистыми нарушениями. . После осмотра врачом избирается методика, как лечить трофическую язву при сахарном диабете.
Лечение диабетических язв. Для избавления от трофических язва на нижних конечностях при сахарном диабете каждому пациенту . Лечение диабетической стопы и трофических язв:
как лечить, отзывы. Боли в ногах при сахарном диабете.
Если пациент следит за своим здоровьем, ему не придется переживать из-за того, как лечить диабетические язвы. . Последние вопросы-ответы. Как повысить давление при сахарном диабете без таблеток?
Лечение кожных болезней у диабетиков. Болячки на голове при сахарном диабете чем лечить- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
Сахарный диабет (CД) в плане возникновения осложнений считается одним из самых серьезных заболеваний. . Читайте также:
Зуд при сахарном диабете:
почему появляется и как лечить?
При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. . Сухость кожи при сахарном диабете. При повышенном уровне сахара (глюкозы) в.
Лечение трофических язв при сахарном диабете:
фото болячки. . Диабетическая язва на ноге. Такая патология как сахарный диабет, характеризуется множеством самых разнообразных осложнений.
Жировик на голове.Как избавиться от липомы?
Дисбактериоз. . Чем лечить болячки во рту?
— Duration:
8:
55. игорь малов 124,287 views.
Лечить раны при сахарном диабете нужно комплексно и под наблюдением врача. Чтобы вылечить даже мельчайшую царапину, врач делает ряд назначений
Екатерина, «болячки» при сахарном диабете чаще всего появляются при декомпенсации болезни. . На голове появилось лысое пятно 6 мм после контакта с уличной кошкой, что предпринять?
Сахарный диабет. Печень и желчный пузырь. Болячки на голове при сахарном диабете чем лечить— 100 ПРОЦЕНТОВ!
. Жжение, голова чешется, и болячки возникают на начальных стадиях болезни, и позже сменяются болью в зонах поражения.
диабетические (как осложнение у пациентов, страдающих сахарным диабетом) . Методы лечения. Как лечить трофическую язву нижних конечностей?
. Трофические язвы при сахарном диабете.
Голова и шея. Кожный покров. . Лечение трофических язв при сахарном диабете — комплексные мероприятия по назначению врача.
Поражения кожи при сахарном диабете (патогенез, патоморфология, клиника, терапия). . Особенности нарушения кожных покровов при инсулинзависимом сахарном диабете. «Лечащий Врач».
Блог. Диабетическая стопа. Язвы на ногах при сахарном диабете:
лечение и профилактика. . Чем лечить язву на ноге при диабете?
Для каждого пациента, который имеет в анамнезе сахарный диабет, болячки на ногах, изъязвления и.
Незаживающие язвы при сахарном диабете появляются часто именно на ногах. Обычно болезнь поражает стопы, пальцы и голень. . Как же лечить трофическую язву при сахарном диабете?
При диабете нарушено усвоение глюкозы, поэтому ее уровень в крови повышается. При несоблюдении диеты и отсутствии лечения могут развиться осложнения, которые значительно утяжеляют течение болезни и мешают больному жить нормальной жизнью. Одним из таких осложнений при сахарном диабете являются язвы на ногах.
Такая патология возникает вследствие длительного повышения сахара, поэтому так важно соблюдать все рекомендации лечащего врача.
Находясь в высокой концентрации, глюкоза начинает кристаллизоваться, а кристаллы повреждают сосуды и нервы. Поражение сосудов называется диабетической ангиопатией. В первую очередь поражаются мелкие кровеносные сосуды, они истончаются, становятся хрупкими и теряют эластичность. Позже страдают и крупные сосуды, в них образуются атеросклеротические бляшки.
Поражение нервов называется диабетической нейропатией. Они повреждаются по двум причинам:
- Пораженные капилляры недостаточно хорошо выполняют свою функцию, в результате нервы плохо кровоснабжаются и испытывают кислородное голодание.
- При постоянно повышенном сахаре образуется большое количество кетоновых тел и других токсичных веществ, они напрямую повреждают нервные стволы.
Пораженные сосуды и нервы не справляются со своей работой, в итоге страдает питание тканей. Кожа теряет эластичность, атрофируется, сохнет, шелушится, отекает и чешется. Это сигнал, что срочно нужно заняться лечением, в противном случае начнут появляться язвы.
Язва – это дефект кожи. Так как при сахарном диабете они образуются в результате нарушения питания тканей, их называют трофическими. При этом заболевании они чаще всего локализуются на нижних конечностях, в области голеней и стоп.

Перед появлением дефекта кожа начинает блестеть и истончаться, покрывается пятнами пигментации, позже на их месте образуется округлая болезненная язва, которая без лечения постепенно увеличивается в размерах.
Очень важно при появлении необычных ощущений в конечности, например, ползание мурашек, онемение или изменении внешнего вида кожи, незамедлительно обратиться к специалистам. Это поможет предупредить развитие язв при сахарном диабете на самом раннем этапе.
Самым поздним осложнением диабета является синдром диабетической стопы. Это совокупность повреждений кожи, мягких тканей, костей и суставов. На стопе образуются язвы, суставы деформируются. Опасность кроется в том, что при диабете нарушается чувствительность кожи, поэтому больные могут не заметить, что трет обувь или имеются повреждения. Говоря простым языком, диабетик может пропустить начало заболевания, а это опасно более тяжелым течением болезни с развитием гангрены и ампутацией.
Значительно осложняет течение инфекция, которая нередко сопровождает язвы. При инфицировании дефекта, кожа вокруг краснеет и отекает, из раны сочится гнойное содержимое, может подниматься температура тела и нога практически теряет свою опорную функцию. Нагноившаяся язва требует срочной медицинской помощи, иначе можно лишиться конечности.
Трофические язвы при сахарном диабете имеют особенность – они очень трудно поддаются лечению и плохо заживают. Это связано с тем, что дефекты кожи образуются под действием многих факторов и чтобы способствовать заживлению, нужно воздействовать на все эти причины. Но восстановить полноценный кровоток и поврежденные нервы практически невозможно, поэтому гораздо проще предупредить образование язв, чем их лечить.
Язвы, которые оставили без внимания, могут привести к тяжелым последствиям, из-за которых можно лишиться конечности и даже жизни.
Инфекционные осложнения: рожа, флегмона, целлюлит, тромбофлебит, анаэробная инфекция, остеомиелит, артрит и другие. Такая патология без лечения может привести к сепсису и в конечном итоге к летальному исходу.
Малигнизация, то-есть язвенный дефект может преобразоваться в злокачественную опухоль.
При прохождении рядом с язвой крупного сосуда может развиться опасное для жизни кровотечение. В первую очередь это касается глубоких ран.
Каждый больной должен знать, как предупредить развитие осложнений, это гарантирует более легкое течение сахарного диабета и полноценную жизнь.
 Глюкометр
ГлюкометрВ первую очередь нужно строго следить за показателями уровня глюкозы. Для этого каждый диабетик обязан приобрести глюкометр. При повышении сахара необходимо обратиться к эндокринологу для корректировки лечения.
Поставить диагноз «трофическая язва» несложно, но нужно исключить другие причины их образования, ведь не только при сахарном диабете появляются такие дефекты.
Нужно исключить такие заболевания, как:
- облитерирующий атеросклероз;
- варикозное расширение вен нижних конечностей;
- лимфостаз;
- хронические дерматиты;
- антифосфолипидный синдром.
Для уточнения диагноза нужен осмотр специалиста, общеклинические анализы крови и мочи, ультразвуковая допплерография, МСКТ-ангиография, лазерная флоуметрия.
Как упоминалось выше, лечение трофических язв при сахарном диабете — задача непростая. Необходимо комплексное воздействие на каждый причинный фактор. Также метод лечения зависит от запущенности процесса.
В первую очередь назначаются препараты нормализующие уровень глюкозы либо корректируются уже назначенная схема.
Для улучшения нервной проводимости применяют препараты на основе витаминов группы В, они способствуют восстановлению волокон.
Также назначаются препараты улучшающие кровоток, к ним относятся Пентоксифиллин, Трентал, Кавинтон, Актовегин и другие.
При присоединении бактериальной инфекции в обязательном порядке принимают антибактериальные препараты, в первую очереди цефалоспорины 3-4 поколения и фторхинолоны. Но более правильным будет взять из раны содержимое на бакпосев и по результатам антибиотикограммы выбрать подходящий препарат.
В первую очередь язвы необходимо промывать растворами антисептиков, например хлоргексидином или перекисью водорода. После этого накладывается стерильная повязка и мазь с антибактериальным препаратом (Левомеколь).
Когда язва при диабете перестала гноиться и очистилась, желательно начать использовать мази, которые улучшают регенерацию и способствуют заживлению дефекта, к таким препаратам относится Солкосерил.
В качестве дополнительного лечения используют физические методы воздействия, такие как лазеротерапия, УФО, гипербарическая оксигенация и другие. Считается, что они способствуют обновлению тканей, ускоряют заживление и улучшают эффект местного лечения.
При незаживающих язвах, которые, несмотря на проводимое лечение, только увеличиваются, часто приходится прибегнуть к хирургическому вмешательству.
Существуют два направления хирургического лечения, первые направлены на восстановление кровотока (сосудистая хирургия), вторые на саму язву. Дефект иссекают и санируют, возможно закрытие раны тканями, взятыми из других частей тела.
В тяжелых случаях, при развитии гангрены или массивного гнойного поражения приходится выполнять ампутацию конечности.
Но все не так страшно, как может показаться на первый взгляд. Во-первых, трофические язвы при сахарном диабете возникают при длительно повышенном уровне глюкозы, когда человек годами не обращается к врачу и не принимает сахароснижающие препараты. Во-вторых, вовремя замеченные язвенные дефекты успешно лечат без применения хирургических методов. Поэтому стоит быть внимательными к своему здоровью и прислушиваться к рекомендациям врачей.