Опубликовано в журнале:
«Эффективная фармакотерапия. Гастроэнтерология», 2011, № 5, с. 12-18
Д.м.н., проф. Т.Е. Полунина
ГОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России
В настоящее время особое внимание клиницистов привлечено к проблеме патологии желудочно-кишечного тракта (ЖКТ) при сахарном диабете (СД). Это связано с тем, что благодаря более глубокому изучению патофизиологии и классификации симптомов СД была определена патогенетическая связь этого заболевания с желудочно-кишечной симптоматикой. Проявление симптомов меняется в широких пределах и затрагивает весь ЖКТ.
Большинство исследователей чаще всего связывают желудочно-кишечную симптоматику СД с диабетической автономной нейропатией (ДАН) [3]. Наиболее частыми проявлениями гастроэнтерологической формы ДАН являются заболевания пищевода, желудка, тонкой и толстой кишки [3, 20]. В последнее время к гастроэнтерологическим осложнениям СД стали относить и изменение липидного обмена, которое приводит к возникновению таких заболеваний, как неалкогольная жировая болезнь печени (НАЖБП), цирроз, гепатоцеллюлярная карцинома, острая печеночная недостаточность (ОПН) [4,20].
Заболевания пищевода
Проявляются в виде моторной дисфункции пищевода, гастроэзофагеального рефлюкса, изжоги. У больных СД заболевания пищевода встречаются чаще по сравнению с контрольными группами. Это обусловлено ДАН, которая приводит к следующим нарушениям:
- снижению давления желудочного сфинктера (гипергликемия увеличивает время «переходных расслаблений» сфинктера пищевода);
- уменьшению амплитуды и частоты перистальтических волн и возрастанию асинхронных и неэффективных волн пищеводных сокращений;
- запаздыванию желудочной секреции.
- изжога — ощущение жжения в загрудинной области, чаще всего возникающее после приема пищи;
- регургитация — появление желудочного содержимого во рту или носоглотке, также возникающее после приема пищи;
- другие симптомы — боль за грудиной, дисфагия, тошнота, хронический кашель.
- эзофагогастродуоденоскопия с биопсией, если симптомы являются тяжелыми или постоянными, даже при проведении терапии;
- анализ биопсийного материала для исключения метаплазии (дисплазии) при пищеводе Барретта;
- 24-часовая рН-метрия для подтверждения диагноза у больных с симптомами пищеводных нарушений;
- измерение времени поддержания рН на уровне манометрия пищевода для исследования нарушения подвижности и исключения склеродермии или ахалазии до проведения хирургического вмешательства;
- двойное рентгеноконтрастное исследование с использованием бария для определения язв или эрозий в пищеводе.
- сон в положении с приподнятой верхней частью тела;
- принятие вертикального положения после приема пищи;
- исключение из рациона питания жирных продуктов, шоколада, чрезмерного потребления алкоголя, кислых напитков;
- исключение тесной одежды и тугого затягивания ремня на талии;
- снижение массы тела для грузных или страдающих ожирением пациентов;
- прекращение курения.
Медикаментозная терапия — ингибиторы протонной помпы (пантопразол, эзомепразол и др.); блокаторы Н2-рецепторов гистамина (фамотидин).
Хирургический метод лечения -фундопластика: часть желудка фиксируется вокруг нижней части пищевода для дополнительной поддержки нижнего сфинктера пищевода.
Заболевания желудка
Диабетический гастропарез — состояние, при котором секреция желудка при приеме пищи осуществляется с задержкой, что приводит к застою пищи в желудке. Возникает из-за сниженной иннервации желудочной функции при наличии гипергликемии. Гипергликемия приводит к расслаблению мышечных тканей желудка, уменьшению частоты, распространения и амплитуды сокращения антральных волн, возникающих после приема пищи, и стимулирует фазу пилорических волн. Все это замедляет желудочную секрецию и двигательную функцию желудка. Признаки и симптомы:
- изжога или рефлюкс;
- тошнота и рвота непереваренной пищей;
- неконтролируемый уровень сахара в крови;
- раннее насыщение;
- вздутие живота;
- плохой аппетит и потеря массы тела.
Диагноз диабетического гастропареза основывается на следующих критериях:
- клинические проявления (раннее насыщение, тошнота, рвота, вздутие живота);
- отсутствие коррекции гликемического профиля, несмотря на проводимую терапию;
- снижение секреторной функции желудка;
- отсутствие обструкции в желудке или тонкой кишке, подтвержденной эндоскопией или радиографией с использованием бария.
Терапия направлена на устранение симптомов и включает:
- диетическое питание — обезжиренная пища, частые дробные приемы пищи, гомогенизированная жидкая пища, насыщенная витаминами, энтеральное питание, парентеральное питание при нарушении моторики;
- контроль гликемического профиля;
- медикаментозную терапию — стимуляторы моторно-эвакуаторной функции верхних отделов желудочно-кишечного тракта (прокинетики): итоприд, домперидон и метоклопрамид;
- хирургические методы — желудочная электростимуляция; имплантируемое устройство для желудочной стимуляции (выбор для пациентов с тяжелым гастропарезом, не поддающимся лечению другими методами).
Заболевания тонкой кишки
Могут быть обнаружены более чем у 80% пациентов с длительным анамнезом СД. Наиболее частым (23% пациентов в большинстве исследований) и общим нарушением является замедление кишечного транзита.
Длительная гипергликемия тонкой кишки при автономной невропатии (вагусной и симпатической) приводит к нарушению подвижности тонкой кишки, снижению секреции или уменьшению всасывания. Нарушенная подвижность тонкого кишечника ведет к слабому перемещению пищи, вызывает усиленное размножение бактерий, полную мальабсорбцию, способствует слабому ионному обмену, что заканчивается увеличением внутриполостной осмолярности, пассивным передвижением жидкости в полости кишечника и поносом.
- водянистый, безболезненный ночной понос;
- боль в животе;
- нейропатия тонкой кишки;
- вздутие живота.
Лабораторные и инструментальные исследования — копрология, анализ кала на дисбактериоз, колоноскопия, гастроинтестинальная эндоскопия с биопсией (гистология и бактериология).
Диагноз обычно основывается на исключении других причин диареи, таких как лекарственные (метформин, антибиотики широкого спектра действия) или глютеновая болезнь.
Неотложная помощь — повторная гидратация и коррекция электролитных нарушений, кишечные антисептики, антидиарейные средства (Лоперамид, Смекта). Длительное лечение: постоянный контроль за гликемическим профилем и диабетической энцефалопатией.
Заболевания толстой кишки
- наличием ДАН;
- снижением желудочно-ободочного рефлекса;
- уменьшением основного давления внутреннего анального сфинктера (автономная иннервация);
- дисфункцией внешнего анального сфинктера и лонно-ректальных мышц, приводящей к снижению расслабляющей способности;
- нарушением гликемического профиля;
- уровнем субстанции Р, которая стимулирует панкреатическую секрецию, секрецию электролита и кишечную подвижность.
- запоры;
- усиление потребности в слабительных средствах; недержание кала.
Лабораторные и инструментальные исследования:
- копрология;
- ректороманоскопия;
- исключение других причин запора (например, гипотиреоидной или лекарственной этиологии);
- аноректальная манометрия.
Терапия запора включает в себя:
- гидратацию;
- регулярную физическую активность;
- увеличение количества пищи с содержанием грубой клетчатки;
- прием лактулозы;
- применение осмотических слабительных средств в более тяжелых случаях.
Неалкогольная жировая болезнь печени
Термин «неалкогольная жировая болезнь печени» (НАЖБП) используется для описания состояния печени у пациентов с патологией, характерной для алкогольного поражения печени, но не имеющих в анамнезе значительного употребления алкоголя. Этиология неизвестна, но заболевание часто связывают с СД 2 типа и ожирением. В некоторых случаях НАЖБП проявляется в виде неалкогольного стеатогепатита (НАСГ) с различной степенью воспаления. В очень редких случаях это может привести к циррозу печени. Данные о распространенности НАЖБП у пациентов с СД противоречивы и имеют существенный диапазон колебаний — от 34 до 78%, а при сочетании с ожирением — до 100%. При этом морфологически стеатогепатиты составляют 50%, а циррозы — 19% [6]. Поскольку НАЖБП часто сочетается с нарушениями углеводного и липидного обмена, ее все чаще стали считать компонентом метаболического синдрома (МС). Распространенность МС у больных НАЖБП составляет более 40%. МС является предиктором НАЖБП. В последние годы к проблеме МС привлечено особое внимание клиницистов. МС представляет собой комплекс многих взаимосвязанных между собой нарушений (инсулинорезистентность (ИР) с относительной гиперинсулинемией, нарушение углеводного обмена, абдоминальное висцеральное ожирение, артериальная гипертензия, атерогенная дислипидемия, микро-протеинурия, гиперкоагуляция, гиперурикемия или подагра, НАЖБП) (рис. 1).
Рис. 1. Основные составляющие метаболического синдрома
| Метаболический синдром | ||
| ↓ | ↔ | ↓ |
| Факторы риска | Основные симптомы | |
| ↓ | ↓ | |
Окружность талии:
Триглицериды: > 1,7 ммоль/л.
| Нарушение толерантности к глюкозе Дислипидемия Абдоминально-висцеральное ожирение Инсулинорезистентность и гиперинсулинемия Артериальная гипертония Ранний атеросклероз Нарушения гемостаза Гиперурикемия Микроальбуминурия Гиперандрогения | |
| ↓ | ↓ | |
| Заболевания, ассоциированные с нарушением липидного обмена | ||
| ↓ | ||
| НАЖБП СД 2 типа ИБС Подагра Гипертоническая болезнь | ||
Современное понятие НАЖБП охватывает широкий спектр поражений печени и включает две ее основные формы: жировую дистрофию печени и НАСГ. Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов (рис. 2). В некоторых случаях возможна трансформация НАСГ в цирроз, что требует проведения трансплантации печени. Жировая инфильтрация печеночных клеток лежит в основе жировой дистрофии печени. Морфологическим критерием жировой дистрофии является содержание триглицеридов в печени более 5-10%. При прогрессировании НАСГ в печени выявляются воспалительно-некротические изменения, которые больше напоминают гепатит, вследствие чего при обнаружении подобного поражения печени устанавливается диагноз «НАСГ». В связи с этим большинство исследователей сходятся во мнении, что НАЖБП является печеночной составляющей МС. Снижение чувствительности к инсулину проявляется в жировой, печеночной, мышечной тканях, в надпочечниках. В жировой ткани ИР характеризуется нарушением чувствительности клеток к антилиполитическому действию инсулина, что приводит к накоплению свободных жирных кислот и глицерина, которые выделяются в портальный кровоток, поступают в печень и становятся источником формирования атерогенных ЛПНП. Кроме этого, ИР гепатоцитов снижает синтез гликогена и активирует гликогенолиз и глюконеогенез.
Рис. 2. Основные формы НАЖБП. Адаптировано по [21]
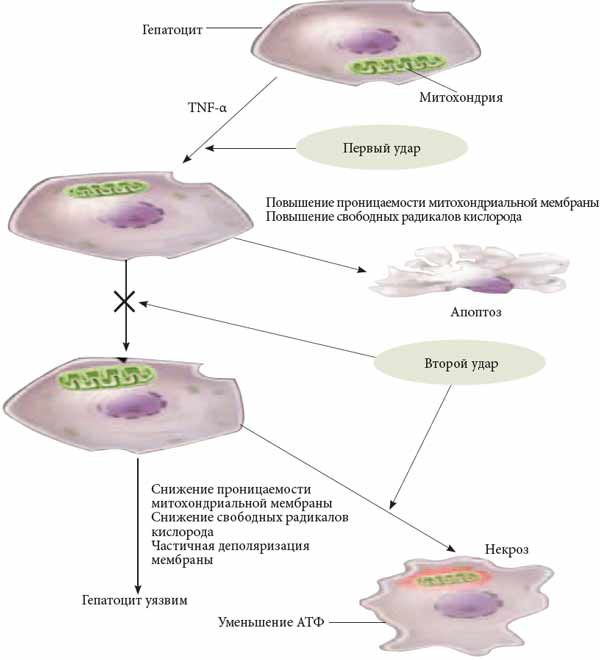
На рисунке 3 представлена схема «двойного удара» в развитии жировой болезни печени. На ранних стадиях повреждения печени усиливается воздействие TNF-a на гепатоциты, одновременно он инициирует различные клеточные сигналы, повышающие проницаемость митохондриальной мембраны, что приводит к высвобождению реактивных форм кислорода и способствует апоптозу гепатоцитов — «первый удар». Однако большинство здоровых гепатоцитов использует потенциально «летальные» сигналы для активации множественных адаптивных разнонаправленных ответов, что позволяет клеткам выжить. «Второй удар» подавляет эту адаптационную способность и также приводит к апоптозу. Даже в том случае, когда адаптация к «первому удару» успешна и гепатоцитам удается выжить, они становятся очень уязвимыми к отрицательным воздействиям. Это приводит к частичной деполяризации внутренней митохондриальной мембраны, и в случае нарушения трансмембранных ионных градиентов происходит некроз клетки.
Рис. 3. Схема «двойного удара» в развитии жировой болезни печени. Адаптировано по [21]
Примечание: TNF-a — фактор некроза опухоли а.
У большинства пациентов НАЖБП характеризуется длительным, стабильным бессимптомным течением. Поэтому, по современным представлениям, специальная фармакотерапия показана только больным с прогрессирующим течением этого заболевания или высоким риском его прогрессии. Ожирение, СД 2 типа, гиперлипидемия — основные состояния, ассоциируемые с развитием НАЖБП.
Фармакотерапия НАЖБП представлена в таблице 1. Необходимыми условиями для устранения ИР — главного патогенетического фактора НАЖБП — также являются мероприятия, направленные на снижение массы тела: изменение образа жизни, уменьшение калорийности питания, увеличение двигательной активности. Для лиц с избыточной массой тела и ожирением реально достижимая цель — ее снижение примерно на 7-10% за 6-12 месяцев. Снижение массы тела должно сочетаться с физической активностью умеренной интенсивности (минимум 30 минут в день). Регулярная мышечная активность приводит к метаболическим изменениям, снижающим ИР. Многочисленные данные о влиянии снижения массы тела на состояние печени весьма противоречивы. Показано, что быстрая потеря массы тела закономерно приводит к нарастанию активности воспаления и прогрессии фиброза. В то же время ее снижение на 11-20 кг/год положительно влияет на выраженность стеатоза и воспаления, степень фиброза печени. Безопасной считается потеря массы до 1600 г в неделю для взрослых и до 500 г — для детей. Это достигается при суточном калораже пищи 25 ккал/кг и активных физических упражнениях или применении ингибитора кишечной липазы орлистата. На фоне нормализации биохимических показателей печени отмечается достоверное уменьшение стеатоза, воспаления, повреждения и фиброза печени. Ранняя диагностика НАЖБП и определение факторов риска неблагоприятного течения заболевания являются важными в выборе адекватного метода лечения, способного предотвратить дальнейшее прогрессирование НАЖБП. В связи с этим все пациенты с МС и высокой вероятностью НАЖБП, и особенно НАСГ, должны быть обследованы с целью оценки состояния печени. Наиболее информативным методом оценки состояния печени является биопсия.
Таблица 1. Фармакотерапия НАЖБП
| Класс лекарственных средств | Препараты |
| Пероральные сахароснижающие средства | Бигуаниды — метформин (Метфогамма) |
| Антиоксиданты | а-токоферол (витамин Е), а-липоевая (тиоктовая) кислота (Тиогамма), b-каротин, бетаин, лецитин, N-ацетилцистеин, селен |
| Гиполипидемические препараты | Аторвастатин, орлистат |
| Желчегонные средства | Силибинин, силимарин, Хофитол |
| Гепатопротекторы | Урсодезоксихолевая кислота, S-адеметионин |
| Антимикробные препараты | Метронидазол, нифуроксазид, рифаксимин, полимиксин В |
| Пребиотики, пробиотики, эубиотики | Лактулоза (Дюфалак), Эубикор |
Основным в лечении НАЖБП является снижение массы тела за счет изменения образа жизни, а также лечение ИР и других компонентов МС. Предложенные фармакологические препараты для лечения НАЖБП могут быть использованы врачами в своей практике.
Цирроз печени
Цирроз — это конечная стадия хронических заболеваний печени различной этиологии, его главные отличительные черты — узловая перестройка паренхимы и распространенный фиброз. Различают две формы цирроза печени:
- макроузловой — большинство узелков больше 3 мм в диаметре;
- микроузловой — большинство узелков меньше 3 мм в диаметре.
На ранней стадии цирроз проявляется потерей аппетита, тошнотой, снижением массы тела, усталостью, слабостью, истощением; на стадии декомпенсации — отеком ног и асцитом, гематомами, кожным зудом, желтухой, печеночной энцефалопатией.
Лабораторные и инструментальные исследования — компьютерная томография (КТ), ультразвуковое исследование (УЗИ), биопсия печени («золотой стандарт»).
Терапия цирроза печени основывается на приеме гепатопротекторов, легких слабительных средств, бета-адреноблокаторов (для коррекции портальной артериальной гипертензии), мочегонных средств, уменьшении содержания белка в пище.
Гепатоцеллюлярная карцинома
Является наиболее частой первичной опухолью печени. Ее распространенность в западных странах составляет 4 случая на 100 000 населения. Большинство больных этим заболеванием умирают в течение 1 года после установления диагноза. Частота встречаемости гепатоцеллюлярной карциномы у пациентов с СД в 4 раза превышает частоту в общей популяции. Вероятная последовательность событий, приводящих к возникновению гепатоцеллюлярной карциномы у пациентов с СД, включает гиперинсулинемию, ускоренный липолиз, аккумуляцию липидов в гепатоцитах, оксидативный стресс с формированием избытка свободных радикалов. Результатом оксидативного стресса является повреждение ДНК и некроз гепатоцитов. Восстановление структуры ткани происходит с пролиферацией клеток и фиброзом. Однако в ходе этого процесса велика вероятность возникновения хромосомной нестабильности и появления генетических дефектов, что и предрасполагает к злокачественной трансформации. Важным фактором, участвующим в канцерогенезе, является инсулиноподобный фактор роста 1, который способствует пролиферации клеток, активируя субстрат 1 инсулинового рецептора. В свою очередь высокая концентрация субстрата 1 инсулинового рецептора оказывает туморости-мулирующий эффект за счет усиления пролиферации клеток, в ходе которой происходит потеря части информации ДНК, включая гены, подавляющие опухолевый рост. Больным с высоким риском развития рака печени целесообразно проведение скрининговых исследований и определение маркера опухоли — альфа-фетопротеина (АФП). Цель подобного наблюдения — выявление карциномы на стадии, когда она может быть удалена. Частота проведения исследований должна определяться гистологическим типом опухоли. Скрининговые исследования АФП и УЗИ печени через каждые 6 месяцев необходимо начинать в возрасте 35 лет.
Острая печеночная недостаточность
Острая печеночная недостаточность (ОПН) — это развитие печеночно-клеточной недостаточности с энцефалопатией в течение 8 недель после появления первых признаков при отсутствии поражений печени в анамнезе. ОПН возникает при резком нарушении функции печени, вызванном поражением ткани органа вследствие разнообразных причин. ОПН характеризуется высокой смертностью, обусловленной в основном отеком мозга и инфекционными осложнениями. Частота развития ОПН у пациентов с СД почти в два раза выше, чем в контрольной группе (2,31 против 1,44 на 10 000 человек в год соответственно). При этом риск ОПН остается значительным даже после исключения из анализируемой группы пациентов с заболеваниями печени и подвергавшихся лечению троглитазоном (пероральным гипогликемическим препаратом с доказанной гепатотоксичностью). В то время как механизмы взаимосвязи СД и ОПН остаются неясными, гепатотоксический эффект пероральных сахароснижающих препаратов не вызывает сомнении. При анализе медицинской документации 171 264 пациентов с СД удалось установить, что в 35 случаях (1 на 10 000 человек в год) ОПН не имела других причин, кроме применения инсулина, производных сульфонилмочевины, метформина и троглитазона.
Вторичная гипогликемия, возникающая из-за снижения глюконеогенеза вследствие дефицита гликогена и увеличения циркулирующего уровня инсулина, — характерное для ОПН состояние, требующее интенсивного лечения. Исследование глюкозы крови должно проводиться достаточно часто (например, каждые 4 часа), возникшая гипогликемия эффективно купируется 10% или большей концентрации раствором декстрозы.
Наиболее частыми нарушениями электролитного баланса являются гипомагнезиемия и гипофосфатемия. ОПН — это катаболическое состояние, в связи с чем необходимо проводить зондовое питание для предотвращения истощения. Пациентам с быстротекущей ОПН требуется назначение коллоидов и вазопрессоров (например, норэпинефрина). Невосприимчивая к терапии гипотензия обычно вызвана претерминальной печеночной недостаточностью, сепсисом или панкреатитом, который может осложнить течение ОПН, особенно при передозировке ацетаминофена. Схемы ведения пациентов с ОПН в зависимости от осложнений представлены в таблице 2. Коррекция гастроэнтерологических осложнений при СД включает использование препаратов из группы антиоксидантов, к которым относится альфа-липоевая (тиоктовая) кислота (Тиогамма). Тиоктовая (альфа-липоевая) кислота, открытая и изученная в 1948-1952 гг., является неотъемлемой частью клеток организма, высвобождающих энергию аэробным путем. Физиологическое действие альфа-липоевой кислоты многообразно, что в первую очередь связано с ее центральной ролью в дегидрогеназных комплексах, прямо или косвенно влияющих на многие стороны обмена веществ [1]. Препарат Тиогамма:
- обладает гепатопротективным эффектом, который заключается в стимулировании глюконеогенеза в печени;
- препятствует процессу накопления липидов в печени;
- оптимизирует белковый и углеводный обмен;
- участвует в окислении жирных кислот и ацетата, предупреждает развитие жирового стеатоза печени;
- подавляет синтез оксида азота гепатоцитами (профилактика и купирование реологических расстройств и сосудистых нарушений).
Таблица 2. Схемы ведения пациентов с ОПН в зависимости от осложнений
| Осложнения | Диагностика | Лечение | Комментарий |
| Энцефалопатия | Оценка клинических признаков | L-орнитин-аспартат, лактулоза | Увеличивается эффективность лечения ОПН |
| Отек мозга | Оценка клинических признаков. КТ. Контроль ВЧД | Интубация. Увеличение подъема подголовника кровати на 20-30°. Гипервентиляция. Мониторинг внутричерепного давления. Маннитол. Барбитураты. Гипотермия | Перед интубацией необходим лидокаин. При использовании мониторинга внутричерепного давления риск кровотечений составляет около 5% |
| Инфекция | Наличие лихорадки, лейкоцитоз. Выделение культуры микроорганизмов | Антибиотики. Противогрибковые препараты | Наиболее часто определяются стафилококки и грамотрицательные микроорганизмы |
| Кровотечение | Клинический анализ крови: определение гематокрита | Свежезамороженная плазма. Тромбоциты. Криопреципитат | Протромбиновое время — важный прогностический маркер |
| Метаболические нарушения: (гипогликемия, электролиты) | Лабораторные исследования | Поддерживающая терапия | Гипокалиемия и гипофосфатемия встречаются чаще других |
| Гипотензия | Оценка показателей жизненно важных функций | Вазопрессоры | Норэпинефрин |
Тиогамма — лекарственный препарат меглюминовой соли тиоктовой кислоты — выпускается немецкой фармацевтической компанией «Вёрваг Фарма». Тиогамма — единственное лекарственное средство, которое выпускается в форме готового раствора для инфузий. Флакон препарата содержит 600 мг меглюминовой соли тиоктовой кислоты.
Проведение инфузий непосредственно из флакона более удобно и безопасно, что также сокращает время введения, так как не требует предварительного разведения. К каждому флакону прилагается светонепроницаемый пластиковый пакет, который надежно защищает препарат от воздействия солнечного света во время процедуры инфузий. Следует отметить, что только Тиогамма производится в данной форме. При лечении НАЖБП (стеатоз печени) препарат Тиогамма назначают внутривенно в дозе 600 мг (1 флакон Тиогаммы в сутки) в течение 2-3 недель. При выраженных клинико-лабораторных проявлениях НАЖБП (стеатогепатит и цирроз) внутривенные инфузий проводят до 3-4 недель. После окончания инъекционного курса рекомендован прием таблетированной формы препарата Тиогамма по 1 таблетке в день (600 мг) в течение 2-3 месяцев. Тиогамма играет важную роль в утилизации углеводов, белков, липидов, окислении жирных кислот, влияет на основной обмен и потребление кислорода клетками головного мозга, снижает уровень глюкозы и содержание холестерина в крови. Имеются данные о ее способности повышать секреторные возможности (3-клеток поджелудочной железы. Кроме того, Тиогамма играет роль антиоксиданта, что очень важно для клинической практики [2].
Основные механизмы действия Тиогаммы
1. Влияние на энергетический метаболизм, обмен глюкозы и липидов:
- участие в окислительном декарбоксилировании а-кетокислот с активацией цикла Кребса;
- усиление захвата и утилизации глюкозы клеткой, потребления кислорода;
- повышение основного обмена;
- нормализация глюконеогенеза и кетогенеза;
- торможение образования холестерина.
2. Цитопротективное действие:
- повышение антиоксидантной активности (прямое и опосредованное через системы
- витаминов С/Е, цистин/цистеин и глютатионовую систему); стабилизация митохондриальных мембран.
3. Влияние на реактивность организма:
- стимуляция ретикуло-эндотелиальной системы;
- иммунотропное действие (снижение уровня интерлейкина-1 и TNF-a);
- противовоспалительная и обезболивающая активность, связанная с антиоксидантным действием.
- стимуляция роста аксонов;
- положительное влияние на аксональный транспорт;
- уменьшение вредного влияния свободных радикалов на нервные клетки;
- нормализация аномального поступления глюкозы к нерву;
- предупреждение и уменьшение повреждения нервов при экспериментальном диабете.
5. Дезинтоксикационное действие (при отравлении фосфорорганическими соединениями, свинцом, мышьяком, ртутью, сулемой, цианидами, фенотиазидами и др.).
Тиоктовая (альфа-липоевая) кислота — эндогенный антиоксидант (связывает свободные радикалы), в организме образуется при окислительном декарбоксилировании альфа-кетокислот. В качестве коэнзима митохондриальных мультиферментных комплексов участвует в окислительном декарбоксилировании пировиноградной кислоты и альфа-кетокислот. Способствует снижению концентрации глюкозы в крови и увеличению гликогена в печени, а также преодолению инсулинорезистентности. По характеру биохимического действия близка к витаминам группы В. Участвует в регулировании липидного и углеводного обмена, стимулирует обмен холестерина, улучшает функцию печени. Оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие. Улучшает трофику нейронов. Использование меглуминовой соли тиоктовой кислоты в растворах для внутривенного введения (имеющей нейтральную реакцию) позволяет уменьшить выраженность побочных реакций.
Препарат предотвращает желудочно-кишечные симптомы и восстанавливает полную функцию и структуру слизистой оболочки кишечника
Ученые провели доклинические исследования, в ходе которых был разработан препарат для предотвращения проблем с кишечником у пациентов с сахарным диабетом 1 типа. 1.10.2015 г. Примерно у 80% лиц с диабетом 1 типа отмечаются такие симптомы со стороны пищеварительного тракта, как вздутие живота, синдром раздраженного кишечника и недержание кала. Исследование показывает, почему возникают эти симптомы. Ученые протестировали исследуемый препарат на мышах. Было показано, что он может предотвратить развитие симптомов со стороны кишечника.
Неясно, почему пациенты с диабетом часто испытывают желудочно-кишечные симптомы, известные как диабетическая энтеропатия. В настоящее время нет методов лечения, которые могут предотвратить заболевания кишечника у пациентов с сахарным диабетом 1 типа. Исследования, проведенные у больных диабетом грызунов, показало, что диабет может изменить слизистую оболочку кишечника, которая поддерживается и регенерирует с помощью стволовых клеток кишечника. Однако, мало известно о том, как это происходит, и имеет ли это отношение к человеку.
Ученые исследовали ткани кишечника у пациентов с диабетом и у здоровых людей. Они обнаружили, что люди с давней историей сахарного диабета 1 типа и диабетической энтеропатией имеют измененные стволовые клетки толстого кишечника (CoSCs), а также содержат в крови высокие уровни регуляторного белка под названием инсулиноподобный фактор роста-связывающий белок 3 (IGFBP3), который производится в печени. Дополнительные исследования показали, что IGFBP3 оказывает токсическое воздействие на CoSCs и структуру слизистой оболочки кишечника.
Потенциально новый метод лечения диабетической энтеропатии позволит снизить уровень IGFBP3, предотвращая его производство и высвобождение из печени. Однако, нарушение функции печени несколько проблематично и потенциально опасно. Именно поэтому ученые решили создать новый препарат, способный снизить уровень свободно циркулирующих IGFBP3.
При введении мышам исследуемый препарат, которые улавливает IGFBP3, предотвращал наступление желудочно-кишечных симптомов и восстанавливал полную функцию и структуру слизистой оболочки кишечника. Следующая задача заключается в том, чтобы создать соединение клинического класса для лечения кишечника у пациентов с сахарным диабетом 1 типа. Источник: Cell Stem Cell
У вас сахарный диабет? Рискуете «заработать» проблемы с желудочно-кишечным трактом.
Сахарный диабет – это заболевание, которое можно назвать системным, так как оно затрагивает практически весь организм человека. Диабет может стать причиной проблем со зрением, болезней ног и множества других неприятных «сюрпризов».
«Высокая заболеваемость сахарным диабетом вызывает у медицинской общественности вполне обоснованную тревогу, и связано это, в первую очередь, с частотой развития серьезных осложнений, способных привести к значительному ухудшению качества жизни и зачастую к ранней инвалидизации больных», — пишет д.м.н., заслуженный врач Украины Нона Александровна Кравчун.
«Проявить себя» диабет может и в нарушении работы желудочно-кишечного тракта.
Сахарный диабет может спровоцировать развитие следующих заболеваний и расстройств этой системы организма:
- парез
- атония желудка
- синдром избыточного бактериального роста
- запор
- диарея
Наиболее частой причиной развития этого заболевания является сахарный диабет, а точнее, возникшая в результате диабета, нейропатия. Парез называют еще задержкой опорожнения желудка. Обычно желудок сокращается, и пища двигается дальше по пищеварительному тракту. Контролирует этот процесс блуждающий нерв. Если этот нерв повреждается, то нормальный ход данного процесса нарушается. При этом продвижение пищи из желудка в кишечник может замедлиться или вовсе прекратиться. Это может вызвать тошноту, рвоту, закупорку желудка.
Атония — это состояние, при котором теряется мышечный тонус стенок желудка и его содержимое затекает в пищевод. При этом человек ощущает «камень в желудке», испытывает загрудинную боль, изжогу, во рту появляется кислый или горький вкус.
При атонии характерной становится отрыжка тухлым (вкус сероводорода). Это происходит из-за гниения продуктов и неполного распада белков из-за задержки их в желудке.
У больных сахарным диабетом атония желудка может сопровождаться «застойной» рвотой (рвота пищей, съеденной более чем за семь часов до этого).
Микробная флора кишечника необходима для поддержания нашего здоровья. В норме должен поддерживаться определенный состав и количество населяющих кишечник микроорганизмов. В тонком кишечнике, особенно в отделах близких к желудку, «микробное население» не такое плотное, как в толстом кишечнике. Но иногда количество бактерий, населяющих тонкий кишечник, резко возрастает. При этом в нем могут «поселяться» бактерии из нижних отделов кишечника. При повышенном заселении тонкого кишечника так называемой фекальной микрофлорой возникает такое патологическое состояние как синдром избыточного бактериального роста. Это явление сопровождается диареей, нарушается всасывание жиров и витаминов, в первую очередь витамина В12.
Причина в развитии этой патологии в затруднении двигательной функции кишечника. Одной из причин, способной вызвать избыточный бактериальный рост в тонком кишечнике являются хронические запоры у больных сахарным диабетом.
Запор – это длительная задержка стула или затруднительное опорожнение кишечника.
При сахарном диабете это наиболее распространенное нарушение функции пищеварительной системы. Основная причина возникновения запоров у диабетиков — это нарушение работы нервов, которые контролируют функционирование кишечника.
Если у больного диабетом есть неврологические осложнения диабета, то вероятность запоров составляет 50%.
Диарея или понос — это состояние, при котором наблюдается частая дефекация, стул становится водянистым. Хроническая диарея способна вызвать витаминную недостаточность, дефицит минералов может привести к возникновению анемии.
Врачи назвали пять правил, соблюдение которых продлевает жизнь, в том числе людям с сахарным диабетом/
Причиной возникновения диареи у диабетиков также может быть нейропатия. При этом нарушаются функции нервов, ответственных за работу кишечника. Диарея, как правило, поздний симптом сахарного диабета. Обычно понос возникает ночью и может сопровождаться болевыми ощущениями.
Этот вид расстройства чаще возникает при инсулинозависимом диабете 1 типа.
Вышеперечисленные осложнения могут доставить вам массу неприятностей. Но вы можете постараться предотвратить их появление. Главным способом предупреждения возникновения осложнений при сахарном диабете, в том числе и заболеваний желудочно-кишечного тракта, является коррекция углеводного обмена. Для этого нужно:
- правильно питаться
- следить за весом
- проявлять умеренную физическую активность
- выполнять рекомендации врача
А если расстройства желудочно-кишечного тракта все-таки появились, обратитесь к врачу. Впериод обострения этих осложнений надо принимать антидиарейные (энтерол), ферментные и антибактериальные препараты. Эффективными в данной ситуации могут оказаться пробиотики, такие как линекс. Но вначале необходимо проконсультиковаться с опытным врачом.
Здоровый образ жизни и позитивное мышление помогут вам избежать появления осложнений и контролировать болезнь!
Сахарный диабет (СД) – заболевание, имеющее эндокринную природу. В связи с этим оно способно вызывать вторичные патологии в различных системах организма.
Одной из них является понос. При обнаружении этого симптома обязательно следует предпринять меры, так как последствия могут быть очень серьезными.
В некоторых случаях уже спустя несколько часов после проявления может возникнуть сильное обезвоживание, и произойти отказ функционирования почек.
Соответствующее расстройство пищеварительной системы характерно для всех видов данного заболевания. Однако оно встречается не у каждого пациента. Процент тех, у которых сахарный диабет вызвал понос, составляет примерно 20%.
Следует рассмотреть причины, по которым возникает расстройство пищеварительной системы:
- инфицирование организма;
- непереносимость глютена;
- СРК;
- поражение нервных окончаний;
- болезнь Крона;
- диабетическая энтеропатия;
- реакция на прием определенных медикаментов.
К поносу способны привести и другие факторы, однако в таком случае их спровоцирует не СД, а что-то другое.
Энтеропатия – это патология ЖКТ, при которой возникает диарея, и она длится примерно неделю. Вместе с этим больному трудно употреблять пищу, но даже если ему это и удается, его организм отказывается усваивать из нее питательные и полезные вещества.
Особенностью данного заболевания является высокая частота позывов к опорожнению кишечника – около 30 раз за сутки. При этом в процессе течения заболевания вес пациента обычно не меняется – по данному признаку легко диагностировать патологию. Также довольно часто у больных энтеропатией на щеках наблюдается румянец.
При сахарном диабете могут развиться одна или сразу две очень серьезных патологии. Одна из них – целиакия, а вторая – болезнь Крона. Для них также характерна диарея.
Целиакия (также известна под названием глютеновая энтеропатия) – это заболевание, при котором повреждены ворсинки в тонком кишечнике.
Вызывают такое состояние, в частности, некоторые белки – глютен. При этом существует теория, что данная патология может выступать в качестве одного из триггеров, запускающих диабет.
Синдром Крона, в свою очередь, уже является следствием сахарного диабета. Точно диагностировать его можно только в клинике, однако предварительно распознать очень легко самостоятельно.
Синдром Крона характеризуется:
Болезнь Крона сейчас сравнительно успешно лечится.
Однако, несмотря на это, почти у всех больных рано или поздно случается рецидив. Также соответствующая патология значительно ухудшает качество жизни, а также почти в 2 раза увеличивает вероятность преждевременной смерти.
Диабет боится этого средства, как огня!
Нужно всего лишь применять.
В качестве иных частых факторов, влияющих на нарушение пищеварения у больных СД, следует назвать: инфицирование кишечника и реакцию на прием лекарств.
Диабет негативно сказывается на многих системах организма, в число которых входит также и иммунитет. Человек постоянно подвержен влиянию различных микроорганизмов, и среди них присутствуют болезнетворные.
При нормальной иммунной системе вредные бактерии уничтожаются, а при ослабленной – остаются внутри тела и паразитируют на нем. Повысить риск инфицирования организма может употребление в пищу некачественных продуктов, например: несвежих фруктов и овощей, испорченного мяса и т.д.
Одним из признаков того, что причина рассматриваемой проблемы кроется в отравлении – отсутствие сопутствующей симптоматики. Однако даже если ее нет, это не может всецело говорить о том, что понос спровоцировало не какое-то из осложнений диабета.
Чтобы определить, что проблему вызвало именно лекарство, необходимо вспомнить, назначались ли в последние дни или недели какие-нибудь новые медикаментозные средства.
Если есть уверенность, что понос вызвал именно препарат, следует позвонить лечащему врачу.
Специалист скажет, что нужно делать в таком случае, а, в частности – предложит прийти на прием, на котором пропишет аналогичный по действию медикамент.
Кроме непосредственно самой диареи у больных СД при наступлении соответствующего состояния часто наблюдается ряд сопутствующих симптомов:
Кроме всего перечисленного у диабетиков при поносе возникает сильнейшее чувство жажды. Это обуславливается стремительной потерей электролитов.
Возможны и другие проявления, которые характерны для спровоцированных диабетом вторичных заболеваний, например, болезни Крона.
Проблемы с уровнем сахара со временем могут привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей! Люди, наученные горьким опытом для нормализации уровня сахара пользуются.
Самостоятельная терапия диареи возможна, если в организме отсутствуют серьезные патологии, а понос вызван обычной инфекцией.
В остальных случаях подобные меры являются недопустимыми, так как способны не только не улучшить состояние, но и ухудшить его.
В связи с этим диабетикам, которые обнаружили у себя понос, рекомендуется оперативно (лучше – в течение нескольких часов) обратиться за медицинской помощью. В некоторых случаях это способно сохранить жизнь.
Само лечение, обычно, предполагает медикаментозную терапию. Наиболее часто прописываются: пробиотики, антихолинэстеразные средства, энтеросорбенты и холиномиметики. Также назначаются препараты, предназначенные для лечения непосредственно заболевания, которое спровоцировало рассматриваемое проявление.
Подобная терапия полностью противопоказана. Так же, как и самостоятельная медикаментозная, она возможна только при отсутствии серьезных заболеваний.
О влиянии диабета на желудочно-кишечный тракт в видео:
Любой человек, страдающий СД, при обнаружении у себя диареи должен либо самостоятельно прибыть в больницу, либо вызвать скорую помощь.
Ему следует помнить, что пренебрежение своим состоянием при наличии у него столь серьезного заболевания может привести к отказу почек, коме и даже смерти. Своевременно предпринятые меры, в свою очередь, с 99% вероятностью сохранят ему жизнь и относительно хорошее здоровье.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Содержание статьи:
Сахарный диабет является эндокринным заболеванием. Его основные признаки – это частичный или полный дефицит гормона инсулина, вследствие которого нарушается процесс углеводного обмена, а уровень сахара в крови и моче значительно превышает норму. Более чем у 1/5 больных встречается диабетическая диарея. Следует учитывать, что жидкий стул не обязательно связан с диабетом, поэтому устанавливать его точную причину нужно с помощью дифференциальной диагностики.
У больных сахарным диабетом первого типа поджелудочная железа (а именно – бета-клетки островков Лангерганса) не вырабатывает инсулин. Это вызывает хронический рост уровня в глюкозы в крови, требующий непрерывного контроля. Инсулинозависимый диабет чаще всего диагностируется у молодых людей (до 25 лет) и намного реже в преклонном возрасте. Далее в статье подробно о том, почему при сахарном диабете может появиться понос, причины диареи при диабете, какие заболевания могут вызвать понос на фоне сахарного диабета.
Однозначных теорий касательно образования диабета на сегодняшний день не существует. Однако ученые едины в обозначении определенных факторов, способствующих появлению болезни, среди которых: наследственность, инфекционные заболевания, постоянный и сильный стресс, нервное напряжение, эмоциональные перегрузки, ожирение.
Очевидными симптомами диабета являются тяжесть в ногах и слабость в мышцах, постоянная усталость, сонливость, кожный зуд, сухость во рту, сильная жажда и, как следствие – частое мочеиспускание, стремительное похудение при нормальном аппетите, гормональные сбои, провоцирующие нарушение эрекции у мужчин и менструального цикла у женщин. В некоторых случаях больного мучат затяжные простуды, медленное заживление любых царапин, ссадин или ран, гнойничковые заболевания, беспричинное повреждение кожи стоп в виде трещин и язв. Сахарный диабет второго типа является заболеванием, вытекающим из расстройства углеводного обмена. В организме человека начинается патологическое увеличение уровня сахара в крови (гликемия). Этот тип диабета провоцирует развитие болезней сердечно-сосудистой системы.
Главная причина возникновения сахарного диабета – это нарушение требований правильного питания и рекомендаций врача в вопросах диеты, либо запоздалое лечение сахарного диабета первого типа. Быстрому прогрессу заболевания сопутствуют наследственная предрасположенность, несоблюдение правил здорового питания, лишний вес, малоподвижный образ жизни, гипертония, прием определенных лекарственных препаратов, возраст.
Поставить правильный диагноз при диабете с первого раза бывает довольно сложно, поскольку на начальной стадии он часто протекает латентно. Уровень глюкозы в крови повышается понемногу на протяжении длительного времени. Больной может даже не подозревать о своем фактическом состоянии, выявив болезнь только после сдачи анализа крови на определение уровня сахара. Единственное раннее проявление диабета второго типа – это общая слабость, которую можно приписать к любому другому недомоганию. С развитием заболевания человека начинают одолевать его другие признаки: возрастание аппетита и набор веса с его последующей потерей, сухость кожи и пересыхание слизистых оболочек, зуд, кровоточивость десен, ухудшение зрения, потеря сексуального влечения, ощущение тяжести в конечностях и усталость.
Жидкий стул, понос и диарея, связанная с заболеванием, у больных диабетом возникает вследствие попадания в организм вирусов или инфекций, болезни Крона, вегетативной невропатии, синдрома раздраженного кишечника, глютеновой энтеропатии и применения некоторых медикаментов. Наиболее сильными опасными осложнениями диабета, провоцирующими диарею, считаются стеаторея и диабетическая энтеропатия.
Многие инфекции, попадающие в организм, способны зарождать заболевания, одним из признаком которых является понос. Следует учитывать то, что нарушение стула не связано с сахарным диабетом в случае поражения организма дизентерией, холерой, вирусным гастроэнтеритом, кампилобактериозом, сальмонеллезом, псевдомембранозным колитом, геморрагическим колитом (вызывается Escherichia coli), паратифом и сыпным тифом, aureus, рядом токсикоинфекций, которые возникают под воздействием Bacillus cereus, Staphylococcus и Clostridium perfringens. Любое из указанных выше заболеваний, помимо поноса, проявляются через ряд других симптомов, таких как боль в животе, общая слабость, бледность кожи, холодный пот, тошнота и рвота, сыпь на теле, лихорадка, слизистые включения в кале и другие.
Данное заболевание – это расстройство кишечника, которое делает невозможным восприятие и переваривание кишечником глютена – белка в составе определенных злаковых (овса, пшеницы, ржи и ячменя). Оно возникает из-за врожденного дефицита ферментов, участвующих в расщеплении глютена.
Как проявляется глютеновая энтеропатия, симптомы и признаки? Глютеиновая энтеропатия у диабетиков практически всегда сопровождается диареей. Если произошло обширное поражение стенок кишечника, жидкий стул беспокоит больного до 9 и более раз в сутки. Каловые массы полуоформленные или разжиженные, имеют коричневатый оттенок, иногда визуально похожи на мазь с резким отталкивающим запахом. Дополнительный неприятный симптом – метеоризм. Живот больного вспучивается и внутри него появляется ощущение распирания. Газы, отходящие при этом, имеют резкий насыщенный запах.
Это заболевание не меняет результаты анализов крови и кала при диагностировании диабета. На раздражение кишечника указывают боли в животе с жидким стулом, поносом, при которых у больного не обнаруживается инфекционных раздражителей, гельминтов, опухолей и прочих причин непроходимости.
Первые сигналы диабета. Желудочно-кишечный тракт может сигнализировать о протекании сахарного диабета тремя способами: поносом, запором либо их чередованием. Наиболее распространено появление диареи, поноса. Болезнь дает о себе знать через позывы к испражнению, появляющиеся сразу после еды. В основном это происходит в утренние часы, однако ситуация может повторяться несколько раз на протяжении всего дня. Жидкий стул в таком случае возникает также под влиянием сильного стресса, испуга и других эмоционально напряженных ситуаций. У больного наблюдается вздутие живота и боль в области пупка. Эти симптомы провоцируют позывы к дефекации, а после нее утихают.
Имеет хроническое течение, комплексно поражая всю систему пищеварения от ротовой полости до анального отверстия. Воспаление затрагивает все слизистые покровы в кишечнике. Основная возрастная категория больных – от 25 до 45 лет, в отдельных случаях может возникать у детей. При этом мужчины болеют этим чаще, чем женщины. Микроорганизм, вызывающий данное заболевание, наукой не установлен. Среди причин, предшествующих его появлению, выделяют сахарный диабет, перенесенную корь, аллергию на продукты питания, наследственность, стрессы, табакокурение.
Симптомы Болезни Крона. Поскольку болезнь Крона затрагивает все отделы кишечника, ее проявление включает в себя частую диарею (от 4 до 10 раз в сутки), боли в животе, которые часто принимают за симптомы других заболеваний, резкую потерю веса, ухудшение зрения, слабость, арторопатию, сакроилеит.
Вызывается сахарным диабетом, как первого, так и второго типа. После постановки диагноза, около половины больных диабетом умирают в течение следующих пяти лет.
Симптомы и признаки вегетативной невропатии. Обнаружить вегетативную невропатию возможно по таким признакам:
— тошнота с последующей повторяющейся рвотой, при отсутствии заболеваний желудка и кишечника;
— хронический понос, в частности, в ночное время, без патологий со стороны ЖКТ;
— неконтролируемое калоотделение и мочеиспускание;
— беспричинная сухость во рту;
— предобморочное состояние и обмороки без видимых причин.
Диарея после приема лекарств встречается часто. Под воздействием антибактериальных препаратов нарушается микрофлора кишечника и развивается дисбактериоз, подкрепленный дефицитом витаминов. Действие антибиотиков распространяется на любые бактерии: как вредоносные, так и полезные для организма. Из-за этого создаются благоприятные условия для развития грибка (кандиды) и поражения ним ослабленных слизистых оболочек и кожи. Поэтому, назначая больному антибиотик, врач также прописывает противогрибковые и пребиотические средства.
Среди прочих групп препаратов, вызывающих понос, выделяют, в первую очередь, слабительные препараты, а уже после ни антикоагулянты, антациды с солями магния и калием, сахарозаменители, антиаритмические препараты, холесирамин, хонодезиксохолевую кислоту, гормональные контрацептивы. Диабетическая энтеропатия наступает при нарушении предписаний врача по лечению сахарного диабета. Ее последствием являются упорная диабетическая энтеропатия и стеаторея, сопровождающиеся жидким стулом. Позывы к испражнению появляются до пяти раз в сутки, а в особенно тяжелом течении болезни – до 25 раз, особенно по ночам. У больного может наблюдаться энкопрез – недержание кала.
Характер поноса – периодический, однако встречаются случаи непрерывного прогрессирования болезни на протяжении нескольких месяцев. Потери веса нет либо она незначительна, крайне редко у больных случается развитие диабетической энтеропатии и синдрома диабетической кахексии.
Указанное заболевание – это выделение в составе каловых масс лишнего жира, не усвоенного кишечником. Симптомы и признаки стеатореи. Основным проявлением болезни является жидкий стул с неприятным запахом. Испражнения трудно смываются, будто прилипая к стенкам унитаза. Также больной ощущает общую слабость, сухость кожи и слизистых оболочек, вздутие живота и урчание в нем, боль в спине, у него начинают кровоточить десна и появляется стоматит. В хронической форме стеаторея дополняется гипонатермией. Лейкопенией, анемией и гииполипемией.
Лечение поноса необходимо начинать только после выяснения причины его появления. Для больных диабетом меры по устранению жидкого стула включают в себя отладку процесса обмена углеводов. Как правило, врач назначает антибиотики и препараты, содержащие ферменты, необходимые для восстановления нормальной моторики кишечника. В случаях, когда объем испражнений превышает 500 мл в сутки, для поддержания водно-солевого баланса больному также рекомендуется принимать Регидрон.
При отсутствии воспалительных процессов в кишечнике и определении необходимости применением антибактериальных средств важно выяснить вид инфекции и ее симптомы для дальнейшего лечения. Обнаружение глистных инвазий требует антигельминтной терапии. Препараты, содержащие висмут и диосмектит способствуют быстрому прекращению поноса. Висмут выступает в роли антибактериальной составляющей, а диосмектит – адсорбирующей и противовоспалительной. Лекарства, имеющие в составе семена подорожника, оказывают водосвязывающее воздействие при диарее. Объем каловых масс не меняется, при этом они уплотняются, что помогает облегчить протекание недомогания. Это особенно важно в случае частых позывов.
Для поддержания нормального количества жидкости в организме, больному требуется обильное питье в виде чистой воды, компотов, морсов, чая и бульонов.
Полезными и вкусными в данном случае являются следующие напитки:
1 Свежевыжатый сок двух апельсинов заливается одним литром воды с добавлением 1 ч.л. соли и 8 ч.л. сахара.
2 В воду (около 2 л.) добавить цикорий (6 надземных частей), закипятить и варить 6-7 минут, дать остыть и процедить. Принимать по 100 мл. утром и вечером за 20 минут до еды. В отвар можно добавлять сахар или мед.
3 Растолочь 2 ст.л. шиповника, залить 200 мл. кипятка. Настаивать от 30 мин. до 6 часов, в зависимости от необходимой крепости настоя, после чего давать больному по 50 мл. дважды в день перед едой.