Если развивается сахарный диабет, печень испытает патологические изменения одной из первых. Печень, как известно, является фильтром, через нее проходит вся кровь, в ней разрушается инсулин.
Практически у 95% диабетиков имеются отклонения в работе печени, что лишний раз доказывает тесную связь между гипергликемией и гепатопатологиями.
Отмечаются множественные нарушения метаболизма аминокислот, белка, в процессе липолиза затормаживается инсулин, расщепление жира происходит бесконтрольно, увеличивается количество жирных кислот, и как следствие этого – быстрое развитие воспалительных реакций.
По мере усугубления заболевания воспалительные процессы провоцируют фиброз, в тканях органа происходят необратимые изменения, печень теряет функциональные способности. Без лечения гибнут гепатоциты, возникает цирроз, сопровожденный устойчивостью к инсулину.
При диабете 2 типа печень также увеличена, ее край заострен, болезненный. Нарушения работы органа развиваются постепенно, они связаны с чрезмерным отложением жира в гепатоцитах. Примерно 85% случаев диабета второго типа связано именно с избыточной массой тела, а патологий поджелудочной железы может и не быть вовсе.
Пациент отмечает слабость, частые позывы в туалет, сухость в ротовой полости и апатию. Чуть позже усугубляется весь спектр заболеваний, связанных с нарушением секреции печеночных ферментов:
- острая печеночная недостаточность;
- гепатоцеллюлярная карцинома;
- стеатоз;
- воспалительный процесс.
Очень часто при этом типе диабета человек страдает еще и от вирусного гепатита С.
В таком случае показано проведение лабораторного исследования крови на концентрацию холестерина, липопротеины, билирубин, гликолированный гемоглобин, показатели ЩФ, АСТ, АЛТ.
При условии повышения какого-либо показателя требуется провести более углубленную диагностику организма, это помогает уточнить диагноз и определиться с дальнейшей тактикой лечения. Самолечение в подобных случаях чревато усугублением течения недуга, рядом отрицательных реакций организма.
Доктор в первую очередь принимает меры для ликвидации факторов, которые повлияли на поражение печени. Отталкиваясь от тяжести патологии, особенностей организма пациента, результатов анализов назначают препараты для нормализации состояния.
В обязательном порядке диабетику рекомендованы средства:
Дополнительно показано принимать препараты для повышения иммунитета, восстановления микрофлоры кишечника.
При диабете второго типа не менее важная задача – это восстановление чувствительности печени к гормону инсулин, если ее не решить, гипергликемия будет нарастать, положительной динамики заболевания не будет.
Хорошо на работе печени сказывается диета при сахарном диабете (подробнее про диетические блюда при диабете), она должна обеспечивать качественное питание каждой клетки организма пациента.
От правильного функционирования печени напрямую зависит адекватная переработка пищи в вещества, необходимые для нормальной жизни диабетика. Вместе с тем, при хорошем функционировании печение организм практически на 70% очищается от продуктов жизнедеятельности.
Этапы лечения зависят от состояния здоровья и тяжести сахарного диабета, необходимо четко понимать:
- улучшение самочувствия не будет быстрым;
- для нормализации требуется время.
С равной эффективностью применяют медикаменты и народные способы лечения, очищение печени.
Отлично зарекомендовал себя метод очищения при помощи минеральной воды. После сна с перерывом 20 минут выпивают два стакана минералки, разрешается добавлять в воду по столовой ложке сернокислой магнезии или сорбита. Затем нужно лечь в кровать, положить под правый бок грелку и не вставать с постели в течение 2 часов.
В домашних условиях чистку печени можно осуществлять при помощи смеси лекарственных трав:
- по чайной ложке семян аниса, фенхеля, тмина, кориандра, укропа;
- 5 ложек травы сенны;
- 8 ложек коры крушины.
Компоненты смешивают, измельчают при помощи кофемолки. За один час до ночного сна чайную ложку смеси заливают 50 мл кипяченой воды, выпивают залпом. Продолжают лечение печени утром, принимая смесь из столовой ложки бессмертника, аптечной ромашки, коры крушины и листьев эвкалипта (по чайной ложке). Травы кипятят не более 5 минут в 400 мл воды, настаивают 5 часов в термосе.
При сахарном диабете 2 типа порядок действий такой: в течение дня каждые 2,5 часа выпивают по чайной ложке первого порошка, последний прием должен быть в 15.30 дня, в 5 часов вечера выпивают второй (утренний) отвар.
В этот же день в 18.00 принимают 120 мл натурального оливкового масла, запивают соком одного лимона, ложатся в постель отдыхать, опять подложив под печень грелку. Масло необходимо принять в 23.00, процедуру повторить.
На третий день показано сделать 3 очистительные клизмы с интервалом 1 час, выпить печеночный сбор или стакан картофельного сока. Первый раз в этот день кушают только в 14.00, пища обязательно должна быть максимально легкой. Если в домашних условиях чистить печень при диабете таким методом, орган в скором времени сможет нормально справляться с фильтрацией крови, эвакуировать токсины.
Чтобы почистить печень и для улучшения желчегонных процессов применяют растения:
Расторопша при диабете принимается в виде порошка, для более эффективного действия, показано за 30 минут до еды употребить чайную ложку средства, также можно принять настой семени растения. На водяной бане в течение 20 минут прогревают столовую ложку семян со стаканом кипятка. Когда остынет, настой процеживают через марлю, выпивают по половине стакана за полчаса до еды. Длительность лечения согласовывают с доктором.
Если развился сахарный диабет и печень все чаще стала беспокоить пациента, ощущается болезненность, нельзя оставлять это без внимания. Если не предпринять лечения, патология может усугубиться, вплоть до цирроза печени.
Диабет оказывает воздействие на все системы организма. Сахарный диабет и печень первыми вступают во взаимосвязь, потому как происходит нарушение обменных процессов, непосредственно действующих на орган. Разные виды диабета имеют различное влияние на печень, один наносит стремительный урон, другой не вызывает осложнений на протяжении десятилетий. Однако нормальное функционирование печени возможно, только при соблюдении медикаментозной терапии, иначе последствия имеют необратимый характер.
ВАЖНО ЗНАТЬ! Даже «запущенный» диабет можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Марина Владимировна читать рекомендацию.
Воздействие диабета 1-го типа на печень незначительно, поэтому больной не сразу ощущает нарушения, происходящие в печени. При диабете 2 типа нарушения в функционировании печенки ощущаются незамедлительно, орган подвергается быстрой деформации и разрушению. Печенка в процессе болезни увеличена из-за жировых отложений, которые впоследствии приводят к развитию цирроза.
Сахар снижается мгновенно! Диабет со временем может привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей! Люди, наученные горьким опытом для нормализации уровня сахара пользуются. читать далее.
Цирроз печени проявляется заменой нормальных клеток жировыми, что кардинально влияет на выполняемые функции. В процессе развития недуга, проявляется печеночная недостаточность или кома. Сформировавшийся цирроз не поддается лечению, эта стадия необратима. Однако если патология не достигла этого этапа, поддерживать печень в стабильном состоянии поможет лечение, направленное на причину развития недуга.
Очень часто диабет, в большинстве случаев, 1-го типа становится провокатором развития недостаточности органа. Недуг провоцирует не только функциональные отклонения в печени, но и становиться причиной разлада эндокринной системы. Последствием становиться выпадение волосяного покрова головы, развитие потенции у мужчин, уменьшение молочных желез у женщин. Недостаточность имеет несколько стадий развития.
Первый этап характеризуется изменением оттенка кожи, нарушениями в эндокринной системе. Поражение печени в юном возрасте нарушает половое созревание. При заболевании развивается лихорадочное состояние, озноб, угнетается чувство голода. Развитие второй стадии проявляется нервными нарушениями, вызванными поражением нервной системы. Характерна эмоциональная нестабильность, дезориентация во времени и пространстве.
Развитие проявляется усилением всех признаков и развитием комы. Выделяется несколько этапов развития состояния комы:
- Прекома. Фиксируется спутанность сознания и резкая потеря сил, мыслительные процессы замедляются, ухудшается качество сна.
- Угрожающая стадия. Больной полностью теряет ориентацию. На смену возбужденному состоянию приходит апатичное и наоборот. Длительность стадии достигает 10-ти суток.
- Кома. Из ротовой полости чувствуется аммиачный запах, дыхание становится шумным. Отсутствие медпомощи приводит к конвульсиям, а со временем к остановке дыхания.
Вернуться к оглавлению
При диабете угнетается работа печенки. В таком случае часто ставится диагноз неалкогольная жировая болезнь печени означает развитие стеатоза, накоплений состоящий из жировых отложений.
Стеатоз развивается вследствие нарушения метаболических процессов, которые приводят к ожирению. В печени откладываются жировые скопления, которые могут образовывать кисту и затруднять функционирование органа, способствуя развитию СД и сердечных проблем. Главным фундаментом стеатоза выступает невосприимчивость к инсулину и нарушение углеводного и липидного обмена. Прогрессирует недуг постепенно и опасен возможностью перетекания в цирроз.
Диабет 1 типа начинает развиваться в молодом возрасте, глюкозу в крови контролируют с помощью инсулиновых инъекций. При этом развитие печеночных патологий не прогрессирует, при прекращении терапии развивается цирроз. Сначала действие инсулина ухудшает состояние печени, однако, со временем лекарство обеспечивает нормализацию показаний и стабильное состояние.
При сахарном диабете 2 типа наблюдается замена работоспособных клеток печени на жировые скопления. Проведение медикаментозной терапии предотвращает развитие жировых очагов, работа органа происходит в нормальном ритме еще долгое время. Однако, при игнорировании терапии противодиабетическими препаратами, изменения в печени станут необратимыми.
Воздействие на печень при сахарном диабете характеризуют симптомы, такие как:
- вялость;
- расстройство сна;
- снижение аппетита;
- раздутие брюшной полости;
- желтоватый цвет кожных покровов и белой оболочки глазных яблок;
- перемена окраски кала;
- болезненные ощущения в брюшной полости;
- отечное состояние голеней;
- расширение живота из-за скопившейся жидкости;
- болезненные ощущения в области печенки.
Вернуться к оглавлению
Лечить печень при диабете необходимо комплексными методиками. Первоначально врач определяет причины, воздействующие на развитие недуга, и назначает методики, направленные на их устранение. При терапии комбинируют различные методы, к которым относят медикаментозные методики, диета, поддержание сбалансированного суточного режима, применение витаминных комплексов, избавление от излишней массы тела.
Печеночный недуг, независимо от диабетической стадии, требует соблюдение диеты, также контролируются показания сахара в крови. Диета требует строгого ограничения в жирах, исключения легких углеводов, отказа от спиртных напитков. Сахар исключается, вместо него применяются сахарозаменители. Полезными становятся растительные жиры, оливковое масло, в пищу употребляется печенка нежирной птицы.
В первую очередь, лечение печени осуществляется путем перевода сахарного диабета в стадию компенсации. Применяют препараты, понижающие концентрацию сахара в крови, независимо от типа патологии, а также инсулиновые инъекции. Следующим этап направлен на предотвращение развития осложнений. Чистка печени при диабете происходит за счет применения гепатопротекторов, антиоксидантных веществ, препаратов действующих на холестерин, а также восстановления микрофлоры кишечника. При обострении недуга применяется помпаж, гемодиализ, плазмоферез.
Диабет и печенка взаимосвязаны между собой. Развитие диабета влияет на все, без исключения, органы в организме. Печенка страдает в первую очередь ведь в организме нарушается обменный процесс, который приводит к разладу в функционировании органа и провоцирует опасные последствия. Небрежное отношение к лечению диабета и сопутствующего недуга способны привести к недостаточности или циррозу.
При возникновении сахарного диабета под ударом оказываются органы-мишени – печень, почки, головной мозг, что ведет к нарушению их функциональности. Печень – это фильтр организма, через нее проходит кровь, в ней распадается инсулин. У 95% диабетиков имеются различные отклонения в работе железы, что доказывает тесную взаимосвязь между гипергликемией и патологиями железы.
При СД наблюдаются расстройства метаболизма белков, аминокислот, в ходе липолиза тормозится инсулин, замедляется расщепление липидов, возрастает концентрация жирных кислот, что провоцирует выраженное воспаление.
Рассмотрим, какие происходят изменения в печени при разных типах диабета, самые распространенные заболевания железы у диабетиков.
При нарушении утилизации глюкозы в первую очередь страдает печень. Диабет – это хроническая патология эндокринного характера, сопровождающаяся нарушением работы поджелудочной железы, а печень – фильтр, пропускающий кровь, разрушающий инсулин.
Когда организм начинает бороться, затормаживается инсулин в процессе липолиза.
Липиды расщепляются бесконтрольно. У больного формируется много свободных липидных кислот, что ведет к воспалению.
Этот негативный процесс в организме подтверждает, что сахарный диабет и печень тесно взаимосвязаны друг с другом.
В одних картинах поражение железы на фоне СД – это самостоятельное заболевание, а иногда следствие гепатоцеллюлярной карциномы (рака злокачественной природы).
При СД 1 орган увеличивается в размере, пальпация доставляет болезненные ощущения. У больного периодически проявляются симптомы как тошнота, рвота, боль в боку. Это обусловлено гепатомегалией, которая выступает следствием продолжительного ацидоза.
В гепатомегалии ведет высокая концентрация гликогена. Когда сахар выше нормы, введение инсулина еще больше увеличивает уровень гликогена, поэтому на начальных этапах терапии печень увеличивается. Воспаление может спровоцировать фиброзные изменения. В тканях протекают преобразования необратимой природы, снижается функциональность органа.
Если больной не лечится, отказывается от препаратов для понижения глюкозы (Метформин и др.), то гибнут гепатоциты, развивается цирроз, который характеризуется резистентностью к инсулину.
При СД 2 также выявляется гепатомегалия, края органа заостренные, болевой синдром на ранних стадиях отсутствует. Заболевание прогрессирует медленно. Увеличение железы обусловлено избыточным отложением липидов в печеночных клетках.
Часто нарушение утилизации сахара в крови начинается с ожирения, хотя нарушения функциональности поджелудочной железы может и не быть. Больные жалуются на слабость, хроническую утомляемость, сухость в ротовой полости, частые походы в туалет.
При декомпенсации СД 2 возникают заболевания, связанные с отклонением печеночных ферментов. Развивается воспалительный процесс, стеатоз, острая форма печеночной недостаточности, гепатоцеллюлярная карцинома.
Если ребенок страдает диабетом, то в 80% случаев диагностируют гепатомегалию, что обусловлено жировой инфильтрацией или чрезмерным отложением гликогена. Пункционная биопсия показывает, что в органе произошли незначительные липидные преобразования, но концентрация гликогена в разы выше нормы.
Иногда увеличение печени в размере приводит к осложнениям у детей. Это задержка роста, ожирение, стойкая гиперемия лица. Возможно развитие портальной гипертензии, увеличение селезенки; печеночная недостаточность не выявляется.
Как влияет сахарный диабет на печень? На фоне компенсированного заболевания функциональность печени в норме (чаще всего). Иногда диагностируют у пациента отклонения в работе железы, но они не всегда связаны с высоким уровнем сахара, имеют другие причины развития.
При возникновении кетоацидоза растет содержание билирубина. При компенсированном СД билирубин в пределах нормы.
У многих диабетиков проявляется жировой гепатоз печени, определяются изменения показателей – активность трансаминаз, уровень щелочной фосфатазы, ГГТП.
Выраженность увеличения печени, базирующегося на возрастании гликогена при СД 1 либо жировых преобразованиях при СД 2, не взаимосвязана с функциональными печеночными показателями.
Печень при сахарном диабете – орган-мишень. Она хранит и перерабатывает сахар, выступает хранилищем для глюкозы, поддерживает требуемое содержание сахара в организме.
Поэтому когда человек не употребляет пищу (например, ночью), то организм справляется самостоятельно, начинает продуцировать глюкозу сам. Вследствие гликогенолиза осуществляется преобразование гликогена в сахар.
Когда для выработки достаточного количества глюкозы не хватает гликогена, то организм все равно старается снабжать глюкозой органы, которым она необходима. Одновременно с этим процессом печень синтезирует «альтернативное топливо». Это кетоны, которые производятся на основе липидов.
Сигналом для формирования кетонов выступает низкая концентрация инсулина. Кетоны сжигаются, чтобы сэкономить резервный запас глюкозы для тех органов, которые больше всего нуждаются (мозг).
Нередко высокое содержание сахара утром у диабетиков второго типа – это итог интенсивного глюконеогенеза за ночь. Высокий уровень кетонов – малораспространенная, однако опасная проблема, требующая помощи медицинского специалиста.
Клинические исследования показывают, что жировой гепатоз бывает независимым фактором риска при диабете 2 типа. Ученые обнаружили, что у пациентов с жировой болезнью железы увеличивается риск нарушения утилизации сахара.
Жировой гепатоз можно определить посредством ультразвукового исследования. Он может предсказывать раннее развитие СД вне зависимости от содержания инсулина в организме.
Иногда жировая болезнь характеризуется бессимптомным течением, но в некоторых случаях развивается стремительно, что чревато печеночной недостаточностью. Гепатоз нередко ассоциируют с алкогольным заболеванием печени, но может быть другая этиология.
Исследователи рассмотрели соотношение жировых преобразований в печени с вероятностью возникновения СД у людей. В начале исследования и спустя 5 лет врачи измерили уровень инсулина, глюкозы и функциональные показатели печени у группы добровольцев.
В начале исследования только у 27% диагностировали жировую болезнь. У 60% было ожирение, но без гепатоза. У 50% с жировой инфильтрацией выявили повышение инсулина. В последующем у 1% без гепатоза появился диабет, и у 4% с гепатозом.
Так, жировая болезнь увеличивает вероятность развития СД 2 типа. Поэтому пациентам с таким диагнозом рекомендуется соблюдать диету, постоянно контролировать показатели глюкозы, ограничить потребление легкоусвояемых углеводов, сахара, наносящих существенный вред организму.

Поэтому печень и диабет связаны, поскольку заболевание повышает риск развития цирроза.
Спровоцировать возникновение цирроза могут другие причины:
- Неправильное питание.
- Злоупотребление алкогольной продукцией.
- Ожирение.
- Другие функциональные нарушения железы.
На фоне СД поджелудочная и печень работают с повышенной нагрузкой. Со временем функциональность снижается, потому что истощаются ресурсы. Доминирующий разрушающий фактор – глюкоза, которая в организме до конца не перерабатывается. А непереработанные углеводы трансформируются в липиды, цикл повторяется снова и снова.
Чрезмерное содержание липидов провоцирует жировую инфильтрацию. Железа проходит такие стадии:
- Стеатоз.
- Стеатогепатит (воспаление в железе вследствие жирового перерождения).
- Фиброзные преобразования.
- Циррозное поражение.
Вся эта цепочка выявляется, когда отсутствует адекватное лечение СД. Надо убирать провоцирующий фактор – диабет. Для этого назначают правильное питание, исключают потребление сахара (можно заменить фруктозой без риска декомпенсации заболевания), физическую активность, прием лекарств, понижающих сахар.
На фоне цирроза у больного незначительно увеличивается температура тела (держится в пределах субфебрилитета), наблюдается желтушность кожи различной степени выраженности, гепатомегалия, сосудистые звездочки.
Когда начато своевременное лечение, риски небольшие. Но на ранних стадиях (когда только назначили терапию), проявляется гепатомегалия, имеет свойство усугубляться. Это обусловлено скоплением гликогена, его концентрация растет на первых порах применения инсулина. После все нормализуется.
Когда СД не поддается терапии, либо пациент сознательно игнорирует назначения доктора, гепатоциты разрушаются, разрастаются соединительные ткани, наблюдается цирроз.
При диабете 2 типа цирроз – следствие скопления липидов. При правильном и адекватном лечении негативные последствия в виде циррозного поражения сводятся к нулю. Поэтому пациент должен соблюдать ежедневную профилактику, состоящую в диете, спорте, постоянном контроле сахара. Обязательно надо принимать сахароснижающие таблетки.
Диабет находится на шестом месте по причине смертности, и обуславливает около 17% летальных исходов у лиц старше 25-летнего возраста.
Одной из причин высокого уровня смертности являются недуги печени, вследствие которых нарушается обмен белков, аминокислот, липидов и пр. веществ в печеночных клетках.
Это печеночно-клеточный рак, который отличается стремительным течением, быстрым прогрессированием. Прогноз плохой. Распространенность ГК среди пациентов с СД в 4 раза выше, чем у лиц с другими хроническими патологиями.
Патологический процесс, который ведет к ГК, происходит в такой последовательности:
- Инсулинорезистентность.
- Увеличенный липолиз.
- Скопление жиров в печеночных клетках.
- Поражение гепатоцитов.
- Фиброз и клеточная пролиферация.
- Злокачественное поражение.
Клиника заболевания характеризуется стремительным ухудшением самочувствия больного. У него резко снижается масса тела, проявляется вялость, слабость. В начале развития симптомами предвестниками выступают: дискомфорт в животе, периодическая боль в области правого подреберья. Болевой синдром усиливается постепенно, причиной этому является растяжение капсулы печени.
Быстро увеличивается печень в размере, при пальпации нижний край органа расположен около пупка. Заподозрить рак можно во время пальпации – пальпируемое содержимое неотделимо, подвижно. Это характерные признаки карциномы.
Поздние симптомы связаны с возникшими осложнениями – скопление жидкости в брюшной полости, пожелтение кожного покрова, белков глаз, появление видимых вен на животе.
ГК – прогрессирующее заболевание с негативным прогнозом. Он базируется на степени дифференциации раковых клеток, обусловлен вариантом течения, своевременностью выявления болезни.

Под острой печеночной недостаточностью врачи подразумевают комплекс симптомов, который развивается при преобразованиях паренхимы с нарушением ее функциональности.
У диабетиков проявляется клиника:
- Энцефалопатия печеночной формы. Она сопровождается нарушением сна, эмоциональной нестабильностью, слабостью.
- Диспепсические нарушения (тошнота, рвота, понос).
- Отечность конечностей.
- Выраженное пожелтение кожного покрова.
- Лихорадочное состояние.
- Нарушения со стороны нервной системы – головокружения, головная боль, замедление речи, галлюцинации.
При отсутствии лечения наступает печеночная кома. Ее предвестниками является специфический сладковатый запах из ротовой полости, сильная боль в области правого подреберья, уменьшение железы в размере.
В большинстве картин ВГС протекает бессимптомно, желтуха отсутствует, вследствие чего болезнь диагностируют поздно, когда у пациента развилось циррозное поражение либо злокачественная гепатоцеллюлярная карцинома.
Период инкубации варьируется от 2 до 24 недель. Иногда инкубационный период 26 недель. Острая фаза часто протекает бессимптомно, из-за чего болезнь переходит в хроническую форму.
Клинически заболевание проявляется симптомами:
- Слабость, апатия.
- Ухудшение аппетита.
- Тяжесть в эпигастральной области.
- Тошнота, рвота.
- Нарушение работы пищеварительного тракта.
- Лихорадочное состояние (редко).
- Температура поднимается до 37-38 градусов, стойко держится.
Интенсивность той или иной симптоматики обусловлена концентрацией вируса в крови больного, общего иммунного статуса. Чаще клиника незначительна, поэтому пациенты не придают ей большого значения. ВГС распространен среди пациентов с диабетом, поэтому обосновано всем диабетикам с увеличенной концентрацией АЛТ назначать исследование на вирус гепатита C.
Цирроз печени – это прогрессирующая перестройка нормальной структуры органа. Клетки печени постепенно перерождаются и заменяются жировыми. Функции ее при этом серьезно нарушаются. В дальнейшем развивается печеночная недостаточность и печеночная кома.
Пациент с подозрением на цирроз предъявляет такие жалобы:
- повышенная утомляемость;
- нарушение ночного сна;
- понижение аппетита;
- вздутие живота;
- окрашивание кожи и белковой оболочки глаз в желтый цвет;
- изменение окраски кала;
- боль в животе;
- отек голеней;
- увеличение живота за счет накопления в нем жидкости;
- частые бактериальные инфекции;
- тупая боль в области печени;
- диспепсия (отрыжка, тошнота, рвота, урчание);
- зуд кожи и появление на ней сосудистых «звездочек».
Если цирроз уже сформировался, то он, к сожалению, является необратимым. А вот лечение причин, вызывающих цирроз, позволяет поддерживать печень в компенсированном состоянии.
Продукты богатые железом необходимо регулярно потреблять всем без исключения людям.
Железо способствует нормализации уровня гемоглобина в человеческом организме.
Медь, в свою очередь, воспалительные процессы и поддерживает многие жизненно важные механизмы.
В состав продукта питания входит ряд компонентов, которые окажут благотворное влияние на организм человека:
- микроэлементы железо и медь.
- витамины,
- аминокислоты,
- макроэлементы, которые оказывают благотворное влияние на работу печени и почек, головного мозга, кожных покровов, поддерживают остроту зрения.
На сегодняшний день можно встретить такие разновидности печени:
Особого внимания заслуживает куриная печень, так как имеет достаточно низкий уровень калорийности, что позволяет включить ее в рацион каждому человеку с диагнозом сахарный диабет. Данная разновидность продукта имеет достаточно низкий гликемический индекс, что особенно важно для поддержания и нормализации веса, а также при высоком сахаре в крови.
Говяжья печень также не менее полезный продукт, как и само мясо (говядины). Такая печенка является лидером по содержанию железа, при этом сохраняет свои питательные вещества при тепловой обработке. Говяжья печень при диабете 2 типа может употребляться в качестве одного из основных продуктов на регулярной основе. Гликемический индекс продукта в обжаренном виде составляет 50 единиц.
Свиная разновидность по сравнению несет меньше пользы для диабетиков и ее употребление должно происходить в умеренных количествах и только после правильной термической обработки.
Разрешается использовать при диабете второго типа и печень трески. Данный продукт питания относится к группе субпродуктов и положительно воздействует на организм человека. Употребление печени трески способно значительно увеличить запасы витамина А, улучшить состояние и крепость зубов.
Кроме того, она благотворно влияет на работу головного мозга и почек. Также в состав данного продукта входят такие незаменимые вещества как витамины С, Д, Е и фолиевая кислота, Омега-3 кислоты. Не менее важным является и то, что печенка трески имеет незначительное количество жиров, что позволяет ее включать в низкокалорийное диабетическое меню.
Гликемический индекс продукта составляет 0 единиц, благодаря чему его можно употреблять ежедневно, не заботясь о повышении сахара в крови.
Отдельного внимания заслуживает все, что касается говяжьей печени при диабете. Как известно, говядина – это сама по себе полезная разновидность мяса.
Она в особенности ценится за более богатое соотношение железа. Ее чаще всего используют не только для приготовления горячих наименований, но и салатов.
При осуществлении даже самой быстрой жарки она оказывается достаточно мягкой и нежной, а после обваривания идеально впитывает жиры, допустим, растительное или оливковое масло.
Хотелось бы обратить внимание на один из рецептов ее приготовления. В соответствии с рецептурой говяжью печень проваривают в соленой воде и разрезают соломкой. Далее необходимо:
- на еще одной сковороде необходимо поджарить лук, туда же добавить печень и обжарить ее до формирования корочки. Очень важно не пересушить представленный продукт, потому что так он может стать гораздо менее полезным;
- после этого всыпают заранее измельченный при помощи блендера или перетертый на терке белый хлеб;
- не следует забывать также о специях и применении зелени, а для того, чтобы продукт оказался мягче, настоятельно рекомендуется использовать незначительное количество воды.
Полученное блюдо потребуется тушить на протяжении трех-пяти минут. Именно в таком случае печень при диабете окажется в максимальной степени полезной, и для того, чтобы убедиться в этом, можно предварительно проконсультироваться с диабетологом или диетологом.
Воздействие на печень при сахарном диабете характеризуют симптомы, такие как:
- вялость;
- расстройство сна;
- снижение аппетита;
- раздутие брюшной полости;
- желтоватый цвет кожных покровов и белой оболочки глазных яблок;
- перемена окраски кала;
- болезненные ощущения в брюшной полости;
- отечное состояние голеней;
- расширение живота из-за скопившейся жидкости;
- болезненные ощущения в области печенки.
Своевременная диагностика нарушений печени позволяет сразу начать необходимое лечение и снизить риск развития ее тяжелых заболеваний в будущем. Всем пациентам, больным сахарным диабетом, необходимо как минимум 1 раз в полгода проходить УЗИ печени, желчного пузыря и желчевыводящих путей.
Из лабораторных исследований в плане оценки функциональной активности этого органа информативны такие биохимические анализы крови:
- активность ферментов АСТ и АЛТ (аспартатаминотрансферазы и аланинаминотрансферазы);
- уровень билирубина (прямого и непрямого);
- уровень общего белка;
- концентрация альбумина;
- концентрация щелочной фосфатазы (ЩФ) и гамма-глутамилтрансферазы (ГГТ).
С результатами этих анализов (их еще называют «печеночными пробами») и заключением УЗИ больному нужно обратиться к врачу, а при отклонении от нормы – не заниматься самолечением. После установки точного диагноза и полноценной диагностики специалист может порекомендовать необходимое лечение с учетом особенностей течения сахарного диабета.
Поскольку печень часто страдает из-за приема большого количества агрессивных медикаментов, для ее лечения используется только то минимальное количество лекарств, без которых, действительно, нельзя обойтись. Как правило, к ним относятся:
- основная лекарственная терапия, направленная на коррекцию углеводного обмена (инсулин или таблетки);
- гепатопротекторы (препараты для защиты печени и нормализации ее функциональной активности);
- урсодезоксихолиевая кислота (улучшает отток желчи и нейтрализует воспаление);
- витаминно-минеральные комплексы;
- лактулоза (для регулярного очищения организма естественным способом).
Основа немедикаментозного лечения – это диета. При заболеваниях печени больному можно придерживаться принципов питания, рекомендуемых для всех диабетиков.
Щадящая пища и достаточное употребление воды помогают нормализовать процессы обмена веществ, а правильный химический состав блюд позволяет снизить уровень глюкозы. Из меню больного полностью исключаются сахар и продукты, которые его содержат, белый хлеб и мучные изделия, сладости, жирные сорта мяса и рыбы, копчености и соленья.
От маринованных овощей также лучше воздержаться, поскольку, несмотря на низкую калорийность и небольшое содержание углеводов, они могут раздражать поджелудочную железу и ухудшать состояние печени.
Некоторые препараты для лечения сахарного диабета обладают гепатотоксичностью. Это отрицательное свойство, которое приводит к нарушению работы печени и болезненным структурным изменениям в ней.
Именно поэтому при подборе постоянного лекарства важно, чтобы эндокринолог учитывал все нюансы и сообщал больному о возможных побочных эффектах и тревожных симптомах. Постоянный контроль сахара и регулярная сдача биохимического анализа крови позволяют вовремя обнаружить начало проблем в работе печени и откорректировать лечение.
Чтоб не допустить развития заболевания печени, а также сахарного диабета, или если произошла манифестация данных болезней, то для компенсирования состояния необходимо провести комплекс мероприятий, направленных на улучшение состояния организма.
Первым делом необходимо обратиться к специалисту. В данном случае это могут быть гастроэнтеролог, эндокринолог, гепатолог.
Они проведут полное обследование больного, что позволит определить направление в лечении в конкретном случае.
Если больной страдает сахарным диабетом первого типа, необходимо назначить диетотерапию, если она неэффективна, необходимо приступить к заместительной терапии. Для этого используются таблетированные или в форме инъекций инсулин-замещающие препараты.
Развитие сахарного диабета второго типа, обычно наблюдается у людей с избыточной массой тела.
В данном случае эффективнее всего будет изменение образа жизни, занятия спортом, направленные на снижение массы тела, а также диетотерапия.
Вне зависимости от типа диабета лечение печени обязательно. На него оказывает влияние и стадия, на которой обнаружено поражение печени.
В начальных стадиях заболевания печени достаточна эффективна своевременная коррекция уровня сахара в крови. Эффективно справляется с нормализацией функции печени и диета.
Для того чтобы защитить клетки печени, необходимо принимать гепатопротекторные препараты. Они хорошо восстанавливают пораженные клетки печени. Среди них – Эссенциале, Гепатофальк, Гепамерц и др. При стеатозе принимается Урсосан.
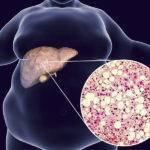
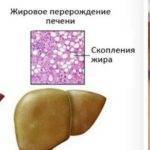
Жировой диабетический гепатоз – серьезнейшее осложнение сахарного диабета, выводящее из строя детоксикационный орган – печень. При этой болезни в гепатоцитах — печеночных клетках накапливается избыточный жир.
В норме в гепатоцитах находятся ферменты, разрушающие токсические вещества. Капельки жира, аккумулируясь в клетках печени, нарушают целостность их мембран.Тогда содержимое гепатоцитов, в том числе ответственные за обезвреживание ядов ферменты, попадают в кровь.
Как сахарная болезнь может стать причиной жирового гепатоза, так и поразившая печень жировая болезнь может привести к развитию сахарного диабета. В первом случае жировой гепатоз называется диабетическим.
Так, у пациентов с сахарным диабетом в тяжелой форме при гормональном дисбалансе – недостатке инсулина и переизбытке глюкагона, расщепление глюкозы замедляется, жиров продуцируется больше. Следствием этих процессов является жировой гепатоз печени.
Современная медицина оперирует бесспорными фактами, доказывающими, что жировая болезнь печени – один из серьезнейших факторов риска развития диабета по типу 2.
Самодиагностика диабетического жирового гепатоза почти невозможна. Ведь из-за отсутствия нервных окончаний печень не болит. Поэтому и симптомы данного осложнения являются общими для большинства заболеваний: вялость, слабость, снижение аппетита. Разрушая стенки печеночных клеток, ферменты, производящие реакции по нейтрализации токсинов, попадают в кровь.
Поэтому одним из методов диагностики жировой болезни печени является биохимический анализ крови. Именно он покажет наличие и уровень ферментов гепатоцитов в крови. Кроме того, находящуюся под ударом жирового поражения печень диабетика обследуют при помощи ультразвукового оборудования или томографа.
Увеличение органа, изменение его цвета – верные симптомы жирового гепатоза. Чтобы исключить цирроз, может быть проведена биопсия печени. Обследование чаще всего назначает эндокринолог или гастроэнтеролог.
На ранних стадиях жировой болезни пораженную печень можно полностью восстановить. Для этого врачи рекомендуют исключить из рациона жирную еду, алкоголь, прописывают эссенциальные фосфолипиды в таблетках. Уже через 3 месяца такого лечения печень больного будет в порядке.
Диабет оказывает воздействие на все системы организма. Сахарный диабет и печень первыми вступают во взаимосвязь, потому как происходит нарушение обменных процессов, непосредственно действующих на орган.
Разные виды диабета имеют различное влияние на печень, один наносит стремительный урон, другой не вызывает осложнений на протяжении десятилетий. Однако нормальное функционирование печени возможно, только при соблюдении медикаментозной терапии, иначе последствия имеют необратимый характер.
Лечить печень при диабете необходимо комплексными методиками. Первоначально врач определяет причины, воздействующие на развитие недуга, и назначает методики, направленные на их устранение. При терапии комбинируют различные методы, к которым относят медикаментозные методики, диета, поддержание сбалансированного суточного режима, применение витаминных комплексов, избавление от излишней массы тела.
Печеночный недуг, независимо от диабетической стадии, требует соблюдение диеты, также контролируются показания сахара в крови. Диета требует строгого ограничения в жирах, исключения легких углеводов, отказа от спиртных напитков. Сахар исключается, вместо него применяются сахарозаменители. Полезными становятся растительные жиры, оливковое масло, в пищу употребляется печенка нежирной птицы.
Эффективное лечение заболеваний эндокринной системы, патологий внутренних органов невозможно без отказа от вредных привычек.
Если развивается сахарный диабет, печень испытает патологические изменения одной из первых. Печень, как известно, является фильтром, через нее проходит вся кровь, в ней разрушается инсулин.
Практически у 95% диабетиков имеются отклонения в работе печени, что лишний раз доказывает тесную связь между гипергликемией и гепатопатологиями.
Отмечаются множественные нарушения метаболизма аминокислот, белка, в процессе липолиза затормаживается инсулин, расщепление жира происходит бесконтрольно, увеличивается количество жирных кислот, и как следствие этого – быстрое развитие воспалительных реакций.
Пациент должен обратиться к доктору для исследований функций печени сразу после подтверждения диагноза сахарный диабет, а также при наличии сопутствующих патологий: атеросклероз сосудов, ишемическая болезнь сердца, артериальная гипертензия, инфаркт миокарда, гипотиреоз, стенокардия.
В таком случае показано проведение лабораторного исследования крови на концентрацию холестерина, липопротеины, билирубин, гликолированный гемоглобин, показатели ЩФ, АСТ, АЛТ.
При условии повышения какого-либо показателя требуется провести более углубленную диагностику организма, это помогает уточнить диагноз и определиться с дальнейшей тактикой лечения. Самолечение в подобных случаях чревато усугублением течения недуга, рядом отрицательных реакций организма.
Доктор в первую очередь принимает меры для ликвидации факторов, которые повлияли на поражение печени. Отталкиваясь от тяжести патологии, особенностей организма пациента, результатов анализов назначают препараты для нормализации состояния.
Сахарный диабет (СД) – серьезная медико-социальная проблема, привлекающая внимание врачей различных специальностей не только в связи с высокой распространенностью и хроническим течением заболевания, но и c большим количеством осложнений со стороны многих органов и систем, в частности желудочно-кишечного тракта (ЖКТ).
Ежегодно количество пациентов с СД во всем мире увеличивается. По данным ВОЗ, к 2025 г. их число достигнет 334 млн человек. Так, в США СД страдает 20,8 млн человек (7% населения), в Украине зарегистрировано более 1 млн больных СД (около 2% всего населения), при этом, согласно эпидемиологическим исследованиям, истинная заболеваемость СД в нашей стране выше в 2-3 раза.
Именно эта патология является шестой в перечне причин смертности и обусловливает 17,2% летальных исходов среди лиц старше 25 лет.Одной из причин смертности, связанной с СД 2 типа, являются заболевания печени. В популяционном исследовании Verona Diabetes Study цирроз печени (ЦП) находится на 4 месте среди причин летальных исходов СД (4,4% от количества смертей).
При этом стандартизированное отношение смертности – относительная частота события по сравнению с частотой в общей популяции – для ЦП составило 2,52 по сравнению с 1,34 для сердечно-сосудистых заболеваний (ССЗ). Если пациент получает инсулинотерапию, данный показатель возрастает до 6,84.
В другом проспективном когортном исследовании частота ЦП как причины летального исхода больных СД составила 12,5%. Согласно последним оценкам, поражения печени – одна из наиболее частых патологий при СД. Криптогенный ЦП, в том числе обусловленный СД, стал третьим ведущим показанием к трансплантации печени в развитых странах.
Развитие СД негативно сказывается на состоянии печени, нарушая обмен белков, аминокислот, жиров и других веществ в гепатоцитах, что, в свою очередь, предрасполагает к развитию хронических заболеваний печени.
В основе патогенеза СД лежат три эндокринных дефекта: нарушение продукции инсулина, ИР и нарушенный ответ печени на инсулин, не приводящий к торможению глюконеогенеза. Уровень глюкозы в крови определяется натощак и после еды. Печень продуцирует глюкозу как за счет распада гликогена (гликогенолиз), так и путем ее синтеза (глюконеогенез).
В норме в состоянии натощак удерживается баланс между продукцией глюкозы печенью и ее утилизацией мышцами. После еды в ответ на повышение уровня глюкозы в крови возрастает концентрация инсулина. В норме инсулин стимулирует образование гликогена в печени и тормозит глюконеогенез и гликогенолиз.
При резистентности печени к действию инсулина происходит переключение процессов метаболизма: усиливается синтез и секреция в кровь глюкозы, начинается распад гликогена, а его образование и накопление в печени угнетается. При ИР в скелетных мышцах нарушаются поступление глюкозы и ее утилизация клеткой.
Поглощение глюкозы инсулинозависимыми тканями осуществляется при участии GLUT-4. С другой стороны, в условиях ИР в кровоток, а именно – в портальную вену, выбрасывается значительное количество неэстерифицированных жирных кислот (НЭЖК). По портальной вене избыток НЭЖК кратчайшим путем поступает в печень, где они должны утилизироваться.
Однако в последние годы в связи с улучшением понимания механизмов формирования и прогрессирования изменений в печени при СД правомочным стал термин «неалкогольная жировая болезнь печени», объединяющий понятия «неалкогольный стеатоз» и «неалкогольный стеатогепатит», имеющие общие признаки с синдромом ИР и отражающие этапы развития патологического процесса.
У пациентов с СД 2 типа наблюдается практически полный спектр заболеваний печени, включающий отклонения печеночных ферментов, неалкогольную жировую болезнь печени (НАЖБП), ЦП, гепатоцеллюлярную карциному (ГЦК), острую печеночную недостаточность. Кроме того, отмечена ассоциация СД 1 и 2 типов с вирусным гепатитом С.
В четырех клинических испытаниях с участием 3701 больного СД 2 типа от 2 до 24% пациентов имели уровни печеночных ферментов, превышающие верхнюю границу нормы (ВГН). При этом у 5% пациентов диагностирована изначальная сопутствующая патология печени.
Углубленное обследование лиц с бессимптомным умеренным повышением АЛТ и АСТ выявило наличие заболевания печени у 98% пациентов. Чаще всего такая клиническая ситуация была обусловлена жировой болезнью печени или хроническим гепатитом.
НАЖБП – одно из самых распространенных хронических заболеваний печени в европейских странах и США, которое предусматривает наличие жировой болезни печени при отсутствии злоупотребления алкоголем в анамнезе (
Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Поджелудочная железа состоит из 2-х частей, находящихся одна внутри другой. Одна из частей, нам более известная, выполняет пищеварительную функцию. Он выделяет различные вещества – ферменты, переваривающие преимущественно жиры и углеводы. Нарушение данной функции поджелудочной железы, связанное с ее воспалением и снижением выработки ферментов, называется панкреатит. Он бывает острый и хронический. Однако в рамках сахарного диабета нас это мало интересует.
Другая часть поджелудочной железы, расположенная в виде так называемых островков Лангерганса, выделяет большое количество регулирующих веществ – гормонов. Часть этих гормонов отвечает за рост и развитие организма и более значима в молодом возрасте. Другая часть гормонов, собственно, отвечает за регулирование уровня глюкозы в организме.
Глюкоза является основным источником энергии в организме, ей питаются все клетки, ткани и органы, в том числе и мозг. Поскольку значение глюкозы в организме чрезвычайно велико, то организм различными способами поддерживает ее постоянное количество в крови. Мы можем определить уровень глюкозы, в норме ее концентрация в крови составляет от 3,5 до 5,5 ммоль/л (данный диапазон может меняться в разных лабораториях в зависимости от используемых ими реактивов).
Таким образом, для нормальной работы в первую очередь мозга и остальных органов в крови должна поддерживаться постоянная концентрация глюкозы. Снижение ее количества называется гипогликемия и может привести к тяжелым осложнениям, вплоть до гипогликемической комы! Повышение количества глюкозы называется гипергликемия и также может привести развитию сахарного диабета, к тяжелым осложнениям со стороны сердца, мозга, сосудов, вплоть до гипергликемической или гиперосмолярной комы!
Уровень глюкозы (сахара) в организме можно сравнить с количеством бензина в машине. Например, когда водитель замечает низкий уровень бензина, на котором работает двигатель, он едет на заправочную станцию и пополняет запас топлива в баке. Точно также и организм, замечая низкий уровень глюкозы, с помощью мозга сообщает нам о том, что необходимо поесть. Водитель заправляет свою машину таким количеством топлива, которое необходимо ему, чтобы доехать до следующей автозаправочной станции или до места назначения. Так же и мозг дает сигнал о насыщении, когда отмечает уровень потребленной пищи, достаточный до следующего перекуса.
Это заболевание развивается, когда мы заправляем свой организм с избытком, таким количеством, которое ему не нужно. Но, если водитель заливает слишком много топлива в машину, то оно выливается из бензобака наружу, создавая опасность возгорания не только автомобиля, но и всей заправочной станции. Напротив, человек, заправляя свой организм избытком высокоэнергетической пищи, создает повышенную нагрузку на печень и поджелудочную железу. Если переедание, главным образом высокоэнергетической пищи, богатой углеводами и жирами, происходит на регулярной основе, в конце концов организм не выдерживает этой нагрузки… Тогда развивается панкреатит, диабет, жировая болезнь печени.
Оказывается все достаточно просто. Наше кровообращение устроено таким образом, что все вещества, переваренные в желудке и кишечнике, всасываются в кишечнике в кровь, которая в дальнейшем поступает частично в печень. И кроме высокой нагрузки на пищеварительную часть поджелудочной железы, ведь она должна переварить весь этот объем пищи, создается высокая нагрузка на печень и регулирующую часть поджелудочной железы.
Печень должна пропустить через себя все жиры из пищи, а они оказывают на нее повреждающее воздействие. Поджелудочная железа, должна куда-то «пристроить» все полученные с пищей углеводы и глюкозу – ведь ее уровень должен быть стабильным. Так организм превращает излишек углеводов в жиры и опять появляется повреждающее действие жиров на печень! А поджелудочная железа истощается, вынужденная вырабатывать все больше и больше гомонов и ферментов. До определенного момента, когда в ней развивается воспаление. И печень, постоянно повреждаясь, до определенного момента не воспаляется.
Когда оба органа повреждены и воспалены, развивается так называемый метаболический синдром. Он сочетает в себе 4 основных компонента: стеатоз печени и стеатогепатит, сахарный диабет или нарушение устойчивости к глюкозе, нарушение обмена жиров в организме, поражение сердца и сосудов.
Все полученные жиры содержат холестерин, триглицериды и различные липопротеиды. Они накапливаются в печени в большом количестве, могут разрушать клетки печени и вызывать воспаление. Если избыток жиров не может полностью нейтрализоваться печенью, он разносится кровотоком к другим органам. Отложение жиров и холестерина на кровеносных сосудах приводит к развитию атеросклероза, в дальнейшем провоцирует развитие ишемической болезни сердца, инфарктов и инсультов. Отложение жиров и холестерина повреждает и поджелудочную железу, нарушая обмен глюкозы и сахара в организме, способствуя тем сама развитию сахарного диабета.
Накопленные в печени жиры подвергаются воздействию свободных радикалов, и начинается их перекисное окисление. В результате образуются измененные активные формы веществ, обладающие еще большим разрушающим действием в отношении печени. Они активируют определенные клетки печени (звездчатые клетки) и нормальная ткань печени начинает замещаться соединительной тканью. Развивается фиброз печени.
Таким образом, вся совокупность изменений, связанных с обменом жиров в организме повреждает печень, приводит к развитию:
— стеатоза (избыточного накопления жиров в печени),
— стеатогепатита (воспалительных изменений печени жировой природы),
— фиброза печени (образования в печени соединительной ткани),
— цирроза печени (нарушения всех функций печени).
Раньше всего нужно начинать бить тревогу тем, у кого уже установлен диагноз. Это может быть один из перечисленных ниже диагнозов: атеросклероз, дислипидемия, ишемическая болезнь сердца, стенокардия, перенесенный инфаркт миокарда, постинфарктный атеросклероз, артериальная гипертензия, гипертоническая болезнь, сахарный диабет, нарушение толерантности к глюкозе, инсулинорезистентность, метаболический синдром, гипотиреоз.
Если у Вас установлен один из перечисленных диагнозов, обратитесь к врачу для проверки и контроля состояния печени, а также назначения лечения.
Если в результате обследования у Вас выявили отклонения одного или нескольких лабораторных показателей в анализе крови, например, повышенный уровень холестерина, триглицеридов, липопротеидов, изменения уровня глюкозы или гликозилированного гемоглобина, а также повышение показателей, характеризующих функцию печени – АСТ, АЛТ, ТТГ, ЩФ, в некоторых случаях Билирубин.
При повышенном уровне одного или нескольких параметров, также обратитесь к врачу для уточнения состояния здоровья, проведения дальнейшей диагностики и назначения лечения.
Если у Вас есть один или несколько симптомов или факторов риска развития заболеваний, Вам также нужно обратиться к врачу для более точной оценки риска, определения необходимости проведения обследования и назначения лечения. Факторами риска развития или симптомами метаболического синдрома являются избыточный вес, большой объем талии, периодическое или постоянное повышение артериального давления, употребление большого количества жирной или жареной пищи, сладкого, мучного, алкоголя.
В любом случае, при наличии заболевания или наличии повышенных показателей в анализах или наличии симптомов и факторов риска, необходима консультация специалиста!
Нужно обратиться сразу к нескольким специалистам – терапевту, кардиологу, эндокринологу и гастроэнтерологу. Если в данной ситуации больше всего интересует состояние печени, можно обратиться к гастроэнтерологу или гепатологу.
Врач определит серьезность нарушений или степень тяжести заболевания, в зависимости от этого при реальной необходимости назначит обследование и подскажет, что именно в этом обследовании будет иметь значение для оценки рисков.
До, после или во время проведения обследования врач может назначить лечение, это будет завесить от выраженности обнаруженных симптомов и нарушений.
Чаще всего для лечения жировой болезни печени в сочетании с сахарным диабетом, то есть при наличии метаболического синдрома используется несколько лекарственных препаратов: для коррекции состояния печени, для снижения уровня холестерина, для восстановления чувствительности организма к глюкозе, для снижения артериального давления, для снижения риска инфарктов и инсультов, и некоторые другие.
Самостоятельно экспериментировать с модификацией лечения или подбором препаратов небезопасно! Обратитесь к врачу для назначения лечения!
Важную роль в лечении занимает снижение избыточного веса, увеличение физической активности, специальная диета с пониженным уровнем холестерина и быстрых углеводов, в зависимости от ситуации, возможно, придется даже считать «хлебные единицы».
Для лечения заболеваний печени существует целая группа препаратов, которые называются гепатопротекторы. За рубежом эта группа препаратов называется цитопротекторы. Эти препараты имеют различную природу и химическую структуры – есть растительные препараты, препараты животного происхождения, синтетические лекарственные средства. Безусловно, свойства этих препаратов различны и используются они преимущественно при разных заболеваниях печени. В тяжелых ситуациях используется сразу несколько медикаментов.
Для лечения жировой болезни печени обычно назначаются препараты урсодезоксихолевой кислоты и эссенциальные фосфолипиды. Эти лекарственные средства уменьшают перекисное окисление жиров, стабилизируют и восстанавливают клетки печени. За счет этого повреждающее действие жиров и свободных радикалов уменьшается, также уменьшаются и воспалительные изменения в печени, процессы образования соединительной ткани, как следствие замедляется развитие фиброза и цирроза печени.
Препараты урсодезоксихолевой кислоты (Урсосан) оказывают в большей степени стабилизирующее действие на клеточные мембраны, препятствуя тем самым разрушению печеночных клеток и развитию воспаления в печени. Урсосан также обладает желчегонным действием и увеличивает выделение холестерина вместе с желчью. Именно поэтому предпочтительное его использование при метаболическом синдроме. Кроме этого, Урсосан стабилизирует желчевыводящие пути, общие у желчного пузыря и поджелудочной железы, оказывая на эти органы благоприятное воздействие, что особенно важно при панкреатитах.
Жировая болезнь печени, сочетающаяся с нарушением обмена сахара и глюкозы, требует использования в лечении дополнительных медикаментозных препаратов.
В данной статье приведена ограниченная информация о методах и способах лечения болезней печени. Благоразумие требует обращения к врачу для подбора правильной схемы лечения!