Трофические язвы конечностей встречаются очень часто. Данная патология не считается самостоятельной болезнью и является следствием каких-либо серьезных проблем в организме. Естественно, стоит разобраться с причинами появления этой хвори, а также научиться лечить ее.
- сердечная недостаточность, заболевания сосудов;
- проблемы с кровотоком, особенно в конечностях;
- сахарный диабет;
- хронические дерматиты, которые плохо залечиваются либо перешли в сильно запущенную форму;
- обморожения и ожоги;
- атеросклероз;
- воспалительные процессы в лимфатической системе;
- какие-либо инфекционные или системные заболевания.
Трофическая язва, фото которой вы можете наблюдать в статье, имеет стандартное проявление. То есть характеризуется патология повреждением целостности кожи, а также слизистой оболочки. Язва может быть достаточно глубокой и обширной, что усложняет ее заживление. Характерным для такой патологии является возникновение рецидивов и трудное длительное лечение.
Самостоятельно рана практически не заживает и может прогрессировать, поэтому вмешательство врачей в этом случае обязательно. Трофическая язва, фото которой вы уже видели, может иметь овальную или округлую форму и неровные края. Кожа в области поражения уплотняется. Часто рана начинает гноиться. При этом пациент может чувствовать боль.
Кроме того, заболевание может иметь и такие симптомы:
- судороги мышц в ночное время;
- зуд и жжение в области раны;
- появление пятен красного или бордового цвета.
Если у вас обнаружены трофические язвы, лечение в домашних условиях следует начинать только после того, как будет определен их тип. Классифицировать заболевание можно так.
- Раны, обусловленные недостаточностью крупных кровеносных сосудов.
- Язвы, вызванные нарушениями оттока лимфы.
- Повреждения, которые появились вследствие травм.
- Нейротрофические язвы.
- Раны, причиной которых стали системные патологии организма.
- Язвы, обусловленные инфекционными или паразитными кожными заболеваниями.
- Повреждения, причиной которых стали дерматологические новообразования.
- Смешанные язвы, а также такие раны, происхождение которых трудно определить.
Если вы знаете, что у вас трофические язвы, лечение в домашних условиях нужно производить только после подтверждения диагноза специалистом. В принципе, определить данное заболевание не составляет труда, так как характерная симптоматика помогает сделать неоднозначные выводы. Однако узнать причины появления ран без тщательного обследования нельзя.
Среди стандартных способов установления точного диагноза есть мазок, сделанный с поверхности раны, анализы крови. Естественно, необходимы консультации невропатолога, кардиолога и специалиста, занимающегося сосудами. Важным шагом в процессе определения патологии является установка локализации ран, их внешнего вида.
Практически никаких технических средств для проведения обследования не требуется.
Трофические язвы при диабете, лечение которых требует особого подхода, а также раны, возникшие вследствие других причин, могут давать определенные неприятные последствия. Осложнения в некоторых случаях вылечить сложнее, чем саму патологию. Среди них можно выделить такие состояния, как:
- экзема, дерматит, рожа, а также различные инфекционные заболевания кожи;
- тромбофлебит;
- постоянные обильные кровотечения;
- столбняк;
- заражение мелкими личинками насекомых, которые продолжают усугублять состояние больного.
Естественно, доктор может назначить разные средства лечения трофических язв. Однако делает он это только после тщательного обследования. Самолечением в этом случае заниматься не стоит, так как можно довести ситуацию до онкологической патологии кожи.
Итак, схема лечения предусматривает ежедневные повязки с цинком, который не только дезинфицирует рану, но и способствует ее заживлению. Обязательно больному назначаются лекарства, которые улучшают кровоток. В случае инфицирования язв применяются антибиотики. Для промывания язв применяются такие препараты, как «Мирамистин», «Йодопирон», «Лавасепт». Заживлению способствует средство «Стрептоцид».
Если у вас трофическая язва, лечение (мазь не рекомендуется врачами, так как она мешает ране заживать) может предусматривать хирургические методы устранения проблемы. Операция требуется, если к заболеванию привели патологии сосудов.
Учтите, что вам также придется правильно питаться и принимать поливитаминные комплексы.
Если у вас трофическая язва, народные средства могут быть очень эффективными для ее устранения. Вам помогут несколько рецептов.
- Повязки с использованием лука, ивовой коры и ноготков. Все сырье надо тщательно измельчить до состояния каши. Далее все ингредиенты следует смешать и залить кипятком. Средство должно настояться до утра в тепле. После этого в смесь надо добавить две большие ложки меда. Использовать средство надо так: марлю смочить в приготовленной жидкости и приложить к ране. Применять вещество следует до полного выздоровления. После использования средства лучше обрабатывать рану маслом облепихи.
- Для дезинфекции язвы можно использовать сок алоэ. Естественно, растение должно быть немолодым.
- Хорошо помогает березовый деготь. Перед его нанесением следует промыть пораженное место водкой. Далее вещество наносится на марлю и прикладывается к язве. Менять повязку нужно каждые 2-3 дня. Проводить лечение следует до полного выздоровления.
- Домашний творог тоже помогает избавиться от ран. Готовить его надо самостоятельно. Сыворотка, которая остается после приготовления, применяется для промывания язвы. Далее к ней прикладывается творог, накрывается пергаментной бумагой и бинтуется. Компресс следует снять через час, после чего обработать пораженное место любым антисептиком.
Если у вас диагностированы трофические язвы, лечение в домашних условиях поможет ускорить выздоровление. Однако вы должны также исправить свой рацион питания. Прежде всего исключите из него алкоголь, газированные напитки, жареное мясо, продукты из заведений быстрого питания. Старайтесь кушать овощи и фрукты, богатые клетчаткой, витамином D, E и кальцием.
Физиотерапевтические методы тоже дают хороший эффект. Например, лечебная физкультура помогает укрепить мышцы и сосуды. В большинстве случаев пациенту рекомендуется носить компрессионное белье, избегать переохлаждений. При первых же симптомах варикозного расширения вен старайтесь обратиться к доктору. Своевременное лечение таких патологий поможет избежать появления язв.
Не допустить представленное заболевание – это лучше, чем потом заниматься его лечением. Поэтому старайтесь приложить все усилия, чтобы раны не развивались. Ведите правильный образ жизни: занимайтесь посильным физическим трудом, много гуляйте, подолгу не сидите на одном месте. Вовремя лечите все воспалительные и инфекционные процессы, особенно если они связаны с сердцем и сосудами.
Периодически носите компрессионное белье, особенно если у вас варикозное расширение вен. Если у вас случился ожог или обморожение, то обязательно лечите его. Не допускайте ухудшения ситуации. Если же язва появилась, немедленно обращайтесь к доктору. В противном случае лечение может затянуться на месяцы, а то и годы.
Не советуем вам заниматься самостоятельной постановкой диагноза и устранением проблемы. Это может привести к ухудшению положения. Вот и все особенности борьбы с трофическими язвами. Наберитесь терпения и будьте здоровы!
При проявлении язвы на ногах при сахарном диабете каждого третьего больного ожидает ампутация. При знании особенностей течения болезни этого можно избежать.
Сахарный диабет – тяжелое заболевание, значительно осложняющее жизнь больного человека. Нарушение обмена веществ, вызываемое этим заболеванием, делает организм человека чрезвычайно уязвимым перед многими болезнями. Трофические язвы, поражающие стопы и нижнюю треть голени манифестируют о глубоко зашедших изменениях в сосудах и снижении чувствительности нервных окончаний в ногах больного.
К ним относят поражения кожных покровов или слизистых оболочек тела человека, не проявляющие тенденции к заживлению на протяжении 60 и более дней (или постоянно рецидивирующие). Трофические язвы не возникают самостоятельно, как отдельное заболевание, их возникновение провоцируется основным заболеванием. Их насчитывают более 300.
Медицине известен только общая схема возникновения язвы, точный механизм формирования патологии неизвестен, но к общим причинам поражения относят:
- нарушения кровотока;
- патологические изменения тканей в связи с плохим снабжением кислородом и питательными веществами;
- застой крови в сети венозных сосудов в ногах;
- нарушение тока крови в артериальных сосудах;
- патологии обменных процессов;
- инфицирование травм и поражений кожных покровов.
Чаще всего поражаются ноги, язвы на теле, руках и голове встречаются редко и часто не связаны с сосудистыми нарушениями.
Наиболее часто диагностируются:
- венозная(варикозная);
- артериальная;
- нейротрофическая язвы;
- смешанные, на появление которых повлияло несколько факторов.
Лечение трофических язв – тяжелый и длительный процесс, это – одно из самых сложных проявлений в хирургии (название направления – флебология). Приоритетным направлением при терапии таких ран является лечение основного заболевания.
Почему сахарный диабет является болезнью, которая входит в ведущую тройку патологий, наиболее часто провоцирующих нарушение кровотока и появление язв на ногах?
Сахарный диабет вызывает в организме больного глубокие изменения, которые проявляются:
- постоянным чувством жажды и ощущения пересыхания слизистых;
- заметного увеличения отделяемой урины;
- резкие изменения веса (снижение или увеличение);
- постоянное пересыхание кожи, сильный зуд;
- появление микротрещин на коже и гнойников из-за присоединения инфекции;
- постоянная слабость, повышенная утомляемость, обильное потоотделение;
- трудностью в заживлении ран и гнойников.
На более поздних стадиях к этим симптомам присоединяются:
- сосудистые нарушения, нарушения кровотока в мелких сосудах;
- резкое снижение остроты зрения;
- постоянные головные боли;
- нарушение питания мелких нервов конечностей и нарушение чувствительности стоп и голеней;
- изменения в походке из-за нечувствительности стоп и появление кожных поражений на стопах;
- боли в сердце;
- печеночная недостаточность;
- гипертензия;
- отеки;
- появление длительно не заживающих трофических язв при сахарном диабете.
Какие причины приводят к возникновению сахарного диабета, медицине точно не известно. Известны группы риска и факторы, с достаточной высокой достоверностью провоцирующие диабет.
- генетическую предрасположенность;
- нервные стрессы;
- возраст;
- болезни поджелудочной железы;
- инфекционные поражения, особенно вирусные (гепатит, краснуха, ветрянка, грипп);
- лишний вес;
Совокупность патологий, которые вызывает болезнь, делает лечение трофической язвы при сахарном диабете чрезвычайно тяжелым, прогноз излечения – не всегда утешительным (ампутацией заканчивается треть случаев патологии). Язвы гораздо легче и эффективней предупредить; поэтому нельзя переоценить профилактику возникновения кожных поражений при этой болезни.
Больше всего подвержены возникновению их больные, страдающие вторым типом болезни. Факторами, при которых формируются кожные раны при диабете, являются:
- перепады уровня сахара в крови;
- поражение мелких сосудов и нервных окончаний;
- отсутствующая или неправильная обработка ран, порезов, мозолей, которые возникают из-за нечувствительности стоп и нижней части ног.
Из-за развивающейся нечувствительности тканей больной несвоевременно обращает внимание на появляющиеся ранки (инфицируются микротрещины) и порезы. Особенностью болезни является плохая заживляемость ранок и травм из-за постоянного кислородного голодания тканей, избытка сахара в крови и множественных обменных нарушений.
Из-за нарушений трофические язвы возникают двух видов:
- Нейропатические, или диабетическая стопа;
- Нейроишемическая, имеющая смешанный характер (добавляется венозная недостаточность).
Диабетическая язва на голени появляется не сразу, она формируется в несколько стадий. При нейроишемической ране, которая проявляется на голени больного это проявляется так:
- Нога отекает, больной жалуется на тяжесть в икрах и голенях.
- Начинают появляться судороги по ночам.
- Голени и ступни начинают чесаться, ощущается жжение.
- На коже начинает проявляться венозный рисунок, постепенно местами сливаясь в багрово-синие пятна.
- На месте пигментированной зоны появляется зона с более плотной, возвышенной поверхностью, более глянцевой.
- Со временем зона поражения разрастается, на пораженном участке начинают проявляться капли влаги (просочившейся лимфы).
- В центре пятна появляются беловатые хлопья кожи.
- Если не будут приняты меры для лечения, на месте отслоившейся кожи начнет формироваться язва.
- Постепенно рана будет углубляться и расширяться, достигая слоя мышц, затем связок и надкостницы
- По мере углубления кожного поражения нарастает боль от поражения.
- Из раны течет сукровица, затем мутная жидкость и гной с присоединением неприятного запаха.
- После присоединения инфекции рана все больше инфицируется, вокруг нее проявляется красный воспаленный валик. Рана может поражаться и грибковой инфекцией, что крайне усложняет ее течение.
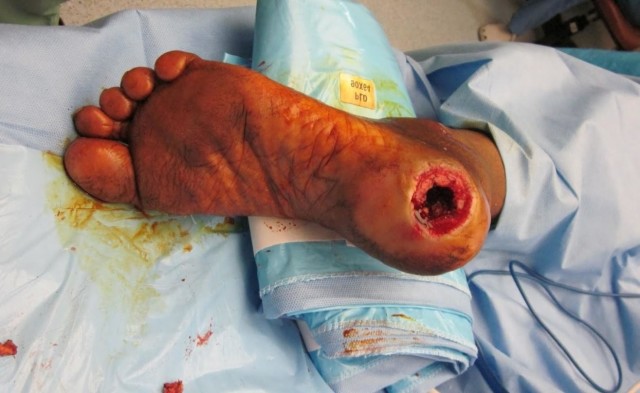
Сформированная трофическая язва на ноге при сахарном диабете смешанной нейропатическо-ишемической природы округлая или овальная, размерами от 20 до 100 мм., развиваются до высоты трети голени, часто на передней или боковой поверхности. Края неровные, рана заполнена гнойным содержимым.
В отличие от смешанной язвы голени, поражение ступней при диабете носит настолько специфический характер, что имеет название диабетической стопы.
Болячки возникают на костных выступах, и формируются в связи с нарушением походки и изменением формы стопы – из-за нечувствительности больной непривычно ставит ногу. Другими причинами возникновения могут быть микротравмы, царапины, потертости, переохлаждение, ожоги.
Симптомы развития диабетической стопы проявляются так:
- диабет приводит к формированию нечувствительности нижней части ног;
- больной жалуется на боли в ногах;
- на месте костных выступов формируются ранки – обычно это пальцы, пятки, большой палец;
- ранка начинается с небольшого поражения и разрастается в глубину, вокруг нее формируется кожный мозольный валик;
- язва склонна к разрастанию и инфицированию, быстро приводит к омертвению тканей и гангрене.
При диабетической стопе кожа в зоне поражения теплая, больной жалуется на отсутствие чувствительности. В язве нет текущей жидкости или гнойного отделяемого, дно сухое, черного или серого цвета. Очень часто сопровождаются инфицированием или грибковым поражением.
Язвы на руках при сахарном диабете, теле или голове появляются редко, вызываются травматическими повреждениями (ожогом, обморожением, укусом животного) в связи с плохим заживлением повреждений.
В своем развитии язва на ноге при сахарном диабете фото проходит несколько стадий. Согласно принятой при лечении ран схеме различают раны по цвету:
Каждый цвет раны определяет стадии процесса заживления и определяет лечение диабетических язв:
- первая стадия раны (черного или желтого цвета) Черная рана указывает на омертвение тканей и кислородное голодание, желтая – на влажный некроз.
- вторая стадия соответствует красной ране, которая указывает на очищение раны от некрозных масс и переход ее в стадию заживления.
- третья стадия – белая рана, при которой проходит процесс заживления и формирование рубца.
Собственно, язва проходит три стадии формирования:
- Первая стадия – поражение, сформированная на поверхности кожи;
- Вторая стадия – рана проникла в подкожные слои;
- Третья стадия – рана проникла к мышцам, связкам и костям, они просматриваются в открытой ране.
Если диагностируется трофическая язва на ноге при сахарном диабете лечение имеет целью избежание ампутации пальцев и конечностей, пораженных язвами, профилактику их возникновения.
Первым шагом в диагностике является определение степени нарушения кровоснабжения тканей и нервной чувствительности.
Для этого применяют следующие методы обследования:
- выслушивание больного, сбор анамнеза;
- проводится общий анализ крови, биохимический анализ крови и определение уровня сахара в крови;
- тщательный осмотр и прощупывание пальцев, ступни, голени, определение пульсации;
- определяется уровень чувствительности на тепло, боль, касание с помощью специального оборудования;
- определение уровня поражения кожных покровов;
- бактериологическое исследование гнойного отделяемого из раны с определением инфекционного агента и его чувствительности к антибиотику;
- изучение уровня сворачивания крови;
- рентген нижней конечности и стопы при диагностировании язвы, отека, покраснения конечности.
Выслушивание жалоб больного должно быть подробным, с полным перечнем жалоб. Осмотр конечности должен быть подробным, изучается вся поверхность стопы, подошвы, промежутки между пальцами, наличие деформаций стопы. Так же тщательно осматривается голень.
С помощью аппаратных методов исследуется:
- давление в ноге, определяется уровень чувствительности тканей;
- сканируются артерии для определения поражения;
- установление насыщения тканей кислородом (оксиметрия);
- изучение сосудов с помощью контрастного рентгена;
- проведения КТ и магнитной томографии конечности для определения изменений в тканях стопы;
- дополнительно изучается уровень изменения сосудов глазного дна;
- изучается глубина раны, состояние тканей вокруг нее, образец для исследования берется непосредственно с раны.
При осмотре врач должен диагностировать и отделить диабетическую язву от похожих поражений при некоторых других заболеваниях. После осмотра врачом избирается методика, как лечить трофическую язву при сахарном диабете.
- Проводится стабилизация и лечение основного заболевания – сахарного диабета путем назначения противодиабетических препаратов, поддерживающего лечения, общеукрепляющей терапии – цель – стабилизация и уменьшения уровня сахара в крови;
- Принятие мер для разгрузки больной ноги – ортопедическая обувь, применение специального сапожка;
- Местное лечение язвы с использованием симптоматических средств и современных повязок;
- Применение антибиотиков согласно данным бактериологического анализа;
- Стабилизация и улучшение кислородного снабжения тканей;
- Применение оперативного лечения согласно течению заболевания – удаление некротических образований в ране, иссечение отмерших тканей, применение пластики для закрытия раны собственным кожным лоскутом.
Своевременная и правильная диагностика и оперативно начатое лечение язв при сахарном диабете – единственный способ избежать потери ноги. При адекватной терапии лечение в домашних условиях при диабете займет до 4 месяцев. При тяжелых осложненных поражениях на ноге лечение в клинике необходимо в течении 50-60 дней.
Артериальные показатели исследуются с помощью изучения пульса, ультразвукового исследования (допплерографии), магнитно-резонансной ангиографии.
Важным в заживлении раны является разгрузка конечности в связи с ненормальным распределением давления на стопу. На этот момент дополнительно обращают внимание при профилактике возникновения язв.
Для разгрузки конечности применяют специальные ортопедические стельки,протезов стопы при отсутствии части пальцев или стопы. Для каждого больного эти приспособления должны изготовляться индивидуально.
При необходимости больному назначают постельный режим на период лечения, передвижение в кресле-коляске.
Возможна хирургическая коррекция стопы – удаление большого пальца при сохранении стопы и части кости для коррекции нагрузки. Для разгрузки при неосложненных язвах используют специальные сапожки их синтетических материалов. Сапожок – прочная конструкция, которая сохраняет подвижность пациента, накладывается так, что снимается нагрузка с пальцевой части стопы. Для перевязки и ухода за раной в конструкции формируется окно, ограничивающее контакт и повреждение раневой поверхности.
Сапожок можно снимать и пользоваться только при необходимости передвижения. При осложненной язве, отеке или изменении конечности такую повязку накладывать нельзя.
Как лечить трофические язвы в их тяжелых формах, если наблюдаются сильное инфицирование, заражение, гангрена? Для этого применяется только исключительно стационарное лечение с хирургическим очищением ран.
Если раны небольшие, то больного лечат в домашних условиях с приемом антибиотиков в форме таблеток. При поражении желудочно-кишечного тракта препараты вводят внутривенно.
Длительность лечения антибиотиками зависит исключительно от данных бактериологического анализа и может длиться до 3-4 месяцев (Пентоксифиллин, Гентамицин, Клиндамицин, Триметоприм, Ципрофлоксацин).
При сухой закрытой ране используются специальные мази. Наиболее распространенными препаратами являются Мирамистин, Фузидин, Флуконазол, Гексикон. Процессы заживления ускоряют с помощью Эбермина, Актовегина, Сульфаргина. Для промывания раны используют Хлоргексин или физраствор. Для устранения болевого синдрома врач индивидуально подбирает обезболивающее средство – Цефекон, Ибупрофен, Пармидин.
Перевязка трофической язвы выполняется квалифицированной медицинской сестрой в условиях оборудованного кабинета или гнойной перевязочной. После стабилизации состояния больного врачом удаляются отмершие ткани, гной, сгустки крови, грязь, выполняется очищение краев раны от ороговевшей кожи. Если рана гнойная и мокнущая – перевязку делают раз в сутки. Если гнойных масс много и повязка быстро загрязняется – по мере возможности, но не реже, чем 3 раза в день.
Для больных сахарным диабетом с очень высоким риском усложнения течения трофической язвы чрезвычайно важна правильная повязка, которая:
- оберегает рану от попадания инфекции;
- купирует развитие инфекции в зоне повязки;
- сохраняет влажное состояние раневой поверхности, которое нужно для заживления;
- впитывает гнойное отделяемое из раны, не пересушивая и не травмируя ее;
- позволять ране «дышать»;
- легко и быстро удаляться.
Поддержание влаги в ране необходимо для создание естественного фона для заживления – так она быстрее очищается, рубец, который затем формируется, небольшой, но прочный.
Для перевязки ран применяются специальные стерильные салфетки – Активтекс с дополнительной маркировкой Ф и ХФ, которые указывают на тип обеззараживающего средства, которое содержит салфетка. Можно применять салфетки Колетекс, Мультиферм, Цетувит, губку Метуракол.
При сложных язвах смешанного происхождения наилучшим способом считается хирургическое лечение, при котором удаляются все нежизнеспособные ткани.
Дополнительно для ускорения заживления язв используют:
- ультрафиолетовое облучение;
- кислородное насыщение (гипербарическую оксигенацию);
- лазерную и магнитную терапии;
- лечение ультразвуком.
Для ишемических язв показано использование лечебной физкультуры, при диабетической стопе это опасно.
Для обработки и лечения трофических язв используются мази, но на рану они не наносятся. После промывания обеззараживающим раствором мазь наносят на салфетку и накрывают ее. Наиболее часто используют:
- Аргосульфан с включением ионов серебра;
- Ируксол, содержащий белок коллагеназу;
- Эбермин, восстанавливающий структуру кожи и содержащий серебро;
- Левомеколь, обладающий сильным противомикробным действием.
Мазь, которую можно приготовить самостоятельно:
- В металлическую эмалированную кружку наливают столовую ложку свежего нерафинированного подсолнечного масла;
- Нагревают на водяной бане двадцать минут;
- Вливают столовую ложку аптечного рыбьего жира;
- Нагревают 20 минут;
- Растереть в порошок в ступке 25 таблеток стрептоцида;
- Высыпать в кружку и нагревать полчаса;
- Убрать кружку в холодильник;
- Обрабатывать рану мазью и бинтовать ежедневно;
- Заживление должно начаться через месяц;
Для приготовления смешивают 100 грамм темно-коричневого хозяйственного мыла, столько же воды из родника, столько же натертого на крупной терке репчатого лука, свежего пшена, старого пожелтевшего свиного сала. Растертую в однородную консистенцию массу наносят на рану и держат, сколько могут терпеть боль. Делают процедуру утром и вечером.
Мазь из тополиных почек готовится из размолотых в порошок осиновых (5 чайных ложек) и тополиных (6 таких же ложек), 15 чайных ложек теплого домашнего сливочного масла и 4 ложек ржаной муки. Смесью каждый день обрабатывать рану компрессом из приготовленной смеси на несколько часов. Затем язву промыть и забинтовать.
Диабетические язвы на нижних конечностях намного легче предотвратить, обучив больного, чем долго и безуспешно лечить. Больному нельзя:
- подстригать ногти острыми ножницами, особенно при плохом зрении или сильной нечувствительности, лучше их обрабатывать пилкой;
- слишком коротко стричь ногти и обрезать уголки;
- использовать грелки, электрогрелки и горячие ванны для ног для согревания – нечувствительность приведет к ожогу. Вода для мытья ног должна быть температуры тела, держать ноги в воде можно 10-15 минут;
- ходить босиком дома и на улице, пляже – на ногах всегда должна быть удобная
обувь; - загорать на жарком солнце – возможно появление ожогов;
- покупать узкую, тесную, неудобную обувь, открытую обувь с ремешками;
- использовать косметические средства для снятия мозолей;
- носить носки со слишком тесной резинкой.
- регулярно осматривать стопу, голень и все пальцы по очереди, промежутки между ними;
- регулярно жирным кремом смазывать выступающие костные участки на
стопах; - для ухода за ногами использовать пемзу и пилку;
- после мытья ног нужно промокнуть всю влагу с ног сухим мягким полотенцем,
обязательно – промежутки между пальцами; - холодные ноги согревать теплыми толстыми носками без резинок;
- осматривать и ощупывать обувь, определяя наличие камешков, посторонних предметов, заломы стельки.
При обнаружении ранки, царапины, опрелости обработать ее Мирамистином, Хлоргексилином, наложить стерильный пластырь. Чтобы вылечить такие поражения, не используют жирные мази. Если ранка не заживает, обращаются к врачу через 2-3 дня.
Сахарный диабет – серьезное заболевание, вызывающие пагубные изменения в организме человека. У больного возникает необходимость постоянно контролировать количество сахара в составе крови. При прогрессировании заболевания развиваются опасные для жизни осложнения. Этот негативный процесс наблюдается вследствие повреждения тканей, из которых состоят сосудистые стенки. Диабетическая язва – частое осложнение заболевания. Данное состояние иногда провоцирует катастрофические последствия без врачебного вмешательства. Лечение трофической язвы при сахарном диабете должно проходить комплексно и под тщательным контролем.
Трофические язвы при сахарном диабете возникают вследствие поражения стенок капилляров. Этот негативный процесс происходит в результате следующих причин:
- нарушается обмен веществ в организме, что негативно влияет на все органы и системы;
- наблюдается недостаток кислорода на определенных частях тела. Чаще всего в нижних конечностях (на ступнях в частности);
- негативное влияние токсических веществ, которые накапливаются в результате нарушения углеводистого обмена.
Через год после декомпенсированной формы диабета клинические проявления трофических язв возникают у половины пациентов
Трофические язвы при диабете возникают на нижних конечностях. Такому негативному явлению способствует образование натоптышей, травмирование кожного покрова.
Образовавшиеся повреждения небольшого размера со временем увеличиваются, приводят к развитию повреждений тканей на нижних конечностях.
Данная проблема характеризуется следующими симптомами:
- даже при небольших ранах наблюдаются выраженные болевые ощущения. Дискомфорт значительно усиливается в ночное время;
- если трофическая язва при сахарном диабете имеет полинейропатический характер, наблюдается полное отсутствие боли. Образовавшаяся язва на коже не вызывает никакого дискомфорта. Человек не жалуется на боль, которая должна присутствовать при обычных условиях;
- без внешнего вмешательства повреждения на ногах при сахарном диабете не заживают. С каждым днем наблюдается ухудшение состояния человека.
При сахарном диабете лечение трофических новообразований происходит с учетом степени развития негативного процесса, наличия сопутствующих заболеваний (варикоза, тромбофлебита). Врач проводит комплексное обследование человека, чтобы определить состояние его сосудов, берет анализы для выявления патологий разного типа. Только после выявления всех проблем приступают к выбору методики лечения нижних конечностей при сахарном диабете. Врач может назначать прием определенных медикаментозных средств, местную обработку кожи. Часто применяются физиотерапевтические процедуры, производящие положительное воздействие на состояние эпидермиса при наличии язв на нижних конечностях.
Трофическая язва является поражением кожи, а также подлежащих тканей
При наличии серьезных изменений используется хирургическое вмешательство, позволяющее устранить дефектные участки с признаками некроза тканей. В результате заживление происходит быстрее с дополнительным применением специальных препаратов.
При лечении повреждений кожного покрова ног при сахарном диабете больным назначается покой и отдых. При ограничении двигательной активности, при снижении нагрузки на проблемные участки заживление ран происходит быстрее. Важно придерживаться принципов рационального питания, включив в рацион продукты, которые богаты на белок, витамины, минеральные вещества, но не противопоказаны при диабете.
Как лечить трофические язвы при сахарном диабетическом синдроме, если они только появились? Врачи проводят тщательный контроль уровня глюкозы, назначают препараты, позволяющие снизить его уровень. Непосредственное лечение диабетической стопы и трофических язв направлено на остановку прогрессирования заболевания и включает следующие этапы:
- назначается курс из препаратов в виде инъекций, укрепляющих сосуды;
- применение средств, положительно воздействующих на питание пораженных тканей;
- антисептическая обработка повреждений эпидермиса на ноге. Края раны, участки кожного покрова вблизи обрабатываются антисептическими растворами. Часто применяется йод, бриллиантовый зеленый, медицинский спирт. Участок, где локализуется рана, регулярно промывают водными антисептиками. К ним относят фурацилин, перекись водорода и другие;
У больного при сахарном диабете второго типа может возникнуть трофическая язва как одно из осложнений
- нанесение ранозаживляющих средств. Мази при трофических язвах при сахарном диабете производят положительный эффект путем стимуляции клеточного деления, ускорения образования коллагена кожного покрова. Рекомендуется использовать препараты в виде гелеобразного вещества, что позволяет предотвратить образование воздухонепроницаемой пленки, что негативно влияет на процесс выздоровления. Перевязки с нанесением мазей следует проводить 1-2 раза в сутки с соблюдением мер предосторожности, чтобы исключить инфицирование.
Если применено правильное лечение трофических язв сразу после их появления, через некоторое время наблюдается значительное облегчение состояния больного. Устраняется дискомфорт, болевые ощущения. Рана больше не увеличивается. Ее поверхность приобретает розовый цвет, а характерный налет исчезает.
Когда достигнуто данное состояние, следует тщательно очищать поверхность кожи. Края раны следует обрабатывать антисептиками (настойка календулы, салициловый спирт). Открытые участки эпидермиса очищают перекисью водорода. После каждой процедуры рекомендуется делать ванночки с применением перманганата калия. Также следует дополнительно использовать мази при трофических язвах при сахарном диабете.
Если на протяжении любого этапа терапии вокруг раны возникает покраснение, повышается температура тела, появляется слабость, боль в нижних конечностях, необходимо начать прием антибиотиков. Такие симптомы указывают на наличие бактериальной инфекции, которая значительно ухудшает состояние больного. Если дефект не начинает затягиваться, значит, необходимо оперативное вмешательство для удаления проблемных участков эпидермиса.
Чаще всего трофическую язву провоцирует изменение углеводного типа обмена веществ
Как лечить трофические язвы при сахарном диабете, если они уже начали затягиваться? На этом этапе рекомендуется использовать:
- мази, ускоряющие регенерацию эпидермиса. Применяемые препараты способствуют достаточному питанию тканей, на фоне чего наблюдается регенерация клеток кожного покрова. Повязки с заживляющими мазями делают один раз в сутки;
- физиотерапевтические методы. Применение специальных приборов, производящих определенное воздействие на поврежденные ткани, ускоряют период восстановления. К таким относят ударно-волновые процедуры, озоновую терапию, лазерное облучение и другие. Имеет много положительных отзывов гирудотерапия, подразумевающая применение пиявок;
- профилактические методики. Позволяют предотвратить повторные вспышки заболевания.
Трофические язвы при сахарном диабете эффективно устраняются следующими средствами:
- «Делаксин». Представляет собой препарат на основе синтетического танина – вяжущего вещества. Препарат выпускается в виде крема или порошка, обладает противозудным, подсушивающим действием, ускоряется регенерация поврежденных тканей. После нанесения на кожу «Делаксина» устраняется воспалительный процесс, уничтожается патогенная микрофлора;
Местная терапия очищает язвы. Для этого используют антисептические растворы и мази
- «Фузикутан». Содержится в составе фузидовая кислота, относящаяся к группе антибиотиков. Данный препарат производит выраженный антибактериальный эффект. «Фузикутан» используется при инфицировании ран, при наличии струпьев;
- «Вульностимулин». Применяется для открытых ран (в том числе инфицированных). Содержит в составе натуральные ингредиенты – масло кориандра и лаванды, экстракт из зародышей пшеницы. «Вульностимулин» оказывает противовоспалительное действие, ускоряет заживление ран;
- «Солкосерил». После нанесения на кожный покров стимулирует обменные процессы, способствует заживлению образовавшихся повреждений на кожном покрове;
- «Альгофин». Обладает выраженным антибактериальным действием. Содержит в составе натуральные компоненты – хлорофилл, соли кислот, каротиноиды.
Лечение народными средствами подразумевает использование:
- мази на основе осиновых и почек тополя. Их используют в равном количестве, высушивают, измельчают в порошок. В полученную смесь добавляют размягченное сливочное масло. Его объем равен количеству сухих ингредиентов. Также в мазь добавляют ржаную муку, чтобы добиться приятной консистенции. Лечебным средством смазывают пораженные участки, накладывают повязку и держат 4 часа;
Сахарный диабет — лидер по количеству осложнений, возникающих в процессе течения болезни.
Из-за постоянно повышенного уровня глюкозы у больного ухудшается зрение, утрачивают эластичность сосуды и сердечная мышца, ухудшают свою работу почки и надпочечники.
Не последнее место в этом списке занимают трофические язвы, появляющиеся на поверхности голени и стопы из-за ухудшения кровообращения. Такое нарушение не только тяжело поддается лечению, но и доставляет больному массу неудобств.
Поэтому диабетикам крайне важно не допускать появления подобных ситуаций. А если язвы все же появились, требуется немедленное принятие мер, направленных на лечение осложнения. О том, как именно можно бороться с диабетическими язвами, читайте ниже.
В основу лечения трофических язв положена постоянная коррекция уровня глюкозы в крови и продолжение интенсивного лечения сахарного диабета.
Также важным является своевременное обращение к специалистам за квалифицированной помощью: чем раньше нанесен визит доктору, тем выше вероятность полного избавления от осложнения.
Чтобы добиться выздоровления, пораженную ногу по максимуму освобождают от нагрузки. На начальных этапах возможно излечение благодаря постоянной промывке раны антибактериальными составами и регулярной смене повязки.
В более запущенных случаях может потребоваться прием антибиотических препаратов, которые назначает врач. В самых тяжелых случаях проводится хирургическая чистка язвы или шунтирование. Если хирургическое вмешательство не дает желаемого эффекта, возможно проведение ампутации.
Местная терапия носит комплексный характер и включает следующие мероприятия:
- промывание ран лекарственными растворами. Правильная организация местного лечения предусматривает регулярную промывку пораженного места 3% раствором перекиси и противомикробными составами (раствор Мирамистина, Хлоргексидина или спрей Ацербин), а также наложение стерильной повязки, обладающей лечебными свойствами. В зависимости от типа раны обработка с последующим наложением повязки может производиться 1 раз в 2-4 дня или ежедневно. Такие действия позволят сократить количество болезнетворных микробов;
- использование повязок. Для ускорения процесса заживления рекомендуется применять не обычные бинты или марлевые отрезы, а повязки из современных материалов, которые не прилипают к ране. Тип материала, из которого изготовлена повязка, должен выбирать лечащий врач;
- некрэктомия с иссечением натоптышей. Отмершие ткани и натоптыши довольно часто сопровождают появление язвенных образований. Мертвые участки кожи являются идеальной средой для размножения бактерий. Поэтому, помимо домашней обработки, также необходимо проведение медицинского очищения раны с параллельным удалением отмерших тканей врачом или медсестрой каждые 3-15 дней.
Применять зеленку или йод при диабете запрещено.
Во время местного лечения рекомендуется полностью освободить пораженную ногу от нагрузки и принять максимум мер для нормализации уровня глюкозы.
Вредоносные организмы, которые размножаются поле появления трофических язв, достаточно устойчивы к воздействию медикаментов. Поэтому для их уничтожения требуется грамотный подход, обеспечить который может только лечащий врач.
Антибиотик доктор назначает с опорой на клиническую ситуацию и состояние здоровья пациента. В зависимости от тяжести состояния антибиотические препараты могут быть назначены в виде таблеток или внутримышечных инъекций, обладающих ускоренным воздействием на организм.
Длительность и интенсивность лечения также определяет врач. Как правило, обнаружив у диабетика трофические язвы, назначают антибиотики широкого спектра воздействия: Амоксициллин, Доксициклин, Гелиомицин и другие.
Самостоятельно принимать антибиотики в случае появления язвенных очагов, а также использовать антибактериальные мази запрещено. Таким образом можно еще больше навредить собственному здоровью.
Лечение трофической язвы, возникающей при диабете, в домашних условиях является менее эффективным, чем терапия, контролируемая доктором.
Однако на начальных стадиях возможно полное избавление от возникшего осложнения. С этой целью применяют народные рецепты и средства.
Чтобы домашнее лечение дало нужный эффект, следует в обязательном порядке разгрузить поврежденную стопу, а также нормализовать или максимально приблизить к «здоровым» показателям уровень содержания в крови глюкозы. В противном случае лечение будет малоэффективным.
Проблемы с уровнем сахара со временем могут привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей!
Люди, наученные горьким опытом для нормализации уровня сахара пользуются…
В тех случаях, когда терапия не дала желаемого эффекта, пациенту может быть назначена операция, в ходе которой будет произведено удаление очага воспаления и отмерших тканей.
Хирургическое вмешательство может быть выполнено следующими способами:
- вакуумная терапия;
- виртуальная ампутация;
- кюретаж.
Вакуумное удаление воспаленных фрагментов является наиболее эффективным, поскольку в данном случае вероятность возникновения осложнений приближена к нулю. В ходе операции происходит устранение гноя, а также уменьшение глубины и диаметра раны.
Если язва заживает плохо, пациенту назначаются более действенные и радикальные методы. Виртуальная ампутация предусматривает проведение операции на краях язвы. В подобных ситуациях резекция происходит без анатомического нарушения строения костной ткани и кожных покровов.
Ультразвуковая обработка также дает неплохой результат. После проведения процедуры происходит восстановление кровоснабжения и приостановка процесса дальнейшего разрушения тканей, а также обезвреживание вредоносных механизмов.
Народные средства при возникновении трофических язв не могут выступать в роли основного лечения. Нетрадиционные препараты могут быть эффективным дополнением к основной терапии. Как правило, хороший результат при домашнем лечении дают приведенные ниже рецепты.
1 ст.л. нерафинированного постного масла вылить в эмалированную емкость и прокипятить на водяной бане в течение 20 минут.
Добавить в емкость 1 ст.л. рыбьего жира и прокипятить еще 20 минут на водяной бане. 25 таблеток стрептоцида протрите через сито и высыпьте в имеющуюся смесь.
Полученный состав прокипятить еще в течение получаса, остудить и поместить в холодильник. Полученный состав наносят на язву и бинтуют. Как правило, эффект появляется через 2-3 недели (язва рубцуется и заживает).
Листья татарника перетирают до мукообразного состояния и просеивают через сито, после чего помещают в банку и оставляют ее в темном помещении.
Перед сном воспаленный участок смазывают Риванолом (средство можно купить в аптеке) и слегка посыпают порошком татарника, после чего рану бинтуют.
После пробуждения язвочка не промывается, а дополнительно засыпается порошком татарника и снова бинтуется.
После определенного временного периода ранка постепенно заживает и отпадает.
Смешать мед и белок в пропорции 1:1 и нанести на рану, а после — прикрыть воспаленное место тремя слоями листьев лопуха, покрыть целлофаном и забинтовать.
Процедуру проводят порядка 6-8 раз. Если соблюсти все требуемые рекомендации, после завершения курса язвы покрываются тонкой кожной корочкой.
О лечении трофических язв при на ногах при диабете в видео:
Трофические язвы, появляющиеся при диабете, хоть и сложно, но все же возможно вылечить. Но с целью избежания лишних проблем появления диабетических трофических ран лучше не допускать, соблюдая гигиену и постоянно контролируя уровень содержания сахара в крови.
Больше двух миллионов людей во всем мире страдают от трофических язв, появляющихся на стопах и голенях. Трофическая язва – болезнь, при которой возникают глубокие дефекты эпителия либо базальной мембраны, при этом наблюдается наличие воспалительных процессов.
Это заболевание становится причиной потери ткани на ногах, а после заживления язвенного образования на коже остаются шрамы.
Лечение трофических ран на ногах, невзирая на то, что сегодня медицина очень развита, является одним из сложнейших процессов. При болезни в клетках происходит нарушение питательных процессов – трофика.
Также защитные функции организма сильно понижаются, поэтому восстановительные способности отчасти утрачиваются. Одной из самых тяжелых разновидностей трофической язвы является поражение при сахарном диабете.
При такой болезни, как сахарный диабет возникает масса разных осложнений, одно из них – диабетическая трофическая язва. Этот недуг опасен тем, что он подвергается атакам разных инфекций, не лечение которых может привести к гангрене и последующей ампутации ноги.
В начале заболевания нижние конечности становятся менее чувствительными, по причине гибели нервных клеток. Это можно почувствовать, если провести рукой по ноге, которая будет холодной на ощупь.
Также больного преследуют ночные боли. Симптоматика сходна с артериальной язвой на ногах. Однако имеется значительное различие:
- нет синдрома перемежающейся хромоты;
- ранка более глубокая;
- язва имеет большой размер.
Диабетическая язва, как правило, располагается на больших пальцах на ногах. Зачастую фактором ее возникновения является травмы натоптышей на подошве. Еще одной распространенной причиной появления язвы считается ангиопатия ног при сахарном диабете.
Для избавления от трофических язва на нижних конечностях при сахарном диабете каждому пациенту врач подбирает индивидуальное лечение. Такой подход необходим потому, что существует масса причин возникновения язвенных образований.
Для выявления этих факторов перед началом терапии при сахарном диабете особенно, проводятся бактериологические, цитологические и гистологические анализы. Еще часто используют инструментальную диагностику.
После проведения различных исследований и установки точного диагноза, врач назначает соответствующее лечение.
- Терапия может быть хирургической,
- медикаментозной,
- также к комплексу лечебных мероприятий присоединятся местное лечение, в процессе которого язвы очищают от гноя и отмерших тканей.
Для этого рану на ногах при сахарном диабете обрабатывают антисептическими растворами и мазями, способствующими регенерации кожи и рубцеванию ран. К тому же важную роль в процессе выздоровления имеет физиотерапия и народная терапия.
При оперативном вмешательстве хирург выполняет иссечение некрозных тканей, а также удаляет воспалительный очаг. К таким хирургическим процедурам относится:
- Ваккумирование;
- Кюретаж;
- Вакуумная терапия (VAC-терапия)
В процессе лечения на пораженный участок воздействуют отрицательным низким давлением (-125 мм рт.столба) с применением полиуретановых повязок.
Такой способ дает возможность:
- убрать из язвы гнойные образования;
- уменьшить отечность, размеры и глубину раны;
- увеличивает циркуляцию крови в тканях ног;
- запускает процесс образования новой грануляции;
- понижается риск появления осложнений;
- создает внутри язвы влажную среду, надежно защищающую от вирусных инфекций и бактерий.
Катеризация применяется для лечения гипертонических, венозных трофических язв, которые долго не заживают.
Виртуальная ампутация – методика, пользующаяся широким спросом при лечении нейротрофической язвы при сахарном диабете. Метод основывается на резекции плюснефалангового сустава и кости.
При этом у стопы не нарушается анатомическая целостность, убираются очаги костной инфекции и проблемы избыточного давления.
Чрезкожное прошивание венозно-артериальных фистул. Этот метод применяется для лечения гипертонической язвы (синдрома Марторелла). Операция производится для разобщения фистул по краям язвы.
Терапия, проводящаяся с помощью медикаментов, сопровождает любое оперативное вмешательство. Медикаментозное лечение также может быть самостоятельны способом лечения, в случае с определенными формами язв при диабете, легкой и средней степени.
В зависимости от характера протекания болезни она разделяется на различные этапы.
На начальной стадии мокнущей язвы в курс лечения входят такие медикаменты:
- противоаллергические средства (супрастин, тавегил и т.д.);
- антибиотики обширного спектра действия;
- антиагреганты для внутривенных уколов (реополиглюкин, пентоксифиллин);
- противовоспалительные (нестероидные) медикаменты (диклофенак, кетопрофен).
Местная терапия на начальной стадии направлена на удаление из язвы отмерших клеток и бактерий. К ней относится:
- промывание язвы антисептическими растворами на основе фурацилина, марганцовки, ромашки, чистотела, хлоргексидина либо череды;
- наложение компрессов с целебными кремами (стрептолавен, левомиколь, диоксиколь), а также специальной повязки для сорбции (корбонета).
В некоторых случаях врач может назначить гемосорбцию – процедуру очищения крови.
На этой стадии медикаментозного лечения, при котором начинается фаза заживления и образование рубцов, в терапии трофических язв используются заживляющие мази (эбермин, солкосерил, актевигин) и антиоксиданты (токоферон).
Характер местного лечения меняется. На втором этапе применяются раневые покрытия:
Также язвенная поверхность при диабетеобрабатывается куриозином.
На последних этапах медикаментозной терапии устраняется основное заболевание, которое стало причиной появления трофической язвы.
Чтобы повысить эффективность физиотерапевтических процедур, на этапе заживления назначается одно из аппаратных мероприятий:
- Лечение отрицательным локальным давлением в барокамере Кравченко. Этот метод применяется при атеросклеротических язвах
- Ультразвуковая низкочастотная кавитация. Терапия усиливает действие антибиотиков и антисептиков на вирусы, находящиеся внутри язвенного образования.
- Магнитная терапия. Назначается в качестве сосудорасширяющего, седативного, обезболивающего и противоотечного воздействия.
- Лазерная терапия. Используется, чтобы снять болевые ощущения, убрать воспаления и симулировать восстановление клеток ткани.
- Ультрафиолетовое облучение. Процедура назначается в целях улучшения сопротивляемости организма по отношению к разнообразным инфекциям.
- Терапия азотом и озоном. Улучшает усвоение кислорода клетками кожи и запускает рост соединительных тканей.
- Грязелечение и бальнеотерапия. Такое лечение назначается для полного восстановления после болезни.
Бывает так, что язва локализуется на больших участках, поэтому терапия не приносит необходимых результатов. Рана не заживает и это приносит больному бесконечные муки. Зачастую это явление характерно для обостренной формы венозной недостаточности.
При тяжелой форме трофической язвы делается пересадка кожи. Необходимый кусочек кожи берется из бедра либо ягодиц.
После пересаженные частицы эпителия приживаются и становятся некими стимуляторами регенерации кожи вокруг язвы.
Лечение диабетических язв – очень трудоемкий процесс. Такие раны тяжело очистить от гноя, а это мешает заживлению и восстановлению. На этапе заживления существенно улучшает эффективность медикаментозного лечения народная терапия.
Она заключается в промывании язвы отварами и настоями из целебных трав, а также их последующей обработки домашними мазями, то есть лечение диабетической стопы в домашних условиях возможно.
Сильными антисептическими характеристиками обладает череда, чистотел, календула и ромашка. Эти травы непросто убирают воспаление, но и формируют молодой эпителий. После осуществления процедуры промывания народные целители рекомендуют использовать следующие рецепты:
- Чистую рану надо прижечь водкой либо настойкой прополиса. После чего на больное место наносится ихтиоловый крем или мазь «Вишневского», в составе которых имеется березовый деготь.
- Если язвы долго не заживают, тогда используют ватные диски, которые пропитаны дегтем. Полученные компрессы накладываются на рану на 2-3 суток, после чего их надо заменить на свежие. Процедура повторяется до тех пор, пока язвы не исчезнут полностью.
- Также отличным средством при лечении трофических язв является порошок, сделанный из высушенных листьев татарника колючего. Перед началом лечения язву необходимо промыть раствором риванола. Затем ее следует посыпать приготовленным целебным порошком и наложить повязку. Процедуру надо систематически повторять, снова и снова присыпая порошком пораженный участок кожи, но рану уже промывать не надо. Благодаря порошку из татарника диабетическая язва в скором времени зарубцуется.
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке
В суете будних дней на наши ноги приходится огромная доля нагрузки, ведь нужно так много ходить, стоять, а иногда и бегать. Неудивительно, что все эти факторы не добавляют нашим ногам здоровья и провоцируют развитие различных недугов, к примеру, кожные заболевания на ногах вовсе не редкость. Они проявляются надоедливым зудом, подозрительными пятнами, шелушением кожи. Закрывать глаза на эти симптомы – значит целенаправленно готовить себя к неприятным последствиям. Заболевание нужно как можно скорее распознать, установить точный диагноз и начать лечение. Итак, с какими же видами кожных болезней ног чаще всего сталкивается человек?
Развитие аллергического дерматита сложно не заметить. Он проявляет себя сильным зудом, сыпью и шелушащимися участками кожи, иногда появляются мелкие волдыри, заполненные прозрачной жидкостью. Чаще всего это реакция кожи на какой-то раздражитель. В первую очередь стоит вспомнить, не контактировали ли вы последнее время с формальдегидом, латексом, N-фенилендиаминами. Последние вещества содержатся в краске для джинсовых изделий или меха, а формальдегид может встречаться в синтетической одежде.
Необходимо выявить аллерген и устранить его, и, возможно, аллергический дерматит исчезнет сам собой в течение нескольких дней. Несмотря на то, что зуд при дерматите довольно силен, следует удерживаться от сильных расчесов, чтобы не занести инфекцию. Слегка уменьшить его поможет прием антигистаминных препаратов.
Экзема на ногах может развиться у любого человека, независимо от его возраста и образа жизни. Больной отмечает чувство жжения, сильный зуд, водянистые прыщики, эрозийные образования. После того как пузырьки лопаются, кожа покрывается сухой коркой. Впоследствии она трескается и доставляет массу неприятных ощущений. Ее возникновению способствует повышенная влажность окружающей среды, поскольку в ней быстрее всего развиваются болезнетворные бактерии. Иногда экзема является следствием запущенной аллергической реакции, но среди причин ее развития выделяют также гормональные сбои в организме, ослабленный иммунитет, частые и сильные стрессы, хронические заболевания органов желудочно-кишечного тракта, нарушение обмена веществ. Вылечить экзему самостоятельно очень сложно, необходимо обратиться к дерматологу.
При лечении экземы важную роль играет правильное питание, поэтому постарайтесь снизить употребление жирной и жареной пищи.
Проявления псориаза на коже
При псориазе на ногах формируются бляшки, называемые псориатическими. Другое их название – папулы. Острый период заболевания сменяется ремиссией. Сначала папулы единичны, они похожи на своеобразные уплотнения, которые чуть выступают над кожей и имеют красноватый цвет. Сверху на них можно заметить беловато-серые чешуйки, которые можно соскрести ногтем. Со временем папулы увеличиваются и сливаются друг с другом. Так образуются псориатические бляшки. В период ремиссии вокруг бляшек появляется ободок Воронова, представляющий собой своеобразную беловатую кайму.
Псориаз, как и другие кожные заболевания ног, доставляет пациенту множество неприятных болезненных ощущений, кроме того, больные могут испытывать психологический дискомфорт, поскольку псориатические бляшки выглядят весьма непривлекательно. Точные причины развития псориаза не выявлены, но среди провоцирующих факторов выделяют стрессовую обстановку, генетическую предрасположенность, механические травмы, гормональные сбои и нарушения в работе иммунной системы организма.
Грибковые заболевания являются очень распространенными. Шанс заразиться грибком подстерегает нас в бассейне, сауне, бане и даже, к сожалению, в гостях, если вы наденете домашние тапочки зараженного человека. Человеческий организм – идеальная среда для развития грибка, особенно если человек страдает повышенной потливостью, а также если у него ослаблен иммунитет и низок уровень личной гигиены. Грибок поражает ткань ногтя и прилегающую к нему кожу. К его симптомам относят изменение цвета ногтевых пластин на болезненно-желтый, их утолщение или, наоборот, хрупкость, чувство зуда вокруг ногтей, неприятный запах, мелкие трещинки в складках между пальцами. Также ногти могут начать слоиться и крошиться, их становится просто невозможно отрастить. Обнаружив у себя вышеперечисленные симптомы, нужно немедленно обратиться к специалисту. Лечение грибка очень долгое и кропотливое, и чем сильнее запущено заболевание, тем тяжелее его лечить. Чтобы лечение было наиболее эффективным, необходимо правильно установить вид грибка.
С мозолями сталкивался каждый человек. Основными причинами их появления считаются неподходящая обувь, излишняя нагрузка на ноги, повышенная потливость. Они очень болезненны и часто затрудняют ходьбу или даже делают ее невозможной. Мозоль может быть сухой или мокрой. Мокрая мозоль развивается очень быстро, в течение одного дня, а сухая может формироваться длительное время. Как правило, сухие мозоли менее болезненны.
Чтобы предотвратить возникновение мозолей, за кожей ног необходимо тщательно ухаживать и регулярно пользоваться смягчающими средствами. Но если мозоль все же образовалась, необходимо заклеить ее пластырем и обеспечить ногам полный покой. Для удаления сухих и стержневых мозолей необходимо обратиться к специалисту, поскольку сделать это в домашних условиях довольно затруднительно. От стержневых мозолей можно избавиться с помощью лазера, криотерапии или аппаратных процедур.
Ни в коем случае не стоит пытаться проткнуть мокрую мозоль. Жидкость, содержащаяся в ней, предохраняет ткани от инфицирования. Со временем она рассосется сама собой.
Часто мы сталкиваемся с кожными заболеваниями потому, что не вооружены знаниями о том, как предотвратить их развитие. Вторая причина – лень тщательно ухаживать за ногами. Но профилактика заболевания всегда дается легче, чем его лечение, поэтому стоит запомнить ряд простых правил.
- Выбор качественной обуви. Обувь – это не то, на чем стоит экономить. Синтетические материалы, из-за которых ноги много потеют, плохая колодка, неудобный каблук наносят ощутимый вред. Поэтому обувь должна быть максимально комфортной и удобной, а нога в ней должна «дышать». Хорошая вентиляция очень важна в профилактике размножения болезнетворных микробов.
- Важно не только выбрать хорошую обувь, но и внимательно ухаживать за ней. Вовремя ее просушивать, стирать, избавляться от песка и мелких частичек, попавших внутрь.
- Не ходите босиком в таких местах, как бассейн, сауна, баня. Это снизит риск подцепить грибок. На пляже тоже лучше всего не ходить с голыми ногами, но это связано с риском механической травмы из-за разбитого стекла или другого мусора.
- После водных процедур необходимо тщательно вытирать стопы, а особенно пространство между пальцами.
- Если ваши ноги потеют слишком сильно, нужно принимать меры. Специальные ванночки, дезодоранты, кремы – все это поможет справиться с проблемой.
Поставить правильный диагноз и назначить лечение должен врач-дерматолог. Чаще всего применяется лечение с помощью наружных препаратов, т. е. разнообразных мазей, гелей или лаков для ногтей (их используют для лечения грибка).
Чтобы облегчить неприятные симптомы, можно прибегнуть к лечению народными средствами, к примеру, сделать ванночку для ног из прохладной воды с добавлением соды и соли или протирать пораженные участки кожи соком лимона.
Важным фактором является дезинфекция вещей, с которыми соприкасаются ноги: домашние тапочки, обувь, чулки, носки, колготки. Во избежание рецидива болезни важно своевременно обрабатывать ванную комнату.
Появление воспалительных процессов на коже встречается часто в медицине. Данный недуг поражает разные участки тела. Важно не затягивать с лечением и срочно обратиться к врачу, каждый вид заболеваний кожи имеет собственные причины и особенности механизма развития. В этой статье раскроем проблему кожных заболеваний на ногах с фотографиями, подробным описанием каждого из видов и способах лечения.
Можно выделить следующие кожные заболевания, которые могут локализоваться на ногах:
инфекционные – фурункулы, нарывы; генетические – псориаз; невротические (стресс); опухоли – родинки, меланомы; аутоиммунные; аллергические; паразитарные.
Псориаз может вылечить каждый на дому. Вы забудете о болезни, стабильная ремиссия на долгие годы! Есть крем, умеющий регенерировать кожу и исцелять ее от псориаза…. »
По причине возникновения заболевания кожи делят на две группы:
воздействие окружающей среды: низкие и высокие температуры, ультрафиолетовое излучение; травмы – порезы, ушибы, ссадины; инфекции – вирусы, бактерии, грибок; несоблюдение правил гигиены; расстройства нервной системы: стресс, депрессия; зоны риска: пляж, бассейн, сауна, баня, примерка обуви на босую ногу, педикюрный салон, чужие тапочки.
нарушение функций внутренних органов: почки, печень, кишечник; снижение иммунной, лимфатической систем; отклонения в сердечно-сосудистой системе; аллергические реакции; низкая бактериальная флора кишечника; авитаминоз – недостаток витаминов и микроэлементов.
Далее подробно раскроем каждый вид заболевания отдельно.
Самое распространённое заболевание на сегодняшний день. Встречается как у взрослых, так и у детей обоих полов. Является хроническим, требует длительного лечения и наблюдения. Характерным признаком является неравномерное появление сыпи и покраснений на разных участках кожи: голень, область коленных суставов, стопы и ногтевые пластины.
Размеры различны: возможны объединения в бляшки с белыми или сероватыми чешуйками, явно выражены границы очагов. Заболевание протекает индивидуально: у одних в острой форме, но быстро, у вторых – многолетиями, еле заметные проявления дежурных бляшек. Внешне псориаз ступней похож на экзему и микоз. Для уточнения диагноза важно пройти полную диагностику.
отёки; зуд; артрит; папулезная сыпь между ремиссиями; нарушение ногтевых пластин.
На представленном фото видны поражения ног псориазом:
При лечении используется комплекс препаратов наружного и внутреннего воздействия. Терапия подбирается с учётом степени развития болезни.
при прогрессирующей стадии назначают ежедневное применение мазей – салициловая 2%, фторокорд, флуцинар, крема кортикостероидные; стационарный период – мази, которые содержат редуцирующие вещества с высокой концентрацией: сера, нафталан, дёготь и другие; криотерапия, фототерапия.
На любой стадии рекомендуют тёплые ванны не выше 38 градусов Цельсия с морской солью без добавок до трёх раз в неделю, парафиновые припарки на очаги, ультрафиолетовое облучение. Положительная динамика отмечается после курортно-санаторного лечения.
Внутренне (строго по назначению врача):
седативные средства, препараты с содержанием кальция, комплексное лечение витаминами; фотохимиотерапия при приёме фотосенсибилизатора.
Данный вид относят к группе аллергических заболеваний с наследственным проявлением. Важную роль в течении болезни играет состояние нервной системы. Продолжительность недуга исчисляется десятилетиями.
Различают две формы нейродермита:
Ограниченный. Места локализации на ногах – подколенные ямочки, пахово – бедренные складки. Диффузный. Болезнь поражает любые участки кожи. Для болячек характерны чешуйчатая поверхность, кровяные корочки, трещинки.
Для этих форм свойственны высыпания в виде узелков, которые группируются, образуя сплошную корочку, резкий мучительный зуд, оставляющий рубчики при расчёсывании.
сильный зуд; определённые места локализации; своеобразные высыпания, характерные аллергии; распространение очагов при расчёсывании.
На фото представлены поражённые участки ног у ребёнка:
сухой тёплый климат: санатории в южных странах, либо тепловые воздушные ванны; соблюдать режим дня; избегать стрессовых ситуаций, режим покоя; диетотерапия – исключить продукты аллергены; лечить сопутствующие заболевания – инфекции. антигистаминные средства: витаминотерапию: физиотерапию: расслабляющие процедуры. дегтярные и кортикостероидные мази.
Для больных очень важен контроль профилактических прививок, вакцин, строгий подбор препаратов крови при переливании, лекарственных препаратов, для исключения аллергических обострений.
Микоз – распространенное грибковое заболевание, инфицирует кожу подошвы, пальцев ног, складки между пальцами. Возбудителем выделяют грибы рода Трихофитон и Кандида. Попадая на эпидермис, они начинают активно размножаться.
Расчёсывая болячки или при мелких травмах поражённой кожи, грибы углубляются в слои дермы. Таким образом, инфекция распространяется движением крови по организму человека. У детей и пожилых людей поражение грибками кожи на стопах проявляется в более прогрессивных очагах, лечиться сложнее. Это связано со слабой иммунной системой.
Симптомы болезни зависят от её формы:
Стёртая форма. Ранняя стадия протекания инфекции. Осматривая пациента, выявляют лёгкое шелушение между пальцев, незначительные трещинки, поражающие верхний слой эпидермиса. Эти признаки микоза не беспокоят больного. Сквамозная форма. Эпидермис между пальцами шелушится плоскими чешуйками, позднее добавляется воспаление кожи, слабый зуд. Признаки воспаления при этом отсутствуют. Гиперкератотическая форма. Визуализируются плоские папулы и бляшки, синюшно — красноватой окраски. Местом поражения преимущественно являются своды стоп. Поверхность образований полностью усеяна чешуйками серовато-белого окраса. Контуры чёткие, с небольшим возвышением, представленным отделяющимся частичками кожи, есть образования отдельных пузырьков. Патологическая сыпь способна сливаться в группы, образуя рассеянные очаги очень больших размеров. Со временем покрывается полностью вся подошва, тыл и стопы по бокам. Данной форме актуальны формирования гиперкератотических образований (мозолей). Они окрашены в жёлтый цвет, вся поверхность повреждена трещинами. Кожа сухая, беспокоят незначительные боли и зуд. Интертригинозная форма. Воспаления идентичны обычным опрелостям. Наибольшее поражение охватывает складки между пальцами. Кожа становится отёчной оттенком красного. Со временем к имеющимся симптомам присоединяются язвочки и намокание. При запоздалом лечении появляются болезненные и глубокие трещины и эрозии. Дополнительно отмечаются болезненность поражённого участка, зуд и сильное жжение. Дисгидротическая форма. Образование большого количества пузырьков, прикрытых толстыми покрышками. Места поражений – своды стоп. Высыпаниям свойственно распространение, поэтому очень важно своевременное лечение. В запущенном состоянии они переселяются на всю поверхность стопы, включая область пальцев. Маленькие пузырёчки постепенно начинают сливаться, перерастают в многокамерные пузыри значительных размеров, способных прорываться. На их месте возникнут эрозии (окрас розово-красный). С утиханием воспалительного процесса, в местах первой локализации обширного очага образуются три зоны: центр — розово-красная гладкая кожа с лёгким синеватым оттенком; средняя — располагаются эрозии, из которых выделяется в небольшом количестве серозная жидкость на фоне отёчности и гиперемии; периферия — расположены многокамерные пузыри, на данных участках кожи беспокоит зуд. Острая форма. Проявление высокой чувствительности к грибкам-возбудителям. Микоз стремительно прогрессирует. Поверхность стоп и голеней становится интенсивно гиперемированной и сильно отечной, возникают обильные везикулы и пузыри с серозно — гнойным содержимым. Их вскрытие приводит к массовым эрозиям; язвочки из складок между пальцами выходят за их пределы. Индивидуально выражены слабость, высокая температура тела, мигрень, затруднение при ходьбе.
Случаи проявления симптомов разные: у одних ярко выражены, у других в скрытой, стёртой форме. При фиксировании первых признаков недуга важно незамедлительно направиться к врачу-дерматологу для установки или отрицания диагноза.
На снимке представлен микоз стоп:
Эффективность лечения микоза зависит от трёх факторов: правильный диагноз, целесообразная методика лечения и дисциплина больного. Проводят его в два этапа: подготовительный, основной.
Особенности лечения микоза:
Важно предотвратить воспалительные процессы очага. Этому помогают ванночки с раствором марганцовки и борной кислоты. После распаривания необходимо аккуратно постепенно очистить очаг от чешуйчатых покровов. В конце нанести подсушивающую мазь – салициловая, цинковая паста. При повышенной потливости ног, рекомендуют присыпать стопы тальком или присыпкой. Когда воспалительные процессы устранены, можно начать применять антибактериальные кремы. При выявлении вида грибка назначают противогрибковые препараты внутренне и наружно — Ламизил, Низорал, Тридерм, Клотримазол и другие. Главная цель при лечении микоза – излечиться от грибковой инфекции. Внимание!Уберите папилломы с кожи! Чтобы они не страшили вас, их за ночь устранит этот целебный… »
Меланома (рак) стоп — самая агрессивная и практически неизлечимая из злокачественных опухолей. Она способна образовывать метастазы. Для выявления вовремя заболевания важен регулярный контроль имеющихся родинок и пигментных пятен на ногах.
Данная форма рака чрезвычайно опасна. За короткое время новые образования могут добраться до внутренних органов. За один год страшный недуг поражает лимфатические узлы, по ним и кровеносным сосудам проникает во все органы — кости, головной мозг, печень, легкие.
Меланома способна развиваться самостоятельно, но в больших случаях прячется на фоне родимых пятен, создавая сложности врачам для ранней диагностики. Распространена подногтевая меланома, в большинстве случаев ею поражены большие пальцы ног.
стремительное появление новых образований; у старой родинки на ноге увеличиваются размер и структура; появились чёрные вкрапления в уже потемневшей опухоли; широкая область воспаления по всему краю пигментного пятна на ноге; сильный зуд и кровоточивость образования на коже.
На представленном фото показана меланома стопы:
Болезнь лечат двумя способами:
Хирургическое вмешательство подходит на начальных стадиях. При ранней диагностике удалить меланому на стопах не вызывает сложности. Размером менее одного миллиметра опухоль не считается злокачественной, не требуется срочного оперирования пигментного пятна. Показатель выше 1 мм – опухоль иссекают. Удаляют саму меланому и небольшой участок кожи вокруг очага. Даёт 100% результат. Комбинированное лечение применяют при более запущенных стадиях. Поражение превышает 1 см, имеет неравномерную окраску асимметричные края, подбирается индивидуальное комплексное лечение. Сначала проводят курс облучения очага, после иссекают опухоль с обширным участком прилегающей ткани. После такой операции необходима пластика поражённого участка. Пациентам после лечения требуется постоянный контроль, для предотвращения появления новых злокачественных меланом. После лечения назначают иммунотерапию.
Эпидермофития стоп – самое распространённое грибковое заболевание (дерматомикоз), поражающее кожу и ногти стоп. Для развития и продолжительности жизни грибка благоприятны теплые влажные места – эпидермис между пальцами на ногах.
Без препятствий распространяются от больного человека здоровому: при перемещении без обуви отсохшие чешуйки с кожи стоп остаются на полу, далее попадают на кожу стоп здорового человека. Попав на кожу нового хозяина, энергично её осваивают.
Внешние признаки заболевания хорошо замаскированы, поэтому разносчик инфекции может не осознавать своей проблемы. Повторному поражению подвергаются в первую очередь люди, ранее перенёсшие этот недуг.
Симптомы зависят от формы эпидермофитии:
Сквамозная форма. Свойственно шелушение в области свода стоп. Может атаковать незначительные участки или, наоборот, всю стопу. Характерен слабовыраженный зуд. Болезнь может протекать без симптомов, этим ухудшая эпидемиологическую обстановку. На начальной стадии поражена одна стопа, при затяжном недуге заболевание поражает вторую стопу. Интертригинозная форма. Образуется при течении сквамозной формы. Расположение болезни между четвертым и пятым пальцем на ноге. Для данной формы характерны трещины, окружённые слоящимся эпидермисом, между пальцами, зуд и боль в местах локализации. Заболевание атакует складки пальцев и стопу. Болезнь длительная, рецидив наблюдается зимой. Без наблюдения и лечения данной формы развивается хроническая «рожа» голеней и тромбофлебит, по причине поражения стрептококковой инфекцией. Дисгидротическая форма. Характерные признаки – появление пузырьков, разных по размерам. Они способны соединяться воедино, образуют язвенные корочки с отслоившимся эпидермисом по краям. Инфекция способна прогрессировать внутри и снаружи боковых поверхностях стоп. Симптомы — болезненность и зуд. При инфицировании больного участка жидкость в пузырьках мутнеет, выделяется гной. Допустимо развитие лимфангита и лимфаденита. У болезни длительное течение, есть периоды ремиссии и обострений. Эпидермофития ногтей. По ногтевому краю прослеживаются жёлтые бороздки или пятна. После ноготь утолщается, изменяет окрас на желтый. При эпидермофитии ногтя отмечается нарушение пластины, она крошится и ломается, истончается и отторгается. Замечено частое поражение грибком первого и пятого палец стопы.
Цель – уничтожить колонии грибков и их новообразования.
Особенности лечения эпидермофитиии:
При лёгкой форме поражённые участки лечат местно, применяя мази: серно-дегтярные, микозолон, мазь Вилькинсона, примочки и повязки. Тяжёлую фазу заболевания, сопровождающую воспалительными процессами, лечат назначением курса антибиотиков широкого спектра действия.
Лечение эпидермофитии ногтей на стопах начинают с удаления ногтя, после лечат ногтевое ложе, там и прячется грибок. Используют противогрибковые мази, пластыри с кератолитами, фургицидные жидкости.
В настоящее время изучено и описано более трёх десятков видов дерматозов – заболевание кожи сигнализирует о начале появления диабета, а также является и его причиной.
Выделяют несколько форм сахарного диабета:
Диабетическая стопа (ангиопатия). Поражает кровеносную систему. Кровь с повышенным уровнем сахара повреждает сосуды и капилляры, преимущественно стоп. Нарушаются процессы микроциркуляции, кожа становится сухой, мозолистой, с трещинками. Даже незначительные ссадины подвержены долгому заживанию и нагноению. Нейропатическая диабетическая стопа. Парализует ткани нервной системы. Разрушаются нервные окончания мышц ног. Пострадавший теряет чувствительность поражённого участка, поэтому не замечает появившихся язв, ранок. Их агрессивное развитие приводит к осложнениям, вплоть до гангрены. Форма смешанная. При данном виде происходит поражение нервной и кровеносной систем. Две первые формы объединены в одну. Диабетическая артропатия. Поражение происходит в суставах. При длительном обострении диабета нарушаются функции кровоснабжения и микроциркуляции, в следствии повреждаются суставы ног. На начальной стадии заболевания диабетик испытывает боль в суставах при ходьбе, беспокоят отёки, покраснения стоп. Далее деформируется форма стопы, пальцы изменяют форму. Отмечается сухость кожи, бледность, её шелушение, появляются мозоли, трещинки; У поражённых стоп значительно ниже температура, и спадает чувствительность. Ноги отекают, беспокоит покалывание в голени. Деформация формы стоп и ногтей: уплотняются, поражены грибками. Мышцы ног слабнут и атрофируются. Появляются судороги и болезненные ощущения в голенях при движении, а также во время сна. Язвочки на ногах долго заживают.
На фото стопа больного с гангреной (запущенная форма артропатии):
Лечение заболеваний стоп при сахарном диабете:
В первую очередь важно привести уровень сахара в крови в норму и следить на ней. Постоянно осматривать кожу ног и ухаживать за ней. Если запустить лечение заболевания, не избежать ампутации ноги, иначе неизбежна смерть пациента. Врач при необходимости назначает препараты для сосудов, антибиотики. Важную роль уделяется диете. Инсулин (1 тип диабета). Препараты для снижения сахара (2 тип диабета).
Народные средства лечения:
Регулярные ванны с отваром коры дуба. Сок алоэ или чистотела. Прикладывать к поражённым участкам. Берёзовые почки. Отваром обрабатывать очаги. Ванночки с морской солью. В тёплой воде развести один килограмм соли, продолжительность процедуры 15 минут. Аромаванны. Для них применяют отвары трав (мята, полынь, душица, чабрец, ромашка, календула и прочие) или из молодых побегов и веточки деревьев (берёза, дуб, сосна, ольха, клён и другие).
Профилактики кожных заболеваний стоп:
уход за ногами: стопы в чистом и сухом состоянии; после водных процедур высушите кожу между пальцами; выбирайте свободную, дышащую обувь, с хорошей циркуляцией воздуха внутри; используйте носки из натуральных тканей. Меняйте их два раза в день; просушивайте обувь не менее суток перед следующим использованием; индивидуальная сменная обувь; даже дома должны быть личные вещи обихода.
Любую болезнь лучше предотвратить, чем лечить. Важно следить за чистотой своей кожи, ухаживать за ногами, соблюдать гигиену. При подозрительных новообразованиях не стесняйтесь обращаться к специалистам, особенно людям из зоны риска: хронические заболевания, наследственность, рецидивы, сахарный диабет.
Кожные заболевания, проявляющиеся на ногах – довольно частое явление в медицинской практике. Как правило, такие недуги, в частности, псориаз на ногах и нейродермит, имеют такие симптомы, как шелушение кожи, зуд, покраснение и отечность пораженных мест. Кожные болезни чаще всего локализуются на поверхности стоп, коленей и ногтей. Причин появления таких заболеваний может быть множество: от стрессов до влияния вирусов и грибков.
Псориаз ног – это хроническое заболевание кожи, которое характеризуется проявлением высыпаний, образующих бляшки. Несмотря на свой «угрожающий» внешний вид, псориаз не заразен. Крайняя неэстетичность и выраженность заболевания приносит пациенту не столько физические, сколько моральные страдания.
Псориаз характеризуется волнообразным течением. В зимний период болезнь обостряется, а в более теплые времена года переходит в стадию ремиссии. Как правило, такое кожное заболевание проявляется на локтях и коленях. В некоторых случаях может поражать стопы и ногти на ногах. Псориаз может сопровождаться сильным зудом и отеком пораженного участка.
Заболевание имеет 4 стадии своего развития, которым присущи свои симптомы.
Прогрессирующая стадия характеризуется образованием папул, увеличивающихся в размере. Вокруг высыпаний образуется выраженная граница. При острой стадии рост новых высыпаний замедляется. Но сыпь может активно появляться в местах травм, укусов насекомых, инъекций и т. д. Усиливается шелушение кожи и зуд. При стационарном периоде новые очаги воспалений не появляются. Симптомы заболевания становятся менее выраженными. Прежние очаги исчезают, но на их месте образуются обесцвеченные участки кожи. Регрессивная стадия характеризуется с образования белого ободка (ободок Воронова) вокруг бляшек. Очагов псориаза нет. Зуд и неприятные симптомы исчезают.
Псориаз стоп может не сопровождаться высыпаниями на других участках кожи, т. е. бывает изолированным.
Псориаз на стопах проявляется сильным утолщением кожи на пораженном участке. Кожа стоп, утратившая питание и эластичность, начинает сильно трескаться. Бляшки на стопах имеют круглую форму с четкими границами. На поверхности бляшек образуются чешуйки отмершей кожи. Из-за белесого налета на стопах заболевание получило название белого псориаза.
Существует и такое явление, как псориаз ногтей. Ногти стоп страдают чаще, чем ногти на руках. Поражение ногтей может быть нескольких типов, которые имеют свои симптомы. Точечный псориаз ногтей (когда ноготь покрывают маленькие углубления), онихолизис или отслаивание ногтей (ноготь слоится, деформируется или исчезает). На ногтях может появляться белесый или желтый налет, они изменяют свою форму и крошатся. На поверхности ногтей образуются различные полосы и борозды. Трахионихия характеризуется тусклым цветом ногтей и шершавой поверхностью.
Иногда псориаз появляется только на сгибательных участках (на коленях или локтях). На коленях псориаз проявляется так же, как и на других участках тела. Пораженные участки кожи на коленях шелушатся и чешутся.
Современная медицина не может дать однозначный ответ, почему же появляется псориаз. Но врачи выделяют некоторые факторы, которые могут спровоцировать недуг. К группе факторов относят наследственность. Если родители или родственники имели данное заболевание, то вероятность его появления у человека гораздо выше. Ослабленный иммунитет и нарушения в работе эндокринной системы могут стать эндогенными причинами возникновения псориаза ногтей и стоп.
Постоянные стрессы и расстройства психического характера провоцируют кожные заболевания ног, в том числе и псориаз.
Многих интересует вопрос о том, как лечить псориаз на ногах, если от этого заболевания невозможно избавиться полностью. Лечение псориаза направлено на уменьшение неприятных симптомов. Рекомендована диета, которая ограничивает потребление соли, жиров и сахара. Под наблюдением врача проводится лечебное голодание и разгрузка организма. Алкоголь пациентам, имеющим псориаз на ногах, противопоказан.
Народные средства также могут быть эффективными для лечения псориаза. Главное, чтобы лечение в домашних условиях было одобрено вашим врачом. Ванночки из трав, домашние мази и кремы могут оказать благотворное влияние на состояние кожи стоп и способствуют скорейшему выздоровлению человека. Народные средства помогут унять зуд, снять отеки и покраснение на стопах.
Грибковые инфекции ног представляют собой неприятные заболевания, которые существенно ухудшают повседневную жизнь. Микоз стопы затрагивает кожу, может распространяться на ногти. Патология имеет определённые причины для развития и специфику проявления, которые мы и рассмотрим подробнее.
Микоз стоп – заболевание, которое возникает из-за проникновения в организм грибка трихофитона. Инфекция имеет 2 разновидности – trichophiton rubrum (трихофитон красный) и trichophiton mentagrophytes (трихофитон интердигитале или межпальцевый грибок).
Чаще всего возбудителем микоза стоп выступает красный трихофитон. Болезнетворный микроорганизм способен вызывать эрозийные процессы на коже ступней, в межпальцевом пространстве. Кроме того, грибок появляется на пятках, провоцируя трещины и шелушение эпидермиса.
Микоз способен поражать не только кожу стоп, но и травмировать ногтевую пластину, деформируя здоровый ноготь.
Не запускайте микоз стопы
Микоз кожи имеет множество предпосылок для своего развития.
- Плохое кровообращение в нижних конечностях, связанное с заболеваниями сосудов (тромбофлебит, атеросклероз, закупорка вен).
- Снижение защитных сил организма вследствие перенесённых вирусных заболеваний воспалительного характера.
- Повышенное потоотделение в ногах.
- Тесная обувь, ношение которой провоцирует образование натоптышей и мозолей, незначительных ссадин или микротрещин.
Указанные причины являются предрасполагающими факторами к заражению. Инфекция способна попасть на кожу в общественном душе, саунах, бассейнах.
Тесная обувь часто приводит к развитию микоза стоп
Попадание грибка и распространение его спор на коже ступней происходит из-за игнорирования правил гигиены. В местах общего пользования лучше использовать свою сменную обувь, не ходить босиком по мокрому полу, вытираться только принесёнными с собой полотенцами.
Грибок стоп может развиваться у людей с плоскостопием. Игнорирование правил гигиены дома также даёт толчок к распространению бактерий.
Микоз стоп включён в международную классификацию болезней (МКБ). В описании этого заболевания применяют такие синонимы, как: дерматофития, дерматомикоз. Такие определения используются при микозе кожи. Если заболевание распространилось на ногти, то речь уже идёт об онихомикозе (микоз ногтей).
По мкб микоз стоп имеет следующие виды:
- межпальцевый грибок (наиболее частое заболевание при поражении микозом);
- гиперкератоз – патология, при которой происходит чрезмерное шелушение и отслаивание верхнего слоя кожи ступней, поражённой грибком;
- дерматофиды – сыпь аллергического характера при грибковых заболеваниях (аллергический контактный дерматит).
Так выглядит межпальцевая форма грибка ног
Как выглядят указанные болезни, видно на фото.
Иногда микоз кожи путают с кандидозом. Болезни похожи начальными симптомами – появлением шелушения и водянистых пузырьков на эпидермисе между пальцами. В таких случаях нужно обращать внимание и на другие симптомы (зуд, жжение, трещины на пятках).
Микоз стопы на поздних стадиях
Инфекция длительное время может протекать почти без признаков. Незначительное шелушение между пальцами и на боковых сторонах стопы не доставляет большого неудобства, поэтому заражённый человек не сразу обращает на это внимание.
В зависимости от длительности развития выделяют несколько форм грибка ступней, каждая из которых отличается своими специфическими симптомами.
- Интертригинозная (межпальцевая) форма. Поражается кожа между пальцами и подошва. Эпидермис краснеет и шелушится, появляется зуд, иногда жжение. Тыльная сторона стопы остаётся невредимой, воспаления нет.
- Сквамозная форма. Болезнь сопровождается шелушением эпидермиса, покраснением в местах наибольшего поражения. На этой стадии кожа может периодически чесаться.
- Гиперкератотическая стадия микоза. Появление водянистых пузырьков (папул), шероховатых бляшек синюшного или красного цвета, которые со временем сливаются в одно целое. Грибок поражает ступню и боковые её части, пятку (появляются трещины).
- Дисгидротическая форма микоза стоп (мокрый грибок). Кожа покрыта большим количеством пузырьков с жидкостью, которые, лопаясь, оставляют глубокие язвы. Запущенная стадия грибковой инфекции похожа на экзему или псориаз, и трудно диагностируется.
Изменение состояния кожи стоп во время каждой стадии хорошо видно на фото.
Кроме явных признаков инфицирования, грибок кожи ног может длительное время никак себя не проявлять. Незначительные признаки сглажены (лёгкое шелушение, сухость кожи) – это стёртая форма микоза стоп. В это время инфицированный человек списывает подобные симптомы на нормальное явление или опрелости, и не подозревает, что грибок развивается и усугубляется.
При осложнениях с микозом может потребоваться госпитализация
Нельзя игнорировать любые изменения в коже стоп и между пальцами. Подозрительные проявления важно показать врачу, чтобы не запускать болезнь.
Даже «запущенный» грибок можно вылечить дома. Просто не забывайте один раз в день мазать.
Тщательное обследование и правильно подобранные препараты – залог выздоровления. Терапия грибковой инфекции должна быть комплексной. Медикаменты можно совмещать с народными средствами. Главное, проконсультироваться перед началом лечения с врачом.
Среди многих методов борьбы с инфекцией лучше всего помогает комбинированный метод. Он подразумевает одновременное использование медикаментов наружного и внутреннего применения.
- наружные мази, аэрозоли, растворы.
- препараты для внутреннего употребления.
В начале лечения врач назначает мазь от грибка – Микозорал. Вещество широко используется при кандидозе мягких тканей, дерматомикозе ступней. Препарат пагубно влияет на состояние спор, создаёт негативную среду для жизнедеятельности вируса, что приводит к его гибели.
Схематичное изображение лечения микоза стоп
Незаменимым средством в лечении микоза выступает Нафтифин. Судя по отзывам, противогрибковый препарат отлично дезинфицирует кожу, устраняет грибок стопы и предотвращает его повторное возникновение.
Среди таблеток, которые помогают вылечить микоз, наиболее эффективными являются Флуконазол. Как лечить таким препаратом грибковую инфекцию, определяет врач. В основном назначают по 150 мг в сутки на протяжении 14–24 дней. Схема лечения может отличаться в зависимости от особенностей заболевания.
Таблетки рекомендуется принимать в комплексе с мазями в том случае, когда наружные средства бессильны перед болезнью (запущенные стадии заражения дерматофитами).
Хорошим вспомогательным средством в борьбе с грибковым заболеванием кожи стоп является народная медицина. Перед применением рецептов рекомендуется посоветоваться с врачом.
Содовые или солевые ванны
На 1 л воды (38–40 градусов) понадобится 2–3 ч. л. соды или соли (морской). Все размешать, и опустить ноги на 20–30 минут. После процедуры кожу максимально очистить от шелушений и огрубевшего эпидермиса.
Солевые ванны помогают в борьбе с грибком
Ванночки рекомендуется проводить перед сном. Обработанную кожу смазать наружными медикаментозными средствами. Это ускорит заживление повреждённых грибком участков.
В 9%-м растворе смочить ватный диск или марлю, приложить к стопам и межпальцевой области, замотать полиэтиленом. После 3–5 минут примочки убрать, а кожу промыть тёплой водой, вытереть насухо и смазать мазью Микозорал или другим противогрибковым веществом. Подробнее о лечении уксусом.
Народные рецепты с уксусом эффективно помогают при микозе
Обработка перекисью водорода
Поражённые участки смазывать 3%-й раствором несколько раз в день. Делать это лучше после содовых ванночек. Такой метод помогает обезвредить грибок, замедлить его развитие и предотвратить дальнейшее распространение. Узнайте больше о лечении перекисью водорода.
Грибковые инфекции остро протекают у детей. Микоз стоп у ребёнка проявляется гнойными пузырьками, обширными шершавыми бляхами, зудом и жжением. Как лечить заболевание у детей, рассмотрим подробнее.
При поражении ног грибком самое действенное вещество – это Тербинафин. Эмульсию необходимо наносить на поражённые участки в небольшом количестве перед сном. Длительность лечения определяет врач.
Хорошо помогает мазь Экзодерил. Она мягко действует на кожу ребёнка, не вызывая побочных эффектов. А вот Микозорал детям лучше не использовать. Мазь агрессивно действует на организм ребёнка и может вызвать аллергию.
Перед лечением микоза стоп у ребенка следует проконсультироваться с врачом
Народные средства в борьбе против грибка стопы у детей можно использовать только после консультации с врачом. В комплексе с основным лечением рекомендуется использовать перекись водорода, йод, уксус. Поражённые места необходимо обрабатывать небольшим количеством указанных веществ, чтобы не спровоцировать пересушивания или ожога кожи.
Микоз – опасное заболевание, которое при повторном заражении способно проявлять устойчивость к противогрибковым препаратам.
Поэтому важно не допускать рецидивов. В этом помогут профилактические меры.
- Гигиена. Пользоваться нужно исключительно своими предметами обихода. Посещая сауны, бассейны, важно приносить с собой сменную обувь.
- Удобная обувь. Туфли, сапоги, кроссовки должны быть удобными. Тесная обувь способна вызывать образование натоптышей и мозолей. Повреждённая кожа – главный путь для проникновения грибка.
- Борьба с опрелостями и потливостью ног. Нужно использовать специальные аэрозоли, которые устраняют лишнюю влагу и помогают избежать прелости кожи.
Профилактика даёт возможность избежать заражения инфекцией, а также предотвратить рецидивы уже перенесённого заболевания.
Микоз стопы имеет способность стремительно распространяться по всей стопе, затрагивая её тыльную сторону и пятку. Кроме того, заболевание развивается в межпальцевой зоне. Болезнь сопровождается шелушением, зудом и жжением. Со временем патология усугубляется, возникают эрозийные процессы. Важно не запускать первые симптомы, а вовремя приступать к лечению, которое назначит врач.