Сахарный диабет, будучи системной болезнью, поражает работу различных систем. Развитие автономной невропатии провоцирует парез желудка при сахарном диабете и ряд других заболеваний ЖКТ, которые могут затрагивать всю пищеварительную систему или отдельные ее участки. Чаще заболевания сопровождаются неприятными симптомами, снижающими качество жизни. Чтобы избежать подобных осложнений, нужно контролировать уровень глюкозы в крови.
ВАЖНО ЗНАТЬ! Даже «запущенный» диабет можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Марина Владимировна читать рекомендацию.
У 75% больных сахарным диабетом возникают нарушения в работе ЖКТ.
Сахар снижается мгновенно! Диабет со временем может привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей! Люди, наученные горьким опытом для нормализации уровня сахара пользуются. читать далее.
Любые осложнения сахарного диабета имеют общую причину развития ― повышение сахара в крови. Эта патология негативно сказывается на состоянии нервной ткани и соединений между нейронами, из-за чего развивается диабетическая невропатия. Болезни ЖКТ при сахарном диабете возникают вследствие нарушения передачи нервных импульсов в ЦНС. По сути, высокий уровень сахара способствует развитию брюшного типа автономной невропатии.
Автономная невропатия характеризуется нарушением работы внутренних органов, в частности, ЖКТ. Патология приводит к изменениям перистальтики кишечника при диабете, нарушает нормальную секрецию и всасывание полезных веществ. Нервные окончания при определенном воздействии на них стимулируют или тормозят двигательную активность кишечника. При поражении нервной ткани у пациента наблюдается недержание кала и жидкий стул либо, напротив, возникают продолжительные запоры.
При возникновении любых нарушений в работе ЖКТ если присутствует СД, нужно обратиться к врачу и пройти обследование. Это может быть проявлением брюшной невропатии. Симптомы, возникающие при различных патологиях желудочно-кишечного тракта на фоне СД, сводятся к следующему перечню:
Диабетикам нужно регулярно проверять уровень сахара в крови и регулировать этот показатель, играющий важную роль в диагностике осложнений СД. Если у пациента расстройство пищеварения, прежде всего в рамках диагностики изучается дневник самоконтроля пациента. Постоянно повышенный сахар, особенно при длительном течении болезни, свидетельствует о возможном развитии невропатии, которая провоцирует болезни ЖКТ. Для постановки точного диагноза применяются следующие методы диагностики:
- Сбор анамнеза. Пациента расспрашивают об имеющихся жалобах, их зависимости от питания и т. д.
- Общий осмотр. Врач проверяет наличие налета на языке, проводит перкуссию, пальпацию, аускультацию (простукивает, прощупывает и прослушивает живот).
- Эндоскопия. Аппаратный метод выявляет состояние органов пищеварения, наличие воспалительных процессов и опухолей.
- Манометрия. Способ измерения давления в разных частях ЖКТ.
- Гастография. Метод определяет особенности и наличие нарушений моторики ЖКТ.
- Исследование секреции. С помощью специальных зондов проводится внутрижелудочное измерение кислотности желудочного сока или забор содержимого желудка для последующего анализа во время проведения эндоскопии.
- УЗИ. Позволяет составить общую картину состояния органа, особенно актуален метод при диагностике болезней печени.
Вернуться к оглавлению
Важную роль в координации работы органов пищеварительной системы играет блуждающий нерв. Любое поражение нервной ткани в результате диабетической невропатии приводит к нарушению работы нервной системы, что влечет за собой ряд осложнений. У пациента развивается дисбактериоз, начинает болеть желудок и/или кишечник, возникает расстройство пищеварения, которое ухудшает общее самочувствие. При сахарном диабете возможно развитие различных болезней ЖКТ, но чаще диагностируется несколько болезней.
Патология зачастую развивается именно у людей, страдающих сахарным диабетом в результате поражения блуждающего нерва. Отличительная черта болезни ― нарушение моторики желудка и замедленное перемещение пищи в кишечник. В желудке образуется застой. В рамках лечения патологии пациенту рекомендуется питаться дробно, а при обострении болезни переходить на жидкую пищу. Назначаются следующие лекарственные препараты:
| Метаболический синдром | ||
| ↓ | ↔ | ↓ |
| Факторы риска | Основные симптомы | |
| ↓ | ↓ | |
Окружность талии:
Триглицериды: > 1,7 ммоль/л.
| Нарушение толерантности к глюкозе Дислипидемия Абдоминально-висцеральное ожирение Инсулинорезистентность и гиперинсулинемия Артериальная гипертония Ранний атеросклероз Нарушения гемостаза Гиперурикемия Микроальбуминурия Гиперандрогения | |
| ↓ | ↓ | |
| Заболевания, ассоциированные с нарушением липидного обмена | ||
| ↓ | ||
| НАЖБП СД 2 типа ИБС Подагра Гипертоническая болезнь | ||
Современное понятие НАЖБП охватывает широкий спектр поражений печени и включает две ее основные формы: жировую дистрофию печени и НАСГ. Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов (рис. 2). В некоторых случаях возможна трансформация НАСГ в цирроз, что требует проведения трансплантации печени. Жировая инфильтрация печеночных клеток лежит в основе жировой дистрофии печени. Морфологическим критерием жировой дистрофии является содержание триглицеридов в печени более 5-10%. При прогрессировании НАСГ в печени выявляются воспалительно-некротические изменения, которые больше напоминают гепатит, вследствие чего при обнаружении подобного поражения печени устанавливается диагноз «НАСГ». В связи с этим большинство исследователей сходятся во мнении, что НАЖБП является печеночной составляющей МС. Снижение чувствительности к инсулину проявляется в жировой, печеночной, мышечной тканях, в надпочечниках. В жировой ткани ИР характеризуется нарушением чувствительности клеток к антилиполитическому действию инсулина, что приводит к накоплению свободных жирных кислот и глицерина, которые выделяются в портальный кровоток, поступают в печень и становятся источником формирования атерогенных ЛПНП. Кроме этого, ИР гепатоцитов снижает синтез гликогена и активирует гликогенолиз и глюконеогенез.
Рис. 2. Основные формы НАЖБП. Адаптировано по [21]
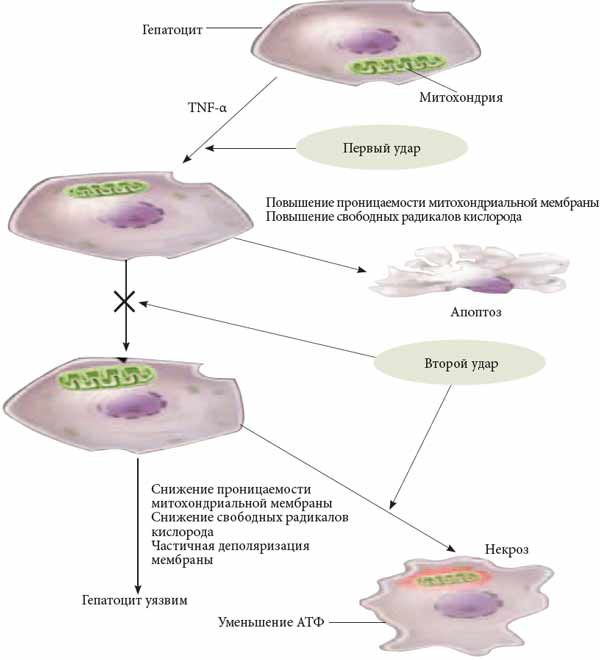
На рисунке 3 представлена схема «двойного удара» в развитии жировой болезни печени. На ранних стадиях повреждения печени усиливается воздействие TNF-a на гепатоциты, одновременно он инициирует различные клеточные сигналы, повышающие проницаемость митохондриальной мембраны, что приводит к высвобождению реактивных форм кислорода и способствует апоптозу гепатоцитов — «первый удар». Однако большинство здоровых гепатоцитов использует потенциально «летальные» сигналы для активации множественных адаптивных разнонаправленных ответов, что позволяет клеткам выжить. «Второй удар» подавляет эту адаптационную способность и также приводит к апоптозу. Даже в том случае, когда адаптация к «первому удару» успешна и гепатоцитам удается выжить, они становятся очень уязвимыми к отрицательным воздействиям. Это приводит к частичной деполяризации внутренней митохондриальной мембраны, и в случае нарушения трансмембранных ионных градиентов происходит некроз клетки.
Рис. 3. Схема «двойного удара» в развитии жировой болезни печени. Адаптировано по [21]
Примечание: TNF-a — фактор некроза опухоли а.
У большинства пациентов НАЖБП характеризуется длительным, стабильным бессимптомным течением. Поэтому, по современным представлениям, специальная фармакотерапия показана только больным с прогрессирующим течением этого заболевания или высоким риском его прогрессии. Ожирение, СД 2 типа, гиперлипидемия — основные состояния, ассоциируемые с развитием НАЖБП.
Фармакотерапия НАЖБП представлена в таблице 1. Необходимыми условиями для устранения ИР — главного патогенетического фактора НАЖБП — также являются мероприятия, направленные на снижение массы тела: изменение образа жизни, уменьшение калорийности питания, увеличение двигательной активности. Для лиц с избыточной массой тела и ожирением реально достижимая цель — ее снижение примерно на 7-10% за 6-12 месяцев. Снижение массы тела должно сочетаться с физической активностью умеренной интенсивности (минимум 30 минут в день). Регулярная мышечная активность приводит к метаболическим изменениям, снижающим ИР. Многочисленные данные о влиянии снижения массы тела на состояние печени весьма противоречивы. Показано, что быстрая потеря массы тела закономерно приводит к нарастанию активности воспаления и прогрессии фиброза. В то же время ее снижение на 11-20 кг/год положительно влияет на выраженность стеатоза и воспаления, степень фиброза печени. Безопасной считается потеря массы до 1600 г в неделю для взрослых и до 500 г — для детей. Это достигается при суточном калораже пищи 25 ккал/кг и активных физических упражнениях или применении ингибитора кишечной липазы орлистата. На фоне нормализации биохимических показателей печени отмечается достоверное уменьшение стеатоза, воспаления, повреждения и фиброза печени. Ранняя диагностика НАЖБП и определение факторов риска неблагоприятного течения заболевания являются важными в выборе адекватного метода лечения, способного предотвратить дальнейшее прогрессирование НАЖБП. В связи с этим все пациенты с МС и высокой вероятностью НАЖБП, и особенно НАСГ, должны быть обследованы с целью оценки состояния печени. Наиболее информативным методом оценки состояния печени является биопсия.
Таблица 1. Фармакотерапия НАЖБП
| Класс лекарственных средств | Препараты |
| Пероральные сахароснижающие средства | Бигуаниды — метформин (Метфогамма) |
| Антиоксиданты | а-токоферол (витамин Е), а-липоевая (тиоктовая) кислота (Тиогамма), b-каротин, бетаин, лецитин, N-ацетилцистеин, селен |
| Гиполипидемические препараты | Аторвастатин, орлистат |
| Желчегонные средства | Силибинин, силимарин, Хофитол |
| Гепатопротекторы | Урсодезоксихолевая кислота, S-адеметионин |
| Антимикробные препараты | Метронидазол, нифуроксазид, рифаксимин, полимиксин В |
| Пребиотики, пробиотики, эубиотики | Лактулоза (Дюфалак), Эубикор |
Основным в лечении НАЖБП является снижение массы тела за счет изменения образа жизни, а также лечение ИР и других компонентов МС. Предложенные фармакологические препараты для лечения НАЖБП могут быть использованы врачами в своей практике.
Цирроз печени
Цирроз — это конечная стадия хронических заболеваний печени различной этиологии, его главные отличительные черты — узловая перестройка паренхимы и распространенный фиброз. Различают две формы цирроза печени:
- макроузловой — большинство узелков больше 3 мм в диаметре;
- микроузловой — большинство узелков меньше 3 мм в диаметре.
На ранней стадии цирроз проявляется потерей аппетита, тошнотой, снижением массы тела, усталостью, слабостью, истощением; на стадии декомпенсации — отеком ног и асцитом, гематомами, кожным зудом, желтухой, печеночной энцефалопатией.
Лабораторные и инструментальные исследования — компьютерная томография (КТ), ультразвуковое исследование (УЗИ), биопсия печени («золотой стандарт»).
Терапия цирроза печени основывается на приеме гепатопротекторов, легких слабительных средств, бета-адреноблокаторов (для коррекции портальной артериальной гипертензии), мочегонных средств, уменьшении содержания белка в пище.
Гепатоцеллюлярная карцинома
Является наиболее частой первичной опухолью печени. Ее распространенность в западных странах составляет 4 случая на 100 000 населения. Большинство больных этим заболеванием умирают в течение 1 года после установления диагноза. Частота встречаемости гепатоцеллюлярной карциномы у пациентов с СД в 4 раза превышает частоту в общей популяции. Вероятная последовательность событий, приводящих к возникновению гепатоцеллюлярной карциномы у пациентов с СД, включает гиперинсулинемию, ускоренный липолиз, аккумуляцию липидов в гепатоцитах, оксидативный стресс с формированием избытка свободных радикалов. Результатом оксидативного стресса является повреждение ДНК и некроз гепатоцитов. Восстановление структуры ткани происходит с пролиферацией клеток и фиброзом. Однако в ходе этого процесса велика вероятность возникновения хромосомной нестабильности и появления генетических дефектов, что и предрасполагает к злокачественной трансформации. Важным фактором, участвующим в канцерогенезе, является инсулиноподобный фактор роста 1, который способствует пролиферации клеток, активируя субстрат 1 инсулинового рецептора. В свою очередь высокая концентрация субстрата 1 инсулинового рецептора оказывает туморости-мулирующий эффект за счет усиления пролиферации клеток, в ходе которой происходит потеря части информации ДНК, включая гены, подавляющие опухолевый рост. Больным с высоким риском развития рака печени целесообразно проведение скрининговых исследований и определение маркера опухоли — альфа-фетопротеина (АФП). Цель подобного наблюдения — выявление карциномы на стадии, когда она может быть удалена. Частота проведения исследований должна определяться гистологическим типом опухоли. Скрининговые исследования АФП и УЗИ печени через каждые 6 месяцев необходимо начинать в возрасте 35 лет.
Острая печеночная недостаточность
Острая печеночная недостаточность (ОПН) — это развитие печеночно-клеточной недостаточности с энцефалопатией в течение 8 недель после появления первых признаков при отсутствии поражений печени в анамнезе. ОПН возникает при резком нарушении функции печени, вызванном поражением ткани органа вследствие разнообразных причин. ОПН характеризуется высокой смертностью, обусловленной в основном отеком мозга и инфекционными осложнениями. Частота развития ОПН у пациентов с СД почти в два раза выше, чем в контрольной группе (2,31 против 1,44 на 10 000 человек в год соответственно). При этом риск ОПН остается значительным даже после исключения из анализируемой группы пациентов с заболеваниями печени и подвергавшихся лечению троглитазоном (пероральным гипогликемическим препаратом с доказанной гепатотоксичностью). В то время как механизмы взаимосвязи СД и ОПН остаются неясными, гепатотоксический эффект пероральных сахароснижающих препаратов не вызывает сомнении. При анализе медицинской документации 171 264 пациентов с СД удалось установить, что в 35 случаях (1 на 10 000 человек в год) ОПН не имела других причин, кроме применения инсулина, производных сульфонилмочевины, метформина и троглитазона.
Вторичная гипогликемия, возникающая из-за снижения глюконеогенеза вследствие дефицита гликогена и увеличения циркулирующего уровня инсулина, — характерное для ОПН состояние, требующее интенсивного лечения. Исследование глюкозы крови должно проводиться достаточно часто (например, каждые 4 часа), возникшая гипогликемия эффективно купируется 10% или большей концентрации раствором декстрозы.
Наиболее частыми нарушениями электролитного баланса являются гипомагнезиемия и гипофосфатемия. ОПН — это катаболическое состояние, в связи с чем необходимо проводить зондовое питание для предотвращения истощения. Пациентам с быстротекущей ОПН требуется назначение коллоидов и вазопрессоров (например, норэпинефрина). Невосприимчивая к терапии гипотензия обычно вызвана претерминальной печеночной недостаточностью, сепсисом или панкреатитом, который может осложнить течение ОПН, особенно при передозировке ацетаминофена. Схемы ведения пациентов с ОПН в зависимости от осложнений представлены в таблице 2. Коррекция гастроэнтерологических осложнений при СД включает использование препаратов из группы антиоксидантов, к которым относится альфа-липоевая (тиоктовая) кислота (Тиогамма). Тиоктовая (альфа-липоевая) кислота, открытая и изученная в 1948-1952 гг., является неотъемлемой частью клеток организма, высвобождающих энергию аэробным путем. Физиологическое действие альфа-липоевой кислоты многообразно, что в первую очередь связано с ее центральной ролью в дегидрогеназных комплексах, прямо или косвенно влияющих на многие стороны обмена веществ [1]. Препарат Тиогамма:
- обладает гепатопротективным эффектом, который заключается в стимулировании глюконеогенеза в печени;
- препятствует процессу накопления липидов в печени;
- оптимизирует белковый и углеводный обмен;
- участвует в окислении жирных кислот и ацетата, предупреждает развитие жирового стеатоза печени;
- подавляет синтез оксида азота гепатоцитами (профилактика и купирование реологических расстройств и сосудистых нарушений).
Таблица 2. Схемы ведения пациентов с ОПН в зависимости от осложнений
| Осложнения | Диагностика | Лечение | Комментарий |
| Энцефалопатия | Оценка клинических признаков | L-орнитин-аспартат, лактулоза | Увеличивается эффективность лечения ОПН |
| Отек мозга | Оценка клинических признаков. КТ. Контроль ВЧД | Интубация. Увеличение подъема подголовника кровати на 20-30°. Гипервентиляция. Мониторинг внутричерепного давления. Маннитол. Барбитураты. Гипотермия | Перед интубацией необходим лидокаин. При использовании мониторинга внутричерепного давления риск кровотечений составляет около 5% |
| Инфекция | Наличие лихорадки, лейкоцитоз. Выделение культуры микроорганизмов | Антибиотики. Противогрибковые препараты | Наиболее часто определяются стафилококки и грамотрицательные микроорганизмы |
| Кровотечение | Клинический анализ крови: определение гематокрита | Свежезамороженная плазма. Тромбоциты. Криопреципитат | Протромбиновое время — важный прогностический маркер |
| Метаболические нарушения: (гипогликемия, электролиты) | Лабораторные исследования | Поддерживающая терапия | Гипокалиемия и гипофосфатемия встречаются чаще других |
| Гипотензия | Оценка показателей жизненно важных функций | Вазопрессоры | Норэпинефрин |
Тиогамма — лекарственный препарат меглюминовой соли тиоктовой кислоты — выпускается немецкой фармацевтической компанией «Вёрваг Фарма». Тиогамма — единственное лекарственное средство, которое выпускается в форме готового раствора для инфузий. Флакон препарата содержит 600 мг меглюминовой соли тиоктовой кислоты.
Проведение инфузий непосредственно из флакона более удобно и безопасно, что также сокращает время введения, так как не требует предварительного разведения. К каждому флакону прилагается светонепроницаемый пластиковый пакет, который надежно защищает препарат от воздействия солнечного света во время процедуры инфузий. Следует отметить, что только Тиогамма производится в данной форме. При лечении НАЖБП (стеатоз печени) препарат Тиогамма назначают внутривенно в дозе 600 мг (1 флакон Тиогаммы в сутки) в течение 2-3 недель. При выраженных клинико-лабораторных проявлениях НАЖБП (стеатогепатит и цирроз) внутривенные инфузий проводят до 3-4 недель. После окончания инъекционного курса рекомендован прием таблетированной формы препарата Тиогамма по 1 таблетке в день (600 мг) в течение 2-3 месяцев. Тиогамма играет важную роль в утилизации углеводов, белков, липидов, окислении жирных кислот, влияет на основной обмен и потребление кислорода клетками головного мозга, снижает уровень глюкозы и содержание холестерина в крови. Имеются данные о ее способности повышать секреторные возможности (3-клеток поджелудочной железы. Кроме того, Тиогамма играет роль антиоксиданта, что очень важно для клинической практики [2].
Основные механизмы действия Тиогаммы
1. Влияние на энергетический метаболизм, обмен глюкозы и липидов:
- участие в окислительном декарбоксилировании а-кетокислот с активацией цикла Кребса;
- усиление захвата и утилизации глюкозы клеткой, потребления кислорода;
- повышение основного обмена;
- нормализация глюконеогенеза и кетогенеза;
- торможение образования холестерина.
2. Цитопротективное действие:
- повышение антиоксидантной активности (прямое и опосредованное через системы
- витаминов С/Е, цистин/цистеин и глютатионовую систему); стабилизация митохондриальных мембран.
3. Влияние на реактивность организма:
- стимуляция ретикуло-эндотелиальной системы;
- иммунотропное действие (снижение уровня интерлейкина-1 и TNF-a);
- противовоспалительная и обезболивающая активность, связанная с антиоксидантным действием.
- стимуляция роста аксонов;
- положительное влияние на аксональный транспорт;
- уменьшение вредного влияния свободных радикалов на нервные клетки;
- нормализация аномального поступления глюкозы к нерву;
- предупреждение и уменьшение повреждения нервов при экспериментальном диабете.
5. Дезинтоксикационное действие (при отравлении фосфорорганическими соединениями, свинцом, мышьяком, ртутью, сулемой, цианидами, фенотиазидами и др.).
Тиоктовая (альфа-липоевая) кислота — эндогенный антиоксидант (связывает свободные радикалы), в организме образуется при окислительном декарбоксилировании альфа-кетокислот. В качестве коэнзима митохондриальных мультиферментных комплексов участвует в окислительном декарбоксилировании пировиноградной кислоты и альфа-кетокислот. Способствует снижению концентрации глюкозы в крови и увеличению гликогена в печени, а также преодолению инсулинорезистентности. По характеру биохимического действия близка к витаминам группы В. Участвует в регулировании липидного и углеводного обмена, стимулирует обмен холестерина, улучшает функцию печени. Оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие. Улучшает трофику нейронов. Использование меглуминовой соли тиоктовой кислоты в растворах для внутривенного введения (имеющей нейтральную реакцию) позволяет уменьшить выраженность побочных реакций.
Список лучших продуктов
от сахарного диабета:
В качестве альтернативных вариантов названия это растение именуют земляной грушей, иерусалимским артишоком или солнечным корнем. Для больных сахарным диабетом топинамбур представляет интерес не только как богатый и низкокалорийный источник витаминно-минеральных веществ, макро – и микроэлементов, пищевых волокон, органических и аминокислот.
Гораздо важнее, что в нем содержится особый полисахарид, в который в большом количестве входят молекулы фруктозы, – инулин. Это своеобразный органический заменитель инсулина. Его содержание в земляной груше достигает 80%.
Инулин оказывает следующее воздействие: попадая в организм, он расщепляется с образованием небольшого количества фруктозы, впоследствии проникающей в кровь. Она является полезным сахаром, который необходим для нормального протекания обменных процессов, а более привычная глюкоза в случае сахарного диабета усваивается частично или вовсе не принимается организмом. Часть образовавшейся фруктозы преобразуется в глюкозу, остальная в первоначальном виде оказывается в печени. Здесь она способствует образованию гликогена.
При I типе заболевания включение в рацион топинамбура способствует снижению содержания в крови сахара, поскольку фруктоза способна проникать сквозь стенки клеток без инсулина. При инсулиннезависимой форме болезни применение растения даёт иной эффект: уровень содержания глюкозы приходит в норму, чему способствует клетчатка, замедляющая проникновение глюкозы и содействующая её быстрому выведению. Если содержание глюкозы постоянно снижается, поджелудочная железа постепенно начинает продуцировать инсулин, уменьшая необходимость в его инъекциях.
Такое благотворное воздействие на самочувствие больного сахарным диабетом делает топинамбур незаменимым овощем в меню этих людей. К тому же противопоказания к его применению ограничиваются лицами с индивидуальной непереносимостью этого продукта. При большом объёме потребления может возникать метеоризм.
Способы употребления топинамбура включают применение его в сыром, тушеном, вареном, жареном и любых других возможных видах. Больше всего полезных свойств сохраняется в растении, не прошедшем термическую обработку, например, в составе овощных салатов.
Рецепт: промытые и очищенные клубни топинамбура, огурец, редиску и зелень измельчить и полить оливковым маслом.
Эта пряность оказывает многоплановое благотворное воздействие на организм людей, страдающих данным заболеванием. В состав корицы входит фенол, который содействует снижению уровня глюкозы в крови. При ежедневном добавлении пряности в блюда уже через месяц содержание глюкозы снизится на 30%.
Свойства данной специи позволяют ей уменьшать воспалительные процессы внутри организма, которые часто возникают при сахарном диабете. Кроме того, корица нормализует обменные процессы, помогает снизить избыточный вес, спровоцированный сахарным диабетом.
Вводить корицу в рацион рекомендуется с дозы в 1 грамм, постепенно доводя её употребление до 5 г. Пряность можно добавлять в различные блюда, съедать которые следует в первую очередь для усиления лечебного воздействия специи. Важно учитывать, что корица обладает гипогликемическими свойствами только первые 5 часов после приготовления еды, поэтому её нужно съедать сразу по приготовлении.
Предлагаем рецепт напитка , благотворно влияющего на состояние больных сахарным диабетом: 2 чайные ложки натурального жидкого мёда смешивают с чайной ложечкой молотой корицы, доливают массу горячей водой ниже 60 °C до полного стакана. Настояв полчаса, напиток отправляют на 12 часов в холодильник. Перед завтраком выпивают половину нормы, а остальное употребляют перед сном.
Корицу не следует принимать беременным и кормящим матерям, людям с гипертонической болезнью, аллергией на специю, кровотечениями, раком пищеварительных органов, при запорах.
Корень этого растения оказывает комплексное воздействие на организм благодаря входящим в его состав 400 полезным веществам, незаменимым аминокислотам, поступающим только из пищи. Имбирь принимает активное участие во всех обменных процессах организма, улучшая и нормализуя их. Он снижает содержание плохого холестерина, регулирует жировой обмен, способствуя уменьшению содержания сахара, что особенно актуально для страдающих сахарным диабетом.
Попутно употребление имбиря может стимулировать кровообращение, снимать спазмы, лечить кожные и язвенные заболевания, оказывать антибактериальное и тонизирующее воздействие.
Применение имбиря позволяет обогатить диетический рацион больных сахарным диабетом полезными веществами и придать блюдам более насыщенный вкус. Постоянное употребление этого растения позволяет снизить вес, который является частым усугубляющим болезнь состоянием. Пряность можно добавлять при приготовлении пищи, а также готовить его отдельно.
Рецепт чая: Небольшой кусочек корневища очищают и на час оставляют в холодной воде. После этого его натирают, кладут в термос и заливают кипятком. Готовый напиток принимают трижды в день за полчаса до приема пищи, доливая его в обычный чай.
Добавлять имбирь в рацион можно только тем больным сахарным диабетом, которые не пользуются сахаропонижающими лекарствами, поскольку растение может усилить действие препаратов и привести к слишком сильному и резкому снижению содержания сахара. Лечение имбирем должно быть оговорено с лечащим врачом-эндокринологом. Следует проверить реакцию организма, пряность является аллергическим продуктом. Её нельзя принимать при наличии нарушений сердечной деятельности, гипертонии и повышенной температуре.
Применение этого растения обусловлено его способностью снижать концентрацию сахара в крови, уменьшать вес, бороться со слабым иммунитета и нарушением обменных процессов, которые сопровождают сахарный диабет.
Наибольшее количество полезных веществ содержится в свежих или слегка подсушенных листьях лавра, именно их рекомендуется выбирать в лечебных целях. Растение используют в качестве приправы к блюдам, а также из него готовят отвары и настои. Курс лечения лавровым листом зависит от стадии заболевания и желаемого результата, но его продолжительность не должна превышать 23 суток. Применение лекарственных препаратов на основе этого растения должно быть согласовано со специалистами и сопровождаться постоянным контролем уровня сахара, поскольку их гипогликемические свойства достаточно высоки.
Десяток листьев заливают 3 ст. крутого кипятка и настаивают 3 часа. Принимают по полстакана трижды в день за полчаса до еды.
15 листочков растения опускают в 300 мл воды и кипятят 5 минут. Настой вместе с лавровым листом заливают в термос и настаивают около 4 часов, процеживают. Принимают небольшими дозами в течение дня, пока весь напиток не будет использован. После трех дней приема наступает двухнедельный перерыв, после которого курс повторяют заново.
Использовать лавровый лист нельзя при тяжелой стадии сахарного диабета, при наличии заболеваний, связанных с почками, печенью, сердцем или язвенной болезнью. У беременных это растение при постоянном применении может вызвать тонус матки, который грозит выкидышем. Людям, страдающим запорами или плохой свертываемостью крови, следует опасаться препаратов на основе этой пряности. При нарушениях дозировки и правил приема растения могут возникать кровотечения.
Состав этого средства, богатый на жирные кислоты и полиминералы, клетчатку и витамины, оказывает целебное воздействие на весь организм. При сахарном диабете семена льны помогают снизить содержание сахара, укрепить иммунитет и нормализовать деятельность различных систем.
На 5 ст. воды понадобится 5 ст. л. семян. Смешав два ингредиента, их ставят на огонь и варят 10 минут на небольшом огне. Настаивают час и затем процеживают. Пьют настойку в течение месяца, принимая по половине стакана трижды в день.
Людям, страдающим от воспалительных заболеваний кишечника, конкрементов в почках, фибромы матки, поликистоза, эндомитриоза или имеющим в анамнезе предрасположенность к раку простаты следует отказаться от намерений пройти курс лечения с использованием семя льна. Это касается также беременных и кормящих женщин. Всем остальным следует согласовать эту лечебную меру с врачом.
Без масел растительного и животного происхождения рацион человека не будет полным. Но больным сахарным диабетом следует придерживаться диеты, поэтому они вынуждены ограничивать употребление этих продуктов. Дневная норма масла не должна превышать отметки в 40 г, причем предпочтение следует отдавать тем видам продукта, в которых содержание полезных ненасыщенных жиров наиболее велико.
Сливочное масло не содержит в себе углеводов, поэтому не может напрямую влиять на уровень сахара в крови. Тем не менее в нем находится много липидов, что заставляет ограничивать норму употребления этого продукта до минимума. Принимать его лучше не в бутербродах, а добавляя в уже готовую еду.
Льняное масло гораздо богаче полезными веществами и именно его рекомендуют больным сахарным диабетом. Регулярное употребление блюд с добавлением этого продукта может служить действенной мерой по профилактике возникновения заболеваний эндокринной системы и сахарного диабета.
Его применение показано и для людей, которые уже страдают данными болезнями. В этом случае легкоусвояемое и полезное льняное масло поможет наладить жировой обмен, снизить уровень холестерина, уменьшить риск появления диабетической невропатии, улучшить вес. Жирные Омега-3 и -6 кислоты служат для предотвращения инсультов, атеросклерозов, ишемической болезни.
Льняное масло не рекомендуется подвергать термической обработке. Его следует добавлять в свежеприготовленные блюда для увеличения целебного эффекта. Противопоказания к употреблению этого продукта полностью соответствуют тем, что были перечислены для семян льна.
Оливковое масло тоже является одним из наиболее предпочитаемых продуктов этой группы. Его польза обусловлена большим содержанием витамина Е, процент которого в изделии из оливок наиболее высокий. Это вещество ценится за его антиоксидантные свойства, способность положительно воздействовать на сосуды и защищать сердечно-сосудистую систему от многих болезней.
Специальные жиры, входящие в состав оливкового масла, помогают поддерживать оптимальный сахарный баланс, тем самым являясь своеобразным лекарством и профилактическим средством.
Применение оливкового масла очень широко, его добавляют в готовые блюда, а также используют для выпечки, жарки и тушения. Даже бутерброды можно сделать полезными, если не смазывать их сливочным маслом, а смочить оливковым. Но при этом не следует забывать о дневной норме потребления этого продукта, которая зависит от типа сахарного диабета и может варьироваться между 5 и 7 чайными ложками. Более точную дозировку укажет лечащий врач после анализа состояния пациента.
Масло тыквенное насыщенно биологически активными веществами, например, витаминами B, C, P, флавоноидами, ненасыщенными и полиненасыщенными жирными кислотами, токоферолами, цинком, фосфолипидами и другими ценными элементами. Такой богатый и разнообразный состав позволяет этому продукту оказывать на организм омолаживающее, общеукрепляющее и иммуностимулирующее воздействие, снижать концентрацию холестерина, противостоять инфекционным заболеваниям, улучшать обменные процессы, способствовать снижению веса и предотвращать заболевания сердечно-сосудистой системы.
Растительное масло из тыквенных семечек добавляют в салаты, соусы, холодные блюда, им сбрызгивают готовые тушеные яства из овощей и мяса для придания им пикантного вкуса и повышения полезных свойств конечного продукта.
При всех положительных свойствах этого продукта его систематическое применение должно обсуждаться с врачом, поскольку не всем больным сахарным диабетом его применение разрешено. Это правило актуально и для людей, страдающих калькулезным холециститом.
Каменное масло – это один из экзотических средств борьбы с проявлениями сахарного диабета. Это вещество добывают из скальных расщелин. Обычно оно имеет желтоватый оттенок и отличается обширным списком входящих в его состав солей горных пород. Этим объясняется эффективность каменного масла в лечении множества заболеваний, способность залечивать раны, ожоги, порезы, бороться с опухолями и поражениями кожи.
В начале лечения сахарного диабета средней тяжести 1 г каменного масла растворяют в 2 литрах воды. Такой дозой пользуются около 3 дней, остальные 80 суток концентрацию увеличивают до соотношения 3 грамма на 2 литра. Готовый напиток употребляют по стакану трижды в день до еды. Для прохождения полного курса потребуется около 70 г каменного масла, но приобретать следует немного больше.
Лечение с помощью этого средства будет иметь успех только в случае соблюдения диеты и постоянного (еженедельного) контроля за уровнем сахара. Рацион следует составлять с учетом того, что не все продукты можно есть в момент приема каменного масла. Меню рекомендуется согласовать с врачом, с ним же следует обсудить необходимость приема инсулина во время прохождения курса.
Этот продукт более привычный, но от этого не менее востребованный и полезный. В его состав входят многочисленные питательные вещества, витамины A, E, F, D. Недостаток последнего по исследованиям ученых способствует повышению риска возникновения сахарного диабета II типа. В разумных количествах включение нерафинированного подсолнечного масла в готовые блюда или замена им животных жиров принесет только пользу, но из-за высокой калорийности его нельзя использовать слишком часто или в больших объемах. Дневная норма не должна превышать 20 г.
Люди, страдающие сахарным диабетом, вынуждены очень внимательно относиться к подбору рациона. Соки должны являться его неотъемлемой частью, но далеко не все из них подойдут. Самыми лучшими будут свежевыжатые напитки с низким процентом калорий и углеводов. Действие различных соков может различаться: некоторые помогают немного снизить уровень сахара, другие укрепляют организм в целом или уменьшают проявления осложнений сахарного диабета.
Томатный сок — один из самых рекомендуемых напитков при сахарном диабете. В нем содержится значимое количество железа, кальция, калия, натрия, магния, яблочной и лимонной кислоты, поэтому его употребление благотворно сказывается на обменных процессах, сердечной деятельности, пищеварительной системе. Все это справедливо только для хорошо вызревших томатных плодов, поэтому для приготовления сока выбирают именно их.
Существует ряд противопоказаний, при которых от применения напитка из томатов следует отказаться. К ним относится подагра, желчнокаменная и почечнокаменная болезнь. Это объясняется тем, что содержащиеся в плодах вещества могут способствовать усилению образования пуринов.
Гранатовый сок считается отличным дополнительным профилактическим и лечебным средством от вызванных сахарным диабетом осложнений. Доказано, что при систематическом применении напитка из граната улучшается состояние сосудов, вероятность появления атеросклероза уменьшается, вредный холестерин начинает усваиваться медленнее, угроза инсульта становится меньше.
Для улучшения кислого вкуса гранатового сока в него можно добавлять немного меда, но тогда количество выпиваемого напитка следует уменьшить. Полностью отказаться от приема гранатового сока придется пациентам с язвенной болезнью или гастритом с повышенной кислотностью. Всем остальным тоже не рекомендуется принимать сок из граната длительное время.
Сок топинамбура содержит в себе все положительные свойства этого растения в концентрированном виде. Этим и объясняется его высокая эффективность в деле улучшения состояния больных сахарным диабетом. Сок из топинамбура готовят перед самым применением. Для этого клубни растения моют, очищают, измельчают, из них отжимают около половины стакана целебного напитка и выпивают его перед едой за раз. Частота употребления – 3 раза в день. Продолжительность приема не должна превышать 2 недели, затем следует перерыв в десять дней, после чего курс повторяется.
Напиток из клубней топинамбура не только снизит концентрацию сахара в крови, но позволит значительно уменьшить кислотность желудочного сока и справиться с проявлениями изжоги.
Морковный сок служит для укрепления организма и уменьшения проявлений симптомов сахарного диабета. В этом напитке множество витаминов и минералов, а также изобилие фитохимических соединений. Такой состав позволяет напитку обладать антиоксидантными свойствами, служить лечебным и профилактическим средством от болезней сердечно-сосудистой системы, плохого зрения, поражений кожи, высокого содержания холестерина. Морковный сок является продуктом, углеводы которого рассасываются медленно, тем самым замедляя всасывание глюкозы и нормализуя содержание сахара.
Чаще всего морковный сок готовят с помощью блендера или соковыжималки. Его используют в составе напитков из нескольких соков для улучшения их вкусовых качеств и повышения целебного эффекта. В нормальных дозах он является абсолютно безопасным.
Картофельный сок – не самый приятный на вкус напиток, но это с лихвой компенсируется его целебными свойствами. Он помогает справиться с проявлениями сахарного диабета, заболеваниями печени и почек, язвенной болезнью и гипертонией. Сок из клубней картофеля содержит такие элементы как калий, фосфор, магний, что позволяет этому напитку снижать артериальное давление, укреплять сосуды, сердечную мышцу, а также очищать и укреплять организм в целом.
Для приготовления снадобья две картофелины натирают и мякоть пропускают сквозь марлю. Полученный сок пьют по четверти стакана за полчаса до еды. Продолжительность употребления составляет около трех недель и может возобновляться после двухнедельного перерыва.
Напиток можно разбавлять равным количеством воды или смешивать с другими соками в соотношении 1:4.
Свекольный сок больным сахарным диабетом следует употреблять с осторожностью. С одной стороны – это действенное средство от гипертонии, язвенной болезни, нарушения обменных процессов, анемии и других заболеваний. С другой – в овоще находится сахароза, которая может негативно сказаться на самочувствии пациентов с сахарным диабетом. Поэтому лечение свекольным соком следует проводить после консультации с врачом и в строгом соответствии с указанной им дозировкой.
Лучше всего свойства свекольного сока проявляются при взаимодействии с напитками из других овощей, например, морковном и огуречном.
С помощью лекарственных средств, приготовленных на основе этого растения, борются с симптомами самого заболевания и его осложнениями. Ягоды используют для лечения сахарного диабета и повышения защитных свойств организма, цветки применяют для избавления от воспалений, стебли эффективно справляются с радикулитом, а корень успешно лечит заболевания сердца.
Состав растения разнообразен, включает в себя витамин С, а также B, A, K, Р и РР, сахар, органические кислоты, жирные масла, пектин, флавоноиды. Среди микроэлементов, входящих в активные вещества шиповника, следует отметить кальций, фосфор, калий, железо, магний и марганец. Концентрация полезных веществ зависит от сорта растения и места его произрастания.
С помощью средств на основе шиповника больные сахарным диабетом могут решить целый ряд проблем, вызванных этим заболеванием:
Ослабление иммунитета. Появление инфекционных или вирусных заболеваний может привести к ухудшению состояния здоровья людей, страдающих сахарным диабетом.
Высокое кровяное давление. Перепады этого показателя плохо влияют на сосуды, делая их менее эластичными и склонными к разрушению.
Высокое содержание холестерина. Применение шиповника поможет привести его уровень в норму, попутно очистив и укрепив сердечно-сосудистую систему.
Состояние усталости, низкий тонус организма.
Затруднение оттока мочи и желчи.
Образование конкрементов, накопление токсинов.
Свежие или сухие измельченные плоды шиповника в количестве трех столовых ложек заливают половиной литра горячей воды и прогревают четверть часа на водяной бане. Полученную жидкость с сырьем заливают в термос и настаивают ещё сутки. Принимают средство за полчаса до еды дважды в день.
Больным сахарным диабетом следует начинать лечение плодами шиповника с осторожностью и только после согласования этого средства с врачом. При наличии в анамнезе повышенной кислотности, язвенной болезни или других заболеваний ЖКТ от применения растения следует отказаться.
По мнению диетологов это один из наиболее предпочтительных напитков при таком заболевании. Регулярное употребление зелёного чая способствует урегулированию показателей содержания сахара, улучшению толерантности к глюкозе, а также чувствительности к инсулину. Входящие в состав напитка вещества, среди которых теанин, кофеин, катехин, помогают избавиться от висцерального жира, накапливающегося обычно возле внутренних органов. Зеленый чай будет эффективен против проявлений гипертонии, в борьбе с лишним весом.
Людям с сахарным диабетом рекомендуется выпивать около 4 стаканов зелёного чая в день без добавления сахара или молока.
Пациентам пожилого возраста не следует употреблять данный напиток слишком часто, это может привести к ухудшению состояния суставов. Людям, страдающим расстройствами деятельности почек, с диагностированной подагрой, конкрементами, обострением язвенной болезни, гастрита и с высокой температурой от зелёного чая нужно отказаться.
К такому способу прибегали ещё медики начала XX века. Известны случаи, когда введение пищевой соды внутривенно позволяло вернуть пациентов из комы. Доказано, что бикарбонат натрия способен облегчить состояние больного с хроническими заболеваниями почек, а это значит – данное средство должно быть эффективно и при иных нарушениях обменных процессов.
По мнению некоторых ученых сахарный диабет является следствием повышенной кислотности печени. Считается, что организм, перегруженный отходами жизнедеятельности, постоянно нуждается в очистке, а высокая кислотность печени не позволяет осуществить очищение должным образом. Это приводит к тому, что поджелудочная железа постепенно перестает в нужных объемах вырабатывать инсулин. Отсюда следует, что нейтрализовав пищевой содой лишнюю кислотность можно снизить риск возникновения сахарного диабета и других подобных заболеваний.
Рецепт: закипятить стакан молока и всыпать в него четверть чайной ложки соды. Смесь размешать и подержать на огне несколько минут, а затем остудить. Выпивать напиток по стакану ежедневно.
Использовать это средство нельзя людям с пониженной кислотностью желудка и злокачественными опухолями. Остальным пациентам перед началом лечения следует пройти консультацию у врача.
Все лекарственные растения по способу воздействия на организм можно условно разделить на две группы:
Травы, в которых содержатся различные инсулиноподобные соединения, помогающие регулировать уровень глюкозы в крови.
Растения, которые содействуют нормализации работы организма, очищению его от токсинов, укреплению иммунитета и стимуляции деятельности систем, органов.
Травы из первой группы могут служить основными средствами для лечения сахарного диабета, особенно если дополнить их применение физическими нагрузками и диетой.
Для приготовления целебных снадобий можно применять разные лекарственные растения, но при этом следует учитывать особенности их воздействия:
Рябина, шиповник, брусника богаты на органические кислоты и витамины.
Сельдерей,свекла, шпинат, морковь, овес, красная свекла, чеснок, капуста, лук, черемша, ячмень и салат относятся к огородным культурам, которые способствуют обогащению организма полезными витаминами и микроэлементами.
При использовании этих растений следует учитывать, что не все они одинаково хорошо взаимодействуют друг с другом, поэтому иногда целесообразнее приобретать уже готовые сбалансированные сборы.
Эти продукты являются важной частью рациона людей, страдающих этим заболеванием, поскольку служат источником витаминов и клетчатки. К подбору овощей и фруктов следует подходить тщательно и вводить в меню только те, чей гликемический индекс не превышает цифры 70. Важно помнить, что этот показатель может возрастать после термической обработки, поэтому по возможности эти продукты рекомендуется есть в сыром виде. Чтобы предотвратить резкий скачок сахара специалисты советуют съедать сначала блюда с низким гликемическим индексом, а затем с более высоким.
Капуста отлично вписывается в рацион людей с сахарным диабетом. Все виды этого ценного овоща – белокочанная, цветная, краснокочанная, брокколи, кольраби, брюссельская и савойская – оказывают уникальное и очень полезное воздействие на организм. По вкусовым и целебным качествам им не уступает квашеная, которая тоже рекомендуется к употреблению.
Свекла разрешена в небольших количествах из-за высокого содержания в ней сахарозы, избавиться от которой можно, проварив этот продукт. Учитывая многочисленные полезные составляющие этого овоща, полностью отказываться от его употребления не стоит.
Тыква входит в список рекомендуемых к употреблению овощей благодаря обширному содержанию полезных веществ, входящих в её состав. Её можно употреблять в любом виде, но особенно полезным является сырой продукт, который чаще всего добавляют в салаты.
Баклажаны привлекают больных сахарным диабетом прежде всего своей низкой калорийностью, высоким содержанием клетчатки. При регулярном применении блюд из этого овоща (не менее 2 раз в неделю), можно говорить о его способности снижать уровень сахара, холестерина, нормализовать сердечную деятельность и выводить лишнюю жидкость. Лучшие способы приготовления баклажанов – отваривание и тушение.
Морская капуста хорошо справляется с устранением таких осложнений сахарного диабета как атеросклероз, повышение содержания холестерина, ухудшение зрения, снижение иммунитета. В качестве пищевого и лечебного продукта можно использовать свежие и сухие листья ламинарии. Способ приготовления мало влияет на содержание многочисленных полезных веществ в этой водоросли.
Яблоки несладких сортов должны быть на столе каждый день. Их можно есть без всякой обработки или добавлять во фруктовые и овощные салаты, готовить из них напитки и джемы. Яблоки в печеном виде тоже разрешено употреблять, но при этом следует учитывать изменение гликемического индекса.
Гранат известен своей способностью укреплять иммунитет, избавлять организм от стероидных бляшек и улучшать процессы обмена. Большое разнообразие полезных веществ, входящих в состав этого продукта, привлекает к нему внимание. Людям с сахарным диабетом рекомендуется выбирать кислые сорта гранатов.
Киви очень ценный для диабетиков продукт, который является источником необходимой для них фолиевой кислоты, минералов и витаминов. Употребление этого фрукта помогает заменить им сладости, находящиеся под запретом. Плоды содержат оптимальное количество сахара, которое не вызывает стремительного выброса инсулина и не вмешивается в обмен углеводов. Киви способствует снижению веса.
Автор статьи: Алексеева Мария Юрьевна | Врач-терапевт
О враче: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Рецепт здоровья — имбирь с лимоном и мёдом: как приготовить имбирный лимонад?
Сахарный диабет – это нарушение обмена углеводов и воды в организме. Следствием этого является нарушение функций поджелудочной железы. Именно поджелудочная железа вырабатывает гормон, называемый инсулином. Инсулин участвует в процессе переработки сахара. А без него, организм не может осуществить превращение сахара в глюкозу.
Эффективным лечением сахарного диабета является настой из лечебных трав. Для приготовления настоя возьмите полстакана ольховых листьев, столовую ложку цветков крапивы и две столовых ложек листьев лебеды. Всё это залейте 1 литром кипяченой или простой водой. Затем тщательно перемешайте и настоите 5 дней в освещённом месте.
Многие недооценивают значение правильного питания в комплексном лечении любого заболевания. В случае сахарного диабета, особенно второго типа, это вообще не должно оспариваться. Ведь в его основе лежит нарушение обмена веществ, которое первично вызвано именно неправильным питанием.
Не только сахар в прямом смысле этого слова несет в себе угрозу для диабетиков. Крахмалистые продукты и вообще любые блюда, богатые углеводами, заставляют показания глюкометра просто зашкаливать.
Одной из частых жалоб при многих заболеваниях является сухость во рту. Это могут быть заболевания системы пищеварения, острая патология брюшнополостных органов, требующая хирургического лечения, заболевания сердца и нервной системы, обменные и эндокринные нарушения и сахарный диабет.