Сахарный диабет – тяжелое хроническое заболевание, которое сопровождается огромным числом осложнений. Самым грозным из них можно считать синдром диабетической стопы (СДС). По данным Всемирной организации здравоохранения этот синдром возникает у 15% больных со стажем диабета 5 лет и более.
Синдром диабетической стопы — патологические изменения нервной системы, артериального и капиллярного русла, способные привести к формированию язвенно-некротических процессов и гангрены.
Около 85 % таких случаев составляют трофические язвы стоп, оставшуюся часть – абсцессы, флегмоны, остеомиелит, тендовагинит и гнойный артрит. Сюда же относят негнойное деструктивное поражение костей конечностей – диабетическую остеоартропатию.
При диабете происходит недостаточная выработка гормона — инсулина, функция которого заключается в помощи глюкозе (сахару) доходить до клеток организма из кровотока, поэтому при его дефиците глюкоза повышается в крови, со временем нарушая кровоток в сосудах, поражая нервные волокна. Ишемия (недостаток кровообращения) приводит к нарушению заживления ран, а поражение нервов — к снижению чувствительности.
Эти нарушения способствуют развитию трофических язв, которые в свою очередь перерастают в гангрену. Любые трещины, ссадины переходят в открытые язвы, а также под мозолями и ороговевшими слоями формируются скрытые язвы.
Причиной позднего начала лечения и ампутации конечностей является то, что больной долгое время не замечает происходящих изменений, поскольку чаще всего не обращает внимание на свои стопы. Из-за плохого кровоснабжения ног на фоне снижения чувствительности, боль от порезов и потертостей не ощущается больным и даже язва долго может оставаться незамеченной.
Обычно поражение стопы происходит в тех местах, на которые при ходьбе приходится вся нагрузка, под малочувствительным слоем кожи образуются трещины, в которые попадает инфекция, создавая благоприятные условия для возникновения гнойной раны. Такие язвы способны поражать ноги вплоть до костей, сухожилий. Поэтому в конечном итоге возникает необходимость ампутации.
В мире 70% всех ампутаций связаны с диабетом, причем при своевременном и постоянном лечении почти 85% их можно было предотвратить. Сегодня, когда работают кабинеты «Диабетической стопы», в 2 раза сократилось число ампутаций, снизилось количество летальных исходов, консервативное лечение составляет 65%. Однако реальное количество больных сахарным диабетом в 3-4 раза выше статистических данных, поскольку многие не подозревают о том, что больны.
Итак, причинами развития синдрома диабетической стопы являются:
- снижение чувствительности конечностей (диабетическая нейропатия)
- нарушение кровообращения в артериях и мелких капиллярах (диабетическая микро- и макроангиопатия)
- деформация стоп (вследствие моторной нейропатии)
- сухость кожи
Главная причина поражения нервов – постоянное действие высокого уровня глюкозы на нервные клетки. Такая патология сама по себе не вызывает омертвение тканей. Язвы возникают по другим, косвенным причинам:
Язвы, образующиеся после микроссадин, порезов и потертостей, очень плохо заживают, приобретая хроническое течение. Ношение неудобной и тесной обуви усугубляет повреждение кожных покровов. Трофические язвы, разрастаясь и углубляясь, переходят на мышечную и костную ткань. По данным исследований к развитию невропатических язв в 13 % случаев приводит чрезмерное утолщение рогового слоя эпидермиса (гиперкератоз), в 33% — использование неадекватной обуви, в 16% — обработка стопы острыми предметами.
Ухудшение кровотока по артериям ног связано с атеросклеротическими бляшками (см. как снизить холестерин без лекарств). Атеросклероз, вызывающий повреждение крупных сосудов, при сахарном диабете протекает тяжело и имеет ряд особенностей.
- поражаются нижние отделы ноги (артерии голени)
- повреждение артерий обеих ног и в нескольких участках сразу
- начинается в более раннем возрасте, чем у пациентов без сахарного диабета
Атеросклероз у больного сахарным диабетом может вызвать отмирание тканей и образование трофических язв самостоятельно, без механического воздействия и травм. В кожу и другие части стопы поступает недостаточное количество кислорода (из-за резкого нарушения кровотока), в результате происходит отмирание кожных покровов. Если пациент не соблюдает меры предосторожности и дополнительно травмирует кожу, то зона повреждения расширяется.
Типичными клиническими симптомами при этом являются боль в области стопы или язвенного дефекта, сухость и истончение кожи, которое сильно подвержено микротравмам, особенно в области пальцев. По данным исследований пусковыми механизмами нейроишемических поражений служат в 39% случаев грибковые поражения стоп, в 14% обработка ног острыми предметами, в 14% — неосторожное удаление вросших ногтей хирургом.
Наиболее драматичным последствием СДС является ампутация конечности (малая – в пределах стопы и высокая – на уровне голени и бедра), а также смерть пациента от осложнений гнойно-некротического процесса (например, от сепсиса). Поэтому каждый больной сахарным диабетом должен знать первые симптомы диабетической стопы.
- Первым признаком появления осложнений является снижение чувствительности:
- сначала вибрационная
- затем температурная
- потом болевая
- и тактильная
- Также насторожить должно появление отеков ног (причины)
- Снижение или повышение температуры стоп, то есть очень холодная или горячая нога – признак нарушения кровообращения или инфекции
- Повышенная утомляемость ног при ходьбе
- Боль в голенях — в покое, ночью или при ходьбе на определенные дистанции
- Покалывания, зябкость, жжение в области стоп и другие необычные ощущения
- Изменение цвета кожи ног — бледные, красноватые или синюшные оттенки кожи
- Уменьшение волосяного покрова на ногах
- Изменение формы и цвета ногтей, синяки под ногтями — признаки грибковой инфекции или травмы ногтя, способные вызвать некроз
- Долгое заживление царапин, ранок, мозолей — вместо 1-2 недель 1-2 месяца, после заживления ранок остаются неисчезающие темные следы
- Язвы на ступнях — долго не заживающие, окруженные истонченной сухой кожей, часто глубокие
Еженедельно следует осматривать ноги, сидя на стуле в зеркало, поставленное снизу — пальцы и верхнюю часть стопы можно просто осматривать, обращать внимание на межпальцевое пространство, пятки и подошву ощупывать и осматривать с помощью зеркала. Если обнаруживаются какие-либо изменения, трещины, порезы, неязвенные патологии следует обратиться к подиатру (специалист по стопам).
Больным сахарным диабетом следует хотя бы 1 раз в год посещать специалиста и проверять состояние нижних конечностей. При обнаружении изменений подиатр назначает медикаментозное лечение по обработке стоп, ангиолог производит операции на сосудах ног, если требуется изготовление специальных стелек, то требуется ангиохирург, специальной обуви — ортопед.
  |   |
В зависимости от преобладания той или иной причины синдром разделяют на нейропатическую и нейроишемическую формы.
| Признак | Нейропатическая форма | Нейроишемическая форма |
| Внешний вид ног |
|
|
| Локализация язвы | Зона повышенной механической нагрузки | Зоны наихудшего кровоснабжения (пятка, лодыжки) |
| Количество жидкости на дне раны | Рана влажная | Рана почти сухая |
| Болезненность | Очень редко | Обычно выраженная |
| Кожа вокруг раны | Часто гиперкератоз | Тонкая, атрофичная |
| Факторы риска |
|
|
Больные со стажем диабета более 10 лет
- Пациенты с неустойчивой компенсацией или декомпенсацией углеводного обмена (постоянные колебания уровня глюкозы)
- Курильщики
- Люди, страдающие алкоголизмом
- Больные с инсультом
- Перенесшие инфаркт
- Лица с тромбозами в анамнезе
- Больные с тяжелым ожирением
При первых признаках неблагополучия больной сахарным диабетом должен обратиться к специалисту и подробно описать связанные с диабетической стопой симптомы. Идеально, если в городе есть кабинет «Диабетическая стопа» с грамотным врачом-подиатром. При отсутствии такового можно обратиться к терапевту, хирургу или эндокринологу. Для постановки диагноза будет проведено обследование.
Общие клинические исследования:
Исследование нервной системы:
| Оценка кровотока нижних конечностей:
Исследование трофической язвы стопы:
Рентген стоп и голеностопных суставов |
Все осложнения сахарного диабета потенциально опасны и требуют обязательной терапии. Лечение диабетической стопы должно быть комплексным.
Лечение трофических язв при хорошем кровотоке в конечности:
- Тщательная обработка язвы
- Разгрузка конечности
- Антибактериальная терапия для подавления инфекции
- Компенсация сахарного диабета
- Отказ от вредных привычек
- Лечение сопутствующих болезней, которые препятствуют заживлению язвы.
Лечение трофических язв при нарушенном кровотоке (нейроишемическая форма диабетической стопы):
- Все вышеперечисленные пункты
- Восстановление кровотока
Лечение глубоких трофических язв с некрозом тканей:
- Хирургическое лечение
- При отсутствии эффекта – ампутация
Врач после осмотра и обследования удаляет ткани, потерявшие жизнеспособность. В результате останавливается распространение инфекции. После механического очищения необходимо промыть всю поверхность язвы. Ни в коем случае не допускается обработка «зеленкой», йодом и другими спиртовыми растворами, которые еще больше повреждают кожу. Для промывания используют физиологический раствор или мягкие антисептики. Если во время обработки раны врач определяет признаки избыточного давления, то он может назначить разгрузку больной конечности.
Залогом успешного лечения язвы является полное снятие нагрузки на раневую поверхность. Это важное условие часто не выполняется, так как болевая чувствительность ноги снижена, и пациент в состоянии опираться на больную ногу. В итоге все лечение оказывается неэффективным.
- при язвах голени необходимо сократить время нахождения в вертикальном положении
- при ранах на тыльной поверхности стопы нужно реже носить уличную обувь. Допускается ношение мягкой домашней обуви.
- при язвах на опорной поверхности одной стопы применяют разгрузочные приспособления (иммобилизирующая разгрузочная повязка на голень и стопу). Противопоказаниями к ношению такого приспособления является инфекция глубоких тканей и тяжелая ишемия конечности. Нельзя забывать, что ортопедическая обувь, подходящая для профилактики, не применима для разгрузки стопы.
Заживление трофической язвы и других дефектов возможно только после стихания инфекционного процесса. Промывания раны антисептиками недостаточно, для излечения необходима системная антибиотикотерапия на длительный срок. При нейропатической форме СДС антимикробные средства применяют у половины больных, а при ишемической форме такие препараты необходимы всем.
Значительное повышение уровня глюкозы в крови вызывает появление новых трофических язв и осложняет заживление уже существующих в связи с поражением нервов. С помощью правильно подобранных сахароснижающих препаратов, инсулиновых помп или доз инсулина можно контролировать диабет, снижая риск диабетической стопы до минимума.
Курение увеличивает риск атеросклероза сосудов голени, снижая шансы на сохранение конечности. Злоупотребление спиртными напитками вызывает алкогольную нейропатию, которая в совокупности с диабетическим поражением нервов приводит к трофическим язвам. Кроме того, прием алкоголя исключает стабильную компенсацию углеводного обмена, в результате уровень глюкозы у пьющих больных постоянно повышен.
Многие болезни и состояния, неприятные сами по себе, при сахарном диабете становятся опасными. Они замедляют заживление трофических язв, увеличивая риск гангрены и ампутации стопы. К самым нежелательным спутникам диабета относятся:
- анемия
- несбалансированное и недостаточное питание
- хроническая почечная недостаточность
- заболевания печени
- злокачественные новообразования
- терапия гормонами и цитостатиками
- депрессивное состояние
При вышеописанных состояниях лечение синдрома диабетической стопы должно быть особенно тщательным.
При нейроишемической форме синдрома диабетической стопы кровоток бывает нарушен настолько, что заживление даже самой мелкой язвы становится невозможным. Результатом этого процесса рано или поздно становится ампутация. Поэтому единственным способом сохранить конечность является восстановление проходимости сосудов. Медикаментозное восстановление кровотока в ногах часто неэффективно, поэтому при артериальной недостаточности обычно применяют хирургические методы: шунтирование и внутрисосудистые операции.
- очищение и дренирование глубоких язв. При глубокой язве на ее дно ставится дренаж, по которому происходит отток выделений. Это улучшает заживляемость.
- удаление нежизнеспособных костей (при остеомиелите, например)
- пластическая операция при обширных раневых дефектах. Широко используется замещение поврежденных покровов искусственной кожей.
- ампутации (в зависимости от уровня поражения они могут быть малыми и высокими)
Ампутация конечности – крайняя мера, используемая при тяжелом общем состоянии больного или неудачах в других способах лечения. После ампутации необходимо восстановительное лечение и компенсация сахарного диабета для лучшего заживления культи.
Предотвратить развитие синдрома диабетической стопы гораздо легче, чем вылечить. Диабет – заболевание хроническое, поэтому тщательный уход за ногами должен войти в ежедневную привычку. Существует несколько простых правил, соблюдение которых значительно снижает частоту появления трофических язв.
Главной проблемой для больного диабетом является подбор обуви. Из-за снижения тактильной чувствительности пациенты годами носят тесную, неудобную обувь, вызывающую необратимые повреждения кожи. Есть четкие критерии, по которым больной диабетом должен подбирать обувь.
| ПРАВИЛЬНАЯ ОБУВЬ | НЕПРАВИЛЬНАЯ ОБУВЬ |
| Натуральная кожа, мягкая, внутри не должно быть грубых швов (проверяйте рукой) | Тряпочная обувь — не держит форму |
| Свободная, подходящая по полноте, размеру и высоте подъема | Тесная, неподходящая по размеру (даже если по ощущениям обувь не жмет) |
| Обувь с широкими закрытыми носами, чтобы пальцы не были зажаты. Домашние тапочки с закрытой пяткой и носом, пятка выше задника. | Обувь с открытыми носами или «узконосая», босоножки, шлепанцы, в которых легко поранить ногу. Не должно быть открытых носов, ремешков между пальцами, поскольку при этом травмируются пальцы. |
| Ношение обуви на носок из хлопчатобумажной ткани | Ношение обуви на голую ногу или синтетический носок |
| Каблук от 1 до 4 см | Обувь с высоким каблуком или на плоской подошве — травмируются нервы, сосуды, деформируется стопа. |
| Подбор обуви по картонной заготовке (контур ноги, обведенный на бумаге) | Подбор обуви только по своим ощущениям. Нельзя надеяться на то, что обувь разносится, обувь должна быть комфортной с момента покупки |
| Регулярная смена обуви | Ношение обуви больше 2 лет |
| Индивидуальная обувь | Использование чужой обуви |
| Покупать обувь рекомендуется во второй половине дня. Лучше подбирать обувь на отекшую, уставшую ногу, тогда она подойдет вам в любое время. | Не меряйте и не покупайте обувь рано утром |
Существует еще несколько важных правил ухода за ногами при диабете:
- Любые порезы, ссадины, ожоги и самые незначительные повреждения кожи ног – это повод для обращения к специалисту.
- Ежедневный осмотр ног, в том числе и труднодоступных участков, позволит своевременно выявить свежую язву.
- Аккуратное мытье и просушивание ног – обязательная каждодневная процедура.
- При нарушении чувствительности в ногах нужно внимательно контролировать температуру воды при купании. Исключить прием горячих ванн, использование грелок, чтобы не допустить ожогов.
- Переохлаждение также пагубно отражается на состоянии кожи ног. В зимние месяцы нельзя допускать переохлаждения.
- Каждый день должен начинаться с осмотра обуви. Камушки, бумага и другие посторонние предметы при длительном воздействии приводят к серьезным трофическим язвам. Перед тем как одеть обувь, следует убедиться, что в ней нет песчинок, камешек и пр.
- Смена носков и чулок должна проходить дважды в день. Лучше покупать носки из натуральных материалов, без тугой резинки, нельзя использовать носки после штопки.
- По причине снижения чувствительности стоп, людям, страдающие диабетом, не рекомендуется ходить босиком на пляже, в лесу, и даже дома, поскольку можно не заметить появившихся ран на стопе.
При сахарном диабете нельзя обрабатывать раны зеленкой
Гиперкератоз (ороговение кожи) в местах повышенного механического давления является провоцирующим фактором риска образования язвы. Поэтому профилактика их развития включает обработку проблемных областей стопы, удаление гиперкератоза, использование питательных и увлажняющих и кремов для ног. Ороговевшие участки удаляются механическим путем скалером или скальпелем без травмирования слоя кожи только врачом.
Крема, которые можно использовать при сахарном диабете, содержат мочевину в различной концентрации — Бальзамед (230-250 руб), Альпресан (1400-1500 руб). Они ускоряют заживление кожи, предупреждают шелушение, устраняют сухость кожи, снижают боль и приостанавливают появление трещин на пятках и мозолей при сахарном диабете. Бальзамед кроме мочевины содержит также витамины и растительный масла.
- Есть данные о том, что с целью профилактики процесса старения, катаракты, болезней периферических нервов, сердца, а также диабетической стопы, можно применять α-липоевую (тиоктовую) кислоту и витамины группы В (Турбослим, Солгар Альфа-липоевая кислота и пр.).
Еще 10-15 лет назад любая язва на стопе у больного диабетом рано или поздно приводила к ампутации конечности. Снижение активности в результате калечащей операции вызывала ряд осложнений, продолжительность жизни снижалась существенно. В настоящее время врачи всеми силами стараются сохранить ногу и вернуть пациента к привычному образу жизни. При активном участии в лечении самого больного это грозное осложнение имеет вполне благоприятный прогноз.
Нет, риск развития СДС зависит только от стажа диабета. Контролировать уровень глюкозы при диабете 1 типа сложнее, поэтому и осложнения развиваются часто.
Страдаю диабетом 12 лет. Недавно на большом пальце ноги появилась рана. После лечения примочками с мазью Вишневского из раны начала сочиться жидкость. Боли я не испытываю, можно ли повременить с визитом к врачу?
Использование мазей, не пропускающих воздух, является большой ошибкой. В связи с этим рана на Вашей ноге инфицировалась, поэтому визит к врачу откладывать нельзя!
Полгода назад перенесла ампутацию стопы левой ноги по поводу ишемической формы СДС. Неделю назад культя опухла, стала синюшной. С чем это связано и что нужно делать?
Возможны 2 варианта: рецидив нарушения кровообращения и инфицирование культи. Необходима срочная консультация хирурга!
Если на ступнях нет повреждений или они быстро восстанавливаются, достаточно носить очень удобную обычную обувь. Если часто беспокоят трофические язвы, а кости и суставы стопы деформированы, то без специальной ортопедической обуви не обойтись.
Горячие ванны принимать нежелательно в связи с риском ожога или перегревания конечности, что повлечет за собой развитие диабетической стопы.
Боюсь ампутации, поэтому не обращаюсь к врачу по поводу нескольких язв на ногах, лечусь народными методами. Как часто при СДС ампутируют ноги?
Процент ампутаций в последнее время стремительно падает. Мощная антибиотикотерапия, очищение язвы и соблюдение гигиены позволяет сохранить конечность в большинстве случаев. На радикальные меры идут только при угрозе жизни пациента. Своевременное обращение к специалисту увеличивает шансы на благоприятный исход.
Многие годы безуспешно боретесь с ДИАБЕТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить диабет принимая каждый день.
При сахарном диабете поражаются все органы. Не исключение и кожа. Все больные этим опасным заболеванием имеют повышенный риск развития грибковых заболеваний кожи. Рассмотрим, почему они появляются, какие их признаки и как эффективно противостоять болезням.
Главная причина появления грибковых заболеваний кожи при диабете – это все-таки нарушение обмена веществ. А такое нарушение происходит в результате повышенного содержания сахара в крови.
Образно говоря, сахар претерпевает такие изменения в организме человека при сахарном диабете:
- его небольшое количество усваивается;
- немного глюкозы оседает на кровяных тельцах;
- некоторая часть сахара оседает в тканях и вызывает патологические изменения в них;
- часть же сахара выделяется с потом и уриной.
Именно эта последняя часть выводимой глюкозы и способствует развитию грибка. Почему это происходит? Дело в том, что пот, обогащенный глюкозой, является превосходной питательной средой для грибка. В организме, ослабленном сахарным диабетом, создаются благоприятные условия для развития и прогрессирования грибковой инфекции.
Механизм развития болезни простой: зуд способствует расчесыванию, кожа в пораженных местах высыхает. На ней появляются чешуйки, трещины. А при дальнейшем расчесывании образуются ранки. В них и поселяется возбудитель грибковой инфекции.
Возбудителем грибка ног является трихофитон. Его проявление – красная сыпь в очаге поражения. Пациент также может отмечать появление на коже ног пузырьков и чешуек. Помутнение пузырьков свидетельствует о том, что в патологический процесс присоединилась гнойная инфекция.
Самые благоприятные условия для жизнедеятельности грибка развиваются между пальцами, на ногтях, особенно ног, а также в паху, под молочными железами. У женщин грибок может развиваться даже во влагалище.
Кроме того, у больного изменяются ногти. Они становятся ломкими. Обращает внимание измененный цвет ногтевой пластины – она становится желтой.
Лечение грибка на ногах у больных сахарным диабетом довольно затруднительно. Это связано с тем, что им не разрешается использовать много мазей и противогрибковых препаратов. Мы рекомендуем не заниматься самолечением при грибковой инфекции, а сразу обращаться к врачу, как только замечены признаки неблагополучия.
Ни при каком условии нельзя пользоваться услугами «народных целителей», которые могут только навредить. Более того, больной с поражением ногтей рискует утратить драгоценное время.
Еще одна проблема в лечении грибка состоит в том, что пациенты имеют сниженную болевую чувствительность и не замечают деформации ногтей. Следовательно, они обращаются за врачебной помощью слишком поздно.
Все лекарства должны выбираться только на основании таких требований:
- отсутствие вредного взаимодействия между противогрибковыми средствами и препаратами, которые принимает больной для лечения повышенного сахара;
- отсутствие гипогликемии, то есть резкого снижения содержания сахара в крови;
- отсутствие побочных явлений, способствующих отрицательно влиять на состояние больного сахарном диабете.
Поэтому не существует никаких общих рекомендаций касательно назначения больным препаратов против заболевания ногтей при диабете. Все средства подбираются только индивидуально на основе тщательно проведенных диагностических исследований. Кроме того, только врач может посоветовать средства народной медицины для лечения ногтей. Их применение должно строго контролироваться – никакой самодеятельности в этом не должно быть.
Пациент может ускорить лечение и придерживаться несложных рекомендаций для улучшения состояния ногтей при сахарном диабете.
- Постоянно следить за уровнем сахара (лечение инсулином не должно прерываться).
- Частые прогулки и ношение удобной обуви способствуют улучшению микроциркуляции.
- Надо стараться не допускать повышенного потения ног.
- Каждый день надо мыть ноги теплой водой с мылом и вытирать их досуха.
- Если кожа на ногах сухая и склонна к появлению трещин, необходимо увлажнять ее специальным кремом.
- Необходимо проводить лечение царапин на ногах специальными препаратами, которые разрешил принимать врач.
- Перегревание ног при диабете недопустимо. По той же причине их нельзя подносить близко к источникам тепла.
В качестве профилактических мер необходимо правильно срезать ногти: не срезать уголки, а аккуратно спиливать их при помощи пилочки. Желательно не посещать общественных бань, где легко можно заразиться грибком.
Врачи рекомендуют своим пациентам проводить лечение антисептическими препаратами, а также немедленно обрабатывать назначенными препаратами все существующие трещины на коже.
Лечение противогрибковыми препаратами надо проводить около двух-трех недель. Тогда признаки грибка исчезнут полностью. Препарат Ламизил эффективно уничтожает возбудителя заболевания, так как образует на коже защитную пленку. Такой гель облегчает состояние больного, так как зуд и боль становятся заметно меньше.
Запущенный грибок представляет большую опасность для здоровья. Ранки, трещины, возникающие от грибкового поражения, очень долго лечатся. Они также способны инфицироваться, создавая высокий риск развития гангрены. А гангрена, в свою очередь, опасна ампутацией ноги и развитием сепсиса с высокой вероятностью летального исхода. Так что всем пациентам надо быть предельно осторожным с грибком.
Таким образом, бережное отношение к здоровью, современное лечение болезней кожи и соблюдение всех правил гигиены будет способствовать нормальному состоянию стоп и не допустит развития осложнений.
Люди, страдающие сахарным диабетом, должны соблюдать осторожность, стараясь по возможности, не травмировать кожу, особенно ног. Это необходимая мера, поскольку при заболевании тяжело заживают повреждения.
При сахарном диабете большую опасность представляют гнойные образования, они очень долго заживают и тяжело поддаются лечению. Иммунитет понижен, организм плохо сопротивляется воспалительному процессу, происходит пересыхание кожи.
Сначала рана начинает заживать, но позже в нее вновь попадает инфекция и возникает нагноение, придется снова начинать лечение.
Самыми уязвимыми в этом смысле являются лодыжки человека. Заживление ран на коже конечностей имеет совершенно иную динамику по сравнению с другими участками тела. И лечить это нужно, основываясь на специфических особенностях.
Процесс выздоровления, как правило, затруднен постоянными отеками ног, характерными для этого заболевания. Помимо этого, рану, находящуюся на другом участке, можно обездвижить, а вот с ногами это сделать невозможно.
Сахарный диабет это заболевание, которое характеризуется повышением уровня глюкозы, что негативно влияет состояние организма. Лечение осложняется тем, что страдают мелкие сосуды, которые разрушаются.
Это обусловлено следующими проявлениями:
- ухудшение кровообращения,
- появление недостаточного снабжения питательными элементами клеток кожи.
Данные процессы и вызывают раны, которые не могут зарасти в течение долгого времени. Если не начать лечение, то раны могут превратиться в очаги инфекционных заболеваний.

Важным условием, которое влияет на процесс заживления травм на ногах, выступает диабетическая нейропатия. Это распространенное осложнение, вызванное сахарным диабетом. Нейропатия встречается примерно у 50% диабетиков.
Нейропатия оказывает прямое влияние на следующие процессы:
- разрушение нервных окончаний,
- нарушение чувствительности кожи.
Погибают и нервные окончания, которые выполняют выделительную функцию кожи, что становится причиной сухости кожи и плохой регенерации. Часто кожа трескается, это обеспечивает инфекции простой путь достичь организма через трещины.
Бывает, что человек не замечает травмирование ноги, поэтому рана вовремя не обрабатывается. Нередки случаи натирания мозолей или повреждений от хождения босиком. Причина заключается в нарушении болевой чувствительности, которое вызвано деформацией нервных окончаний.
Выходит, что человек с диабетом просто не замечает проблем своих конечностей, поскольку он не чувствует дискомфорта, не может принять мер, произвести лечение.
Если гнойная рана не уходит в течение нескольких дней, велики ее шансы превращения в язву. Для сахарного диабета характерно наступление синдрома диабетической стопы.
Каждый больной сахарным диабетом должен постоянно контролировать состояние своей кожи и обращаться к медицинскому специалисту каждый раз, когда появляется какой-либо дефект. Как известно, если этого не сделать, лечение инфицированного места будет протекать очень тяжело.
Медики советую лечение совмещать с внесением в обычный рацион следующих продуктов питания:
Любая травма на теле человека, болеющего сахарным диабетом, должна обрабатываться антисептиком.
К лечению добавляют мази с антибиотиками, если у человека наблюдается:
- повышенная температура;
- отек и покраснение области;
- нагноение и не заживание раны.

Чаще всего, врач назначает курс витаминов группы С и В и антибиотики.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы лечить повреждение и улучшить питание кожи в процессе регенерации тканей, используются:
метилурациловая мазь; солкосериловой мазь; мази на жирной основе, например, «Трофодермин».
Чтобы стянуть кожу на ноге и поспособствовать процессу ее эпителизации (зарастанию), требуется создать соответствующее лечение. Место должно быть очищено от:
- микроорганизмов
- отмерших гнойных тканей
- инородных тел.
Лечить травмы иодофорами и перекисью водорода, вопреки расхожему мнению, нельзя, это ухудшает процесс заживления гнойных ран.
Когда все перечисленные методы не дают ожидаемого результата, то лечить некрозы хирургическим путем — единственное решение проблемы незаживающих образований.
При лечении человеку с сахарным диабетом часто помогают средства народной медицины. Перечислим некоторые из них:
- Листья чистотела. Использовать нужно свежие листья, но если их нет, подойдут сухие, которые требуется предварительно распарить. Листья прибинтовываются к язве.
- Корни чистотела и лопуха. Создается смесь из измельченных корней растений и других ингредиентов:
- корень чистотела (20 граммов),
- корень лопуха (30 граммов)
- подсолнечного масла (100 миллилитров).
- Смесь кипятится 15 -20 минут на слабом огне, затем процеживается. Травмы, которые медленно заживают, необходимо смазывать 7 дней подряд по 3 раза в день.
- Свежий огуречный сок. Такой сок обладает сильным противомикробным действием. Соком огурца смазывают гнойные раны, делают компрессы для ран. После того, как рана будет очищена соком, необходимо лечение, которое прописал врач.
отдельно стоит упомянуть о таком интересном методе, как гирудотерапия при сахарном диабете, о котором у нас на сайте есть любопытный материал.
В целях профилактики и лечения диабетических ангиопатий и невропатий, врачами, как правило, назначаются препарат с антиоксидантным действием, например, «Глюкоберри». Лечение заключается в:
- предотвращении повреждения сосудов
- улучшении состояния нервов.
Для избежания формирования незаживающих ран на ногах, требуется соблюдать следующие правила:
- Нельзя ходить босиком, требуется перед обуванием тщательно осматривать обувь;
- Каждый день исследовать конечности на предмет появления любых травм;
- Выполнять мытье ног ежедневно, применяя средства, не иссушающие кожу;
- Бросить табакокурение. Никотин ощутимо ухудшает кровообращение, что осложняет регенерацию клеток и заживление гнойных травм на ноге;
- Исполнять требования техники безопасности при использовании грелки, радиатора или камина, во избежание ожогов;
- В холодную погоду в обязательном порядке тепло обуваться и пребывать на улице не более получаса;
- В летний период не носить обувь, имеющую перемычки между пальцев;
- Использовать несколько пар обуви, меняя их с небольшой периодичностью;
- Не лечить бородавки, мозоли и натоптыши самостоятельно;
- Использовать только качественную и удобную обувь, которая не стягивает кожу и не натирает резинками и швами.

Не нужно использовать для лечения кожи вазелин и другие средства, базирующиеся на минеральных маслах, они не впитываются кожей и не приносят пользы.
Лучше не использовать для гнойных образований:
- йод
- перекись водорода
- салициловую кислоту.
Если кожа слишком пересушена, нужно проконсультироваться с врачом, он назначит гипотонические средства без содержания бета-блокаторов.
Важно знать, что лечить нужно даже самые маленькие травмы на ноге.
Лучше всего спросить о деталях у терапевта, который правильно оценит ситуацию и пропишет соответствующие лекарственные средства.

Причем это необязательно касается заболеваний кожи. Вызвать трещины могут и общие заболевания организма.
Чтобы успешно вылечить проблемные места на ногах, нужно разобраться в возможных причинах потрескавшейся кожи.
Проблемы с кожей возникают обычно в летнее время года, когда большинство людей носят открытую обувь. Высокая температура воздуха и асфальта, низкая влажность воздуха приводят к тому, что эпидермис пересыхает и трескается.
Однако у здоровых людей этого не происходит. Нормально работающий организм поддерживает естественное увлажнение и эластичность кожи.
Факторы, приводящие к трещинам:
- грибковые инфекции, которые легко проникают из-за открытой обуви;
- мелкие травмы, их часто можно получить при неправильной обработке ног пемзой;
- контакт с бытовой химией и неправильно подобранные и некачественные косметические средства для ног;
- неправильная гигиена и уход за ступнями.
К внешним причинам следует также отнести ношение синтетической обуви, которая нарушает естественный отход пота и способствует перегреванию конечностей. Пересыхание кожи из-за хождения босиком или в чрезмерно открытой обуви.
Неудобная колодка провоцирует неправильное положение ноги при ходьбе, нарушение кровообращения и образование мозолей. Образование трещин часто провоцируют сухие мозоли и попытки их удалить.
Следующая группа причин, которые могут привести к образованию трещины между пальцами, касаются общего состояния организма.
- Неправильная выработка гормонов – заболевания эндокринной системы. Чрезмерная сухость кожи и трещины – частые осложнения этих заболеваний. Сахарный диабет часто вызывает растрескивание дермы.
- Лишний вес – ожирение, который создает дополнительную нагрузку на кожу стопы и провоцируют разрушение дермы.
- Недостаток витаминов А, В и Е, которые отвечают за регенерацию кожи.
- Кожные заболевания (дермиты, экземы), которые нарушают целостность кожи и провоцируют другие проблемы.
- Сосудистые проблемы конечностей, при которых нарушается нормальное кровоснабжение ступни.
Причиной возникновения трещин может быть чрезмерная нагрузка на ноги, связанная с профессиональной деятельностью. Люди, которые много и интенсивно двигаются, например, танцовщики и спортсмены, попадают в группу риска. Провоцирует трещины и долгая работа в положении стоя.
Трещины могут появиться из-за несбалансированного питания, при котором в организм не поступают вещества, отвечающие за регенерацию кожного покрова. Плохое воздействие на состояние ступней может оказать прием некоторых лекарственных препаратов, особенно бесконтрольный, с несоблюдением курсов и дозировок.
Трещины между пальцами открывают путь инфекциям. Если продолжать ходить в открытой обуви, инфицирования не избежать.
Часто бывает достаточным подобрать более удобную обувь и позаботиться о правильном уходе за ногами.
Если трещины уже появились, за лечение нужно браться сразу. Лучшим началом лечения является поход к врачу. Он проверит наличие инфекций, грибка стопы и поможет выбрать, чем лечить растрескавшуюся кожу.
Производители предлагают большой набор средств, которые способствуют быстрому заживлению повреждений и помогают предотвратить присоединение инфекции.
- Радевит – мазь от трещин, помогает восстановить поврежденную кожу, снять боль и воспаление благодаря высокому содержанию витаминов A, E, D.
- Вулнузан – средство природного происхождения, снимает воспаление, помогает регенерации тканей. Содержит большой набор микро- и макроэлементов.
- Ультра Майд – хорошо затягивает ранки, снимает боль, предотвращает повторное образование.
- Супер Глю – медицинский клей запечатывает повреждение кожи, заживляет, не допускает проникновение инфекции.
Хороший эффект дает применение бальзама Шостаковского и других препаратов, содержащих винилин.
Грибок вызывает болезненные ощущения, зуд, приводит к разрушению эпидермиса, провоцирует неприятный запах. Часто поражение начинается под мизинцем на ноге, постепенно распространяясь на подошву под пальцами и на ногти.
Грибковые поражения лечатся специальными препаратами, которые необходимо применять курсом, чтобы уничтожить возбудителя. Нельзя заканчивать лечение сразу после затягивания ранок. Перед назначением препаратов определяют вид возбудителя, чтобы лечение было эффективным.
Обычно используются средства для внутреннего и местного применения. Назначение антибиотиков необходимо, чтобы полностью ликвидировать инфекцию.
Препараты Итраконазол, Низорал или другие назначают для приема курсом в течение длительного времени.
Препараты для местного применения:
- Клотримазол – наносят до 3-х раз в течение дня;
- Ифенек – обладает, кроме противогрибкового, антисептическим действием, наносят 2 раза в день;
- Бифосин – имеет способность быстро проникать в пораженное место и оказывает заживляющее действие.
Многие средства выпускаются не только в виде мазей и гелей, но и в форме спрея, что делает возможным применять их в течение дня вне дома.
Не забудьте провести также противогрибковую обработку обуви. Для этого ее нужно вымыть, обработать 30% раствором уксуса или тем же средством, которым лечили ноги. Хорошо проветрить после обработки.
Особенно тщательно следить за состоянием стоп нужно при сахарном диабете.
Дополнительными требованиями являются:
- тщательный подбор обуви, лучше использовать ортопедические модели, учитывающие контуры стопы;
- ванночки для ног нельзя делать с горячей водой;
- не рекомендуется использование пластырей, нарушающих доступ кислорода;
- необходимо часто менять носки или чулки;
- не следует ходить босиком из-за потери чувствительности стоп;
- для лечения трещин не использовать спиртовые настои.
Следует очень аккуратно обрезать ногти на ногах, не стоит пользоваться пемзой и срезать сухие мозоли.
Выбирая народные способы избавления от трещин, следует обратить особое внимание на безопасность и натуральность их составляющих. Открытые раны на ногах – это путь к проникновению инфекции. В качестве сырья, применяемого для лечения, нужно быть уверенным.
Травы должны быть свежими, с соблюдением сроков годности, без пыли и грязи. Масло – качественным и натуральным. Магазинные средства нужно покупать в надежных местах. Если уверенности в качестве нет – воспользуйтесь аптечными препаратами.
- Для приготовления раствора смешивают 5 г пищевой соды с 10 г измельченного хозяйственного мыла, растворяют в 2 л кипятка. Держат ноги в тазике 20-30 минут, споласкивают теплой водой и смазывают питательным кремом. Процедуру проводят ежедневно до затягивания ранок.
- В 1 л кипятка настоять в течение 1 часа 0,5 стакана сухих цветов ромашки. Процедить. Ванночку принимать в течение 15-20 минут. Вытереть насухо, смазать стопы жирным кремом.
Для лечения глубоких повреждений используют спирт с растворенными в нем таблетками аспирина и йодом. Раствор хранят в темной стеклянной посуде, смазывают ранки на ночь.
Хороший эффект дает применение хвойного масла. Для его приготовления 2 стакана хвои и 0,5 стакана кипятка держат 0,5 часа на водяной бане. Процеженный раствор смешивают с рафинированным маслом в пропорции 1/3 и добавляют ст.ложку камфарного спирта. Смазывают ранки на ночь.
Видео-рецепт эффективной мази от грибка:
Избежать возникновения повреждений на коже между пальцами можно, если следовать несложным правилам:
- Тщательная гигиена ног. Ступни нужно мыть с использованием мыла, лучше антибактериального. Вымытые конечности вытирают насухо и смазывают кремом.
- Носить носки и колготки из натуральных тканей, стирать их гипоаллергенными средствами как можно чаще.
- Ногам нужно давать отдых, особенно в жару, по возможности поднимать, чтобы улучшить отток крови и лимфы.
- Не использовать чужую обувь, носки, полотенца. Эта предосторожность очень поможет избежать инфекции. В гостях лучше ходить просто в своих колготках, чем в чужих тапочках.
- В бассейнах и банях следует постоянно ходить в своей обуви. Если это не удается – можно профилактически смазать ноги противогрибковым средством.
- В летний период лучше носить кожаную обувь, которая обеспечит хорошую вентиляцию и будет впитывать влагу. Замечательным вариантом будет холщовая обувь. Не стоит увлекаться высокими каблуками. Переход на низкие позволит сократить нагрузку на стопы.
- Носить удобную обувь, лучше из натуральных материалов. Не допускать сжимания и деформации стоп. Если к вечеру детали обуви отпечатываются на ноге, стоит перейти на больший размер.
- Сбалансированное питание и профилактический прием витаминов.
- Своевременное лечение заболеваний, приводящих к образованию трещин. Для диабетиков – контроль за сахаром в крови. Проведение профилактических мероприятий, предусмотренных диспансеризацией.
- Улучшить кровообращение и обменные процессы в коже, помогает массаж ног. Если нет возможности ходить к специалисту, можно самостоятельно делать гидромассаж. Его делают попеременно теплой и прохладной водой сильным напором из душа.
- Выполняя педикюр, нужно быть осторожным, не допускать повреждений кожи.
- Раз в неделю ванночки с чистотелом и ромашкой помогут избежать воспаления и инфицирования ступней.
Необходимо помнить, что если профилактические меры не помогают, и повреждения на ногах все-таки появляются, следует обратиться за врачебной помощью.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диабетическая стопа — это проблемы с ногами, которые возникают из-за повышенного сахара в крови. Диабет, который плохо контролируется, нарушает чувствительность нервов (нейропатия), а также ухудшает кровоток в сосудах ног. Это повышает риск травм и инфекции. Синдром диабетической стопы — у больного на ногах появляются язвы, поражения суставов и даже костей. Раны плохо заживают, в них размножаются болезнетворные микробы. В запущенных случаях это становится причиной гангрены и ампутации. Ниже рассказывается, какие причины, симптомы, профилактика и лечение диабетической стопы. Узнайте, как правильно лечить язвы на ногах дома и в медицинском учреждении. Гангрена, ампутация и последующая инвалидность — это реальная угроза при диабете. Но вы можете ее предотвратить, если будете выполнять правила ухода за ногами.
- Причины
- Симптомы
- Признаки
- Диагностика
- Стопа Шарко (диабетическая остеоартропатия)
- Профилактика
- Уход за ногами: подробная инструкция
- Как правильно покупать обувь
- Соблюдение гигиены ног
- Лечение диабетической стопы
- Как лечат язвы на стопе
- Повязки Total Contact Cast
- Лекарственные препараты — антибиотики
- Хирургия, ампутация
- Ортопедическая обувь
- Выводы
Если у вас диабет уже в течение нескольких лет, а тем более, если все это время вы его плохо контролировали, то существует значительный риск повредить ногу. Как известно, любые раны и травмы у больных диабетом заживают плохо. Даже маленькое повреждение может загноиться, разовьется гангрена, и нужно будет ампутировать стопу. Это распространенный сценарий. Чтобы его избежать, изучите и тщательно выполняйте правила ухода за ногами, которые приведены ниже. Если у вас из-за нейропатии ноги болят, то читайте статью «Болят ноги при диабете — как лечиться«. Ниже описано, что делать, если чувствительность в ногах наоборот понижена. Это случается чаще. Диабетик не ощущает боль в ногах, изменение температуры, нагрузки, порезы, волдыри, камешек, попавший в обувь, и т. д. С этой проблемой можно жить беззаботно, а потом внезапно обнаружится, что нога начала гнить, и нужно ложиться на стол к хирургу. Выполняйте рекомендации, приведенные ниже, чтобы сохранить возможность ходить «на своих двоих».
Число больных диабетом, у которых проблемы с ногами, все время увеличивается, потому что растет заболеваемость СД 2 типа. На территории Российской Федерации и стран СНГ в региональных центрах работают более 200 специализированных кабинетов диабетической стопы. С помощью новых современных методов врачам все чаще удается предотвращать ампутации.
Лечением синдрома диабетической стопы занимается специальный врач, которого называют “подиатр”. Не путайте его с детским врачом — педиатром.
Чтобы найти специалистов, которые находятся близко к вам, наберите в поисковой системе «центр диабетической стопы [ваш город, областной центр]» или «кабинет диабетической стопы [ваш город, областной центр]». После этого сразу увидите, какие есть государственные медицинские учреждения и частные клиники.
Давайте разберем, из-за чего возникают проблемы с ногами при диабете. У диабетиков часто бывает нарушена циркуляция крови в сосудах, которые питают ноги. Не получая достаточное питание, кожа на ногах становится особенно уязвимой для повреждений, а заживают они медленно. Также на кожу человека, больного диабетом, негативно действуют морозы, хотя здоровые люди переносят зимний холод без проблем.
Поскольку волдыри, ожоги и ссадины у диабетиков протекают безболезненно, то они могут не обращать внимания на свои проблемы с ногами до тех пор, пока не начнется гангрена.
Еще одно проявление диабетической нейропатии — кожа на ногах теряет способность потеть и остается все время сухой. А сухая кожа, как известно, часто трескается. Трещины кожного покрова на пятках могут превращаться в язвы. Поскольку эти язвы не болят, то диабетик не принимает лечебные меры, и процесс движется к гангрене. Еще одна форма диабетической нейропатии — та, которая блокирует работу мышц в ступнях. Возникает дисбаланс мускулов, который приводит к деформации костей стопы. Этот вид деформации включает в себя согнутые пальцы ног или пальцы в форме когтей, а также высокий свод и изогнутую стопу.
Если диабет ослабил зрение, то развитие проблем с ногами становится еще более вероятным. Потому что человек плохо видит, куда ступает при ходьбе. Также риск диабетической стопы повышается, если у больного отекают ноги из-за проблем с почками. Потому что отеки увеличивают объем стоп. Обувь становится тесной, сдавливает и травмирует стопы при ходьбе.
Что делать? Главное средство — привести сахар в крови в норму с помощью низко-углеводной диеты. Это важнейшее средство, чтобы контролировать диабет 1 и 2 типа. Нормализуйте свой сахар — и проявления диабетической нейропатии пройдут. Вы избавитесь от них в течение нескольких месяцев, в тяжелых случаях — за 2-3 года. Изучите и выполняйте программу лечения диабета 2 типа (см. ниже) или метод лечения диабета 1 типа.
- Как лечиться при диабете 2 типа: пошаговая методика
- Лекарства от диабета 2 типа: подробная статья
- Таблетки Сиофор и Глюкофаж
- Как научиться получать удовольствие от занятий физкультурой
Постоянная боль может быть симптомом растяжения, деформации стопы, кровоподтеков, перегрузок, неправильно подобранной обуви или инфекции.
Покраснение кожи — признак инфекции, особенно если краснеет кожа вокруг раны. Также кожу может натереть неудачно подобранная обувь или носки.
Распухание ног — признак воспаления, инфекции, неправильно подобранной обуви, сердечной недостаточности или нарушения циркуляции крови в сосудах.
Повышение температуры на поверхности кожи означает инфекцию или воспаление, которое организм пытается подавить, но не справляется, потому что иммунная система ослаблена диабетом.
Любое повреждение кожи — это серьезно, потому что в него может проникнуть инфекция.
Мозоли означают, что обувь неправильно подобрана, и при ходьбе неправильно распределяются нагрузки на стопу.
Грибковые заболевания ногтей и кожи ступней, врастание ногтей — могут привести к тяжелой инфекции.
Гной течет из раны — симптом инфекционного заражения.
Хромота или трудности при ходьбе могут означать проблемы с суставами, тяжелую инфекцию или что обувь неправильно подобрана.
Лихорадка или озноб в сочетании с раной на ноге — признак тяжелой инфекции, которая угрожает летальным исходом или ампутацией конечности
Покраснение кожи распространяется вокруг раны — значит, инфекция усиливается, организм не может с ней справиться, и ему нужна помощь.
Онемение в ногах — признак нарушения нервной проводимости (диабетической нейропатии).
Боль в ногах — это тоже симптом диабетической стопы, но он рассматривается отдельно. Подробнее читайте статью «Болят ноги при диабете: как лечить«.
Дополнительные симптомы нарушения кровообращения (перемежающейся хромоты):
- боль в ногах, которая усиливается при ходьбе и стихает в покое;
- волосы перестают расти на лодыжках и ступнях;
- кожа на ногах грубеет, становится сухой.
- мозоли;
- волдыри;
- врастание ногтей;
- бурсит большого пальца;
- подошвенные бородавки;
- молоткообразное искривление пальцев;
- сухая и потрескавшаяся кожа;
- грибковое заболевание кожи ступней (эпидермофития стопы);
- грибок ногтей.
Мозоли возникают, когда какой-то участок стопы подвергается избыточному давлению или его что-то натирает. Как правило, причиной оказывается неудачно подобранная обувь. Официально рекомендуется мозоли аккуратно удалять пемзой после ванны. Доктор Бернстайн возражает: ни в коем случае не удаляйте мозоли! Не делайте этого сами и не позволяйте никому, в т. ч. врачу. Потому что на месте удаления мозоли останется рана, которая с высокой вероятностью превратится в язву.
Доктор Бернстайн указывает, что удаление мозолей — это основная причина образования язв, которые потом заражает инфекция. Дальше — гангрена и ампутация… Вместо того, чтобы удалять мозоли, закажите и носите хорошую ортопедическую обувь. После этого нагрузка на стопу при ходьбе будет распределяться правильно, и мозоли постепенно сами пройдут.
Волдыри — это выпуклые участки кожи, наполненные жидкостью. Волдырь формируется из-за того, что обувь все время натирает один и тот же участок на ступне. Также может появиться волдырь, если носить обувь без носков. Чтобы не было волдырей, обувь должна хорошо подходить по размеру, и не ходите без носков. Если появился волдырь на ноге, больному диабетом обязательно нужно показаться специалисту. Врач правильно наложит повязку. Если развивается инфекция, доктор удалит гной из волдыря и назначит антибиотики.
Ногти врастают, если человек неправильно их стрижет или носит слишком тесную обувь. Не стригите ногти по краям. Желательно не стричь их ножницами, а обрабатывать пилочкой. Больному диабетом нельзя оставлять вросший ноготь без внимания, нужно показаться врачу. Возможно, доктор решит удалить часть ногтя, чтобы предотвратить дальнейшее врастание. Это меньшее зло, чем инфицированная рана, гангрена и ампутация. Если в пальце ноги уже появилась инфекция, врач назначит антибиотики.
Бурсит — это выпуклость на внешнем крае большого пальца ноги. Со временем она может наполниться костной тканью и жидкостью. Бурсит формируется, если большой палец отклоняется в сторону к остальным пальцам. Это может быть наследственная проблема. Высокие каблуки и обувь с заостренными носками также повышают риск. Чтобы бурсит не разрастался, врач может предложить использовать мягкие стельки для обуви. Боль и воспаление снимают лекарствами. Если бурсит вызывает частые приступы сильной боли, то его удаляют хирургически. Для профилактики носите обувь, которая хорошо подходит вам по размеру.
Подошвенные бородавки — это небольшие наросты телесного цвета. Иногда на них бывают крошечные черные точки. Подошвенные бородавки вызывает вирус папилломы человека. Этот вирус проникает внутрь через небольшие повреждения на коже ног. Бородавки могут быть болезненными и мешать ходить. Чтобы уменьшить их распространение, мойте руки каждый раз после того, как касаетесь своих подошв. Ноги должны быть чистые и сухие. Не ходите босиком в публичных местах. Врач может предложить удаление подошвенных бородавок лазером, жидким азотом или хирургически под местной анестезией.
Молоткообразное искривление пальцев возникает из-за того, что один или два сустава малых пальцев ног неестественно изгибаются. Это происходит потому, что мышцы на стопе слабеют из-за диабетической нейропатии. Если возникает проблема искривления пальцев, то меняется форма ступней. Могут быть сложности при ходьбе. Трудно подобрать подходящую обувь. Главная опасность — могут возникнуть раны и язвы, которые подвержены инфекции. Лечение — ортопедические стельки в обувь, а также лекарства от боли и воспаления. В крайних случаях — хирургическая операция.
Сухая и потрескавшаяся кожа — грубая и шелушится. Цвет кожи меняется, она может чесаться. Эту проблему вызывают разные причины — высокий сахар в крови, повреждение нервов и ухудшение кровотока к ногам. Трещины на коже опасны тем, что в них поселяется инфекция. Поддерживайте влажность и эластичность кожи ваших ступней. Регулярно смазывайте ее маслом, как описано ниже в разделе «Уход за ногами: подробная инструкция». Если вы не справляетесь и состояние кожи ухудшается — покажитесь врачу. Возможно, вам выпишут рецепт на сильнодействующую мазь. Обсудите с врачом, не стоит ли вам назначить витамин А и добавки цинка. Самовольно не принимайте эти средства! Конечно, главное — снизить сахар в крови и держать его стабильно нормальным.
Грибковые заболевания кожи ступней проявляются симптомами — зуд, жжение, покраснение, трещины на коже. Грибок размножается на подошвах и между пальцами ног. Чтобы помешать ему, держите свои ноги как можно более сухими. Не носите все время одну и ту же пару обуви. Имейте несколько пар обуви, чтобы чередовать их. Пока вы носите одну — другая сохнет. За ночь обувь не успевает просохнуть. В публичных местах не ходите босиком, носите шлепанцы. Носки должны быть из натурального материала — хлопок или шерсть. В аптеке продаются кремы и аэрозоли против грибка на ногах. Если нужно, доктор выпишет рецепт на сильнодействующие средства в таблетках.
Грибок ногтей — те же самые меры профилактики, что и для грибковых заболеваний кожи ступней. Грибок делает ногти плотными, их становится тяжело стричь. Цвет ногтя меняется. Иногда ногти, пораженные грибком, отваливаются. Врач может выписать таблетки, удалить ноготь хирургически или химическим способом. Грибок ногтей лечат также лазером, но среди специалистов еще идут споры, насколько хорошо этот метод помогает.
Проблемы с ногами при диабете могут быть вызваны нарушением нервной проводимости, закупоркой сосудов, питающих ноги кровью, или обеими причинами одновременно. Это называется нейропатическая, ишемическая или смешанная форма синдрома диабетической стопы. Врач определяет форму заболевания и ставит диагноз, чтобы назначить оптимальное лечение.
- УЗИ сосудов нижних конечностей;
- ультразвуковая доплерография в М-режиме (УЗДГ);
- измерение лодыжечно-плечевого индекса;
- транскутантная оксиметрия.
Есть еще исследование — рентгеноконтрастная ангиография. В кровь больного вводят радиоактивное контрастное вещество, которое «светится» через стенки сосудов. Это исследование самое информативное, но может вызвать побочные эффекты со стороны почек. Поэтому его назначают с осторожностью. Однако если планируется хирургическая операция для восстановления кровотока в сосудах, то оно является обязательным.
Прогноз зависит от стажа диабета, насколько грамотно больной лечится, мотивирован ли он соблюдать режим. Имеют значение также сопутствующие заболевания — атеросклероз, гипертония, осложнения диабета на почки и зрение, старческое слабоумие. Поэтому, когда диабетик обращается к врачу из-за проблем с ногами, обследование должно быть комплексным.
- Анализы при диабете — подробный список
- Нормы сахара в крови — к чему нужно стремиться
Стопа Шарко (диабетическая остеоартропатия) — это осложнение диабета, в результате которого разрушаются суставы и мягкие ткани стопы, изменяется ее форма. На ранней стадии суставы становятся жесткими и набухают. Позже мышцы слабеют и перестают справляться с нагрузкой. Из-за этого возникают проблемы с костями, стопа деформируется. Все это обычно происходит быстро.
Причина развития стопы Шарко — диабетическая нейропатия. Поврежденные нервы не могут передавать сигналы из ноги в мозг. Поэтому человек неправильно ставит ногу во время ходьбы. Разрушение суставов и костей вызывает боль, но диабетик ее не чувствует. Он продолжает давать нагрузку на пораженную стопу до тех пор, пока изменение формы ноги не станет явно заметным.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- кожа стопы краснеет, повышается температура на ее поверхности;
- нога распухает;
- боль может чувствоваться, но чаще отсутствует из-за нейропатии.
Лечение диабетической остеоартропатии — ногу помещают в специальную повязку из полимерных материалов. Это дает воможность разгрузить пораженные участки стопы. Вероятно, врач назначит пациенту ходить с костылями или даже пересесть в инвалидную коляску. Иногда искривленную форму костей приводят в норму с помощью хирургической операции.
Профилактика — это тщательное выполнение правил ухода за ногами и ежедневный осмотр стоп. Рекомендации по уходу за ногами приведены ниже. Сейчас обсудим, как осматривать стопы больного диабетом, на что обращать внимание. Стопы нужно осматривать ежедневно, сначала сверху, а потом со стороны подошвы. Тщательно проверяйте кожу между пальцами ног. Для этого может понадобиться зеркало. Желательно, чтобы в осмотре стоп участвовал кто-то еще, а не только сам диабетик.
Задача осмотра — не упустить, если появляются новые мозоли, припухлости, синяки, болезненные участки, повреждения кожи, любые другие изменения. Может меняться форма, цвет и температура стопы. Чувствительность к прикосновениям — ослабевать или наоборот усиливаться. Если вы замечаете, что изменения протекают в худшую сторону — на следующее утро обратитесь к доктору, не тяните. Могут быть мелкие переломы и трещины костей, из-за которых стопа опухает, меняется ее форма. Это требует срочного внимания со стороны врача.
Даже незначительное повреждение может превратиться в трофическую язву, которая будет долго и трудно заживать. В случае бактериального заражения раны — разовьется гангрена, и может оказаться, что только ампутация спасет диабетика от летального исхода.
Если кожа стоп темнеет или наоборот светлеет, на ней исчезают волосы — это означает, что ухудшается кровоснабжение ног. Чем хуже поступление кислорода и питания к клеткам, тем дольше заживают повреждения кожи. Проверяйте не ухудшается ли чувствительность кожи к прикосновениям. Для этого можно использовать, например, перья. Убедитесь, что больной диабетом способен почувствовать разницу между теплой и холодной водой, когда опускает ногу в воду. Прежде чем принимать ванну, нужно проверить температуру воды рукой. В любом случае, термометр для ванной необходимо иметь и использовать.
Синдром диабетической стопы развивается обычно из-за того, что у больного травмируется нога, но он этого не ощущает. Цель ежедневного осмотра — выявить негативные изменения, которые диабетик не заметил в тот момент, когда они произошли. У врачей сейчас есть эффективные современные повязки и мази. Это средства, которые помогают заживлять раны на ногах, предотвращать инфекцию, гангрену и ампутацию. Но все же к врачу нужно обратиться вовремя. Когда гангрена уже началась — другого средства, кроме ампутации, нет.
Выполняйте правила ухода за ногами, ежедневно осматривайте стопы и обращайтесь к доктору, как только что-то покажется вам подозрительным. Главный способ профилактики и лечения диабетической стопы — понизить до нормы сахар в крови, а потом поддерживать его стабильно нормальным, как у здоровых людей. Этого можно достигнуть при диабете 1 и 2 типа с помощью низко-углеводной диеты. Контролируйте свой обмен веществ — и большинство симптомов диабетической нейропатии со временем пройдут. В том числе, восстановится чувствительность ног. Также заживут повреждения кожи на ногах. Но, к сожалению, если кровеносные сосуды закупорены, то их проходимость просто так уже не восстановиться. Также, если у вас были переломы или вывихи костей стопы, то это неизлечимо.
Ниже приводятся правила ухода за ногами при диабете 1 и 2 типа. Если чувствительность ног к температуре, боли и давлению в значительной степени утрачена, то выполнять их нужно особенно тщательно. Это единственный способ, чтобы не попасть на операционный стол к хирургу, который занимается ампутациями.
В то же время, если выполнять программу лечения диабета 1 типа или программу лечения диабета 2 типа и держать свой сахар в крови стабильно нормальным, то со временем чувствительность нервов восстанавливается. После этого риск фатальных проблем с ногами при диабете снижается до нуля. Восстановление нервной чувствительности занимает как минимум несколько месяцев, а обычно 1-2 года.
Бросьте курить! Курение ухудшает циркуляцию крови в ногах и, следовательно, повышает шансы, что рано или поздно нужно будет делать ампутацию.
Опасность обжечь ноги — высокая, потому что ослаблена чувствительность ступней к температуре. Держите свои ноги как можно дальше от источников тепла. Это значит — никаких каминов, обогревателей, бутылок с горячей водой или электрических одеял. В ванне или душе вода должна быть прохладной, даже не теплой.
В холодную погоду носите толстые теплые носки и обувь достаточной ширины, чтобы она не давила на ноги в носках. Нарушена ли циркуляция крови в сосудах ног — можно проверить на приеме у врача с помощью безболезненного исследования «транскутантная оксиметрия». Если окажется, что она нарушена — не оставайтесь на холоде дольше 20 минут подряд. Никогда не ходите босиком, ни на улице, ни даже в помещении.
Если смазывать ноги какими-то лекарствами, то делайте это только по назначению врача. Для кожи ног больного диабетом опасны многие распространенные средства, которые продаются в аптеке без рецепта. Например, йод, перекись водорода и салициловая кислота. Не используйте йод или перекись водорода для дезинфекции ран на ногах, даже если вам это советует врач. Купите в аптеке особый йод, который не обжигает кожу, и держите его под рукой.
Если у вас сухая кожа на ногах, то попросите кардиолога или терапевта, чтобы не выписывал вам бета-блокаторы от повышенного давления или проблем с сердцем. Потому что прием лекарств из группы бета-блокаторов еще больше осложнит увлажнение кожи ваших ног. Как лечить сердечно-сосудистые заболевания без вредных “химических” таблеток, читайте здесь — это сайт по лечению гипертонии, родственный Diabet-Med.Com.
Если не ногах появились мозоли, то не пытайтесь их удалять! Не используйте для этого ни ногти, ни скальпель, ни другие предметы. Не удаляйте мозоли сами и не позволяйте этого делать никому, в том числе врачу-подиатру. Грубая кожа на мозолях — это защита подошвы ног от повреждения из-за неудачно подобранной обуви. Если удалить мозоли, то эта защита пропадает.
Удаление мозолей у больных диабетом — самая распространенная причина образования язв, которые потом приводят к ампутации стопы. В случае появления мозолей на ногах нужно перейти на удобную ортопедическую обувь. Если обувь подобрали правильно, то избыточной нагрузки на подошвы ног не будет, и со временем мозоли исчезнут сами.
Если у больного диабетом ногти на ногах становятся тоньше, то нужно выяснить, не грибок ли является причиной этого. Если окажется, что это действительно грибковая инфекция, то врач выпишет средство, которое нужно накладывать на пораженные ногти дважды в сутки. К сожалению, грибок обычно приходится лечить 12 месяцев или даже дольше. Могут понадобиться не только местные средства, но и прием таблеток против грибка.
Желательно распечатать на принтере правила по уходу за ногами, которые приведены выше, а также раздел «Как соблюдать гигиену ног». Периодически перечитывайте этот материал и ознакомьте с ним членов семьи больного диабетом. Если старательно выполнять программу лечения диабета 1 типа или программу лечения диабета 2 типа, то вы сможете поддерживать свой сахар в крови стабильно нормальным. Через несколько месяцев чувствительность нервов в ногах начинает постепенно восстанавливаться. Не позже, чем через 2-3 года, она восстановится полностью. Риск синдрома диабетической стопы или гангрены снизится практически до нуля.
Всю обувь покупайте или заказывайте не утром и не днем, а в вечернее время, потому что вечером размер ноги максимальный. Обувь должна быть комфортной сразу же, как только вы примерили ее в первый раз. Не должно быть необходимости разнашивать новую обувь. Нельзя носить обувь с заостренными носками. Вам нужна обувь с широким и глубоким пространством для пальцев ног. Ортопедическая обувь — хороший выбор. Она не слишком эстетично выглядит, зато удобная и повышает вероятность, что вам удастся сохранить свои ноги без повреждений.
Никогда не носите сандалии с ремешком между пальцами ног. Потому что ремешок может натереть кожу. Появятся волдыри, которые потом перейдут в язву. Не носите одну и ту же обувь несколько дней подряд. Имейте несколько пар удобной обуви, чтобы чередовать их через день. Каждый раз, прежде чем надеть обуть, осматривайте ее изнутри. В ней не должно быть никаких сторонних предметов — камешков и т. д.
Не носите чулки или носки с плотными резинками, которые сдавливают ноги и ухудшают циркуляцию крови в сосудах. Не носите носки с дырками или заштопанные. Не носите носки слишком больного размера или с толстыми швами. Проблемные носки могут повредить кожу ног, вызвать сначала волдырь, потом язву и дальше вплоть до гангрены и ампутации. Экономия на белье может обернуться невосполнимыми потерями из-за инвалидности.
Нужно каждый день осматривать ступни больного диабетом, не появилось ли на них новых повреждений или признаков того, что обувь неудобная. Убедитесь, что нет волдырей, мозолей, трещин, следов грибка или других повреждений кожи ног. Также проверяйте кожу между пальцами ног. Подошвы осматривайте с помощью зеркала. Если больной диабетом не может сам это делать, то ему нужна помощь другого человека. Если найдете какие-то повреждения на ногах — немедленно свяжитесь с врачом.
Не проверяйте температуру воды в ванной ногой, а только рукой, еще лучше — купите и используйте термометр для ванной. Температура воды в ванной должна быть не выше 33 градусов Цельсия. Потому что даже температура воды 34 градуса Цельсия может вызвать ожог, если нарушена циркуляция крови в сосудах.
Никогда не погружайте ваши ступни в воду дольше, чем на 3-4 минуты. Иначе кожа на ногах размокнет, а для размокшей кожи повышается риск повреждений. Чтобы соблюдать это правило, не слишком задерживайтесь в ванной или в душе. Быстро мойтесь и выходите. Старайтесь не промокать. Если есть угроза развития диабетической стопы, то дождливая погода опасна. Промочить обувь и ноги — не желательно.
Если вы любите плавать в бассейне, то перед тем, как лезть в воду, нанесите на кожу ступней минеральное масло (вазелин), чтобы защитить их от воды. После того, как закончите плавать, удалите вазелин со своих ступней с помощью полотенца.
Если у вас кожа на ступнях пересыхает — смазывайте ее как минимум 1 раз в сутки, можно чаще. Это понизит риск образования трещин. Подходят жирные кремы и мази.
В холодную погоду носите теплые носки из натурального материала и удобную обувь подходящего размера. Не носите носки с тугой резинкой, которая сдавливает сосуды и ухудшает кровообращение. Если у вас нарушено кровообращение в ногах — не оставайтесь на холоде дольше 20 минут подряд.
Стригите ногти на ногах, только если хорошо видите, что вы делаете. Если нет — попросите для этого посторонней помощи. Если подозреваете, что ваши ногти на ногах поражены грибком — покажите врачу, и он назначит лечение. Ваши ступни все время должны быть сухими и теплыми, не мерзнуть, не перегреваться и не потеть.
Лечение диабетической стопы — это комплекс мероприятий по нескольким направлениям:
- Обучение больного навыкам — ежедневный осмотр стоп, смена повязок и другие необходимые действия.
- Контроль сахара, артериального давления и холестерина в крови.
- Обработка ран — нанесение повязок, хирургическое удаление нежизнеспособных тканей.
- Антибиотики для борьбы с инфекцией.
- Повязка Total Contact Cast, которая разгружает пораженные участки стопы от избыточного давления.
- Восстановление кровообращения в ногах, в т. ч. с помощью операции на сосудах.
Часто у больных диабетом нарушена чувствительность нервов и поэтому ноги не болят, несмотря на повреждения. В то же время, лечение диабетической стопы доставляет много хлопот. Поэтому часть пациентов поддаются соблазну пустить болезнь на самотек. В результате они попадут на операционный стол к хирургу. Потому что если в ранах на ногах свободно размножаются микробы, то они вызывают гангрену. Предотвратить ампутацию можно, только если вовремя начать лечиться и дисциплинированно соблюдать режим.
Язвы на стопах у больных диабетом часто не вызываю боли из-за нейропатии — нарушения чувствительности нервов. Но это не хорошая новость, а наоборот проблема. Потому что отсутствие болевых ощущений вводит пациентов в искушение не лечиться. Такие безответственные диабетики спохватываются, только когда нога начинает гнить. Уделяйте внимание лечению и профилактике диабетической стопы, чтобы предотвратить ампутацию, сохранить возможность нормально ходить.
- Нужен тщательный контроль сахара в крови, иначе успеха не будет.
- Может понадобиться удалить нежизнеспособные ткани. Для этого есть не только хирургический скальпель, но и другие способы (см. ниже).
- Рану нужно держать в чистоте и защищенной от внеших воздействий.
- Ежедневно осматривайте поврежденное место, меняйте повязку, выполняйте другие указания врача.
- Старайтесь ходить поменьше, пока язва на стопе не заживет.
- Ходить босиком категорически запрещается.
С 2000-х годов в арсенале у врачей появились много разных типов повязок для лечения ран на ступнях у диабетиков. Повязка может впитывать гной из раны и содержать дезинфицирующее лекарство. С помощью повязки можно нанести на язву ферменты, которые уберут нежизнеспособные ткани, вместо того, чтобы удалять их хирургическим способом. Современные повязки — эффективное средство, которое значительно ускоряет заживление.
Раньше считалось, что раны нужно оставлять открытыми, потому что воздух способствует их заживлению. Теперь врачи знают, что раны заживают быстрее, а риск инфекции меньше, если держать их влажными и закрывать повязками. С начала 2000-х годов методы лечения язв на стопах значительно улучшились. Бывают даже повязки в виде пены или прозрачной пленки, вместо старых-добрых бинтов. Выбор конкретного варианта лечения осуществляет доктор. При этом важность хорошего контроля сахара в крови никто не отменял.
Если больного не кладут в больницу, а отправляют лечиться домой, то, кроме повязок, ему могут выписать антибиотики в таблетках. Их нужно принимать точно так, как назначил доктор. Нельзя ни уменьшать дозы, ни увеличивать их самовольно. Прежде чем назначить антибиотики, врач может отправить образцы тканей на анализы, чтобы узнать, какие конкретно микробы вызвали заражение. Нужно будет посещать врача раз в несколько дней для повторных осмотров.
Язвы на стопах часто появляются из-за того, что неправильно распределяется нагрузка при ходьбе. Чтобы вылечить больного от язвы, может понадобиться уменьшить давление на пораженную часть стопы. Для этого используют повязки Total Contact Cast, о которых подробно рассказано ниже. Кроме повязки, больному нужно будет заказать ортопедическую обувь. Возможно, врач будет настаивать, чтобы вы временно носили костыли или даже пересели в инвалидное кресло. Если это поможет предотвратить ампутацию — не отказывайтесь.
Обеспечить разгрузку участков пораженной стопы от избыточного давления — важное условие для успешного заживления ран на подошве. А тем более, для лечения диабетической нейроостеоартропатии (стопы Шарко). Исследования убедительно доказали, что эффективное средство — использовать индивидуальную полимерную повязку Total Contact Cast.
Такая повязка ограничивает подвижность стопы и ноги. На сегодняшний день, она — первейшее средство, чтобы уменьшить частоту осложнений: хронических язв, деформации и разрушения суставов, а также гангрены, которая приводит к ампутации. Полимерную повязку Total Contact Cast может наложить эндокринолог или хирург, в поликлинике или в больнице.
Total Contact Cast — это полужесткая повязка на голень и стопу, которая изготовлена из современных полимерных материалов. При ее использовании происходит разгрузка пораженной зоны диабетической стопы, за счет следующих механизмов:
- До 30% нагрузки переносится со стопы на голень.
- Площадь опорной поверхности стопы увеличивается на 15-24%. При этом нагрузка на различные участки распределяется более равномерно. Таким образом, пиковая нагрузка на основные опорные точки снижается на 40-80%.
- Повязка защищает раны от горизонтальных сил трения.
- Отек ноги уменьшается.
- После наложения повязки для дополнительной защиты и повышения устойчивости пациента на Total Contact Cast надевается Cast Shoe — платформа на застежках.
Для передвижения по улице используется индивидуально изготовленная ортопедическая обувь. При этом пациенту дается указание ограничить ходьбу до 30% своей обычной дистанции.
Показания к применению индивидуальной полимерной повязки Total Contact Cast:
- острая стадия диабетической остеоартропатии;
- хроническая стадия остеоартропатии, которая осложнилась развитием язвенного дефекта стопы;
- двусторонняя локализация (на обеих ногах) остеоартропатии и/или язвенных дефектов стоп.
Абсолютное противопоказание к использованию Total Contact Cast — активный инфекционный процесс в глубоких тканях стопы, а также гангрена или сепсис.
- тяжелая ишемия (нарушение кровообращения) конечности, если лодыжечно-плечевой индекс Лекарственные препараты — антибиотики
Если рана поражена инфекцией или есть высокий риск инфицирования диабетической стопы, назначается терапия антибиотиками. Ее успех зависит не только от правильного выбора антибиотика и способа его введения, но и от хирургической обработки раны. Эта обработка должна быть своевременной и адекватной, особенно когда инфекция тяжелая и глубокая. Хирургическую обработку стопы следует не откладывать, а проводить тогда же, когда назначается антибактериальная терапия. Она должна быть радикальной, т. е. затрагивать все инфицированные и нежизнеспособные ткани.
Если у больного есть эти признаки, то очевидно, что ему нужно лечиться антибиотиками, причем в адекватных дозах, и начинать побыстрее. Но при сахарном диабете, особенно у пожилых пациентов, иммунная система часто оказывается гипореактивной, т. е. слабо реагирует на инфекцию. В таких случаях симптомы, указанные выше, не проявляются, и врачу приходится назначать антибиотики, ориентируясь на местные проявления инфекции.
При острых и хронических ранах признаки инфекции отличаются. В первом случае это опухоль, отек, боль, повышение температуры поверхности кожи, из раны выделяется гной. При хронических ранах признаками развития инфекции служат появление болезненности в области раны и окружающих тканей, неприятный запах, увеличение размеров раны, изменение цвета “корочки”, выделение из раны гноя или крови.
Для лечения диабетической стопы антибиотики можно вводить внутривенно в условиях стационара, или больной может принимать их дома в виде таблеток. Первый способ необходим, если инфекция оказалась тяжелой, и она угрожает жизни пациента или сохранности конечности. Если у больного диабетом диагностирована флегмона, глубокие абсцессы, влажная гангрена или сепсис, то терапия антибиотиками проводится внутривенно. Ее сочетают с хирургическим дренированием гнойных очагов, детоксикацией и мероприятиями по нормализации сахара в крови. Все это делают в стационаре.
Если гнойные очаги не глубокие и имеются только локальные признаки инфекции в ране, то пациент может принимать антибиотики в виде таблеток и не ложиться в больницу. Здесь важно обратить внимание, что из-за автономной нейропатии всасываемость питательных веществ и лекарств в желудочно-кишечном тракте может оказаться нарушенной. В таком случае, необходимо перейти на внутривенное введение антибиотиков.
(конец 2011 года)
Внимание! Эта информация — “шпаргалка” только для врачей! Пациенты — не принимайте антибиотики самостоятельно. Обратитесь к квалифицированному врачу!
- Клиндамицин 300 мг 3-4 раза в день
- Рифампицин 300 мг 3 раза в день
- Флуклоксациллин 500 мг 4 раза в день
- Клиндамицин 150-600 мг 4 раза в день
- Флуклоксациллин 500 мг 4 раза в день
- Триметоприм 200 мг 2 раза в день
- Рифампицин 300 мг 3 раза в день
- Доксициклин 100 мг/сутки
- Линезолид 600 мг 2 раза в день
- Ванкомицин 1 г 2 раза в день
- Линезолид 600 мг 2 раза в день
- Даптомицин 300-600 мг 1 раз в день
- Амоксициллин 500 мг 3 раза в день
- Клиндамицин 300 мг 3-4 раза в день
- Флуклоксациллин 500 мг 4 раза в день
- Эритромицин 500 мг 3 раза в день
- Амоксициллин 500 мг 3 раза в день
- Клиндамицин 150-600 мг 4 раза в день
- Амоксициллин 500 мг 3 раза в день
- Амоксициллин 500 мг 3 раза в день
- Метронидазол 250 мг 4 раза в день
- Клиндамицин 300 мг 3 раза в день
- Метронидазол 500 мг 3 раза в день
- Клиндамицин 150-600 мг 4 раза в день
- Ципрофлоксацин 500 мг 2 раза в день
- Цефадроксил 1 г 2 раза в день
- Триметоприм 200 мг 2 раза в день
- Ципрофлоксацин 200 мг 2 раза в день
- Цефтазидим 1-2 г 3 раза в день
- Цефтриаксон 1-2 г/сутки
- Тазобактам 4,5 г 3 раза в день
- Триметоприм 200 мг 2 раза в день
- Меропенем 500 мг-1 г 3 раза в день
- Эртапенем 500 мг-1 г в сутки
- Тикарциллин клавуланат 3,2 г 3 раза в день
- Ципрофлоксацин 500 мг 2 раза в день
- Цефтазидим 1-2 г 3 раза в день
- Меропенем 500 мг-1 г 3 раза в день
- Тикарциллин клавуланат 3,2 г 3 раза в день
Часто у больных синдром диабетической стопы сочетается с ухудшением работы почек. В такой ситуации, если назначить антибиотики или другие лекарства в стандартных терапевтических дозах, то можно нанести здоровью пациента значительный вред. Почему есть такой риск:
- если выделительная функция почек снижена, то повышается вероятность, что препарат и его метаболиты окажут токсическое воздействие на организм;
- у больных с нарушенной функцией почек толерантность к побочным эффектам лекарств часто оказывается сниженной;
- некоторые антибиотики не в полной мере проявляют свои свойства, если выделительная функция почек ослаблена.
С учетом этих факторов, если у больного осложнения диабета на ноги сочетаются с нефропатией, то врачу следует индивидуально корректировать выбор антибиотика и его дозировку
Хирургическая обработка раны — это удаление мертвой кожи и гноя. Ее необходимо делать, чтобы ткани, которые отмерли, не служили пристанищем для вредных бактерий.
Как осуществляется эта процедура:
- Кожу очищают и дезинфицируют.
- Определяют, насколько глубокая рана и не попал ли в нее какой-то инородный объект.
- Доктор скальпелем и хирургическими ножницами удаляет мертвые ткани, а потом промывает рану.
По окончании хирургической обработки рана может казаться больше и глубже, чем была раньше. Она должна быть розового или красного цвета, выглядеть похожей на свежее мясо.
Кроме хирургии, есть и другие способы обработать рану:
- Можно нанести ферменты, которые растворят нежизнеспособные ткани.
- Используют даже специальные личинки насекомых, которые съедают только мертвые клетки. При этом они выделяют вещества, которые стимулируют заживление язвы.
Способ с личинками известен еще со времен Первой мировой войны. С 2000-х годов интерес к нему снова возвращается.
Обработка раны не считается хирургической операцией. Настоящая хирургия вступает в дело, только если все остальные способы лечения не дали успеха. Описание тонкостей ампутации выходит за рамки данной статьи. Заживление после операции может занять несколько недель или месяцев, в зависимости от того, насколько хорошо больной контролирует свой диабет.
Ортопедическая обувь — важнейшее профилактическое средство при синдроме диабетической стопы. Если больной носит подходящую для него ортопедическую обувь, то это в 2-3 раза уменьшает вероятность образования язв на стопе.
Подносок — это деталь из твердого материала, которая укрепляет носки обуви. В ортопедической обуви жесткого подноска быть не должно. Верх обуви должен быть мягким, удобным и безопасным для ног диабетика. Во внутреннем пространстве ортопедической обуви не должно быть швов, чтобы не было потертостей.
Подошва должна быть ригидной, т. е. твердой, не эластичной. Таким образом, давление в области передней подошвенной поверхности стопы снижается, и нагрузка на участки стопы распределяется более равномерно. Ортопедическая обувь должна быть идеально удобной и комфортной уже с первой примерки.
Прочитав статью, вы узнали все, что нужно, о синдроме диабетической стопы. Представлены многочисленные фотографии, которые помогут вам оценить ситуацию — насколько сильно поражены ноги и какой прогноз. Диабетическая стопа — это грозное осложнение диабета, которое может привести к ампутации. Тем не менее, далеко не все больные обречены стать инвалидами. Выполняйте рекомендации, которые приведены выше, — и гарантированно сохраните возможность передвигаться «на своих двоих». Главное — вовремя обратиться к врачу, как только обнаружите любые повреждения на ногах. У докторов сейчас есть в арсенале эффективные повязки и мази, которые борются с инфекцией и стимулируют заживление.
Не рассчитывайте на какие-то чудо-таблетки. Не принимайте антибиотики по своей инициативе! Главное, чтобы пациент вовремя начал лечение, даже если у него ноги пока еще не болят. Можно попробовать альфа-липоевую кислоту, чтобы облегчить диабетическую нейропатию и восстановить чувствительность в ногах. Но лучшее, что вы можете сделать, — перейти на низко-углеводную диету, чтобы нормализовать сахар в крови. Подробнее читайте методику лечения диабета 2 типа и программу лечения диабета 1 типа. Низко-углеводная диета понижает сахар и помогает держать его стабильно нормальным, как у здоровых людей. Благодаря этому, диабетическая нейропатия проходит. Чувствительность в ногах полностью восстанавливается. Это реальный способ вылечиться от диабетической стопы и других осложнений.
Диабетические проявления возникают не только во внутренних органах. Они могут быть заметны и на коже. Изменения кожных покровов при этом заболевании многообразны.
Как и поражения внутренних органов, кожная патология формируется вследствие длительно повышенного сахара крови. Это не один из первых симптомов, но все же он становится заметен несколько раньше, чем сосудистые поражения. Как выглядит сахарный диабет внешне?
Вследствие длительно существующей гипергликемии формируется стойкое нарушение обмена веществ, в большей степени углеводного. Это отражается на состоянии кожного покрова — изменяется структура кожи, на ней появляются различные высыпания. Заболевания кожи при диабете — отражение стадии болезни.
Как проявляется сахарный диабет на кожных покровах? В первую очередь страдает внешний вид кожных покровов и её придатков. Ощущается сухость кожи при прикосновении, появляется мелкое шелушение, которое распространяется и на волосистую часть головы. Кожа при диабете покрыта следами расчесов вследствие сильного зуда, вызываемого гипергликемией. Зуд постоянный, сильно выражен — вследствие регулярной травматизации кожные покровы становятся толстыми и грубыми.
Так как инсулин является и жирорастворяющим гормоном, при его недостатке происходит накопление в дерме избытка липидов. Отсюда она приобретает желтоватый цвет и уплотняется. Могут образовываться жировики — большие скопления жира, окруженные капсулой.
Страдают также волосы и ногти — они становятся ломкими, тусклыми, волосы выпадают. На ногтях появляются полосы, пятна и трещины.
Следующим симптомом являются высыпания на коже при сахарном диабете. Они могут быть разнообразными по характеру, патогенезу и последствиям.
Диабетическая дермопатия характеризуется появлением на поверхности голеней мелких пятен светло-коричневого цвета. Они покрыты частицами отшелушенного эпидермиса. Неприятных ощущений коричневые пятна на ногах не вызывает и не требует специфического лечения.
Красные пятна на ногах при диабете, с синеватым оттенком — это некробиоз. Пятна достаточно крупные, с прогрессированием болезни изменяют свой цвет на жёлтый, а в центре появляется участок атрофии. Вместе с этим начинают ощущаться боли и затруднения при ходьбе. Появляется в основном у взрослых. Лечение только симптоматическое, поскольку поражение это необратимое.
Волдыри на ногах при сахарном диабете — сопровождают диабетическую полинейропатию. Безболезненные пузыри крупных размеров на разных участках тела. Обычно такая сыпь при диабете исчезает самостоятельно. Но очень большие пузыри, или если их много — могут вскрываться и образовывать раневую поверхность, к которой легко может присоединиться инфекция.
Красные пятна на коже лица, напоминающие румянец, появляются у части больных в возрасте до двадцати лет. Со временем исчезает самостоятельно. Такое состояние называется рубеозом и опасности для здоровья не несет.
Красные пятна на ногах при сахарном диабете (фото), сопровождающиеся зудом — это нейродермит, один из начальных признаков заболевания. Проявление токсичного действия гипергликемии, повреждающей нервную ткань.
Кожа при сахарном диабете (фото) может становиться «грязной». На самом деле это не грязь, а чрезмерная пигментация участков утолщённой кожи. Такое состояние обычно уже не исчезает.
Кожные высыпания при сахарном диабете в виде мелких бляшек светло-желтого цвета — это ксантомы (жировые пятна при сахарном диабете). Они являются признаком накопления в тканях липидов, что ведёт к атеросклерозу.
Кожные заболевания при сахарном диабете могут носить гнойный характер. Прыщи при сахарном диабете появляются и у взрослых людей и очень медленно заживают. Гнойная сыпь при сахарном диабете (фото) может привести к абсцессам и флегмонам.
Кожные проявления при сахарном диабете могут быть следствием лечения. Постоянное введение инсулина в одно и то же место приводит к растворению липидов и появлению кожного дефекта.
Поражения кожи при сахарном диабете могут носить атрофический характер. Это уже проявление позднего осложнения — нейропатии. При этом появляются пятна на коже, тёмные пятна на ногах, из которых затем формируются язвы.
Проявление сахарного диабета на коже носит постоянный характер, но не всегда доставляет неприятные ощущения. Лечение специфическое требуется лишь в некоторых случаях — гнойные поражения, трофические язвы, обширные вскрывающиеся волдыри.
Первое, с чего начинается лечение любых кожных проявлений — достижение допустимых значений гликемии. При поддержании такого уровня сахара многие внешние изменения исчезают самостоятельно.
Более серьёзные проявления должны подвергаться дополнительному местному и общему лечению.
Гнойные высыпания требуют назначения антибактериальной терапии и местной обработки растворами антисептиков. Кроме этого, хороший эффект оказывает приём пищевых дрожжей, которые способны очищать организм от токсинов.
Трофические язвы должны подвергаться хирургической обработке, а затем регулярным перевязкам с заживляющими мазями — Солкосерил, Актовегин.
Волдыри, если их немного, лечения не требуют. Но если они крупные и вскрываются с образованием раневой поверхности — их нужно обрабатывать растворами антисептиков.
Среди проявлений эндокринологического заболевания поджелудочной железы больные отмечают зуд тела, поражения кожи. Отличительная черта часто возникающих симптомов заключается в том, что заживление происходит медленно. Присутствует большая угроза инфицирования пораженной поверхности. Основная причина кроется в нарушенном обмене веществ в организме. Чем лечить раны при сахарном диабете? Как предохраниться от нежелательных и трагичных последствий?
Ощущение боли, особенно в ночное время, холода, ослабление мышц в конечностях, являются характерными симптомами диабетической полинейропатии (поражения нервных окончаний). Определить потерю чувствительности и онемение больной может, потерев кожу ладонью на бедрах и голенях, или губкой во время мытья. При прикосновении одежды, постельного белья, особенно не из хлопчатобумажной, синтетической ткани, у него возникает неприятное чувство жжения. Появление синюшного оттенка говорит о прогрессирующем характере позднего осложнения заболевания из-за плохой компенсации глюкозы в крови.
У диабетика явно снижается возможность реально оценивать и воспринимать воздействия низкой и высокой температур, опасны для диабетиков осложнения в результате обморожения или ожога. Чувствительность пропадает постепенно, до полного ее отсутствия. Больной может вовремя не заметить полученную микротравму, вросший ноготь на пальце или грибковое заболевание. В случае последнего – микоза, следует обратиться к врачу-дерматологу. Грибком чаще поражаются ногти, стопы, межпальцевые промежутки.
В ходе эндокринного заболевания развиваются нарушения белкового обмена в костях скелета. Из них стремительно вымывается кальций. При остеопорозе кости становятся ломкими и хрупкими, деформируются стопы. Прежняя обувь может натирать кожу в точках наибольшей нагрузки. Появившиеся мозоли легко инфицируются при разрыве покровной ткани и превращаются в открытые язвы.
Иногда не удается избежать гнойных осложнений, в мозолеподобном слое кожи, при попадании в его трещины инфекции, образуется закрытая гнойная язва. Она способна поражать глубокие внутренние ткани стопы (сухожилия, кости). Так, механические повреждения при ходьбе в тесной или неудобной обуви приводят к возникновению воспалительного процесса.
Незаживающие раны различной этиологии (происхождения) приводят к развитию гангрены (омертвению тканей), появлению гнойных осложнений при сопутствии повышенном:
- уровне холестерина крови;
- артериальном давлении (гипертонии);
- весе тела.
Негативную роль при этом играет курение больного.
Единственным способом лечения запущенной гангрены является ампутация (удаление хирургическим путем) пораженного участка. После операции следует длительный процесс реабилитации. Вмешательство выполняется во избежание летального исхода больного от сепсиса (заражения крови). Боль при гангрене мучительна.
Развитие событий в каждом конкретном случае индивидуально, зависит:
- от типа диабета;
- стажа заболевания;
- общей сопротивляемости организма;
- уровня сахаров.
При обнаружении пореза или ссадины ее необходимо обработать слабым антисептиком (Перекисью водорода, Хлоргексидином). Наложить чистую и сухую повязку. Наблюдать, как происходит процесс заживления ранки. Если заметных улучшений не происходит, то следует обратиться к врачам (эндокринологу, хирургу). Спиртовые настойки йода или зеленки, как антисептики – плохо подходят для обработки ран. Из-за интенсивной окраски препарата трудно заметить признаки возможного распространения воспаления на коже.
Врач обычно назначает антибактериальные средства. Среди них противовоспалительное лекарство Левомеколь, которое применяется наружно. Мазью хорошо пропитывают марлевые стерильные салфетки. Ежедневные перевязки проводят до полного очищения раны от гноя и некротических масс (омертвевших клеток тканей). В гнойные полости можно вводить нагретую мазь до температуры 36 градусов Цельсия с помощью шприца (через катетер).
Как лечить ранки в домашних условиях народными средствами? Положительно зарекомендовали себя процедуры:
- Контрастные ванны. Ноги держать попеременно в горячей и холодной воде по 1 минуте. Провести 3 смены, заканчивая процедуры на жидкости с низкой температурой. После ванн, вытереть ноги насухо и нанести слой крема на нижнюю поверхность ступни. Между пальцев присыпать тальком. Использовать следует увлажняющий тип кремов, рекомендованных при диабете («Детский»).
- Травяные ванны. Применяют лекарственные растения (тысячелистник, листья грецкого ореха, кора дуба). Активнее станут заживать ранки после использования следующего сбора. В его состав входят: листья эвкалипта – 2 части и малины – 3 части; побеги мяты перечной – 1 часть. Сбор залить 3 л кипятка и настаивать 2 часа.
Неприятности в виде различных ранений возникают, в равной степени, у больных сахарным диабетом 1 и 2 типов. Вылечить поражение на коже значительно труднее, чем его предупредить. Диабетик должен знать и применять основные профилактические правила ухода за телом:
- регулярно осматривать себя, особенно, недоступные места (нижнюю часть стоп) при помощи близких людей или зеркала;
- ногти подрезать прямо, без уголков, чтобы не пораниться, пользоваться пилкой;
- обувь носить просторную, без высоких каблуков (не выше 4 см);
- предпочтение отдавать носкам, нижнему белью из натуральных тканей, без тугих резинок;
- ороговевшую кожу на пятках, локтевых сгибах, после теплой ванны осторожно счищать пемзой;
- не ходить босиком и не работать без защитных перчаток для рук.
Нарушения кровообращения нижних конечностей и, как следствие, гангрена стоп, пальцев ног, у диабетиков возникает в 10 раз чаще, чем у здоровых людей. Ангиолог (сосудистый хирург) может вынести решение о состоянии ног больного по биению пульса, прощупанному на щиколотке. Хорошие эндокринологи такой прием также применяют в свое медицинской практике лечения диабетических осложнений. Каждый пациент вправе получить исчерпывающую консультацию на вопрос: чем лечить раны при диабете, заданный своему лечащему врачу.
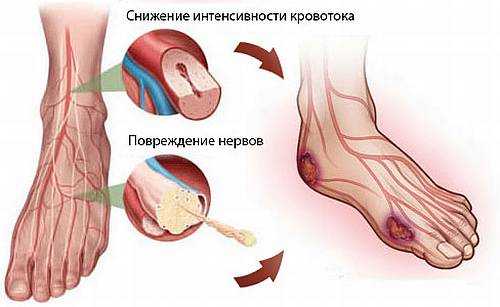 Больные со стажем диабета более 10 лет
Больные со стажем диабета более 10 лет
 Крема, которые можно использовать при сахарном диабете, содержат мочевину в различной концентрации — Бальзамед (230-250 руб), Альпресан (1400-1500 руб). Они ускоряют заживление кожи, предупреждают шелушение, устраняют сухость кожи, снижают боль и приостанавливают появление трещин на пятках и мозолей при сахарном диабете. Бальзамед кроме мочевины содержит также витамины и растительный масла.
Крема, которые можно использовать при сахарном диабете, содержат мочевину в различной концентрации — Бальзамед (230-250 руб), Альпресан (1400-1500 руб). Они ускоряют заживление кожи, предупреждают шелушение, устраняют сухость кожи, снижают боль и приостанавливают появление трещин на пятках и мозолей при сахарном диабете. Бальзамед кроме мочевины содержит также витамины и растительный масла.



