Больные сахарным диабетом, чтобы избежать проблем со зрением должны регулярно посещать врача-офтальмолога. Высокая концентрация глюкозы (сахара) в крови повышает вероятность развития глазных заболеваний, вызванных сахарным диабетом. В сущности, это заболевание является основной причиной, из-за которой наступает потеря зрения у взрослого населения в возрасте от 20 до 75 лет.
При наличии сахарного диабета и внезапно возникшей проблемы с глазами (туманная видимость) не следует сразу отправляться в оптику и покупать очки. Ситуация может быть временной, а вызвать ее может повышение уровня глюкозы в крови.
Высокий показатель сахара в крови при сахарном диабете может вызвать отек хрусталика, что влияет на способность хорошо видеть. Чтобы вернуть зрение в первоначальное состояние пациент должен нормализовать уровень глюкозы в крови, который перед едой должен составлять 90-130 мг/дл, а через 1-2 часа после приема пищи он должен быть менее 180мг/дл (5-7,2ммоль/л и 10ммоль/л соответственно).
Как только больной научится контролировать уровень сахара в крови, зрение начнет потихоньку восстанавливаться. Для полного восстановления может понадобиться около трех месяцев.
Неясность зрения при сахарном диабете может являться симптомом другой проблемы с глазами – более серьезной. Вот три вида заболеваний глаз, которые возникают у людей, страдающих сахарным диабетом:

Диабетическая ретинопатия относится к осложнениям сосудистого характера (связана с нарушением деятельности кровеносных сосудов), которые возникают при сахарном диабете.
Данное поражение глаз происходит из-за повреждения мелких сосудов и носит название микроангиопатия. К микроангиопатиям относятся диабетические повреждения нервов и заболевания почек.
Если повреждаются крупные кровеносные сосуды, заболевание называется макроангиопатией и включает в себя такие тяжелые заболевания, как инсульт и инфаркт миокарда.
Многочисленными клиническими исследованиями была доказана связь высокого уровня сахара в крови с микроангиопатией. Поэтому данную проблему можно решить путем нормализации концентрации глюкозы в крови.
Диабетическая ретинопатия является основной причиной необратимой слепоты. Слишком большая длительность сахарного диабета – вот основной фактор риска возникновения ретинопатии. Чем дольше человек болеет, тем больше вероятность того, что у него разовьются серьезные проблемы со зрением.
Если ретинопатию не выявить своевременно и вовремя не начать лечение, это может обернуться полной слепотой.
Ретинопатия у детей с сахарным диабетом 1 типа развивается очень редко. Чаще болезнь проявляет себя лишь после полового созревания.
В первые пять лет сахарного диабета ретинопатия редко развивается и у взрослых. Только с прогрессированием диабета возрастает риск повреждения сетчатки.
Важно! Ежедневный контроль уровня глюкозы в крови значительно снизит риск развития ретинопатии. Многочисленные исследования, проведенные с участием больных диабетом 1 типа, доказали, что пациенты, достигшие четкого контроля концентрации сахара в крови с использованием инсулиновой помпы и инсулиновых инъекций, снижали вероятность развития нефропатии, повреждения нервов и ретинопатии на 50-75%.
Все эти патологии относятся к микроангиапатии. Пациенты с диабетом 2 типа зачастую при постановке диагноза уже имеют проблемы с глазами. Для того чтобы замедлить процесс развития ретинопатии и предотвратить другие глазные патологии, следует регулярно контролировать:
- уровень сахара в крови;
- уровень холестерина;
- артериальное давление.
В некоторых случаях при повреждении кровеносных сосудов нарушения зрения отсутствуют. Такое состояние называется фоновой ретинопатией. Уровень сахара в крови на этой стадии нужно тщательно контролировать. Это поможет предупредить развитие фоновой ретинопатии и других глазных заболеваний.

Ввиду того, что нарушения происходят на критическом участке, который имеет большое значение для зрения, функция глаз может сильно снижаться.
При этом виде ретинопатии на задней поверхности глаза начинают появляться новые кровеносные сосуды.
Ввиду того, что ретинопатия является микроангиопатическим осложнением диабета, пролиферативный вид заболевания развивается из-за недостатка кислорода в нарушенных глазных сосудах.
Эти сосуды истончаются и начинают ремоделироваться.
Катаракта – это затуманивание или затемнение хрусталика, который в здоровом состоянии совершенно прозрачный. С помощью хрусталика человек видит и фокусирует изображение. Несмотря на то, что катаракта может развиться и у здорового человека, у диабетиков подобные проблемы возникают гораздо раньше, даже в юношеском возрасте.
При развитии диабетической катаракты, глаз больного не может фокусироваться и зрение нарушается. Симптомами катаракты при сахарном диабете являются:
- безбликовое зрение;
- зрение затуманенное.
В большинстве случаев для лечения катаракты требуется замена хрусталика на искусственный имплантат. В дальнейшем для коррекции зрения возникает необходимость в контактных линзах или очках.

Такая патология называется глаукомой. Высокое давление повреждает сосуды и нервы глаза, вызывая нарушения зрения.
Существует самая распространенная форма глаукомы, которая до определенного периода протекает бессимптомно.
Это происходит до тех пор, пока заболевание не перейдет в тяжелую форму. Тогда уже происходит значительная потеря зрения.
Гораздо реже глаукома сопровождается:
- болями в глазах;
- головными болями;
- слезотечением;
- размытостью зрения;
- ореолами вокруг источников света;
- полной потерей зрения.
Лечение диабетической глаукомы может заключаться в следующих манипуляциях:
- прием медикаментов;
- использование глазных капель;
- лазерные процедуры;
- хирургические операции, витрэктомия глаза.
Серьезных проблем с глазами при сахарном диабете можно избежать, если ежегодно проходить скрининговое обследование у врача-офтальмолога на наличие данной патологии.
Сахарный диабет — сложное заболевание, не поддающееся полному излечению. Однако у современной медицины есть способы предупредить тяжелое поражение сетчатки и сохранить зрение надолго. Узнайте о них вместе с Medaboutme!
Сахарный диабет очень распространен. На 1 января 2018 года в России насчитывалось 4 264 445 больных этой болезнью. В последние годы во всем мире отмечается стремительный рост заболеваемости диабетом. При таких темпах через 20 лет каждый десятый житель Земли будет иметь этот диагноз.
Поражение сетчатки глаза является типичным осложнением болезни. Офтальмологи называют это состояние диабетическая ретинопатия. Вероятность этого события тем выше, чем больше стаж заболевания. Так, при диабете 1 типа через 20 лет от начала болезни это осложнение встречается у всех пациентов, при диабете 2 типа — только у 2/3 больных.
При отсутствии лечения диабетическая ретинопатия постепенно прогрессирует и ведет к необратимому поражению сетчатки. Итогом болезни является слепота. Это состояние занимает четвертое место среди причин инвалидности по зрению.
Причиной диабетической ретинопатии является поражение мелких сосудов сетчатки — капилляров. Если уровень сахара повышен, то избыток глюкозы проникает в эндотелий. Это самый внутренний слой сосуда, он контактирует с кровью. Здесь глюкоза трансформируется в сорбитол. Он способен накапливаться в клетке и существенно изменять осмотическое давление. Это ведет к нарушению функции эндотелиальной клетки и даже ее гибели.
Из-за этого на внутренней поверхности сосуда откладываются нити фибрина, легко образуются тромбы, нарушающие циркуляцию крови. Небольшие артерии сетчатки обычно делятся на две ветви. При тромбировании одной из них в «зоне ответственности» этого сосуда возникает недостаток кислорода — ишемия. Такой участок практически не снабжается кровью.
Сосуды, принимающие кровь от второй ветви, страдают от избыточного давления. Из-за этого легко образуются деформации сосудистой стенки — микроаневризмы, повышается проницаемость капилляра. Возникает локальный отек сетчатки. Обмен веществ в этой зоне также нарушается.
Когда эти изменения накапливаются, вся сетчатка начинает страдать от недостатка кислорода. Ее клетки начинают выделять вещества, способствующие росту новых сосудов. Это сосудистый эндотелиальный фактор роста. В мировой литературе используется термин VEGF (Vascular Endothelial Growth Factor). Количество этого вещества в полости глаза возрастает примерно в 20 раз.
Его усиленная выработка ведет к росту новых сосудов. Однако они отличаются отсутствием мышечного слоя. Дефектная стенка легко повреждается даже при небольших колебаниях артериального давления. Это ведет к кровоизлияниям в сетчатку и стекловидное тело. Такое кровоизлияние может значительно снижать зрение. Кроме того, VEGF повышает проницаемость сосудов сетчатки. Это усугубляет имеющийся отек.
Кроме фактора роста сосудов, вырабатываются и другие биологически активные вещества. Они вызывают разрастание фиброзной ткани. Она отнимает остатки зрения и часто ведет к отслойке сетчатки.
В далеко зашедших стадиях диабетической ретинопатии новообразованные сосуды могут не только занять всю площадь сетчатки, но и прорасти в угол передней камеры глаза. Это небольшое пространство в месте соединения радужки и роговицы. Оно играет важную роль в поддержании нормального внутриглазного давления.
При разрастании там сосудов отток внутриглазной жидкости затрудняется. Это ведет к постоянному и значительному повышению внутриглазного давления. Такая глаукома часто сопровождается болевым синдромом и ведет к быстрой утрате зрения. Это заболевание с трудом поддается лечению.
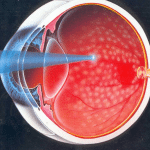
Этот метод применяется для лечения диабетической ретинопатии на протяжении уже около 30 лет. Энергия лазерного луча превращается в тепло и поглощается сетчаткой. Здесь возникает микроожог, следствием которого является воспаление. После его стихания формируется рубцовая ткань. Это сопровождается разрушением сетчатки и сосудов на данном участке.
Объем лазерного вмешательства зависит от площади поражения сетчатки. Если она вовлечена целиком, используют панретинальную лазеркоагуляцию. Если патологические изменения сосредоточены в одном месте, то врач выполняет фокальную лазеркоагуляцию.
Лазерные коагуляты в центральной части глазного дна наносят с большой осторожностью. Эта зона отвечает за четкое видение контуров предметов при дневном свете и различение цветов. Ее повреждение грозит нарушением этих важных функций.
В итоге процедуры часть сетчатки и сосудов гибнет. Однако это мало влияет на остроту зрения. Ведь поврежденная зона отвечала за периферическое и сумеречное зрение. А фактора роста сосудов теперь вырабатывается гораздо меньше. Это значительно снижает скорость прогрессирования диабетической ретинопатии. В результате острота центрального зрения долго остается высокой.
Эффективность лазеркоагуляции подтверждена многочисленными исследованиями. На большом количестве больных показано, что после вмешательства хорошее зрение сохраняется гораздо дольше, чем без него.
Лазеркоагуляция начинается с закапывания капель для расширения зрачка. Затем проводится местная анестезия также с помощью капель. Однако некоторые врачи предпочитают обезболивание с помощью инъекции в пространство позади глаза.
Офтальмологический лазер всегда совмещен со щелевой лампой. Больной располагается за прибором. Врач подносит к глазу пациента специальную линзу, позволяющую видеть все детали глазного дна. Затем он наносит коагуляты в намеченную зону. Если их требуется много, то процедуру делят на 3-4 этапа с интервалом в 1-2 недели.
У большинства пациентов лазеркоагуляция сопровождается легким дискомфортом. После ее выполнения также могут быть неприятные ощущения. Возможно снижение остроты зрения на 1-2 строки. Как правило, эти явления проходят после стихания воспалительного процесса в глазу.
Наиболее часто применяются анти-VEGF препараты. Это антитела, которые связываются только с сосудистым фактором роста, блокируя его действие. Результатом является прекращение роста новообразованных сосудов, обратное развитие уже имеющейся неоваскуляризации, заметное уменьшение отека сетчатки. При этом пациент чувствует улучшение зрения. По данным одного из исследований, примерно 40% больных отмечали повышение остроты зрения на несколько строк.
В России разрешены к применению лишь два препарата из этой группы. Это ранибизумаб и афлиберцепт. Стоимость этих лекарств немалая, однако в некоторых клиниках эту процедуру можно получить по полису ОМС. Некоторое время для введения в полость глаза использовался бевацизумаб, однако при этом отмечалось много негативных эффектов. Сейчас это средство не рекомендовано к применению в офтальмологии, о чем есть указание в инструкции к лекарству.
Препараты вводятся в полость глаза. Эта процедура выполняется в операционной под местной анестезией. Так как метод используется относительно недавно, то единых рекомендаций по количеству инъекций и срокам введения еще нет. Зарубежные офтальмологи рекомендует делать не менее 5 инъекций с интервалом 1-2 месяца.
Метод хорошо зарекомендовал себя при диабетическом отеке макулы. Обычно он является следствием ишемии сетчатки и ее распространенного отека. При этом сдавливаюся нейроны макулярной области и заметно снижается острота зрения.
Введение анти-VEGF препаратов используют и при диабетическом поражении всей сетчатки. В этом случае его комбинируют с лазеркоагуляцией. Сочетание этих методов также эффективно при неоваскулярной глаукоме.
При наличии противопоказаний к введению этих препаратов или отсутствии результата возможно назначение кортикостероидов. Эти лекарства оказывают мощное противовоспалительное действие, уменьшают отек макулы. Чтобы получить долговременный эффект, в полость глаза вводят специальный препарат. Действующее вещество высвобождается из него в течение 3 месяцев.
Поражение сетчатки напрямую связано с повышением уровня глюкозы в крови. Поэтому для сохранения зрения очень важно контролировать этот показатель. Можно определять уровень сахара несколько раз в течение дня.
Но более достоверным показателем является уровень гликированного гемоглобина. Так его назвали из-за прочной связи с избыточной глюкозой крови. Поэтому его количество прямо пропорционально среднему уровню сахара крови. У больных диабетом этот показатель не должен превышать 7%.
В противном случае надо немедленно обратиться к эндокринологу для коррекции лечения. Кроме гликированного гемоглобина, следует регулярно контролировать липидный спектр крови и артериальное давление.
Регулярные осмотры офтальмолога обязательны. К сожалению, это происходит далеко не всегда. Согласно опросу, проведенному в одном из российских регионов, некоторые больные диабетом со стажем до 10 лет никогда не осматривались глазным врачом. Примерно половина пациентов не знала, что это следует делать, вторая половина не могла получить консультацию по причине отсутствия врача по месту жительства.
Если выявлены начальные изменения сетчатки, все усилия должны быть направлены на стабилизацию уровня глюкозы. При достижении этой цели возможно обратное развитие патологического процесса в глазу.
Главная же задача осмотра — своевременное выявление неоваскуляризации. На этой стадии обратное развитие процесса уже невозможно даже при нормализации уровня сахара. Своевременно выполненное лечение надолго останавливает прогрессирование ретинопатии и стабилизирует зрение.
Больные без признаков поражения сетчатки должны быть осмотрены офтальмологом один раз в год, при начальных изменениях — раз в полгода. При обнаружении неоваскуляризации осмотры следует проводить не реже 4 раз в год. Такие пациенты обязательно должны быть направлены на лазеркоагуляцию сетчатки и/или внутриглазное введение препаратов. Другие методы лечения этой патологии не эффективны.
Диабетическая ретинопатия – одно из осложнений заболевания, вследствие которого происходит поражение глаз при сахарном диабете. «Диабет глаза» является сосудистым осложнением, и в его основе лежит повреждение мельчайших сосудов.
Сахарным диабетом называется эндокринное заболевание, которое характеризуется высоким содержанием сахара в организме человека. Патология отличается продолжительным течением, и развитием опасных осложнений.
Зрение при диабете значительно снижается, а в зрительном анализаторе протекают преобразования необратимого характера, вследствие которых нарушается структурное строение глаза – глазное дно, сетчатка, стекловидное тело, зрительные нервы, хрусталики, что для органа зрения крайне негативно.
Нужно рассмотреть, какие болезни глаз бывают при сахарном диабете 2 типа? Как сохранить зрение, и защитить свои глаза? Что представляет собой хирургия глаз, и как восстановить зрение?

Однако если появляется пелена перед глазами, которая может возникнуть совершенно внезапно в любое время, «пятна» перед глазами, либо возникли трудности с чтением, то это симптом того, что патология начала прогрессировать, и произошло изменение глазного дна при сахарном диабете.
Как только диагностируется сахарный диабет, врач рекомендует больному посетить офтальмолога, чтобы проверить зрение. Такое обследование необходимо проводить каждый год, чтобы вовремя предотвратить осложнения с глазами.
Стандартная процедура исследования зрения включает в себя следующие моменты:
- Проверяется острота зрения, выясняются его границы.
- Исследуется дно глаза.
- Измеряется внутриглазное давление.
- УЗИ глаз (редко).
Стоит отметить, что глазные проявления при сахарном диабете чаще всего встречаются у тех пациентов, которые имеют большой стаж заболевания. По статистике, спустя 25 лет борьбы с патологией, процент того, что разовьются заболевания глаз при сахарном диабете, приближается к максимальному.
Изменения глазного дна при сахарном диабете протекают медленно. На начальном этапе пациент может ощущать только незначительное ухудшение зрительного восприятия, проявляется затуманенность взора, «мушки» перед глазами.
На более поздней стадии проблема существенно обостряется, как и ее симптомы: резко снижается зрение у пациента, он практически не различает предметов. Если игнорировать ситуацию, то потеря зрения при сахарном диабете – это дело времени.
Нужно сказать, что в подавляющем большинстве случаев процесс ухудшения зрения удается заметить вовремя.
Обычно у многих пациентов признак снижения зрения наблюдается уже в момент постановки диагноза.
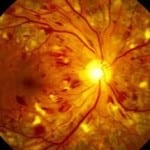
Диабетическая ретинопатия характеризуется изменением сосудов глазного дна, нарушением функциональности сосудов крови, что становится следствием прогрессирования основного заболевания.
Снижение зрения при диабете происходит из-за того, что маленькие сосуды повреждаются, и такое состояние называется микроангиопатия. К микроангиопатии относят диабетические нарушения нервов, а также патологии почек. В случае, когда произошло повреждение крупных сосудов крови, патологию именуют макроангиопатия, и она включает в себя такие болезни – инфаркт и инсульт.
Исследования осложнений «сладкой» болезни выяснили, что существует определенная связь между недугом и микроангиопатией. В связи с установленной взаимосвязью было и найдено решение. Чтобы вылечить пациента, нужно нормализовать содержание сахара в его организме.
Особенности диабетической ретинопатии:
- При диабете 2 типа диабетическая ретинопатия может привести к тому, что происходят изменения сосудов, которые являются необратимыми, как следствие, полная потеря зрения при диабете.
- Чем дольше стаж основной патологии, тем выше вероятность того, что разовьется воспаление глаз.
- Если вовремя не обнаружить воспалительный процесс, и не предпринять ряд мер, направленных на улучшение зрения, то уберечь пациента от слепоты практически не возможно.
Стоит отметить, что ретинопатия у маленьких пациентов с первым типом патологии развивается крайне редко. Чаще всего патология проявляет себя именно после пубертатного периода.
Многие пациенты интересуются, как уберечь глаза при диабете? Защищать свои глаза необходимо с того момента, как бы поставлен диагноз. И единственным способом, который помогает предотвратить осложнения, является контроль сахара в крови, поддержание его на требуемом уровне.
Клинические исследования показывают, что если контролировать свою глюкозу, следовать всем рекомендациям доктора, правильно питаться, вести активный образ жизни и регулярно посещать врача-офтальмолога, то удается снизить вероятность развития патологии на 70%.

Макулопатия. На этой стадии у пациента выявляются поражения в критической области, которая называется макула. Вследствие того, что повреждения образовались на критическом участке, который имеет немаловажную функциональность для полноценного зрительного восприятия, наблюдается резкое снижение зрения.
Пролиферативная ретинопатия характеризуется тем, что на задней поверхности зрительного органа наблюдается образование новых сосудов крови. Вследствие того, что такое заболевание является осложнением диабета, то оно развивается в результате недостаточного поступления кислорода в нарушенные кровеносные сосуды. Деструктивно изменяется глазное дно и области на заднем отрезке глаза.
Катарактой называется потемнение хрусталика глаза, который в нормальном состоянии имеет прозрачный вид. Посредством хрусталика человек может различать предметы и фокусировать картинку.
Если не брать в расчет то, что катаракта может обнаруживаться и у совершенно здоровых людей, у диабетиков такие проблемы диагностируются намного раньше, даже в возрасте 20-25 лет. При развитии катаракты глаз не может фокусировать картинки. Симптомы такой патологии следующие:
- Человек видит «сквозь туман».
- Безликовость зрения.
В подавляющем большинстве случаев, чтобы восстановить зрение, нужно заменить плохой хрусталик имплантатом. Затем, чтобы зрение стало улучшаться, человеку надо носить контактные линзы либо очки.
При осложнении глазного заболевания у диабетика может быть кровоизлияние в глаз (как на фото). Передняя камера полностью заполняется кровью, увеличивается нагрузка на глаза, зрение резко снижается и остается на низком уровне в течение несколько дней.
Если глаз заполнился кровью, рекомендуется в этот же день обратиться к врачу, чтобы исключить дальнейшие осложнения.
Лечащий врач осмотрит глаз и глазное дно, и даст назначения, которые помогут улучшить зрение.
Пациенты должны постоянно контролировать содержание глюкозы в организме, принимать сахаропонижающие медикаментозные препараты, и следить за своим углеводным обменом. Тем не менее, в настоящий момент лечить тяжелые осложнения консервативным способом неэффективно.
Лазерной коагуляцией сетчатки называется современный метод терапии диабетической ретинопатии. Вмешательство проводится в амбулаторных условиях под обезболиванием, длительность процедуры не больше пяти минут.
Манипуляция, как правило, разделяется на два этапа. Все зависит от степени поражения глазного дна, и нарушения кровеносных сосудов. Такая процедура в значительной степени помогает восстанавливать зрение пациентам.
Лечение диабетической глаукомы заключается в следующих моментах:
- Прием медикаментозных препаратов.
- Рекомендуются глазные капли.
- Лазерная процедура.
- Хирургическое вмешательство.
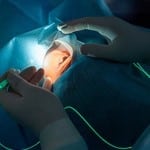
Стоит сказать, что такое вмешательство проводится только в тех случаях, когда нет возможности осуществить восстановление зрения другими вариантами. Операция проводится под общим наркозом.
Поверхность глаза необходимо резать в трех местах, вследствие чего освобождается площадь, позволяющая врачу манипулировать на сетчатке и стекловидном теле. Стекловидное тело полностью отсасывается посредством вакуума, и из него убираются патологические ткани, рубцы, кровь. Затем проводится процедура на сетчатке глаза.
Если у пациента наблюдаются глазные проявления при сахарном диабете, не нужно тянуть время, надеясь, что все само пройдет. Нельзя заниматься самолечением, ни одно пособие не даст ответ, как исправить проблему. Надо обращаться оперативно к врачу, и тогда удастся восстановить зрительное восприятие.

Алфавит Диабет – диабетический витаминный комплекс, улучшающий зрение, включает в свой состав растительные компоненты. Дозировка всегда подбирается исключительно врачом, учитывается общее состояние больного, вероятность развития осложнений, лабораторные показатели крови.
Второй тип диабета подразумевает определенную диету, и не всегда можно получить все необходимые витамины и полезные компоненты из продуктов питания. Восполнить их поможет Доппельгерц Актив – витаминное и минеральное средство, помогающее защитить зрительный аппарат за счет вытяжки черники, лютеина, бета-каротина.
Пациенты, страдающие сахарным диабетом, могут существенно понизить вероятность глазных осложнений, если будут контролировать глюкозу в крови и регулярно наблюдаться у офтальмолога. Видео в этой статье продолжит тему проблемы зрения при диабете.
Диабетикам необходимо более внимательно относиться к своему здоровью и регулярно контролировать уровень сахара в крови, так как любые неверные действия могут спровоцировать развитие серьезных осложнений, в числе которых находится и ретинопатия. Это состояние характеризуется частичной или полной потерей зрения, «смазанностью» видимой картинки или появлением перед глазами пелены.
Диабетики должны знать! Сахар держать в норме под силу каждому, достаточно каждый день принимать по две капсулы до еды… Подробнее >>
Однако с вопросом о том, что делать, если падает зрение при сахарном диабете, многие диабетики не спешат обращаться к врачу и пытаются решить свою проблему самостоятельно. Но делать так категорически нельзя, так как самодеятельность в данном случае может привести к еще большему ухудшению зрения.
Сахарный диабет представляет собой системное заболевание, при котором уровень сахара в крови практически постоянно находится на верхних границах нормы. Это негативным образом сказывается на сосудистой системе – стенки сосудов и капилляров становятся тонкими, теряют свою эластичность и часто повреждаются. На фоне этого нарушается кровообращение, благодаря которому в клетки и ткани организма поступают питательные вещества.
Среди других причин, по которым может происходить снижение зрения при сахарном диабете, можно выделить следующие заболевания:
Эти болезни глаз также часто выявляются у диабетиков, и они тоже являются следствием нарушенного кровообращения. Но следует отметить, что незначительное снижение зрения может наблюдаться у больного периодически и именно в тот момент, когда происходит резкое повышение уровня сахара в крови. В данном случае, чтобы нормализовать свое состояние, необходимо провести мероприятия, которые позволят снизить уровень глюкозы в крови.
Деформация и дистрофия глазных органов при сахарном диабете происходит очень медленно, поэтому на начальных стадиях развития данных процессов больной и сам не замечает у себя существенных изменений в зрительном восприятии. На протяжении нескольких лет зрение может быть хорошим, болезненные ощущения и прочие признаки каких-либо нарушений могут также полностью отсутствовать.
И когда патологические процессы уже достигают определенной фазы своего развития, у пациента могут появляться такие симптомы:
- пелена перед глазами;
- темные «пятна» или «мурашки» перед глазами;
- трудности с чтением, которых ранее не наблюдалось.
Это первые симптомы, которые свидетельствуют о том, что патология уже начала активно прогрессировать и пришло время заниматься ее лечением. Но зачастую многие диабетики не придают значения данным изменениям в зрительном восприятии и не предпринимают никаких мер.
Однако далее становится все хуже и хуже. Зрение постепенно падает, от перенапряжения глазных мышц появляются головные боли, возникают рези в глазах и ощущение сухости. И именно на этом этапе больные чаще всего идут к врачу и проходят обследование, которое позволяет выявить развитие ретинопатии.
Диагностические мероприятия, которые проводятся для выявления патологических процессов в глазах, могут включать в себя:
- проверку остроты зрения и выявление его границ;
- офтальмологическое исследование глазного дна при помощи специальных инструментов;
- измерение внутриглазного давления;
- ультразвуковое исследование глазного дна.
Необходимо отметить, что чаще всего проблемы со зрением возникают у тех людей, которые болеют сахарным диабетом на протяжении долгих лет (20 лет и более). Но в медицинской практике неоднократно были случаи, когда постановка диагноза «сахарный диабет» происходит уже на фоне плохого зрения.
Сетчатка глаза представляет собой целый комплекс специализированных клеток, которые выполняют очень важную функцию. Именно они превращают свет, проходящий через хрусталик, в картинку. Далее в работу подключается оптический нерв, который передает зрительную информацию к головному мозгу.
Когда кровообращение глазных органов нарушается, они начинают меньше получать питательных веществ, из-за чего наблюдается постепенное снижение функций сетчатки и оптического нерва, в результате чего и начинает развиваться диабетическая ретинопатия.
В данном случае снижение остроты зрения происходит в результате повышения внутриглазного давления, повреждения капилляров и нервных окончаний. Такое состояние в медицине именуется как микроангиопатия, которая также возникает при патологиях почек. В том случае, когда заболевание поражает крупные сосуды, то речь идет уже о макроангиопатии, которая включает в себя также такие патологические состояния, как инфаркт миокарда и инсульт.
И многочисленные исследования неоднократно доказывали связь между сахарным диабетом и развитием микроангиопатии, поэтому единственным решением в лечении этого недуга является нормализация уровня сахара в крови. Если этого не делать, ретинопатия будет только прогрессировать.
Говоря об особенностях этой болезни, следует отметить:
- при сахарном диабете 2 типа ретинопатия может стать причиной сильного поражения глазных нервов и полной потери зрения;
- чем больше стаж диабетика, тем выше риски появления проблем со зрением;
- если своевременно не обратить внимание на развитие ретинопатии и не предпринимать никаких лечебных мероприятий, то избежать полной потери зрения практически невозможно;
- чаще всего ретинопатия возникает у пожилых людей, у маленьких детей и людей в возрасте 20-45 лет развивается она крайне редко.
Большинство пациентов часто задаются вопросом: как же уберечь свое зрение при СД? А сделать это очень просто. Достаточно регулярно посещать офтальмолога и следовать всем его рекомендациям, а также регулярно проводить мероприятия по контролю за уровнем сахара в крови.
Клинические исследования неоднократно доказывали, что если пациент ведет правильный образ жизни, не имеет вредных привычек, регулярно принимает лекарственные препараты и посещает офтальмолога, то вероятность появления болезней глаз при сахарном диабете уменьшается на 70%.
Всего выделяют 4 стадии развития ретинопатии:
- фоновая ретинопатия;
- макулопатия;
- пролиферативная ретинопатия;
- катаракта.
Данное состояние характеризуется повреждением мелких капилляров глазного дна и изменением лимба. Особенность его в том, что оно никак себя не проявляет. И чтобы предотвратить переход фоновой ретинопатии в другие формы заболевания, необходимо постоянно контролировать уровень сахара в крови.
На данном этапе развития болезни у пациента диагностируются поражения макулы, которая имеет большую роль в процессе восприятия человека окружающего мира посредством изображения. Именно на этой стадии ретинопатии, как правило, отмечается резкое снижение зрения у диабетика.
Это состояние характеризуется недостаточным поступлением кислорода в сосуды, питающие глазные органы, в результате чего на задней поверхности глазного дна начинают формироваться новые сосуды, приводящие к его деформации.
В результате всех вышеописанных процессов начинает развиваться катаракта, которая характеризуется потемнением хрусталика, когда при нормальном состоянии он имеет прозрачный вид. Когда хрусталик темнеет, способность фокусировать картинку и различать предметы снижается, в результате чего человек практически полностью теряет свое зрение.
Следует отметить, что у диабетиков катаракта выявляется гораздо чаще, чем у здоровых людей, и проявляет она себя такими симптомами, как затуманенность изображения и безликовость зрения. Лечение катаракты медикаментозным путем не проводится, так как оно не дает никаких результатов. Чтобы восстановить зрение, требуется проведение хирургического вмешательства, в ходе которого осуществляется замена плохого хрусталика имплантатом. Но и после этого больному придется постоянно носить либо очки, либо контактные линзы.
Нередко при осложненном течении ретинопатии у диабетиков выявление глазного кровоизлияния. Передняя камера глаза заполняется кровью, что влечет за собой увеличение нагрузки на глазные органы и резкое снижение зрения на протяжении нескольких дней. Если кровоизлияние сильное и кровью заполнилась вся задняя камера глаза, нужно незамедлительно обратиться к врачу, так как имеются высокие риски полной потери зрения.
При развитии ретинопатии у диабетика все лечебные мероприятия начинаются с корректировки питания и повышения метаболизма. С этой целью могут быть прописаны специальные препараты, которые необходимо принимать строго по схеме, выписанной врачом.
Помимо этого, пациентам нужно постоянно контролировать уровень сахара в крови, принимать сахаропонижающие препараты и осуществлять постановки инсулиновых инъекций. Но следует отметить, что все эти мероприятия эффективны только на начальных этапах развития ретинопатии. Если у пациента уже отмечаются значительные нарушения зрения, то консервативные методы не применяются, так как они не дают никакого результата.
В данном случае очень хороший лечебный результат дает лазерная коагуляция сетчатки, которая проводится с применением местных обезболивающих препаратов. Эта процедуры является совершенно безболезненной для пациента и длится не более 5 минут. В зависимости от степени нарушения кровообращения и сосудов, потребность в проведении лазерной коагуляции может возникнуть повторно.
В том случае, если у пациента была диагностирована диабетическая глаукома, то лечение проводится следующим образом:
- медикаментозным – применяются специальные табелизированные витаминные комплексы и глазные капли, способствующие снижению глазного давления и повышению тонуса сосудов;
- хирургическим – в данном случае чаще всего применяется лазерное лечение или витрэктомия.
Витрэктомия представляет собой вид хирургического вмешательства, который производится при кровоизлиянии в стекловидное стекло, отслоении сетчатки глаза или при травмировании зрительного анализатора. Кроме того, витрэктомия часто применяется в тех ситуациях, когда восстановить работу органов зрения не является возможным при помощи других методов лечения. Проводится данная процедура только с применением общего наркоза.
Следует понимать, что если течение сахарного диабета проявляется нарушением зрения, то не нужно тянуть время. Само по себе это состояние не пройдет, в дальнейшем зрение будет только ухудшаться. Поэтому очень важно своевременно обратиться к врачу и обследовать глазное дно. Единственным верным решением в данной ситуации является соблюдение всех рекомендаций лечащего врача, поддержания здорового образа жизни и постоянный контроль над развитием диабета.
Сахарным диабетом является распространенное эндокринное заболевание, связанное с недостатком инсулина и повышением плазменной концентрации сахара. Гипергликемия становится причиной патологических изменений органов зрительной системы.
Среди характерных поздних осложнений диабета называют поражения сосудистой системы глаз, деструкцию хрусталика и сетчатки. Такие патологии влекут за собой постепенное ухудшение и полную утрату зрения. Офтальмологи часто отмечают развитие сопутствующих поражений (катаракта, глаукома и ретинопатия) у больных с сахарным диабетом в возрасте 20-70 лет.
Основной причиной поражений зрения является повышенное содержание глюкозы в крови. Патологическое состояние вызывает:
- Отек хрусталика.
- Разрушение кровеносных сосудов глазного яблока.
Если больной не контролирует потребление сахара и не соблюдает строгую диету, существенно возрастает риск развития офтальмологических заболеваний и других осложнений диабета. Нарушения зрения активно прогрессируют у пациентов с ожирением и анемией.
При обнаружении первых признаков заболеваний глаз пациентам необходимо обратиться к окулисту. Непринятие медицинских мер приводит к существенному снижению качества зрения. Среди тревожных признаков, по которым можно заподозрить офтальмологические нарушения:
- Уменьшение контрастности зрения. Человек с нарушениями лучше видит предметы в вечернее время, когда освещение не такое интенсивное как днем. Когда отмечается максимальный уровень солнечной активности (обеденное и послеобеденное время) пациенты отмечают двоение и низкую четкость объектов.
- Радужные круги и мушки перед глазами. О нарушениях со стороны зрительной системы свидетельствуют любые посторонние элементы в поле зрения.
- Сужение границ зрения.
- Сложности при работе с мелкими предметами, например, иголками.
- Сливание, расплывание букв. Необходимость сосредоточиться и прищуриться, чтобы разглядеть мелкие надписи.
- Сложности при чтении магазинных вывесок и названий улиц.
- Тусклые и неясные предметы.
Если пациент не игнорирует первые тревожные признаки ухудшения зрения и своевременно обращается к врачу, у него появляется шанс предотвратить или замедлить дальнейшие патологические процессы. В некоторых случаях при коррекции диеты больные могут восстановить зрение за 3-4 месяца.
Офтальмологическое заболевание поражает мелкие кровеносные сосуды глаза. Дегенерации подвергаются артериолы, вены, капилляры. Это распространенное осложнение диабета, способное привести к полной слепоте пациента. Заболевание диагностируется у 90% пациентов с гипергликемией.
Основной причиной расстройства зрения является нарушение микроциркуляции. В сетчатку попадают нежелательные вещества, происходит образование шунтов, микроаневризм и кровоизлияний. Больные жалуются на боли и снижение остроты зрения,
Согласно классификации ВОЗ диабетическая ретинопатия подразделяется на следующие виды:
- Ретинопатия I, непролиферативная. В оболочке глаза обнаруживаются микроаневризмы и кровоизлияния. Выявить их можно по небольшим округлым точкам или пятнам. Отмечается отек сетчатки.
- Ретинопатия II, препролиферативная. Окулист обнаруживает венозные отклонения, в том числе петли, извитости, колебания калибра и удвоения. Появляются плотные выделения и признаки кровоизлияний.
- Ретинопатия III, пролиферативная. Страдает зрительный нерв и сетчатка. После кровоизлияний образуется фиброзная ткань, приводящая к отслойке сетчатки. Часто наблюдается глаукома.
Катаракта – болезнь, влекущая помутнение хрусталика глаза и расстройство зрения. Является причиной полной слепоты. Заболевание широко распространено среди лиц старшей возрастной группы (50-80 лет).
На начальных стадиях развития катаракты пациент не отмечает снижение остроты зрения. В ходе прогрессирования патология вызывает близорукость. Больные указывают на снижение четкости, двоение предметов, появление сероватого или желтоватого фона. Возникают жалобы на повышенную чувствительность к воздействию солнечных лучей. При этом отмечается улучшение зрительных способностей в пасмурную погоду.
Глаукома – офтальмологическое заболевание с периодическим увеличением внутриглазного давления. Расстройство вызывает дефекты поля зрения и атрофию зрительного нерва. Глаукома встречается в открытоугольной и закрытоугольной форме.
При отсутствии адекватного лечения прогрессирующее заболевание приводит к полной потере зрения. Причиной слепоты может стать острый приступ с резким повышением внутриглазного давления.
В медицине существует ряд терапевтических и хирургических методик, вызволяющих вернуть остроту зрения. Применение любых мер лечения допустимо только после консультирования с врачом.
Терапевтические приемы показывают высокий уровень эффективности, если заболевание находится на начальных этапах развития. Медики применяют антиоксиданты, лекарственные препараты для уменьшения проницаемости кровеносных сосудов и нормализации обменных процессов. Больные используют внутриглазные капли.
Применяются прогрессивные методики физиотерапии. Определенное благоприятное воздействие оказывает инфразвук, цветотерапия, фонофорез, пневмомассаж.
Стоит отметить, что любой терапевтический метод лечения не может предотвратить рецидива зрительных патологий. С возрастом состояние зрения у больных с сахарным диабетом постепенно ухудшается. Однако правильная диета и строгое следование рекомендациям лечащего врача позволяет замедлить патологические изменения, избегая риска наступления полной слепоты.
В случае серьезных осложнений и запущенного течения заболеваний, больным показана оперативная коррекция зрения. Врачи применяют методики лазерной хирургии, выполняют витрэктомию, удаление катаракты.
Чтобы сохранить остроту зрения после заболевания сахарным диабетом и не допустить развития опасных офтальмологических патологий, пациентам необходимо:
- Принимать меры профилактики вирусных инфекций.
- Придерживаться правильной диеты. Важно употреблять достаточное количество продуктов, богатых витаминами А, С, Е, омега-3, каротином и цинком.
- Предупреждать развитие осложнений путем постоянного контроля концентрации сахара в крови.
- Иметь адекватные физические нагрузки. Ежедневные прогулки и периодические аэробные упражнения благотворно влияют на состояние организма при диабете.
- Периодически посещать лечащего врача для контроля состояния, совершать визиты к офтальмологу при первых признаках нарушений зрения.
- Защищать глаза от ультрафиолетовых лучей, используя широкополые шляпы и очки.
- Сократить время пребывания за компьютером.
- Отказаться от табакокурения, поскольку никотин вызывает повреждение хрусталика.
- Контролировать уровень артериального давления.
- Следить за содержанием холестерина в крови.
Диабетическая ретинопатия — это главная причина слепоты у взрослых, которым диагностировали сахарный диабет. Как сохранить зрение и избежать серьезных последствий диабета? Американские эндокринологи и офтальмологи помогут разобраться в этом вопросе.
Диабетическая ретинопатия — это специфическая прогрессирующая патология сосудов сетчатки глаза, являющаяся тяжёлым поздним осложнением диабетической микроангиопатии при сахарном диабете. Наблюдается данное заболевание у практически 90% больных сахарным диабетом обоих типов. Слепота развивается у таких пациентов в 25 раз чаще в сравнении с показателями в общей популяции.
Поражение сосудов при сахарном диабете, вызванное высоким уровнем глюкозы крови, может проявляться и в виде таких осложнений, как диабетические микроангиопатии. При диабетической микроангиопатии повреждаются артериолы, венулы и капилляры различной локализации.
Если бы все пациенты с диагнозом “диабетическая ретинопатия” лечились бы своевременно, вероятность слепоты вследствие развития диабета снизилась бы на 90%.
Существует множество факторов, которые вы можете учитывать для того, чтобы предотвратить развитие серьезных осложнений. Они уменьшиют риск возникновения диабетической ретинопатии. В том числе это помогает регулировать уровень сахара в крови и нормализовать артериальное давление.
Хотя некоторые люди могут не чувствовать, что им нужно обратить свое внимание на глаза, часто глазные болезни не имеют конкретных признаков или симптомов. В любом случае, внимательное отношение к своему здоровью, своевременная диагностика и лечение могут предотвратить потерю зрения в половине случаев.
Ранняя диагностика и лечение диабетической ретинопатии снижает вероятность слепоты на 60%. Половина взрослых пациентов с диагнозом “сахарный диабет” зачастую не проверяют зрение каждый год, хотя это имеет большое значение. Самые главные причины, почему человек не проверяет зрение и состояние глаз, состоит в том, что они просто не чувствуют, что им нужна такая диагностика, или они просто не могут себе позволить ее себе по ряду причин.
Пациенты, у которых есть медицинская страховка, чаще прибегают к своевременной диагностике своего здоровья, например, в случае диабетической нейропатии. Диабетическая нейропатия — одно из наиболее распространенных и тяжелых осложнений сахарного диабета, связанное с поражением разных отделов нервной системы, которое неудовлетворительно диагностируется и часто остаётся без должного внимания врачей и пациентов.
Разумеется, если у человека отсутствует медицинская страховка, то вполне вероятно, что в дальнейшем обнаружатся проблемы со зрением. При отсутствии страховки и если человек зарабатывает немного денег, то часто такие пациенты не проходят нужные обследования своевременно. Но даже в таком случае уместно делать офтальмоскопию при расширенном зрачке, ведь это менее затратно. К тому же, в дальнейшем не придется ходить по аптекам в поисках дорогих лекарств, а также в результате улучшится качество жизни.
Офтальмоскопия — метод исследования диска зрительного нерва, сетчатки и хориоидеи (сосудистой оболочки глаза) в лучах света, который отражается от глазного дна. Офтальмоскопия дает наиболее полные данные при расширенном зрачке.
Уровень заболеваемости диабетом растет. Если судить по статистическим данным за 2015 год по Украине, за последние 10 лет распространенность сахарного диабета в нашей стране увеличилась в 1,5 раза. По состоянию на 1 января 2015 года в Украине зарегистрированы 1 млн 198 тысяч больных, что составляет около 2,9% от всего населения.
Диабетическая ретинопатия — это осложнение диабета. К тому же, часто эта болезнь приводит к потере зрения среди взрослых. Поскольку с возрастом зрение становится все хуже, многие пациенты просто не осознают, насколько у них серьезная проблема. Например, по прогнозам в США, в течение трех лет после диагностирования сахарного диабета 28% взрослых столкнутся с возникновением диабетической ретинопатии, а у 4% пациентов будет ретинопатия в виде заболевания на поздней стадии, что чаще всего приводит к слепоте.
Чаще диабетическая ретинопатия поражает тех, у кого диагностирован сахарный диабет 1 типа. А что касается пациентов с сахарным диабетом 2 типа, то 77% из общего количества больных находят у себя диабетическую ретинопатию в течение 20 лет: после того, как им поставили неутешительный диагноз. Чем дольше человек борется с сахарным диабетом, тем выше вероятность того, что появится ретинопатия, которая закончится слепотой. Поэтому важно помнить, что чем старше человек на момент постановки ему серьезного диагноза “диабетическая ретинопатия”, тем выше его риски увидеть осложнения в виду нарушений зрения и тем чаще ему нужно проверять, как видят глаза, особенно, если ему больше 65 лет.
Чаще диабетическая ретинопатия поражает тех, у кого диагностирован сахарный диабет 1 типа. А при сахарном диабете 2 типа 77% из общего количества больных находят у себя диабетическую ретинопатию в течение 20 лет.
Лечение сахарного диабета существенно снижает риски развития диабетической ретинопатии (на 90%). Как защитить себя от диабетической ретинопатии? Пациенту необходимо контролировать уровень сахара в крови и регулярно контролировать артериальное давление.
Например, измерение уровня глюкозы на регулярной основе выступает в качестве эффективного способа профилактики, чтобы избежать диабетической ретинопатии, даже если ваш уровень гликезилированного гемоглобина в крови (A1C уровень) по результатам анализов не улучшается.
К тому же, артериальная гипертензия (повышенное артериальное давление) ухудшает ситуацию в случае, если у пациента уже наблюдается диабетическая ретинопатия: ведь высокий уровень холестерина и уровень липидов усугубляют положение вещей в данном случае также.
Какие меры положительно влияют на состояние здоровья и снижают вероятность осложнений при сахарном диабете:
Например, если пациент принимает в начале развития заболевания антиоксиданты и цинк, это снижает риск лишиться зрения, а также встретиться с симптомами возрастной макулярной дегенерации, на 25%.
Возрастная макулярная дегенерация или макулодистрофия — это болезнь, поражающая центральную область сетчатки, самую важную область — макулу, которая играет ключевую роль в сохранении зрения на нормальном уровне.
Пациенту с диагнозом “сахарный диабет” следует строго придерживаться рекомендаций эндокринолога и терапевта, а именно:
- регулярно проверять уровень сахара в крови;
- измерять давление;
- делать своевременно анализы, которые показывают уровень холестерина в крови;
- посещать кабинет окулиста, чтобы убедиться, что со зрением все в порядке;
- обследовать ноги у специалиста.
Тогда у диабетика существенно снижаются риски столкнуться с необратимыми последствиями для здоровья, в частности, с серьезным ухудшением зрения. В половине случаев, если уже зрение оставляет желать лучшего, то тогда адекватное лечение уменьшает вероятность ослепнуть.
В большинстве своем (в 65% случаев) больные сахарным диабетом пользуются очками, чтобы нормально ориентироваться в пространстве. Если недостаточно только очков, тогда стоит поговорить с терапевтом и узнать по поводу лазерной фотокоагуляции. Эта процедура очень эффективна, ведь после нее у диабетика риск ослепнуть вследствие развития диабетической ретинопатии уменьшается до минимальных 2%.
Cтоит узнать по поводу лазерной фотокоагуляции. Эта процедура очень эффективна, ведь после нее у диабетика риск ослепнуть вследствие развития диабетической ретинопатии уменьшается до 2%.
Лазерная фотокоагуляция сетчатки — форма лечения с разрушающим эффектом, которая базируется на поглощении световой энергии пигментами глаза (меланин, гемоглобин и ксантофилл) и превращении ее в тепловую энергию.
Витрэктомия или удаление стекловидного тела у пациентов с диагнозом “сахарный диабет 1 типа” поможет поскорее видеть после того, как произошло кровоизлияние в стекловидное тело на фоне осложнений диабета. Стекловидное тело — гелеподобное студнеобразное прозрачное вещество, которое заполняет пространство между хрусталиком и сетчаткой в глазу.
Что касается больных сахарным диабетом 2 типа, то операция витрэктомия совершенно им не нужна, как свидетельствуют результаты исследований.
Если вы будете заботиться о здоровье глаз, это пойдет вам только на пользу. Ведь учеными доказано, что если диабетик соблюдает рекомендации специалистов, то уменьшается количество проблем, связанных с нарушением зрения.

