
Расстройства эндокринной системы влияют на обмен веществ.
Проблемы с печенью часто возникают при таком заболевании.
Нормальная работа органа обеспечивается комплексными методами лечения. Если болезнь не лечиться вовремя, состояние организма может быть плачевным.
Письма от наших читателей
Диабетом моя бабушка болеет давно (2 тип), но в последнее время пошли осложнения на ноги и внутренние органы.
Случайно нашла статью в интернете, которая в прямом смысле спасла жизнь. Меня там бесплатно проконсультировали по телефону и ответили на все вопросы, рассказали как лечить диабет.
Через 2 недели после прохождения курса лечения у бабули даже настроение поменялось. Сказала, что ноги уже не болят и язвы не прогрессируют, на следующей неделе пойдем на прием к врачу. Скидываю ссылку на статью
Продукты питания, попадающие в ЖКТ, перевариваются. Составляющие компоненты попадают в кровеносную систему. Кровь из ЖКТ перетекает в печень. В результате на орган воздействует слишком большая нагрузка. Жиры, которые содержатся в продуктах питания, скапливаются в большом количестве в печени.
Поджелудочной железе становится некуда девать накопившуюся глюкозу и углеводные составляющие. Концентрация этих веществ должна быть стабильной. В результате создается дополнительное давление на печень. Функция поджелудочной ухудшается, поскольку ей приходится вырабатывать слишком много ферментов. Вскоре начинаются воспалительные процессы.
Разберемся, как диабет влияет на печень. При развитии диабета размер печени заметно увеличивается. Чувство дискомфорта обуславливается продолжительным развитием ацидоза.
Когда концентрация сахара повышается, употребление инсулина увеличивает уровень гликогена в крови. Поэтому в начале курса терапии усиливается гепатомегалия.
Болезнь усложняется, из-за воспаления развивается фиброз. Клетки печени заменяются на соединительную ткань или жировую. Орган после этого не может полноценно функционировать. Гепатоциты продолжают отмирать, в результате развивается цирроз, при котором повышается устойчивость организма к инсулину.
Больной чувствует слабость, учащаются позывы к опорожнению кишечника. Со временем развиваются такие болезни:
- печеночная недостаточность;
- стеатоз;
- различные воспаления;
- гепатоцеллюлярная карцинома.
При 2 типе диабета орган тоже расширяется, при нажатии пациент чувствует боль. Большинство случаев заболевания диабетом 2-го типа обусловлены проблемами с лишним весом. Расстройства поджелудочной наблюдаются редко.
Инновация в лечении диабета — просто каждый день пейте.
Влияние диабета на печень редко становится причиной цирроза. Врачи чаще диагностируют расстройство эндокринной системы после обращения пациентов с жалобами на боли в правом боку и с другими симптомами.
Сахарный диабет может указывать на наличие наследственной формы гемохроматоза. Болезнь имеет взаимосвязь с аутоиммунной формой гепатита. Инсулиннезависимая разновидность диабета может сопровождаться развитием камней в желчном пузыре. В результате орган хуже сокращается. Желчь не поступает в достаточном количестве в кишечник.
Хирургическое удаление желчного мешка у пациентов с диабетом неопасно. Операция в таком месте часто провоцирует воспаление, которое заканчивается летальным исходом.
Цирроз часто становится причиной летального исхода. Тяжелые формы фиброза развиваются у диабетиков чаще. Диабет 2-го типа у людей с циррозом характеризуется увеличением выработки инсулина. Это усложняет проблемы с печенью при диабете. Возникает необходимость в употреблении лекарств.
Часто у диабетиков с циррозом выявляют гипергликемию. Врачи не могут перечислить все факторы, провоцирующие цирроз. Разберемся, почему при сахарном диабете болит печень и кишечник.
Особенности развития болезни:
- периферические ткани лучше сопротивляются инсулину;
- адипоциты становятся менее чувствительными к гормону;
- когда возникает цирроз, печень плохо поглощает инсулин при взаимодействии этого вещества с гепатоцитами;
- интенсивная сопротивляемость гормону нормализуется при увеличении концентрации этого вещества в процессе работы поджелудочной.
Иногда после первого употребления глюкозы инсулин продолжает выделяться постоянно. Об этом свидетельствует остановка выработки С-пептида. По этой причине поглощение глюкозы сильно замедляется.
Количество глюкозы в крови у пациентов на голодный желудок не превышает нормальных показателей. Если инсулина выделяется слишком много, печень направляет сахар в кровеносную систему. Гормон оказывает ингибирующий эффект на процесс выработки глюкозы.
Читателям нашего сайта предоставляем скидку!
Такое расстройство часто провоцирует диабет 1-го типа. Болезнь вызывает не только ухудшение работоспособности органа, у пациентов возникают проблемы с эндокринной системой. Иногда на голове выпадают волосы, ухудшается потенция у мужчин, у девушек атрофируются молочные железы.
Первые стадии печеночной недостаточности характеризуются такими симптомами:
- пожелтение кожи;
- появляются расстройства эндокринной системы;
- повреждения печени у подростков вызывают проблемы с половым созреванием;
- при второй стадии печеночной недостаточности появляются неврологические расстройства;
- человек становится психологически нестабильным, плохо ориентируется в окружающей среде.
Для 3-й стадии характерна печеночная кома. Этапы развития осложнения:
- Прекома. Наблюдается упадок сил, ухудшение интеллектуальной деятельности.
- Угрожающая стадия. У пациента начинаются проблемы с ориентацией. Апатия периодически сменяется перевозбуждением.
- Печеночная кома. Запах аммиака изо рта шумное дыхание.
Если пациенту не оказать вовремя медицинскую помощь, начинаются конвульсии, может остановиться дыхание.
Если вовремя обнаружить проблемы с печенью, можно вылечить их на ранней стадии, снизить вероятность развития сложных патологий в будущем. Диабетикам раз в полгода нужно проходить ультразвуковую диагностику. Врачи осматривают желчный пузырь.
Проводятся следующие анализы:
- работа АСТ, АЛТ-ферментов;
- количество билирубина в крови;
- уровень концентрации белка;
- проводится анализ на альбумин и щелочную фосфатазу.
После проведения анализов специалист определяет подходящую терапевтическую методику.
Проблемы часто возникают из-за употребления агрессивных лекарств. Лечение печени при диабете 2 типа подразумевает употребление ограниченного количества медикаментов.
Перечислим основные лекарства для нормализации работы печени при диабете:
- инсулин и таблетки, стабилизирующие углеродный обмен;
- гепатопротекторы для предотвращения повреждения гепатоцитов;
- урсодезоксихолиевая кислота стимулирует выделение желчи в кишечник, устраняет воспаления;
- лактулоза способствует естественному удалению токсинов из организма.
Диета считается главным методом лечения, не считая медикаментов. Режим питания нужно соблюдать при лечении диабета и проблем с печенью.
На любой стадии развития болезней печени придется соблюдать диетические рекомендации:
- Нужно ограничить употребление жирной пищи, легких углеродов.
- Нельзя пить спиртное, курить.
- Рекомендуется использовать сахарозаменители.
- Придется воздержаться от макарон и сдобы.
- Продукты нужно готовить на пару, в духовке. Жарить ничего нельзя.
- Рекомендуется дробное питание 5-6 раз в день малыми порциями.
- Количество жиров и углеродов должно быть минимальным.
Диета подразумевает контроль количества сахара в крови.
Если вовремя диагностировать болезнь, удастся сохранить печень в работоспособном состоянии. Печеночную недостаточность удастся предотвратить.
Перечислим несколько полезных советов:
- Корица, топинамбур и куркума помогают при диабете.
- Нужно употреблять отвар из семян льна.
- Умеренные физические нагрузки. Нужно делать каждый день зарядку, почаще дышать свежим воздухом. Вместо лестниц врачи рекомендуют использовать лифт.
- Ограничить использование общественного транспорта.
- Избегать стрессовых ситуаций в быту или на работе. Нельзя пить, курить, чтобы успокоить нервы. Врачи советуют слушать приятную музыку, почаще гулять на улице, заниматься йогой, делать зарядку.
Придется следить за своим здоровьем. Если наблюдается увеличение печени при диабете, медикаменты нужно употреблять только по рекомендации врача. Многие лекарства оказывают побочное действие, негативно влияют на состояние печени.
Витаминные комплексы помогают снизить воздействие инфекционных возбудителей на организм. Чтобы регулировать уровень сахара, можно употреблять продукты, которые рекомендует врач
Диабет всегда приводит к фатальным осложнениям. Зашкаливающий сахар в крови крайне опасен.
Аронова С.М. дала пояснения по поводу лечения сахарного диабета. Читать полностью
При возникновении сахарного диабета под ударом оказываются органы-мишени – печень, почки, головной мозг, что ведет к нарушению их функциональности. Печень – это фильтр организма, через нее проходит кровь, в ней распадается инсулин. У 95% диабетиков имеются различные отклонения в работе железы, что доказывает тесную взаимосвязь между гипергликемией и патологиями железы.
При СД наблюдаются расстройства метаболизма белков, аминокислот, в ходе липолиза тормозится инсулин, замедляется расщепление липидов, возрастает концентрация жирных кислот, что провоцирует выраженное воспаление.
Рассмотрим, какие происходят изменения в печени при разных типах диабета, самые распространенные заболевания железы у диабетиков.
При нарушении утилизации глюкозы в первую очередь страдает печень. Диабет – это хроническая патология эндокринного характера, сопровождающаяся нарушением работы поджелудочной железы, а печень – фильтр, пропускающий кровь, разрушающий инсулин.
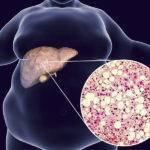
Когда организм начинает бороться, затормаживается инсулин в процессе липолиза.
Липиды расщепляются бесконтрольно. У больного формируется много свободных липидных кислот, что ведет к воспалению.
Этот негативный процесс в организме подтверждает, что сахарный диабет и печень тесно взаимосвязаны друг с другом.
В одних картинах поражение железы на фоне СД – это самостоятельное заболевание, а иногда следствие гепатоцеллюлярной карциномы (рака злокачественной природы).
При СД 1 орган увеличивается в размере, пальпация доставляет болезненные ощущения. У больного периодически проявляются симптомы как тошнота, рвота, боль в боку. Это обусловлено гепатомегалией, которая выступает следствием продолжительного ацидоза.
В гепатомегалии ведет высокая концентрация гликогена. Когда сахар выше нормы, введение инсулина еще больше увеличивает уровень гликогена, поэтому на начальных этапах терапии печень увеличивается. Воспаление может спровоцировать фиброзные изменения. В тканях протекают преобразования необратимой природы, снижается функциональность органа.
Если больной не лечится, отказывается от препаратов для понижения глюкозы (Метформин и др.), то гибнут гепатоциты, развивается цирроз, который характеризуется резистентностью к инсулину.
При СД 2 также выявляется гепатомегалия, края органа заостренные, болевой синдром на ранних стадиях отсутствует. Заболевание прогрессирует медленно. Увеличение железы обусловлено избыточным отложением липидов в печеночных клетках.
Часто нарушение утилизации сахара в крови начинается с ожирения, хотя нарушения функциональности поджелудочной железы может и не быть. Больные жалуются на слабость, хроническую утомляемость, сухость в ротовой полости, частые походы в туалет.
При декомпенсации СД 2 возникают заболевания, связанные с отклонением печеночных ферментов. Развивается воспалительный процесс, стеатоз, острая форма печеночной недостаточности, гепатоцеллюлярная карцинома.
Если ребенок страдает диабетом, то в 80% случаев диагностируют гепатомегалию, что обусловлено жировой инфильтрацией или чрезмерным отложением гликогена. Пункционная биопсия показывает, что в органе произошли незначительные липидные преобразования, но концентрация гликогена в разы выше нормы.
Иногда увеличение печени в размере приводит к осложнениям у детей. Это задержка роста, ожирение, стойкая гиперемия лица. Возможно развитие портальной гипертензии, увеличение селезенки; печеночная недостаточность не выявляется.
Как влияет сахарный диабет на печень? На фоне компенсированного заболевания функциональность печени в норме (чаще всего). Иногда диагностируют у пациента отклонения в работе железы, но они не всегда связаны с высоким уровнем сахара, имеют другие причины развития.
При возникновении кетоацидоза растет содержание билирубина. При компенсированном СД билирубин в пределах нормы.
У многих диабетиков проявляется жировой гепатоз печени, определяются изменения показателей – активность трансаминаз, уровень щелочной фосфатазы, ГГТП.
Выраженность увеличения печени, базирующегося на возрастании гликогена при СД 1 либо жировых преобразованиях при СД 2, не взаимосвязана с функциональными печеночными показателями.
Печень при сахарном диабете – орган-мишень. Она хранит и перерабатывает сахар, выступает хранилищем для глюкозы, поддерживает требуемое содержание сахара в организме.
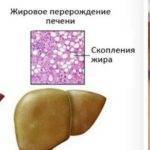
Поэтому когда человек не употребляет пищу (например, ночью), то организм справляется самостоятельно, начинает продуцировать глюкозу сам. Вследствие гликогенолиза осуществляется преобразование гликогена в сахар.
Когда для выработки достаточного количества глюкозы не хватает гликогена, то организм все равно старается снабжать глюкозой органы, которым она необходима. Одновременно с этим процессом печень синтезирует «альтернативное топливо». Это кетоны, которые производятся на основе липидов.
Сигналом для формирования кетонов выступает низкая концентрация инсулина. Кетоны сжигаются, чтобы сэкономить резервный запас глюкозы для тех органов, которые больше всего нуждаются (мозг).
Нередко высокое содержание сахара утром у диабетиков второго типа – это итог интенсивного глюконеогенеза за ночь. Высокий уровень кетонов – малораспространенная, однако опасная проблема, требующая помощи медицинского специалиста.
Клинические исследования показывают, что жировой гепатоз бывает независимым фактором риска при диабете 2 типа. Ученые обнаружили, что у пациентов с жировой болезнью железы увеличивается риск нарушения утилизации сахара.
Жировой гепатоз можно определить посредством ультразвукового исследования. Он может предсказывать раннее развитие СД вне зависимости от содержания инсулина в организме.
Иногда жировая болезнь характеризуется бессимптомным течением, но в некоторых случаях развивается стремительно, что чревато печеночной недостаточностью. Гепатоз нередко ассоциируют с алкогольным заболеванием печени, но может быть другая этиология.
Исследователи рассмотрели соотношение жировых преобразований в печени с вероятностью возникновения СД у людей. В начале исследования и спустя 5 лет врачи измерили уровень инсулина, глюкозы и функциональные показатели печени у группы добровольцев.
В начале исследования только у 27% диагностировали жировую болезнь. У 60% было ожирение, но без гепатоза. У 50% с жировой инфильтрацией выявили повышение инсулина. В последующем у 1% без гепатоза появился диабет, и у 4% с гепатозом.
Так, жировая болезнь увеличивает вероятность развития СД 2 типа. Поэтому пациентам с таким диагнозом рекомендуется соблюдать диету, постоянно контролировать показатели глюкозы, ограничить потребление легкоусвояемых углеводов, сахара, наносящих существенный вред организму.

Поэтому печень и диабет связаны, поскольку заболевание повышает риск развития цирроза.
Спровоцировать возникновение цирроза могут другие причины:
- Неправильное питание.
- Злоупотребление алкогольной продукцией.
- Ожирение.
- Другие функциональные нарушения железы.
На фоне СД поджелудочная и печень работают с повышенной нагрузкой. Со временем функциональность снижается, потому что истощаются ресурсы. Доминирующий разрушающий фактор – глюкоза, которая в организме до конца не перерабатывается. А непереработанные углеводы трансформируются в липиды, цикл повторяется снова и снова.
Чрезмерное содержание липидов провоцирует жировую инфильтрацию. Железа проходит такие стадии:
- Стеатоз.
- Стеатогепатит (воспаление в железе вследствие жирового перерождения).
- Фиброзные преобразования.
- Циррозное поражение.
Вся эта цепочка выявляется, когда отсутствует адекватное лечение СД. Надо убирать провоцирующий фактор – диабет. Для этого назначают правильное питание, исключают потребление сахара (можно заменить фруктозой без риска декомпенсации заболевания), физическую активность, прием лекарств, понижающих сахар.
На фоне цирроза у больного незначительно увеличивается температура тела (держится в пределах субфебрилитета), наблюдается желтушность кожи различной степени выраженности, гепатомегалия, сосудистые звездочки.
Когда начато своевременное лечение, риски небольшие. Но на ранних стадиях (когда только назначили терапию), проявляется гепатомегалия, имеет свойство усугубляться. Это обусловлено скоплением гликогена, его концентрация растет на первых порах применения инсулина. После все нормализуется.
Когда СД не поддается терапии, либо пациент сознательно игнорирует назначения доктора, гепатоциты разрушаются, разрастаются соединительные ткани, наблюдается цирроз.
При диабете 2 типа цирроз – следствие скопления липидов. При правильном и адекватном лечении негативные последствия в виде циррозного поражения сводятся к нулю. Поэтому пациент должен соблюдать ежедневную профилактику, состоящую в диете, спорте, постоянном контроле сахара. Обязательно надо принимать сахароснижающие таблетки.
Диабет находится на шестом месте по причине смертности, и обуславливает около 17% летальных исходов у лиц старше 25-летнего возраста.
Одной из причин высокого уровня смертности являются недуги печени, вследствие которых нарушается обмен белков, аминокислот, липидов и пр. веществ в печеночных клетках.
Это печеночно-клеточный рак, который отличается стремительным течением, быстрым прогрессированием. Прогноз плохой. Распространенность ГК среди пациентов с СД в 4 раза выше, чем у лиц с другими хроническими патологиями.
Патологический процесс, который ведет к ГК, происходит в такой последовательности:
- Инсулинорезистентность.
- Увеличенный липолиз.
- Скопление жиров в печеночных клетках.
- Поражение гепатоцитов.
- Фиброз и клеточная пролиферация.
- Злокачественное поражение.
Клиника заболевания характеризуется стремительным ухудшением самочувствия больного. У него резко снижается масса тела, проявляется вялость, слабость. В начале развития симптомами предвестниками выступают: дискомфорт в животе, периодическая боль в области правого подреберья. Болевой синдром усиливается постепенно, причиной этому является растяжение капсулы печени.
Быстро увеличивается печень в размере, при пальпации нижний край органа расположен около пупка. Заподозрить рак можно во время пальпации – пальпируемое содержимое неотделимо, подвижно. Это характерные признаки карциномы.
Поздние симптомы связаны с возникшими осложнениями – скопление жидкости в брюшной полости, пожелтение кожного покрова, белков глаз, появление видимых вен на животе.
ГК – прогрессирующее заболевание с негативным прогнозом. Он базируется на степени дифференциации раковых клеток, обусловлен вариантом течения, своевременностью выявления болезни.

Под острой печеночной недостаточностью врачи подразумевают комплекс симптомов, который развивается при преобразованиях паренхимы с нарушением ее функциональности.
У диабетиков проявляется клиника:
- Энцефалопатия печеночной формы. Она сопровождается нарушением сна, эмоциональной нестабильностью, слабостью.
- Диспепсические нарушения (тошнота, рвота, понос).
- Отечность конечностей.
- Выраженное пожелтение кожного покрова.
- Лихорадочное состояние.
- Нарушения со стороны нервной системы – головокружения, головная боль, замедление речи, галлюцинации.
При отсутствии лечения наступает печеночная кома. Ее предвестниками является специфический сладковатый запах из ротовой полости, сильная боль в области правого подреберья, уменьшение железы в размере.
В большинстве картин ВГС протекает бессимптомно, желтуха отсутствует, вследствие чего болезнь диагностируют поздно, когда у пациента развилось циррозное поражение либо злокачественная гепатоцеллюлярная карцинома.
Период инкубации варьируется от 2 до 24 недель. Иногда инкубационный период 26 недель. Острая фаза часто протекает бессимптомно, из-за чего болезнь переходит в хроническую форму.
Клинически заболевание проявляется симптомами:
- Слабость, апатия.
- Ухудшение аппетита.
- Тяжесть в эпигастральной области.
- Тошнота, рвота.
- Нарушение работы пищеварительного тракта.
- Лихорадочное состояние (редко).
- Температура поднимается до 37-38 градусов, стойко держится.
Интенсивность той или иной симптоматики обусловлена концентрацией вируса в крови больного, общего иммунного статуса. Чаще клиника незначительна, поэтому пациенты не придают ей большого значения. ВГС распространен среди пациентов с диабетом, поэтому обосновано всем диабетикам с увеличенной концентрацией АЛТ назначать исследование на вирус гепатита C.
Сахарный диабет отрицательно влияет на состояние всех жизненно важных органов. Печень среди них страдает одной из первых, так как сквозь нее все время проходит кровь. Одна из функций этого органа – создание и поддержание запаса углевода гликогена и регуляция обмена веществ.
Диабетики должны знать! Сахар держать в норме под силу каждому, достаточно каждый день принимать по две капсулы до еды… Подробнее >>
Из-за эндокринных нарушений ухудшается фильтрация крови в печени, во время которой должна происходить ее очистка от токсических веществ, гормонов, аллергенов и конечных продуктов метаболизма. Но существует и обратная взаимосвязь, ведь некоторые заболевания печени сами могут провоцировать развитие сахарного диабета 2 типа. Чаще всего это связано с неправильным питанием и малоподвижным образом жизни.
Печень – это депо глюкозы, которая хранится в нем в виде полисахарида гликогена, состоящего из множества углеводных остатков. При биологической необходимости под влиянием ферментов гликоген распадается до глюкозы, и она поступает в кровь. Также в печени проходит важный биохимический процесс – глюконеогенез. Он представляет собой реакцию образования глюкозы из других органических веществ. Глюконеогенез позволяет организму восполнить запасы углеводов в экстремальных условиях: при изнурительных физических нагрузках и продолжительном голодании.
Сахарный диабет и печень тесно связаны, и это отрицательно сказывается на самочувствии больного и общем состоянии его здоровья. В клетках этого органа снижается уровень ферментов, необходимых для связывания глюкозы. Из-за этого она поступает в кровь в гораздо большем количестве, чем это необходимо. Эта реакция не прекращается даже при гипергликемии, хотя в норме в такой ситуации печень должна перестать выбрасывать сахар в кровь и начать создавать депо гликогена.
Глюконеогенез – частое явление при сахарном диабете, из-за которого у больного может внезапно повыситься уровень глюкозы в крови. Этот механизм также начинает работать неправильно, и запускается не только в тех ситуациях, когда это нужно. Жировая ткань печени увеличивается в объеме из-за недостатка инсулина при диабете 1 типа и чрезмерном накоплении триглицеридов. Это приводит к жировому гепатозу печени и ее значительному увеличению в объеме, нарушению нормальной работы и проблемам с пищеварением.
Сахарный диабет 1 типа часто связан с неинфекционными гепатитами. На фоне патологии поджелудочной железы у больного могут начать вырабатываться антитела против клеток собственной печени. В таком случае речь идет об аутоиммунном гепатите, который требует постоянного наблюдения у врача и лечения.
Цирроз – это заболевание печени, которое носит хронический характер и характеризуется нарушением ее нормальной структуры. Соединительная ткань начинает слишком интенсивно разрастаться, а в ее функциональных клетках возникают рубцовые изменения. Все это приводит к невозможности полноценной работы органа и ухудшению общего самочувствия больного.
К причинам возникновения цирроза относятся:
- вирусные инфекции;
- злоупотребление алкоголем;
- грибковые поражения;
- глистные инвазии.
Из-за цирроза печень не может адекватно расщеплять инсулин, что приводит к его повышенному уровню в крови. Чувствительность тканей к этому гормону снижается, у человека развивается метаболический синдром, который является предшественником сахарного диабета 2 типа.
Если же цирроз развивается уже на фоне сахарного диабета, что бывает крайне редко, его прогноз становится более неблагоприятным, а течение, стремительным. Из-за серьезных нарушений в обмене веществ организм больного становится ослабленным и не может нормально противостоять другим болезням. Цирроз у диабетиков поддается лечению гораздо тяжелее, по сравнению с пациентами, у которых нет отклонений в углеводном обмене. Такая особенность – одна из причин, по которой больным сахарным диабетом врачи категорически не рекомендуют употреблять спиртные напитки.
Жировой гепатоз – это болезненное состояние печени, при котором в ее структуре определяется значительное количество жировых отложений. Лишний жир не дает ей нормально функционировать, в результате чего у пациента нарушается обмен веществ и увеличивается риск заболеть инсулинонезависимым сахарным диабетом. Но гепатоз может развиться также у тех людей, которые уже болеют диабетом 1 типа. Из-за гормонального дисбаланса в клетках печени начинают происходить болезненные изменения, предотвратить которые можно только с помощью диеты и регулярного медикаментозного лечения.
Далеко не всегда заболевания печени начинают беспокоить больного в самом начале их возникновения. Даже ожирение печени может протекать бессимптомно, притом оно может возникнуть не только при чрезмерной, но и при нормальной массе тела. Боль в области печени возникает только тогда, когда в патологический процесс втягивается ее капсула или желчные протоки.
Стоит внепланово посетить врача, если человек отмечает такие симптомы:
- тяжесть в животе после еды;
- боль в правом подреберье;
- горький привкус во рту натощак или после еды;
- постоянное вздутие живота;
- тошнота и рвота;
- высыпания на коже;
- частые аллергические реакции.
Сами по себе эти симптомы совсем не обязательно свидетельствуют о проблемах с печенью, но разобраться в этом и установить истинную причину возникновения нарушений может только квалифицированный врач. Кроме внешнего осмотра и пальпации живота, человеку могут быть назначены дополнительные лабораторные и инструментальные методы обследования.
Своевременная диагностика нарушений печени позволяет сразу начать необходимое лечение и снизить риск развития ее тяжелых заболеваний в будущем. Всем пациентам, больным сахарным диабетом, необходимо как минимум 1 раз в полгода проходить УЗИ печени, желчного пузыря и желчевыводящих путей.
Из лабораторных исследований в плане оценки функциональной активности этого органа информативны такие биохимические анализы крови:
- активность ферментов АСТ и АЛТ (аспартатаминотрансферазы и аланинаминотрансферазы);
- уровень билирубина (прямого и непрямого);
- уровень общего белка;
- концентрация альбумина;
- концентрация щелочной фосфатазы (ЩФ) и гамма-глутамилтрансферазы (ГГТ).
С результатами этих анализов (их еще называют «печеночными пробами») и заключением УЗИ больному нужно обратиться к врачу, а при отклонении от нормы – не заниматься самолечением. После установки точного диагноза и полноценной диагностики специалист может порекомендовать необходимое лечение с учетом особенностей течения сахарного диабета.
Поскольку печень часто страдает из-за приема большого количества агрессивных медикаментов, для ее лечения используется только то минимальное количество лекарств, без которых, действительно, нельзя обойтись. Как правило, к ним относятся:
- основная лекарственная терапия, направленная на коррекцию углеводного обмена (инсулин или таблетки);
- гепатопротекторы (препараты для защиты печени и нормализации ее функциональной активности);
- урсодезоксихолиевая кислота (улучшает отток желчи и нейтрализует воспаление);
- витаминно-минеральные комплексы;
- лактулоза (для регулярного очищения организма естественным способом).
Основа немедикаментозного лечения – это диета. При заболеваниях печени больному можно придерживаться принципов питания, рекомендуемых для всех диабетиков. Щадящая пища и достаточное употребление воды помогают нормализовать процессы обмена веществ, а правильный химический состав блюд позволяет снизить уровень глюкозы. Из меню больного полностью исключаются сахар и продукты, которые его содержат, белый хлеб и мучные изделия, сладости, жирные сорта мяса и рыбы, копчености и соленья. От маринованных овощей также лучше воздержаться, поскольку, несмотря на низкую калорийность и небольшое содержание углеводов, они могут раздражать поджелудочную железу и ухудшать состояние печени.
Некоторые препараты для лечения сахарного диабета обладают гепатотоксичностью. Это отрицательное свойство, которое приводит к нарушению работы печени и болезненным структурным изменениям в ней. Именно поэтому при подборе постоянного лекарства важно, чтобы эндокринолог учитывал все нюансы и сообщал больному о возможных побочных эффектах и тревожных симптомах. Постоянный контроль сахара и регулярная сдача биохимического анализа крови позволяют вовремя обнаружить начало проблем в работе печени и откорректировать лечение.
Сахарный диабет – это не только медицинская, но и социальная проблема. Болезнь отличает не только хронический характер течения, но и развитие осложнений на все органы. Печень также страдает от диабета вне зависимости от его типа, что связано с ее реакцией на повышенный уровень глюкозы в крови и патологии в обмене инсулина. Если лечение не предпринято вовремя, может развиться цирроз печени.
Как правило, компенсированный диабет минимально влияет на печень, и поэтому больные длительно не ощущают симптомов поражения этого органа. А вот диабет декомпенсированного типа приводит к более быстрому ее разрушению и изменению ее структуры.
Часто печень при сахарном диабете бывает увеличенной. Причина этого явления – повышенное отложение в ней жира. При значительном увеличении печени врачи говорят о так называемой гепатомегалии.
Если увеличение печени произошло в детском возрасте, то развивается так называемый синдром Мориака. Печень бывает огромных размеров, а рост задерживается. Нередко уменьшение размеров гениталий.
При длительном жировом перерождении печени есть высокая вероятность того, что разовьется цирроз.
Цирроз печени – это прогрессирующая перестройка нормальной структуры органа. Клетки печени постепенно перерождаются и заменяются жировыми. Функции ее при этом серьезно нарушаются. В дальнейшем развивается печеночная недостаточность и печеночная кома.
Пациент с подозрением на цирроз предъявляет такие жалобы:
- повышенная утомляемость;
- нарушение ночного сна;
- понижение аппетита;
- вздутие живота;
- окрашивание кожи и белковой оболочки глаз в желтый цвет;
- изменение окраски кала;
- боль в животе;
- отек голеней;
- увеличение живота за счет накопления в нем жидкости;
- частые бактериальные инфекции;
- тупая боль в области печени;
- диспепсия (отрыжка, тошнота, рвота, урчание);
- зуд кожи и появление на ней сосудистых «звездочек».
Если цирроз уже сформировался, то он, к сожалению, является необратимым. А вот лечение причин, вызывающих цирроз, позволяет поддерживать печень в компенсированном состоянии.
Достаточно часто диабет, особенно первого типа, вызывает печеночную недостаточность. Она не только вызывает нарушение работы печени, но и способствует сбоям в работе эндокринной системы. В результате у человека выпадают волосы, у мужчин нарушается потенция, а у женщин – уменьшаются молочные железы.
Всего выделяют три стадии болезни. На первой стадии изменяется цвет кожи, у больного наблюдаются в основном эндокринные нарушения. У детей нарушается половое созревание. Часто беспокоит лихорадка, озноб, ухудшение аппетита.
Вторая стадия характерна нарушениями нервного типа, в связи с постепенным поражением центральной нервной системы. Характеризуется крайне неустойчивым эмоциональным состоянием и даже потерей ориентации во времени и пространстве. Обращает внимание тремор рук, неразборчивость речи, нарушение моторики движений.
На третьей стадии указанные симптомы усиливаются и развивается печеночная кома. Существует три этапа прогрессирования этого крайне опасного для жизни состояния.
- При прекоме наблюдается упадок сил, спутанность сознания. Замедляются процессы мышления, отмечается потливость, нарушение сна.
- Вторая стадия – угрожающая. Наступает полная дезориентация больного, возбуждение меняется апатией и наоборот. Период угрожающей комы может длиться до десяти дней.
- На стадии собственно комы появляется запах аммиака изо рта, появляется шумное дыхание. При неоказании помощи начинаются судороги, а затем происходит полная остановка дыхания.
Сахарный диабет первого типа развивается уже в молодом возрасте. Цирроз печени не будет развиваться тогда, когда будет проводиться эффективное лечение. Помните, что лечение инсулином на первых порах усиливает отрицательное влияние на печень. Дело в том, что инсулин сначала увеличивает содержание в ней гликогена. Но затем ситуация стабилизируется.
Если диабет плохо лечится или вообще не поддается лечению, то неизбежно погибают клетки печени и развивается цирроз.
При диабете второго типа происходит жировое перерождение печени. Если проводится лечение препаратами против диабета, то обычно такого не происходит и печень долгое время будет оставаться в нормальном состоянии. Опять же, если больной будет пренебрежительно относиться к приему противодиабетических препаратов, то печень при сахарном диабете и дальше будет поражаться.
Вне зависимости от типа диабета лечение печени обязательно. На него оказывает влияние и стадия, на которой обнаружено поражение печени.
В начальных стадиях заболевания печени достаточна эффективна своевременная коррекция уровня сахара в крови. Эффективно справляется с нормализацией функции печени и диета.
Для того чтобы защитить клетки печени, необходимо принимать гепатопротекторные препараты. Они хорошо восстанавливают пораженные клетки печени. Среди них – Эссенциале, Гепатофальк, Гепамерц и др. При стеатозе принимается Урсосан.
При печеночной недостаточности лечение проводится согласно таким принципам:
- избавление от заболеваний, приводящих к печеночной недостаточности;
- симптоматическое лечение;
- профилактика печеночной недостаточности;
- диета для того чтобы в организме образовывалось меньше аммиака;
- эффективное очищение кишечника, так как вредная его микрофлора имеет влияние на состояние печени;
- коррекция содержания холестерина и билирубина в крови;
- прием средств, направленных на профилактику цирроза.
В обязательном порядке больным назначают препараты калия, лактулозу, витамины. В случае неэффективности лечения проводится гемодиализ, плазмаферез (очищение плазмы фильтрами с последующим возвратом назад в организм).
Вне зависимости от типа диабета при поражении печени показана диета. Но при этом надо еще и вести контроль над уровнем сахара.
Необходимо строго контролировать потребление жиров. Их количество ограничивается, а вместо них назначаются другие компоненты. Одновременно ограничиваются продукты, содержащие легкоусвояемые углеводы. Категорически запрещается употребление алкоголя в любом виде.
Отдается предпочтение белковой пище, а также продуктам, содержащим трудноусваиваемые углеводы (в частности, кислые ягоды, хлеб из муки грубого помола).
Вместо сахара можно использовать сахарозаменители. Полезны растительные жиры, не дающие большой нагрузки на печень. Нужно, чтобы в меню было достаточно оливкового масла.
Только своевременное выявление заболеваний печени при сахарном диабете способствует сохранению органа и отстрочит наступление печеночной недостаточности.
Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Поджелудочная железа состоит из 2-х частей, находящихся одна внутри другой. Одна из частей, нам более известная, выполняет пищеварительную функцию. Он выделяет различные вещества – ферменты, переваривающие преимущественно жиры и углеводы. Нарушение данной функции поджелудочной железы, связанное с ее воспалением и снижением выработки ферментов, называется панкреатит. Он бывает острый и хронический. Однако в рамках сахарного диабета нас это мало интересует.
Другая часть поджелудочной железы, расположенная в виде так называемых островков Лангерганса, выделяет большое количество регулирующих веществ – гормонов. Часть этих гормонов отвечает за рост и развитие организма и более значима в молодом возрасте. Другая часть гормонов, собственно, отвечает за регулирование уровня глюкозы в организме.
Глюкоза является основным источником энергии в организме, ей питаются все клетки, ткани и органы, в том числе и мозг. Поскольку значение глюкозы в организме чрезвычайно велико, то организм различными способами поддерживает ее постоянное количество в крови. Мы можем определить уровень глюкозы, в норме ее концентрация в крови составляет от 3,5 до 5,5 ммоль/л (данный диапазон может меняться в разных лабораториях в зависимости от используемых ими реактивов).
Таким образом, для нормальной работы в первую очередь мозга и остальных органов в крови должна поддерживаться постоянная концентрация глюкозы. Снижение ее количества называется гипогликемия и может привести к тяжелым осложнениям, вплоть до гипогликемической комы! Повышение количества глюкозы называется гипергликемия и также может привести развитию сахарного диабета, к тяжелым осложнениям со стороны сердца, мозга, сосудов, вплоть до гипергликемической или гиперосмолярной комы!
Уровень глюкозы (сахара) в организме можно сравнить с количеством бензина в машине. Например, когда водитель замечает низкий уровень бензина, на котором работает двигатель, он едет на заправочную станцию и пополняет запас топлива в баке. Точно также и организм, замечая низкий уровень глюкозы, с помощью мозга сообщает нам о том, что необходимо поесть. Водитель заправляет свою машину таким количеством топлива, которое необходимо ему, чтобы доехать до следующей автозаправочной станции или до места назначения. Так же и мозг дает сигнал о насыщении, когда отмечает уровень потребленной пищи, достаточный до следующего перекуса.
Это заболевание развивается, когда мы заправляем свой организм с избытком, таким количеством, которое ему не нужно. Но, если водитель заливает слишком много топлива в машину, то оно выливается из бензобака наружу, создавая опасность возгорания не только автомобиля, но и всей заправочной станции. Напротив, человек, заправляя свой организм избытком высокоэнергетической пищи, создает повышенную нагрузку на печень и поджелудочную железу. Если переедание, главным образом высокоэнергетической пищи, богатой углеводами и жирами, происходит на регулярной основе, в конце концов организм не выдерживает этой нагрузки… Тогда развивается панкреатит, диабет, жировая болезнь печени.
Оказывается все достаточно просто. Наше кровообращение устроено таким образом, что все вещества, переваренные в желудке и кишечнике, всасываются в кишечнике в кровь, которая в дальнейшем поступает частично в печень. И кроме высокой нагрузки на пищеварительную часть поджелудочной железы, ведь она должна переварить весь этот объем пищи, создается высокая нагрузка на печень и регулирующую часть поджелудочной железы.
Печень должна пропустить через себя все жиры из пищи, а они оказывают на нее повреждающее воздействие. Поджелудочная железа, должна куда-то «пристроить» все полученные с пищей углеводы и глюкозу – ведь ее уровень должен быть стабильным. Так организм превращает излишек углеводов в жиры и опять появляется повреждающее действие жиров на печень! А поджелудочная железа истощается, вынужденная вырабатывать все больше и больше гомонов и ферментов. До определенного момента, когда в ней развивается воспаление. И печень, постоянно повреждаясь, до определенного момента не воспаляется.
Когда оба органа повреждены и воспалены, развивается так называемый метаболический синдром. Он сочетает в себе 4 основных компонента: стеатоз печени и стеатогепатит, сахарный диабет или нарушение устойчивости к глюкозе, нарушение обмена жиров в организме, поражение сердца и сосудов.
Все полученные жиры содержат холестерин, триглицериды и различные липопротеиды. Они накапливаются в печени в большом количестве, могут разрушать клетки печени и вызывать воспаление. Если избыток жиров не может полностью нейтрализоваться печенью, он разносится кровотоком к другим органам. Отложение жиров и холестерина на кровеносных сосудах приводит к развитию атеросклероза, в дальнейшем провоцирует развитие ишемической болезни сердца, инфарктов и инсультов. Отложение жиров и холестерина повреждает и поджелудочную железу, нарушая обмен глюкозы и сахара в организме, способствуя тем сама развитию сахарного диабета.
Накопленные в печени жиры подвергаются воздействию свободных радикалов, и начинается их перекисное окисление. В результате образуются измененные активные формы веществ, обладающие еще большим разрушающим действием в отношении печени. Они активируют определенные клетки печени (звездчатые клетки) и нормальная ткань печени начинает замещаться соединительной тканью. Развивается фиброз печени.
Таким образом, вся совокупность изменений, связанных с обменом жиров в организме повреждает печень, приводит к развитию:
— стеатоза (избыточного накопления жиров в печени),
— стеатогепатита (воспалительных изменений печени жировой природы),
— фиброза печени (образования в печени соединительной ткани),
— цирроза печени (нарушения всех функций печени).
Раньше всего нужно начинать бить тревогу тем, у кого уже установлен диагноз. Это может быть один из перечисленных ниже диагнозов: атеросклероз, дислипидемия, ишемическая болезнь сердца, стенокардия, перенесенный инфаркт миокарда, постинфарктный атеросклероз, артериальная гипертензия, гипертоническая болезнь, сахарный диабет, нарушение толерантности к глюкозе, инсулинорезистентность, метаболический синдром, гипотиреоз.
Если у Вас установлен один из перечисленных диагнозов, обратитесь к врачу для проверки и контроля состояния печени, а также назначения лечения.
Если в результате обследования у Вас выявили отклонения одного или нескольких лабораторных показателей в анализе крови, например, повышенный уровень холестерина, триглицеридов, липопротеидов, изменения уровня глюкозы или гликозилированного гемоглобина, а также повышение показателей, характеризующих функцию печени – АСТ, АЛТ, ТТГ, ЩФ, в некоторых случаях Билирубин.
При повышенном уровне одного или нескольких параметров, также обратитесь к врачу для уточнения состояния здоровья, проведения дальнейшей диагностики и назначения лечения.
Если у Вас есть один или несколько симптомов или факторов риска развития заболеваний, Вам также нужно обратиться к врачу для более точной оценки риска, определения необходимости проведения обследования и назначения лечения. Факторами риска развития или симптомами метаболического синдрома являются избыточный вес, большой объем талии, периодическое или постоянное повышение артериального давления, употребление большого количества жирной или жареной пищи, сладкого, мучного, алкоголя.
В любом случае, при наличии заболевания или наличии повышенных показателей в анализах или наличии симптомов и факторов риска, необходима консультация специалиста!
Нужно обратиться сразу к нескольким специалистам – терапевту, кардиологу, эндокринологу и гастроэнтерологу. Если в данной ситуации больше всего интересует состояние печени, можно обратиться к гастроэнтерологу или гепатологу.
Врач определит серьезность нарушений или степень тяжести заболевания, в зависимости от этого при реальной необходимости назначит обследование и подскажет, что именно в этом обследовании будет иметь значение для оценки рисков.
До, после или во время проведения обследования врач может назначить лечение, это будет завесить от выраженности обнаруженных симптомов и нарушений.
Чаще всего для лечения жировой болезни печени в сочетании с сахарным диабетом, то есть при наличии метаболического синдрома используется несколько лекарственных препаратов: для коррекции состояния печени, для снижения уровня холестерина, для восстановления чувствительности организма к глюкозе, для снижения артериального давления, для снижения риска инфарктов и инсультов, и некоторые другие.
Самостоятельно экспериментировать с модификацией лечения или подбором препаратов небезопасно! Обратитесь к врачу для назначения лечения!
Важную роль в лечении занимает снижение избыточного веса, увеличение физической активности, специальная диета с пониженным уровнем холестерина и быстрых углеводов, в зависимости от ситуации, возможно, придется даже считать «хлебные единицы».
Для лечения заболеваний печени существует целая группа препаратов, которые называются гепатопротекторы. За рубежом эта группа препаратов называется цитопротекторы. Эти препараты имеют различную природу и химическую структуры – есть растительные препараты, препараты животного происхождения, синтетические лекарственные средства. Безусловно, свойства этих препаратов различны и используются они преимущественно при разных заболеваниях печени. В тяжелых ситуациях используется сразу несколько медикаментов.
Для лечения жировой болезни печени обычно назначаются препараты урсодезоксихолевой кислоты и эссенциальные фосфолипиды. Эти лекарственные средства уменьшают перекисное окисление жиров, стабилизируют и восстанавливают клетки печени. За счет этого повреждающее действие жиров и свободных радикалов уменьшается, также уменьшаются и воспалительные изменения в печени, процессы образования соединительной ткани, как следствие замедляется развитие фиброза и цирроза печени.
Препараты урсодезоксихолевой кислоты (Урсосан) оказывают в большей степени стабилизирующее действие на клеточные мембраны, препятствуя тем самым разрушению печеночных клеток и развитию воспаления в печени. Урсосан также обладает желчегонным действием и увеличивает выделение холестерина вместе с желчью. Именно поэтому предпочтительное его использование при метаболическом синдроме. Кроме этого, Урсосан стабилизирует желчевыводящие пути, общие у желчного пузыря и поджелудочной железы, оказывая на эти органы благоприятное воздействие, что особенно важно при панкреатитах.
Жировая болезнь печени, сочетающаяся с нарушением обмена сахара и глюкозы, требует использования в лечении дополнительных медикаментозных препаратов.
В данной статье приведена ограниченная информация о методах и способах лечения болезней печени. Благоразумие требует обращения к врачу для подбора правильной схемы лечения!








