Низкая чувствительность (толерантность) к лептину
Лептин – гормон, вызывающий чувство насыщения, синтезируется жировой тканью. Однако если длительное время поддерживать высокий уровень лептина, к нему развивается толерантность (нечувствительность).
Соответственно, организм «думает», что еды не хватает, несмотря на то, что на самом деле ее в избытке. Как правило, это встречается у людей с ожирением.
Многие тучные люди голодны постоянно, вне зависимости от того, как много они только что съели.
.
- Быстрый набор веса, в основном жира.
- Плохое настроение, мало энергии.
- Беспокойный сон.
- Потливость.
- Чувство голода можно приглушить, но не полностью от него избавиться.
- Вы не можете выдержать 5-6 часов без еды.
- После пробуждения вы чувствуете себя разбитым.
Лучшая диагностика – анализ на лептин. Сдаётся после 8-14 часов голодания. Если лептин выше нормы, принимайте меры.
Задача состоит в том, чтобы снизить уровень лептина, тогда чувствительность к нему постепенно возрастет, и аппетит нормализуется. Что для этого предпринять?
1. Уберите все быстрые углеводы из рациона.
Они стимулируют секрецию инсулина намного больше, чем медленные. Высокий уровень инсулина сначала вызывает лептинорезистентность, и только потом инсулинорезистентность (диабет типа 2).
Инсулин и лептин взаимосвязаны. Изменение уровня одного изменяет уровень другого.
Инсулин увеличивает производство лептина. И те, у кого всегда его много в крови, рано или поздно получают лептинорезистентность.
К тому же инсулин – самый сильный гормон, стимулирующий синтез жирных кислот.
.
2. Спите больше. В сутки человеку необходимо 7-8 часов сна. Недосып же на 2-3 часа в сутки уже через 2 дня повышает уровень грелина (гормона, стимулирующего аппетит) на 15%, и на 15% понижает производство лептина.
3. Худейте. Это самая сложная для выполнения рекомендация, но и самая эффективная. Механизм прост. Меньше жира – меньше лептина – выше чувствительность к нему – нормальный аппетит.
4. Ускоряйте обмен веществ. Это нормализуем метаболизм, приведет инсулин и лептин к норме. Лучший вариант – дробное питание и частые (лучше всего каждый день) занятия спортом.
Гипотиреоз – недостаточная секреция гормонов щитовидной железы – тироксина (Т4) и трийодтиронина (Т3), регулирующих скорость метаболизма. При гипотиреозе он замедляется. Это приводит к ожирению, которое также увеличивает количество лептина в крови. Диагностика – анализ на гормоны щитовидной железы. Лечение – у врача-эндокринолога. Оно, как правило, состоит в приеме гормонов щитовидной железы.
Гипогонадизм
Гипогонадизм – недостаточная выработка андрогенов, в первую очередь тестостерона. Андрогены же нормализуют секрецию лептина, и без них его уровень растет.
Также замедляется обмен веществ и увеличивается уровень эстрогена в крови, что стимулирует ожирение и увеличивает аппетит еще более, при этом особенно тянет на сладкое. В итоге количество мышц быстро снижается, а жира – растет.
При этом постепенно все больше усиливается аппетит.
.
Диагностика- сдать анализы на половые гормоны. Лечение – только у врача-эндокринолога.
Повышенный пролактин
Пролактин – гормон, выделяемый гипофизом. Пролактин чаше всего повышен из-за противозачаточных средств, беременности (это будет считаться нормой), в результате приема ААС (андрогенно-анаболических стероидов). В числе прочих эффектов дает задержку воды в теле, стимулирует набор жира, повышает аппетит, особенно тягу к углеводам. Увеличивает секрецию лептина.
- плаксивое настроение
- хочется сладкого;
- сниженное либидо;
- раздражительность;
- отек.
Лучшая диагностика – анализ на пролактин. Лечится легко – приемом достинекса по 0,25 -0,5 мг раз в 4 дня. Рекомендуется консультация с врачом-эндокринологом, так как высокий уровень пролактина может быть симптомом серьезных заболеваний.
Чрезвычайно частая причина неуёмного голода. Области мозга, отвечающие за пищевое поведение, часто путают жажду и голод. Пейте 30-40 грамм чистой воды на 1 кг веса в сутки.
В этом случае ваш организм изо всех сил пытается их восполнить, и для этого старается употребить как можно больше пищи. Решение этой проблемы очень простое – пейте много минеральной воды несколько дней или недель. Подобрать ту, что по составу подходит именно вам, очень просто – она будет казаться вкуснее прочих. Пробуйте разные сорта, и найдете подходящий вариант.
Аналогично предыдущему случаю. Организму нужны витамины, и он старается их получить, откуда может. Решение – прием витаминно-минерального комплекса, лучше в двойных — тройных дозировках, чтобы убрать дефицит быстро.
У многих людей ответная реакция на стресс – чувство голода. Выход один – избавляйтесь от стресса, больше отдыхайте. Спите не меньше 8 часов в день. Ограничьте пребывание в интернете и просмотр ТВ. Полезен также прием витаминов и ноотропных препаратов. Обратитесь к психологу или невропатологу.
Отсутствие контроля над диетой
Проще говоря, привычка много есть. Распространена чрезвычайно. Выход из этого положения состоит в том, чтобы заранее просчитывать, что, сколько и когда вы будете есть. При этом очень полезно готовить всю еду на день заранее и фасовать по порциям. Эффективность для похудения при соблюдении режима и правильной диете — абсолютная.
Тривиальная, но частая причина. Когда вам нечем заняться, мысли автоматически переключаются на мысли о себе и внутреннем состоянии, и даже самое слабое чувство голода кажется сильным.
Решение – займитесь активным делом. То есть не чтением или просмотром сериалов, а чего-то требующего самого активного от вас участия.
Идите гулять, наведите дома порядок, сходите на тренировку – выбор безграничен.
.
Кроме того, что он сам по себе при небольших дозах стимулирует работу ЖКТ, так еще и подавляет работу коры головного мозга, которая ограничивает инстинктивное желание съесть все что доступно и прямо сейчас. Таким образом, вы ослабляете контроль над пищевым поведением. В результате количество съедаемого за один приём может возрасти в 2-3 раза.Выход – откажитесь от алкоголя.
Нашли ошибку в статье? Выделите её мышкой и нажмите Ctrl Enter. И мы её исправим!
Раз в неделю будешь получать письмо о новых тренировках, статьях, видео и скидках. Не понравится — отпишешься.
Для снижения приступов неконтролируемого голода при сахарном диабете в первую очередь нужно менять стиль и режим питания. Рекомендуется частое, дробное питание не менее 5-6 раз в день. При этом нужно использовать продукты, которые не вызывают резких перепадов в крови уровня глюкозы, то есть с низким гликемическим индексом.
К ним относятся все зеленые овощи – кабачки, брокколи, капуста листовая, огурцы, зелень укропа, петрушки, зеленый болгарский перец. Также самым полезным является их употребление в свежем виде или непродолжительном отваривании на пару.
Официальная медицина не признает лечение диабета голоданием эффективной методикой, способной улучшить состояние пациента. Недостаток пищи является стрессом для организма. Для диабетиков эмоциональные нагрузки противопоказаны.
Преимущества голодания при диабете:
- снижается вес тела;
- отдыхает система ЖКТ, поджелудочная железа;
- при диабете 2 типа ограничение питания являются формой лечения;
- позволяет уменьшить объем желудка, что способствует снижению общего потребления пищи после окончания диеты.
У методики есть ряд недостатков. Минусы голодания при сахарном диабете:
- недоказанная эффективность;
- высокий риск развития гипогликемии;
- стресс для организма;
- повышение уровня кетонов в организме;
- появления запаха ацетона и его присутствие в моче.
Если решили попробовать метод контроля глюкозы в крови, обсудите этот вопрос с эндокринологом. А лучше – проводите мероприятия в лечебном учреждении под присмотром врача.
В некоторых современных исследованиях была доказана польза лечебного голодания для диабетиков.
Правильно проведенная процедура позволяет снизить уровень сахара, улучшить состояние сосудов и почек и даже до некоторой степени восстановить работу поджелудочной железы.
От непродолжительных голоданий нет пользы диабетикам — от суток до трех. Зато может быть полезно голодание средней длительности, даже затяжное.
В любом случае, лечебное голодание должно осуществляться под наблюдением специалистов. В результате нормализуется обмен веществ в организме, чрезмерный аппетит исчезает.
Человек питается правильно, налаживается работа органов и систем. Отличные результаты могут быть достигнуты при сахарном диабете как первого, так и второго типа.
Сроки лечебного голодания могут быть различны — все зависит от индивидуальных показателей диабетиков. Иногда уже через полторы недели отказа от пищи, состояние внушительно улучшается, повышенный аппетит исчезает, сменяясь нормальным, правильным питанием.
Многие врачи считают, что голодание при диабете приносит немалую пользу. Правда, диабетикам не подходят непродолжительные голодания (от 24 до 72 ч.). Гораздо эффективнее голодание средней длительности и даже затяжное.
Следует подчеркнуть, что голодание при диабете исключает потребление пищи, но не воды. Ее нужно пить достаточно — до 3 л в день.
Диабетический статус является противопоказанием к длительному отказу от пищи. Запрещено проводить лечебное голодание следующим группам пациентов:
- с сердечно-сосудистыми патологиями различной степени;
- с неврологическими заболеваниями;
- с нарушениями психики;
- детям до 18 лет;
- при патологиях мочевыводящей системы;
- беременным и кормящим женщинам.
Голодание позволяет понизить уровень глюкозы в крови. Но относительно безопасным этот способ лечения может быть для здоровых людей.
Диабет – особенное заболевание. Излечить его невозможно, но взять под контроль, жить нормальной жизнью, рожать детей по силам любому пациенту. Соблюдайте диету, принимайте назначенные препараты – инсулин, глюкофаж – проходите периодическое обследование и радуйтесь жизни.
Довольно часто при сахарном диабете 2 типа врач назначает лечение в виде перехода на низко-углеродную диету. все дело в том, что организм требует в больших количествах потребление углеводов.
Подобное питание позволит быстро справиться с неприятной зависимостью. Сюда входят продукты, состоящие в основном из белков и полезных жиров.
Таким образом нет преград для того, чтобы нормализовать аппетит, улучшить состояние при сахарном диабете.
Кроме того, врач назначает прием специальных медицинских препаратов, среди которых наиболее актуальны ингибиторы ДПП-4, Пиколинат хрома, а также Агонисты рецепторов ГПП-1.
Использование препаратов для диабетиков, снижающих аппетит, позволяет нормализовать вес организма и метаболические процессы в нем.
Многие пациенты жалуются на сильный аппетит при диабете. Но прежде чем разбираться в том, как уменьшить чувство голода, необходимо понять почему у диабетиков могут случаться приступы сильного голода и аномально повышаться диабет.
Все дело в том, что повышенный аппетит при сахарном диабете свидетельствует о декомпенсации болезни. Пациент чувствует по утрам очень сильный голод, даже в том случае, если вечером он съел огромное количество пищи.
Это случается из-за того, что у пациента произошло нарушение углеводного обмена. В связи с этим становится понятно, что для уменьшения количества потребляемой пищи больному нужно обращаться не к диетологам и психологам, а к эндокринологу. Это сугубо физиологическая проблема, а не психологическая, как кажется многим.
Самые новые лекарства от диабета, которые начали появляться в 2000-х годах, — это препараты инкретинового ряда. Официально они предназначены для того, чтобы понижать сахар в крови после еды при диабете 2 типа.
Однако, в этом качестве они нас мало интересуют. Потому что эти лекарства действуют примерно так же, как Сиофор (метформин), а то и даже менее эффективно, хотя стоят весьма дорого.
Их можно назначать в дополнение к Сиофору, когда его действия уже не достаточно, а диабетик категорически не желает начинать колоть инсулин.
Лекарства от диабета Баета и Виктоза относятся к группе агонистов рецепторов ГПП-1. Они важны тем, что не только понижают сахар в крови после еды, но и уменьшают аппетит. И все это без особых побочных эффектов.
Настоящая ценность новых лекарств от диабета 2 типа — в том, что они снижают аппетит и помогают контролировать переедание. Благодаря этому, пациентам становится легче соблюдать низко-углеводную диету и не допускать срывов.
Назначение новых лекарств от диабета с целью понижения аппетита пока не является официально одобренным. Тем более, не проводились их клинические испытания в комбинации с низко-углеводной диетой.
Тем не менее, практика показала, что эти лекарства реально помогают справиться с не контролируемым обжорством, а побочные эффекты незначительные.
Рецепты блюд низко-углеводной диеты для похудения получите здесь
До перехода на низко-углеводную диету все больные диабетом 2 типа страдают болезненной зависимостью от пищевых углеводов. Эта зависимость проявляется в форме постоянного переедания углеводами и/или регулярных приступов чудовищного обжорства. Точно так же, как человек, страдающий алкоголизмом, может быть все время “под хмельком” и/или периодически срываться в запои.
Про людей, страдающих ожирением и/или диабетом 2 типа, говорят, что у них ненасытный аппетит. На самом деле, это пищевые углеводы виноваты в том, что такие больные испытывают хроническое чувство голода. Когда они переходят на питание белками и натуральными полезными жирами, то их аппетит обычно приходит в норму.
Низко-углеводная диета сама по себе помогает примерно 50% пациентов справиться с зависимостью от углеводов. Остальным больным диабетом 2 типа нужно принимать дополнительные меры. Лекарства инкретинового ряда являются “третьей линией обороны”, которую рекомендует доктор Бернстайн, после приема пиколината хрома и самогипноза.
К этим препаратам относятся две группы лекарств:
- ингибиторы ДПП-4;
- агонисты рецепторов ГПП-1.
Если диабет 2 типа у вас недавно, то также есть шанс, что после похудения сможете поддерживать нормальный сахар в крови и обходиться без уколов инсулина. Наши списки продуктов — более подробные и полезные для русскоязычного читателя, чем в книге Аткинса.
Эти заболевания требуют принципиально разного лечения, поэтому важно точно поставить диагноз. Поэтому я решила сделать так: я рассказываю коротко о том или ином лекарстве и тут же даю ссылку на статью, где все расписано подробнейшим образом.
При этом есть еще новые лекарства, а есть те, которые используются достаточно давно. Основной причиной сахарного диабета считается гибель бета-клеток, что находятся в поджелудочной железе. Соответственно, когда в организме этих клеток недостаточно, то инсулин нужно вводить искусственным путем.
Так, например, если человеку добавлять таурин, соотношение G/T уменьшается. Хотя, конечно, стоит и смириться с тем, что подобные препараты, которые пациент принимает на протяжении многих лет, негативно влияют на качество крови, наносят вред желудку и печени.
- Сахароснижающие препараты разновидности и способы применения
- Дибикор – эффективное и безопасное средство для лечения.
- Препараты, снижающие сахар в крови при диабете 2 типа список
- Лекарства при диабете 2 типа список — Сахарный Диабет
Группа ингибиторов дипептидилпептидазы стимулируют выработку инсулина, уменьшают уровень глюкагона, предотвращают истощение резервов поджелудочной железы, угнетают глюкогенез печени. У них отсутствует такой побочный эффект, как гипогликемия.
Возможно, доктор, ссылаясь на свой опыт, отзывы пациентов и результаты вашего обследования будет рекомендовать Вам данное лекарство для похудения в минимальной дозировке 500 не больше чем на 3 месяца. Входя в состав желчных кислот, таурин участвует в дисмульгации и во всасывании жирорастворимых соединений, в том числе и витаминов.
- Препараты для снижения сахара в крови при диабете 2 типа
- Сахароснижающие препараты при диабете 2 типа обзор средств
- Голодание и сахарный диабет
Поэтому перед началом лечения необходимо сообщить врачу о наличие сахарного диабета, чтобы правильно подобрать медикаментозное лечение. Побочные действия сиофора следующие: В официальной инструкции к сиофору о применении данных таблеток для похудения ничего не сказано.
Антон: У меня сахарный диабет 1 типа, постоянно мучает сильный голод. Нередко дело доходит даже до обжорства, я вынужден много есть, а потом ставить большие дозы короткого инсулина. Постоянно скачут сахара. Подскажите, как мне быть?

Частые ощущения голода у больных сахарным диабетом связаны с неспособностью молекул глюкозы попадать в клетки организма.
Такая ситуация происходит из-за постоянно высокого сахара в крови. Получается замкнутый круг: диабетик много ест, он вынужден ставить много инсулина, большие дозы которого все равно зачастую не компенсируют уровень сахара в крови. Высокий уровень глюкозы в крови препятствует попаданию глюкозы в клеточные мембраны, в результате чего организм не получает энергии и вынужден опять «просить» еду. Опять начинается голод и диабетик вынужден дальше поглощать очередные порции пищи в больших количествах.
Поэтому, когда человек заболевает сахарным диабетом 1 типа, но заболевание еще не диагностировано, он, наряду с сильной жаждой, испытывает повышенное чувство голода, но, несмотря на большие объемы потребляемой пищи, все равно теряет вес.
У здоровых людей потребляемая пища превращается в глюкозу, которая затем поступает в клетки, чтобы удовлетворить потребности организма в энергии. Глюкоза выступает в качестве топлива для клеток организма, что позволяет ей выполнять свои необходимые функции. Гормон инсулин, выделяемый поджелудочной железой, гарантирует, что глюкоза поступает в клетки.
При плохо компенсированном сахарном диабете, когда уровень сахара в крови часто держится высоким, глюкоза не может попасть в клетки. Это может быть обусловлено недостатком инсулина или невосприимчивостью клеток организма к действию инсулина. В обоих случаях не происходит поглощение клетками поступившей глюкозы.
Небольшое количество глюкозы всегда присутствует в кровотоке, однако, когда клетки не могут поглощать глюкозу, происходит увеличение ее концентрации в организме и, соответственно, повышение уровня сахара в крови (гипергликемия). Таким образом, несмотря на высокую концентрацию глюкозы в циркулирующей в крови, клетки организма лишены ее. Клеточный ответ на углеводное голодание проявляется в виде частых мук голода.
Так как клетки организма не в состоянии удерживать молекулы глюкозы, они не подают сигналы в мозг о насыщении, а наоборот, сообщают ему о своем голодании, что в конечном итоге вызывает сильный аппетит. Таким образом, сигналы голода, разосланные клетками организма, а затем поступившие в мозг, вызывают чрезмерный аппетит у больных сахарным диабетом.
Для того, чтобы нормализовать аппетит при сахарном диабете и справиться с чрезмерным чувством голода, необходимо:
- нормализовать уровень сахара в крови и постоянно удерживать его в пределах нормы (основная рекомендация);
- сбросить лишний вес, мешающий эффективно усваиваться глюкозе;
- увеличить физическую активность, чтобы понизить резистентность к инсулину и позволить клеткам более эффективно утилизировать поступившую глюкозу;
- перестать употреблять продукты с высоким гликемическим индексом (ГИ), которые провоцируют резкое повышение сахара в крови;
- при необходимости, по назначению врача, начать принимать лекарственные препараты для уменьшения чувства голода и повышения чувствительности организма к инсулину (Метформин, Сиофор).
Использование препаратов для диабетиков, снижающих аппетит, позволяет нормализовать вес организма и метаболические процессы в нем.
Многие пациенты жалуются на сильный аппетит при диабете. Но прежде чем разбираться в том, как уменьшить чувство голода, необходимо понять почему у диабетиков могут случаться приступы сильного голода и аномально повышаться диабет.
Все дело в том, что повышенный аппетит при сахарном диабете свидетельствует о декомпенсации болезни. Пациент чувствует по утрам очень сильный голод, даже в том случае, если вечером он съел огромное количество пищи.
Это случается из-за того, что у пациента произошло нарушение углеводного обмена. В связи с этим становится понятно, что для уменьшения количества потребляемой пищи больному нужно обращаться не к диетологам и психологам, а к эндокринологу. Это сугубо физиологическая проблема, а не психологическая, как кажется многим.
Итак, теперь стало понятно, что снизит аппетит при сахарном диабете можно только в том случае, если удастся восстановить способности молекул глюкозы проникать в клетки всего организма, для этого необходимо отрегулировать уровень сахара в крови.
Причиной такому состоянию является то, что слишком завышенный уровень глюкозы в крови, полностью препятствует попаданию данного элемента в клеточные мембраны. В результате чего организм не получает достаточного количества энергии и опять посылает позывы в мозг о голоде. Больной ощущает нехватку пищи и вынужден в очередной раз поглощать еду в новых еще больших количествах.
Если обратиться к опытному врачу, то он сразу задаст вопрос относительно аппетита у пациента. Всем известно, что не всегда диабет устанавливается сразу же после того, как он появляется у человека. Обычно на первой стадии человек не ощущает никаких дополнительных симптомов кроме голода и жажды. И только после того, как у него начинают развиваться сопутствующие хвори, он обращается за помощью к врачу.
И вот при первом обращении к эндокринологу, тот всегда интересует аппетитом у своего пациента. Кстати, еще одним фактом, который говорит о наличии диабета считается и то, что наряду с постоянным чувством голода и употреблением пищи в больших количествах, вес человека все равно уменьшается. Но, конечно, это косвенный признак.
Увеличение аппетита при диабете, это только один из существующих симптомов болезни, всегда нужно пройти полное обследование и уточнить наличие данной хвори.
Глюкоза является своеобразным топливом для всех клеток организма человека. Соответственно, если она не попадает в эти клетки, они не получают достаточного питания и человек чувствует себя уставшим. Организм же продолжает требовать питательные вещества для клеток и опять возникает чувство голода.
В этом случае важно не искусственно понижать чувство голода, а дать организму недостающий инсулин. Именно после этого глюкоза начнет попадать в клетки и тем самым питать организм полезными веществами и энергией. А постоянное чувство голода начнем понемногу проходить.
Но не всегда инсулин помогает. К примеру, могут быть ситуации, когда клетки попросту не воспринимают инсулин. Обычно это происходит при компенсации сахарного диабета.
Следует отметить, что чрезмерное количество сахара в крови может привести к такому состоянию, как гипергликемия. А она для больного может закончиться комой.
Существуют специальные препараты для диабетиков, снижающие аппетит. Но их должен прописать эндокринолог и только после полного обследования пациента.
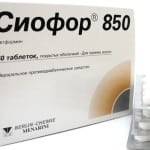
Что касается препаратов, которые прописывают больным при диабете 2 типа, то обычно это таблетированные медикаменты, допустим, Сиофир или Метформин.
Но, конечно, нельзя забывать и о том, что даже при соблюдении нижеуказанных рекомендаций, сахар все равно может повышаться. Поэтому важно регулярно проходить обследование у эндокринолога, а также самостоятельно проверять уровень глюкозы в крови. Для этого существуют специальные приборы, которые позволяют в домашних условиях проводить подобные манипуляции.
- Нормализовать вес (нужно постараться сбросить весь накопившейся лишний вес и стараться удерживать его на нужном уровне);
- Понизить высокий сахар (и также удерживать его на нужном уровне);
- Заняться физическими упражнениями (уменьшение лишнего веса должно пересекаться с постоянными физическими нагрузками);
- Снизить резистентность к инсулину (именно в этом случае получится нормализовать процесс, который регулирует поглощение глюкозы клетками);
- Убрать из рациона все продукты, которые имеют высокий гликемический индекс (он провоцирует резкие скачки уровня сахара в крови).

Только опытный врач после полного обследования может порекомендовать как избавиться от лишнего веса и как снизить аппетит. Категорически запрещено самостоятельно заниматься снижением веса и соблюдать какие-либо диеты.
Снижение аппетита при диабете происходит после выполнения ряда рекомендаций лечащего эндокринолога, к числу таких советов относится и включение в рацион определенных продуктов. Они смогут заменить недостающий инсулин, такими продуктами являются:
- Все овощи, которые имеют зеленый цвет.
- Масло льна.
- Чеснок.
- Соя.
- Пшеница проращённая.
- Молоко (но только козье).
- Капуста брюссельская.
- Морская капуста при диабете 2 типа.
Причем эти продукты нужно употреблять не только при избыточном весе, но и при резком его снижении. Ведь именно такой факт, как повышенный аппетит и резкое снижение веса свидетельствует о развитии второй стадии диабета. Всем, кто столкнулся с такой проблемой, как резкое снижение веса, нужно перейти на дробное питание. Пищу следует принимать небольшими порциями минимум пять, а то и шесть раз в сутки.
Если вес критично низкий, то треть из всего перечня продуктов должны составлять жиры.

Если речь идет о том, как правильно бороться с лишним весом при диабете, то тут прежде всего нужно снизить аппетит. А для этого следует нормализовать уровень глюкозы в крови.
Чтобы предотвратить подобные ситуации, нужно полностью исключить из рациона все высококалорийные продукты и жареную пищу. К таким продуктам относятся:
- майонез;
- кисломолочные продукты с высоким содержанием животных жиров;
- мясо жирных сортов;
- рыба;
- сало и т.д.
Нужно регулярно принимать препарат, который оказывает на сахар понижающий эффект, а на инсулин, наоборот, повышающий.
Еще следует соблюдать рекомендации по приготовлению продуктов. Допустим, если речь идет о курице, то с неё следует предварительно снять кожицу.
Опытные диетологи советуют полностью отказаться от растительного масла. В этом случае салаты лучше заправлять соком лимона. Рекомендуется перейти на употребление нежирного кефира или полностью обезжиренного йогурта.
Конечно, чем выше стадия диабета, тем сложнее пациенту выдержать такую диету.
Хуже всего её переносят больные с первым типом, а вот те, кто страдает от данного недуга второго типа уже немного легче переносят подобное воздержание от определённой пищи.
Одновременно с использованием низко-углеводной диеты диабетикам врачи –диетологи рекомендуют прием некоторых специальных препаратов действие которых направлено на снижения чувства голода. Все существующие для этой цели медпрепараты можно разделить на три группы:
- ингибиторы ДПП-4;
- Пиколинат хрома;
- агонисты рецепторов ГПП-1.
Проведенные исследования показали что препараты относящиеся группе ингибиторов ДПП-4 и к группе агонистов рецепторов ГПП-1 отлично понижают показатель уровня сахара в крови больного страдающего от диабета 2 типа. Эти типы препаратов оказывают стимулирующее действие на клетки поджелудочной и снижают аппетит больного. Стимулирующее действие на бета-клетки способствует нормализации уровня сахаров в плазме крови. Снижение показателя сахара в организме снижает у больного чувство голода.
К препаратам относящимся к группе ингибиторов ДПП-4 относятся:
К группе агонистов рецепторов ГПП-1 медики относят следующие медицинские средства:
Препараты группы агонистов целенаправленно действуют на организм снижая аппетит и углеводную зависимость.
Медстредства относящиеся к инкретиновому ряду способствуют снижению аппетита за счет замедления процесса опорожнении ЖКТ после принятия пищи.
Частым побочным эффектом от приема препаратов этого ряда является возникновения чувства тошноты. Для того чтобы снизить неприятные ощущения в процессе приема лекарств следует начинать пить их с минимально возможной дозы. Постепенное увеличение дозировки способствует адаптации организма больного к приему медикаментозного средства.
Дополнительно возможно возникновение в качестве побочного эффекта позывов к рвоте и болей в желудке, а также диареи или запоров. Однако такие побочные эффекты от приема препаратов указанной группы практически не встречаются.
Прием препаратов инкретинового ряда назначаются совместно с Сиофором. Это позволяет значительно снизить уровень гликированного гемоглобина и заметно похудеть. Прием препаратов позволяет усилить действие Сиофора на организм больного сахарным диабетом второго типа.
Усиление действия медикаментозных препаратов дает возможность отсрочить начало проведения инсулинотерапии больному сахарным диабетом второго типа.
Пациентам, страдающим от сахарного диабета второго типа и имеющим лишний вес следует помнить о том, что применение любого лекарственного средства разрешается только по назначению лечащего врача, а сам приём медикаментозных средств должен проводиться в строгом соответствии с полученными от диетолога и эндокринолога рекомендациями.
При корректировке рациона следует помнить о том, что отсутствие аппетита также негативно сказывается на состоянии организма и его весе.
При комплексном подходе к купированию возникающего чувства голода можно достичь заметных положительных результатов, которые заключаются в приведении углеводного обмена в организме к норме или состоянию которое является очень близким к норме в самые короткие сроки. Дополнительно комплексный подход к утолению чувства голода позволяет значительно снизить излишнюю массу тела, а в некоторых случаях даже нормализовать показатели, которые по своим значения становятся очень близкими к физиологической норме.
В видео в этой статье представлены рекомендации по правильному питанию при сахарном диабете для снижения веса.
Диабет является заболеванием обмена веществ, при котором может значительно обостряться чувство голода вне зависимости от качества питания.
В статье мы рассмотрим, как диабетику можно снизить аппетит с помощью традиционной и народной медицины.
Основа устранения сильного чувства голода заключается в нормализации уровня глюкозы. Для этого необходимо контролировать уровень сахара при помощи диеты, лекарственных средств и определенного образа жизни.
Инсулин мало вырабатывается или недостаточно активен, поэтому требуется вводить необходимое количество единиц гормона в виде инъекций в определенные часы утром, днем или вечером. Уровень глюкозы достигает нормальных показателей, от 3,5- 5,5 ммоль/л.
Коррекция гликемии достигается методом приема сахароснижающих препаратов. Эндокринолог на основании анализов подбирает необходимую дозу, таблетки принимаются несколько раз в сутки. Уровень глюкозы поддерживается в пределах нормы.
Роль спорта и ежедневной дозированной физической активности в борьбе с диабетом очень важна:
- При работе мышц глюкоза активнее поглощается из крови.
- Увеличивается расход и затрата энергии, поглощаемой из пищи при повышенном аппетите.
- При регулярной физической активности используются запасы энергии из отложенного жира, за счет чего уменьшается лишний вес.
- Занятия спортом улучшают обмен веществ, восстанавливают чувствительность клеток к инсулину, что является важным фактором лечения диабета 2 типа.
- Улучшается настроение, сердечно-сосудистая система и мышцы приходят в тонус.
При сахарном диабете питание не должно провоцировать резкие скачки глюкозы, изменения секреции инсулина и, как следствие, резкого повышения чувства голода и аппетита.
Какими должны быть нормы контроля индекса?
1) Продукты, имеющие ГИ от 100 до 70 должны составлять не более 20% рациона.
Это выпечка, сладости, каши быстрого приготовления, соусы, джемы, белый рис.
2) Продукты с ГИ от 70 до 50 могут составлять до 35% рациона.
Цельнозерновой хлеб, макаронные изделия, мука и выпечка из сортов твердой пшеницы, гречка, овес, виноград, галеты, крекеры.
3) Продукты с индексом от 50 до 10 могут составлять 50% рациона.
Фрукты и овощи, зелень, салаты, петрушка, укроп, грибы, нежирные сорта сыра, молочные продукты, орехи, отруби.
Помимо гликемического индекса важно учитывать количество съеденных углеводов, особенно простых.
Для коррекции чувства голода и обмена веществ применяют Метформин и инкретины, которые:
- Стимулируют выработку инсулина при высоких значениях глюкозы в крови;
- снижают секрецию глюкагона, избыточно вырабатываемого при диабете;
- замедляют эвакуацию пищи из желудка;
- снижают чувство голода и сохраняют сытость.
В настоящее время известны 2 вида инкретинов:
Препараты, действующие на глюкагоноподобный пептид человека – гормон органов пищеварения, который дает сигнал на выработку инсулина при поступлении пищи. При введении оказывают действие на высокий уровень глюкозы, при этом уровень инсулина снижается при нормализации глюкозы. Чаще всего это лекарства в виде инъекций:
Дипептилпептидазы-4 – лекарства действующие на фермент, разрушающий ГПП, снижающий уровень глюкозы и поддерживающий секрецию инсулина в норме. Лекарства в форме таблеток:
Все препараты должны быть назначены врачом эндокринологом на основании типа сахарного диабета и уровня глюкозы крови.
Когда у человека неожиданно появляется повышенный, «волчий» аппетит, который трудно удовлетворить – это сигнал тревоги.
Такого мнения придерживается доктор Уильям Норкросс из Калифорнийского университета в Сан-Диего.
У неутолимого голода есть три главных источника:
- Сахарный диабет.
- Гипертериоз (повышенная функция щитовидной железы).
- Депрессивный синдром.
Все эти заболевания, помимо «зверского» аппетита, характеризуются и другими симптомами, но именно постоянное ощущение голода — признак, быстрее и легче всего замечаемый пациентом.
Повышенный аппетит может сопровождаться жаждой и учащенным мочеиспусканием. Присутствие всех трех симптомов, по мнению доктора Норкросса, позволяет говорить о наличии не диагностированного сахарного диабета.
Чувство голода при диабете возникает совсем не из-за недостатка питания. Голод при диабете 1 типа вызван недостаточным синтезом инсулина — гормона поджелудочной железы.
Об этом они сообщают мозгу, в результате аппетит при сахарном диабете резко возрастает.
- Организм начинает получать энергию из липидов (при сахарном диабете 1 типа может появиться кетоацидоз — нарушение метаболизма углеводов, сопровождающееся высокой концентрацией кетоновых тел в крови).
- Восстанавливается синтез инсулина.
При диабете 2 типа голод обусловлен недостаточной функциональной активностью инсулина.
Если же, напротив, нет аппетита при диабете, это может быть связано с наличием гастрита или онкологии в области желудка.

- Инсулинотерапия.
- Таблетки для нормализации сахара в крови.
- Низкоуглеводная диета при диабете 2 типа.
- Физическая активность.
Чеснок (понижает концентрацию глюкозы в кровотоке). Это продукт содержит микроэлементы, необходимые для диабетика: калий, цинк и серу. Дневная норма — 3-4 зубчика чеснока (если нет гастрита, язвы желудка, а также проблем с желчным пузырем, печенью). В этом случае по поводу употребления чеснока лучше проконсультироваться с врачом.
Лук – отличный стимулятор пищеварения, который к тому же обладает мочегонным действием. При диабете полезен в сыром виде, по 20-25 г в сутки.
Льняное масло — источник полиненасыщенных жирных кислот, которые усиливают восприимчивость клеточных мембран к инсулину.
Фасоль, соя, овсянка, яблоки – продукты, богатые растворимой клетчаткой. Последняя улучшает пищеварение, способствует всасыванию питательных веществ и плавно приводит показатель глюкозы в крови к норме.
Прием пищи, богатой клетчаткой, ускоряет насыщение.
Травяные чаи с добавлением корицы, отвар коричных палочек. Корица способствует проникновению глюкозы в клетки и снижению холестерина.
Продукты, содержащие антиоксиданты (цитрусовые при диабете весьма полезны), а также витамин Е, селен, цинк (зеленые овощи).
Доктор Джулиан Уайтекер из Калифорнии рекомендует включать в рацион сложные углеводы (содержатся в бобовых, крупах из цельных зерен, апельсинах, яблоках, капусте, помидорах, кабачках, сладком перце и др.) и клетчатку, а количество жиров, в особенности насыщенных, ограничить.
Это объясняется тем, что насыщенные жиры затрудняют деятельность инсулина по снижению уровня сахара в крови. Поэтому надо свести до минимума употребление цельного молока, сливок, сыра, сливочного масла, маргарина. Не разрешается жирное мясо и жареное.
Суточная норма распределяется на 5-6 приемов пищи. С каждым блюдом желательно сочетать свежие овощи. Лучше есть в одни и те же часы. Не стоит приниматься за еду сразу после занятий физкультурой и спортом. Сахар из диеты нужно полностью исключить, а заменить его может аспартам или другой подсластитель.
Двигательная активность — необходимое условие эффективного лечения. При физических нагрузках глюкоза лучше усваивается клетками.
Доктор Уайтекер рекомендует больным ходьбу, бег трусцой, плавание, велосипед.
Многие врачи считают, что голодание при диабете приносит немалую пользу. Правда, диабетикам не подходят непродолжительные голодания (от 24 до 72 ч.). Гораздо эффективнее голодание средней длительности и даже затяжное.

Голодание лучше осуществлять в клинике под наблюдением специалистов. Перед ним необходимо произвести очищение организма.
Во время лечебного голодания при сахарном диабете нормализуется обмен веществ в организме. Происходит уменьшение нагрузки на печень и поджелудочную железу. Это благотворно влияет на работу всех органов и систем.
Лечение сахарного диабета голодом, особенно при не запущенных стадиях болезни, способствует значительному улучшению состояния пациента.
Разные врачи назначают сроки лечебного голодания в зависимости от индивидуальных показателей пациента. Нередко уже после 10 дней отказа от пищи состояние больного значительно улучшается.
Плохой аппетит при сахарном диабете не редкость. С этой проблемой могут столкнуться все пациенты, независимо от типа заболевания. Возможных причин несколько.
Физиология чувства голода до конца не изучена. По одной из теорий, она связана с уровнем глюкозы в крови и ее доступностью. При недостатке инсулина или невосприимчивости клеток к нему здоровый интерес к еде нарушается.

СД 2 типа часто приводит к обратному явлению – чрезмерному аппетиту. При этом заболевании организм не может использовать вырабатываемый инсулин. Клетки не получают нужную им энергию, и требуют новую порцию пищи.
Выделяют и третий тип диабета – гестационный. Он проявляется у некоторых женщин во время беременности из-за гормонального сбоя. В этом случае снижение аппетита при сахарном диабете может быть вызвано и заболеванием эндокринной системы, и другими патологиями. Будущей маме необходимо срочно обследоваться у лечащего врача.
Согласно статистическим данным РАМН, от 14 до 32% диабетиков страдает от аффективных нарушений. Наиболее распространенное из них – депрессия. Для сравнения, средний популяционный показатель этого заболевания составляет 5-10%.
- снижением самооценки и уверенности в себе;
- нарушениями сна;
- суицидальными наклонностями;
- изменением аппетита и массы тела.
При этом многие пациенты не обращаются вовремя за помощью, считая вялость и подавленность следствием гормональных нарушений. Депрессия может спровоцировать как утрату интереса к еде, так и наоборот, регулярный сильный голод. Психологическое заболевание затрудняет и лечение СД: больной пренебрегает врачебными рекомендациями, забывает контролировать уровень сахара, пропускает прием препаратов. Подобное поведение часто встречается у пациентов пожилого возраста.
Если сахар в крови повышен на протяжении нескольких лет, в организме развиваются серьезные нарушения. Одно из них – диабетический гастропарез, или частичный паралич желудка.
Если у вас нет аппетита при сахарном диабете, проверьте наличие сопутствующих симптомов:
- изжоги или отрыжки;
- тошноты;
- периодической рвоты;
- вздутием;
- чувством быстрого насыщения при еде;
- сложностью с контролем уровня сахара.
Из-за гастропареза пища не переваривается в желудке вовремя, что приводит к брожению и гнилостным процессам. Образовавшиеся токсины медленно отравляют весь организм.
Резкая потеря интереса к еде может быть предвестником тяжелого состояния – диабетической комы. В течение нескольких дней или даже недель общее самочувствие пациента постепенно ухудшается. Вначале увеличивается объем выделяемой мочи, уменьшается масса тела, появляется рвота с кровью.
Если не обратиться вовремя за медицинской помощью, симптомы будут нарастать. Появляются признаки обезвоживания – дряблость кожи, сильная жажда, сухость слизистых оболочек. Такое состояние может привести к потере сознания, гипер- и гипогликемической коме, летальному исходу.

Первым делом следует понизить и стабилизировать уровень сахара в крови. В этом поможет ваш лечащий врач. Он рассчитает дозировку инсулина в соответствии со спецификой заболевания. Обследование у врача должно быть регулярным, чтобы он вовремя смог заметить тревожные симптомы.
Нервные расстройства также требуют профессионального лечения. Если вы заметили их симптомы у кого-либо из близких, помогите организовать врачебную консультацию. Иногда можно ограничиться беседой с психотерапевтом; тяжелые состояния требуют медикаментозного лечения.
Гастропарез – хроническое заболевание. Его нельзя вылечить полностью, можно только контролировать. Пациенту назначают антибиотики, противорвотные препараты, а также средства, стимулирующие сокращение мышц желудка. Для нормализации процесса опорожнения рекомендуются специальные физические упражнения, массаж и корректировка рациона. Иногда пациенту предписывают лечебную диету, включающую только жидкую и полужидкую пищу.
Самые новые лекарства от диабета, которые начали появляться в 2000-х годах, — это препараты инкретинового ряда. Официально они предназначены для того, чтобы понижать сахар в крови после еды при диабете 2 типа. Однако, в этом качестве они нас мало интересуют. Потому что эти лекарства действуют примерно так же, как Сиофор (метформин), а то и даже менее эффективно, хотя стоят весьма дорого. Их можно назначать в дополнение к Сиофору, когда его действия уже не достаточно, а диабетик категорически не желает начинать колоть инсулин.
Лекарства от диабета Баета и Виктоза относятся к группе агонистов рецепторов ГПП-1. Они важны тем, что не только понижают сахар в крови после еды, но и уменьшают аппетит. И все это без особых побочных эффектов.
Настоящая ценность новых лекарств от диабета 2 типа — в том, что они снижают аппетит и помогают контролировать переедание. Благодаря этому, пациентам становится легче соблюдать низко-углеводную диету и не допускать срывов. Назначение новых лекарств от диабета с целью понижения аппетита пока не является официально одобренным. Тем более, не проводились их клинические испытания в комбинации с низко-углеводной диетой. Тем не менее, практика показала, что эти лекарства реально помогают справиться с не контролируемым обжорством, а побочные эффекты незначительные.
Рецепты блюд низко-углеводной диеты для похудения получите здесь
До перехода на низко-углеводную диету все больные диабетом 2 типа страдают болезненной зависимостью от пищевых углеводов. Эта зависимость проявляется в форме постоянного переедания углеводами и/или регулярных приступов чудовищного обжорства. Точно так же, как человек, страдающий алкоголизмом, может быть все время “под хмельком” и/или периодически срываться в запои.
Про людей, страдающих ожирением и/или диабетом 2 типа, говорят, что у них ненасытный аппетит. На самом деле, это пищевые углеводы виноваты в том, что такие больные испытывают хроническое чувство голода. Когда они переходят на питание белками и натуральными полезными жирами, то их аппетит обычно приходит в норму.
Низко-углеводная диета сама по себе помогает примерно 50% пациентов справиться с зависимостью от углеводов. Остальным больным диабетом 2 типа нужно принимать дополнительные меры. Лекарства инкретинового ряда являются “третьей линией обороны”, которую рекомендует доктор Бернстайн, после приема пиколината хрома и самогипноза.
К этим препаратам относятся две группы лекарств:
- ингибиторы ДПП-4;
- агонисты рецепторов ГПП-1.
Клинические испытания показали, что ингибиторы ДПП-4 и агонисты рецепторов ГПП-1 понижают сахар в крови после еды у больных диабетом 2 типа. Это происходит потому, что они стимулируют секрецию инсулина поджелудочной железой. В результате их использования в сочетании со “сбалансированной” диетой гликированный гемоглобин понижается на 0,5-1%. Также некоторые участники испытаний незначительно худели.
Это не бог весть какое достижение, потому что старый-добрый Сиофор (метформин) в таких же условиях понижает гликированный гемоглобин на 0,8-1,2% и реально помогает похудеть на несколько килограммов. Тем не менее, официально рекомендуется назначать препараты инкретинового ряда в дополнение к метформину, чтобы усилить его действие и отсрочить начало лечения диабета 2 типа инсулином.
Доктор Бернстайн рекомендует диабетикам принимать эти лекарства не с целью стимуляции секреции инсулина, а из-за их эффекта по понижению аппетита. Они помогают контролировать приемы пищи, ускоряя наступление насыщения. Благодаря этому, случаи срывов на низко-углеводной диете у пациентов происходят намного реже.
Бернстайн назначает препараты инкретинового ряда не только больным диабетом 2 типа, но даже пациентам с диабетом 1 типа, у которых есть проблема переедания. Официально эти лекарства для больных диабетом 1 типа не предназначены. Примечание. Больным диабетом 1 типа, у которых развился диабетический гастропарез, т. е. замедленное опорожнение желудка из-за нарушения нервной проводимости, эти лекарства использовать нельзя. Потому что от них станет еще хуже.
Препараты инкретинового ряда уменьшают аппетит, потому что замедляют опорожнение желудка после приема пищи. Возможным побочным эффектом этого является тошнота. Чтобы уменьшить неприятные ощущения, начинайте прием лекарства с минимальной дозы. Медленно увеличивайте ее, когда организм адаптируется. Со временем тошнота проходит у большинства пациентов. Теоретически, возможны и другие побочные эффекты — рвота, боли в желудке, запоры или диарея. Доктор Бернстайн отмечает, что на практике они не наблюдаются.
Ингибиторы ДПП-4 выпускаются в таблетках, а агонисты рецепторов ГПП-1 — в виде раствора для подкожного введения в картриджах. К сожалению, те, которые в таблетках, практически не помогают контролировать аппетит, а сахар в крови снижают очень слабо. Реально действуют агонисты рецепторов ГПП-1. Они называются Баета и Виктоза. Их нужно колоть, практически как инсулин, один или несколько раз в сутки. Подходит та же техника безболезненных инъекций, что и для уколов инсулина.
ГПП-1 (глюкагоноподобный пептид-1) — это один из гормонов, которые вырабатываются в желудочно-кишечном тракте в ответ на прием пищи. Он дает сигнал поджелудочной железе, что пора вырабатывать инсулин. Еще этот гормон замедляет опорожнение желудка и таким образом снижает аппетит. Также предполагается, что он стимулирует восстановление бета-клеток поджелудочной железы.
Натуральный человеческий глюкагоноподобный пептид-1 разрушается в организме уже через 2 минуты после синтеза. Он вырабатывается по мере надобности и быстро действует. Его синтетические аналоги — это препараты Баета (эксенатид) и Виктоза (лираглутид). Они пока еще доступны только в форме уколов. Баета действует несколько часов, а Виктоза — целый день.
Производители лекарства Баета рекомендуют делать один укол за час перед завтраком, а вечером еще один — за час перед ужином. Доктор Бернстайн рекомендует действовать по-другому — колоть Баету за 1-2 часа до того времени, когда у больного обычно случается переедание или приступы обжорства. Если вы переедаете один раз в день — значит, и Баету колоть достаточно будет один раз в дозе 5 или 10 мкг. Если проблема с перееданием возникает несколько раз в течение дня, то делайте укол каждый раз за час до возникновения типичной ситуации, когда вы позволяете себе съесть лишнего.
Таким образом, подходящее время для инъекций и дозировки устанавливаются методом проб и ошибок. Теоретически, максимальная дневная доза Баеты составляет 20 мкг, но людям с сильным ожирением может понадобиться и больше. На фоне лечения Баетой дозу инсулина или таблеток от диабета перед едой можно сразу понизить на 20%. Потом по результатам измерения сахара в крови смотрите, нужно ли ее еще понизить или наоборот повысить.
Препарат Виктоза начали использовать с 2010 года. Его укол нужно делать 1 раз в сутки. Действие инъекции продолжается 24 часа, как и заявляют производители. Можно делать ее в любое удобное время в течение суток. Но если у вас проблемы с перееданием возникают обычно в одно и то же время, например, перед обедом, то колите Виктозу за 1-2 часа до обеда.
Доктор Бернстайн считает Виктозу мощнейшим лекарством, чтобы контролировать аппетит, справиться с перееданием и победить зависимость от углеводов. Она более эффективна, чем Баета, и удобнее в применении.
ДПП-4 — это дипептилпептидаза-4 — фермент, который в теле человека разрушает ГПП-1. Ингибиторы ДПП-4 препятствуют этому процессу. На сегодняшний момент, к этой группе относятся следующие лекарства:
- Янувия (ситаглиптин);
- Онглиза (саксаглиптин);
- Галвус (видлаглиптин).
Все это лекарства в таблетках, которые рекомендуется принимать 1 раз в сутки. Существует еще препарат Традьента (линаглиптин), который в русскоязычных странах не продается.
Доктор Бернстайн отмечает, что ингибиторы ДПП-4 практически не влияют на аппетит, а также слабо понижают сахар в крови после еды. Он назначает эти лекарства больным диабетом 2 типа, которые уже принимают метформин и пиоглитазон, но при этом не могут достигнуть нормального сахара в крови и отказываются лечиться инсулином. Ингибиторы ДПП-4 в такой ситуации не являются адекватной заменой инсулину, но это лучше, чем ничего. Побочные эффекты от их приема практически не возникают.
Исследования на животных показали, что прием лекарств инкретинового ряда привел к частичному восстановлению бета-клеток их поджелудочной железы. Пока еще не выяснили, происходит ли то же самое с людьми. Те же исследования на животных обнаружили, что незначительно повышается частота случаев одной редкой разновидности рака щитовидной железы. С другой стороны, повышенный сахар в крови повышает риск 24-х различных видов рака. Так что польза от лекарств явно больше, чем потенциальный риск.
На фоне приема препаратов инкретинового ряда зафиксировали повышенный риск панкреатита — воспаления поджелудочной железы — для людей, у которых до этого уже были проблемы с поджелудочной железой. Этот риск касается, прежде всего, алкоголиков. Остальным категориям диабетиков вряд ли стоит его опасаться.
Признак панкреатита — неожиданная и острая боль в животе. Если почувствуете ее, немедленно обратитесь к врачу. Он подтвердит или опровергнет диагноз панкреатит. В любом случае, немедленно прекратите принимать лекарства с инкретиновой активностью, пока все не выяснится.
Здравствуйте.
мне 43, рост 186 вес 109 кг, сделали операцию по поводу частичного удаления аденомы гипофиза в 2012 году (пролактинома большого размера с очень высоким уровнем пролактина). Сейчас опухоль уменьшилась с 5 см до 2, принимаю бромкриптин 10 мг (4 таблетки), уровень пролактина 48,3 (верхняя граница нормы 13,3), а также тироксин 50 мкг (есть гипотиреоз). У меня метаболический синдром, инсулин 48-55 (норма до 28). Принимал глюкофаж XR 500 более полугода — нет результата ни по инсулину, ни по весу. Также препарат крестор, на нем холестерин 3,45, триглицериды 3.3, ЛПНП 2,87 ЛПОНП 1,17, ЛПВП 0,76. Без него все намного хуже. По данным гастроэнтеролога: стеатогепатит, в 2 раза повышены АЛТ, принимаю Гептрал по 800 2 раза в день.
Во время последнего обследования у эндокринололога (повторная комиссия на инвалидность) обнаружили гликированный гемоглобин 6,3% ( перед операцией в 2012 году был 5,4%). Назначили опять Глюкофаж и Онглизу, но пока их не принимаю. Перешел на низко-углеводную диету и добавил физические нагрузки. Результаты тотального контроля сахара крови (глюкометр One Touch): натощак утром — 4.1, перед завтраком 4,3, через 2 часа после завтрака 5,6, после нагрузки (1 час ходьбы в быстром темпе) 5,3, перед обедом 5,1, через 2 часа после обеда 5,9. Перед ужином сахар 5,8, через 2 часа после ужина — 5,7. Перед сном — 5. Самочувствие улучшилось, исчезли состояния гипогликемии. Вес пока на месте, инсулин и липиды не измерял. Собственно вопросы: 1. может ли повышенный пролактин стимулировать выработку инсулина? (никто из наших врачей на этот вопрос не может ответить) 2. Можно мне от аппетита Баету или Виктозу с таким «букетом»(кроме стеатогепатиа у меня еще и хронический панкреатит)? 3. Нужен ли Глюкофаж, если такие показатели сахара, я соблюдаю диету и есть физическая нагрузка? Принимаю много препаратов и так, печень не в порядке. Очень не хочется получить еще и диабет ко всем моим проблемам. Спасибо за ответ.
> может ли повышенный пролактин стимулировать
> выработку инсулина? (никто из наших врачей
> на этот вопрос не может ответить)
Выработку инсулина стимулирует диета, перегруженная углеводами. Поскольку вы перешли на низко-углеводную диету и у вас держится отличный сахар в крови в течение суток, то можно предположить, что ваш уровень инсулина в крови уже нормализовался. Пересдайте анализ крови на инсулин натощак повторно.
> Можно мне от аппетита Баету или Виктозу
> кроме стеатогепатиа у меня еще и
> хронический панкреатит
Есть риск, что обострится панкреатит. Попробуйте самогипноз, снизить нагрузку по работе и в семье, а также вместо пожрать ищите себе другие удовольствия.
Пересдайте анализы на липиды крови через 6 недель строгого соблюдения низко-углеводной диеты. С огромной вероятностью, от этого лекарства можно и нужно будет отказаться. Похоже, что Крестор понижает у вас уровень хорошего холестерина в крови. Ешьте побольше яиц и сливочного масла, можно даже мозгов, чтобы повысить ваш хороший холестерин. Лекарства из класса статинов повышают утомляемость, иногда вызывают и более тяжелые побочные эффекты. Подавляющему большинству людей низко-углеводная диета помогает и без них держать нормальный холестерин в крови.
> также тироксин 50 мкг (есть гипотиреоз)
Дозу тироксина нужно не всем подряд лепить одинаковую, а подбирать индивидуально по результатам анализов крови, пока гормоны не придут в норму. Здесь описано, что это за анализы. Анализа крови на тиреотропный гормон не достаточно, нужно проверять и остальные тоже. Делается это так. Сдали анализы — скорректировали дозу — через 6 недель еще раз сдали анализы — при необходимости еще раз поправили дозу. И так до тех пор, пока не будет нормально.
Также полезно поработать с аутоиммунными причинами гипотиреоза. Я бы на вашем месте попробовал совмещать низко-углеводную диету с безглютеновой и оценил, как от этого изменится ваше самочувствие через 6 недель. Есть теория, что одна из причин гипотиреоза — непереносимость пищевого глютена.
Баета хорошее средство для похудения и от диабета
43 года, 150 см рост, вес 86 кг, диабет 2 типа. Три года назад перенесла ищемический инсульт с параличем глаз, зрение -5. Жалобы на боли и судороги ног, рук, боли в животе, жировой гепатоз печени, одышку, зуд кожи, половых органов, наличие обостреного геморроя (боюсь согласится на операцию). Также мышечная слабость, упадок сил. Принимаю инсулин протафан 12 ЕД утром и 12 ЕД вечером, еще актрапид 5-6 ЕД 3 раза вдень и таблетки метформин 1000 2 раза в день.
Прочитайте программу лечения диабета 2 типа и старательно выполняйте. Сахар нормализуется. Улучшение своего состояния почувствуете уже через неделю.
Прочитала ваши статьи, имею ожирение, сдала анализы.Вот результаты: [вырезано] глюкоза 6.52, а сегодня натощак утром 7.6 , гликированный гемоглобин 5,4%. Возраст 42 года, вес 107 кг при росте 164 см. Про низко-углеводную диету все поняла. Думаю, что витамины группы В и магний я могу попить. Вопрос — необходимо ли применять какие-либо лекарства, например, крестор, виктоза, триптофан и ниацин?
Вы можете сами легко найти в Интернете нормы и сравнить с вашими результатами. Нечего меня нагружать этим.
У вас странно не соответствует гликированный гемоглобин и анализы крови на глюкозу. Возможно, не точный глюкометр. Проверьте свой глюкометр, как описано здесь.
> лекарства, например, крестор,
> виктоза, триптофан и ниацин
Крестор. Поживите на низко-углеводной диете 6 недель. Соблюдайте ее тщательно все это время! Потом еще раз сдайте анализы крови на холестерин. С высокой вероятностью, результаты у вас улучшатся из без этого препарата. Почитайте инструкцию, какие у него богатые побочные эффекты. Советую начать принимать, только если низко-углеводная диета без «химии» плохо поможет привести ваш холестерин в норму. На самом деле, это маловероятно. Если холестерин не улучшается, то или вы плохо соблюдаете диету, или у вас проблемы с гормонами щитовидной железы. Тогда нужно лечить их, а не глотать крестор или другие статины.
Виктоза. Нужно проводить тотальный самоконтроль сахара в крови, как описано здесь. Принимать ли виктозу на фоне низко-углеводной диеты — решаете по его результатам. С высокой вероятностью, сахар у вас и без нее нормализуется. Виктоза для снижения аппетита — это совсем другое дело. Попробуйте сделать следующее. Поживите неделю на низко-углеводной диете, причем ешьте белковые продукты не реже, чем раз в 4 часа каждый день, чтобы у вас сахар в крови никогда не падал ниже нормы. Авось в результате этого приступы обжорства утихнут. Всегда имейте с собой белковую закуску! Например, нарезанную ветчину. Попробуйте все методы, которые описаны в нашей статье о похудении. И только если все это не поможете контролировать обжорство — тогда уже уколы виктозы.
Триптофан. По-моему, это не эффективное снотворное средство. Я предпочитаю вместо него 5-HTP. Эти капсулы помогают от депрессии, улучшают контроль аппетита и сон. Главное принимать их каждый день, даже когда все хорошо.
Ниацин. Ну это длинная тема. В дозах, которые нужны, чтобы улучшить холестерин, он вызывает приливы. Поищите в Интернете.
Если анализы показали проблемы с гормонами щитовидной железы, особенно Т3 свободный, то проконсультируйтесь у эндокринолога и принимайте таблетки, которые он назначит. Только не слушайте его советов насчет диеты :).
Здравствуйте! 65 лет, 2 тип, рост 155 см, вес 49-50 кг. 4 месяца тому назад похудела резко на 7 кг. Избытком веса не страдала. Зрение плохое — выписали очки +4 для работы, но все равно без увеличительного стекла не вижу мелкие буквы. Гипоксия миокарда правого желудочка, гипотрофия левого желудочка, атеросклероз, хронический стеатогепатит. Холестерин был 7,5 — принимаю аторис, сейчас 4,7. Артериальное давление 160/80 — принимаю эналаприл 1раз в день, на ночь еще амлодипин. После приема лекарства давление 130/70. Анализы — гликированный гемоглобин 8%, в моче сахар 28. Принимаю ГЛЮКОФАЖ, кардиомагнил, аторис, начала пить магнелис-В6 по 2 таблетки 3 раза в день. У меня диабет ЛАДА? На ночь инсулин можно получать на пустой желудок? Мне очень нужна ваша консультация. Спасибо.
Нет, у вас диабет 2 типа перешел в тяжелый диабет 1 типа. А LADA — это диабет 1 типа в легкой форме.
> На ночь инсулин можно
> получать на пустой желудок?
Скажите пожалуйста, а Виктоза не стимулирует поджелудочную железу?
> а Виктоза не стимулирует поджелудочную железу?
В том смысле, в каком это делают производные сульфонилмочевины, — нет, не стимулирует.
Но почитайте в инструкции к ней противопоказания и побочные эффекты.
Добрый день! Мне 51 год, рост 162 см, вес 103 кг. Диабет 2 типа с 1998 года. Принимала только Сиофор все эти годы. Сахар натощак дорос постепенно до 10. В феврале после гриппа и лечения антибиотиками сахар стал натощак 18,6. В больнице стали колоть инсулин, потом перевели на Амарил и Галвус мет 1000. Сбили до 8-9 натощак. С апреля начала колоть утром Виктозу плюс Глюкофаж Лонг 1000 вечером. Пью таурин два раза в день по 250 мг, магний в6 на ночь 2 таблетки по 48 мг. В основном соблюдаю низко-углеводную диету, но раз в три дня срываюсь — съедаю кусок хлеба или булочки. Сахар снизился до 6,7 натощак. Два раза в неделю плаваю в бассейне. С февраля вес сбросила 7 кг.
Скажите, можно ли дальше снизить сахар до нормы, а главное, как? И все ли я правильно делаю? Может надо увеличить дозу Виктозы или Глюкофажа? Из других проблем: жировой гепатоз печени, камни в желчном пузыре, хронический панкреатит, повышенное артериальное давление, периодическая бессонница, гипертрофическая кардиомиопатия. Беспокоили также слабость, хроническая усталость,
раздражительность. После снижения сахара и веса стала лучше себя чувствовать.
Вам необходимы уколы инсулина. Без них от всех остальных мероприятий будет мало толку.
Пью таурин два раза в день по 250 мг, магний в6 на ночь 2 таблетки по 48 мг.
Указанные дозы добавок — в 4-5 раз меньше, чем те, которые вам нужны.
Здравствуйте.Мне 55 год рост176 вес 104 СД2 с 2010 года.Принимал Диабетон по 30 утром и Глюкофаж Лонг.1000 вечером при переходе наН углеводную диету 01.10.2015г диабетон непринимаю.Сахар до 6.3 иногда поддувает живот ноющая боль в правой стороне.Скорость клубочковой фильтрации 43 мл.мн как быть сГлюкофажем и возможна ли преспектива Ндиеты.
Здравствуйте! Спасибо за сайт. Скажите пожалуйста конкретно что вы едите из сладостей? Неужели не хочеться домашнего торта? Спасибо!
Просто хочу поблагодарить!! Замечательный сайт, крайне полезный, профессиональный!!
С удивлением узнала, что Галвус не так уж и полезен, а зачем тогда его включили в список льготных лекарств от диабета? Я его получаю бесплатно по льготе как диабетик, рада стараться принимать , раз бесплатно, а ведь стоит недёшево! Может, ну его?
Мой сахар натощак — от 5,6 до 6, 8 , гликированный — 6,5 , индекс ожирения- 28,
Эти показатели- до начала низкоуглеводной диеты, которую начала только два дня назад! Очень жду результата, и почти уверена, что сахар понизится, но вот жирные продукты для печени — беда! Да и для почек белок не полезен, какие осложнения возможны при низкоуглеводной диете для этих органов? Патологии пока нет, но не появятся ли они после этой диеты?
И ещё очень важный вопрос: как быть с отрубями при этой диете? И как быть с препаратами шелухи семян подорожника от запоров? В них какие- то добавки, подсластители и проч..Но от запоров- первое дело!!
Вот такие у меня вопросы возникли, буду благодарна , если получу Вашу консультацию
Здравствуйте, Сергей! Спасибо вам огромное за ваши труды! Моя история такая. Мне 32 года, рост 167 см, вес 64 кг. У мамы и одной бабушки был диабет 2 типа, у второй бабушки 1 типа. Во время второй беременности в 2010 году мне поставили гестационный диабет, родила сама, сын здоров. В июле 2017 года сдавала анализы — гликированный гемоглобин 7,6, глюкоза натощак 6,5, инсулин 3, с-пептид 1,03 (при норме 0,78-5,19). Глаза в порядке (проверяла у офтальмолога), на ноги пока не жалуюсь. В эндокринологическом диспансере выдали Лантус, сказали колоть 6-10 Ед на ночь, записали на школу диабета со 2 октября 2017. А в диспансере услышала от одной женщины про низко-углеводную диету, нашла ваш сайт, стала читать и питаться по вашим рецептам (до этого я, наоборот, вегетарианила и соблюдала посты…) С первого же дня эксперимента сахар натощак самый большой 5,1, через два часа после еды самый большой был 6,8, обычно меньше (5,5 — 6,2), в последнее дни все ниже. Стала меньше хотеть спать и полежать, еще, кажется, худею.Пришла к своему эндокринологу спросить, как быть с инсулином, если у меня такие сахара на этой диете. Сказала пока соблюдать диету. Хочу спросить — судя по с-пептиду, понятно, что поджелудочная уже сильно разрушена. Имеет ли смысл сейчас начать лечиться агонистами рецепторов ГПП-1 (пока без инсулина)? Или уже начинать колоть инсулин? Потому что, судя по вашим цифрам, даже на низко-углеводной диете сахар все равно остается повышенным. Спасибо!
Я для снижения аппетита пью добавку плоский животик с экстрактом ягод годжи. Вес уходит быстро, т.к. стала меньше есть наконец-то.
Мне 63 Пожила..но мало Охота внучку замуж отдать и просто для себя пожитьВот и решила справиться у вас о сахарном диабете Болею с 2003 года
Сахар повышается до 29,9.Вот тогда — хреново: вроде бы у края своей могилы стоишь,а снизу такой родной и знакомый голос зовет. кусочками неумершего
слабо функционирующего мозга понимаешь-нельзя туда, здесь не все сделала.
Устала бодеть.устала жить и перестала верить в то,что еще можно пожить достойно: без пятиразовых уколов в живот и ноги,без четырех разовых приемов таблеток по 8 штук за раз,которые уже и желудком-то не воспринимаются Умираю- так себя чувствую: медленно,противно,скользко и вонюче умираю.
Лет 6 назад мне прислали из Владивостока 5 упаковок по 360 таблеток средства за 17 тысяч рублей. Пропила весь курс и мне стало легче.Через полгода потребовался еще курс- купила..Но 4 упаковки оказались только похожими,но отличались от натурального средства даже запахом Я их тоже выпила,но никаких качественных изменений не произошло
С тех пор что только не пробовала.каких только лекарственных и других средств не пропила НИЧЕГО НЕ ПОМОГАЕТ.ПРишла ясная и четкая мысль — диабет НЕ ИЗЛЕЧИМ И в нашей стране ничего с ним не сделаешь.Стране не выгодно давать людям действенные лекарства и средства Ей выгодно,чтоб аптеки прдавали всякую фигню,поскольку на выпуск ее уже потратились определенные средства и их надо окупить. А здоровье людей для нпшиш зажравшихся- плевое дело. Если есть деньги- езжайте в ИЗраиль.Там за деньги вас подлечат,не вылечат, но хотя бы жизнь вам облегчат. И неверьте вы всяким иннетовским препаратам с 50 проц скидкой и стоимостью в 990 рублей Там кроме мела, и парацитамола -в лучшем случае- нет ничего полезного Одно знаю точно — поноса от них не будет.если станете принимать по способу приема,указанному на коробке.
Жизни вам и удачи

