Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Приветствуем Вас, дорогие читатели нашего сайта! Непростое заболевание, каким несомненно является сахарный диабет 1 типа, требует к себе внимательного отношения – это закон. Зато при должном уважении друг к другу с тяжелой болезнью вполне можно жить. Причем весьма неплохо. Главное условие – достижение хорошей компенсации, что просто невозможно без грамотного подбора внешнего инсулина. О том, как подобрать дозировку продленного инсулина, пойдет речь в данной статье.
Естественная секреция важного гормона в организме ведется в двух режимах: базальном (непрерывно в течение суток) и постпроидальном (выделяется при поступлении пищи). Инсулин продленного действия призван при сахарном диабете 1 типа максимально точно имитировать непрерывную секрецию как у здоровой поджелудочной железы.
Существуют 2 группы гормонов продолжительного действия.
Инсулин средней продолжительности (работает до 16 часов)
- Лантус (24 часа)
- Левемир (16-24 часа)
Основное отличие первой группы препаратов – наличие небольшого пика действия. Обычно он отмечается через 6-8 часов после введения под кожу, длится пару часов. Соответственно, такая особенность требует подстроить график приема пищи под работу искусственного гормона. Вводятся 2 или даже 3 раза в сутки.
Ультрадлинные лекарства полностью прозрачны, не имеют вкраплений или осадка. Они не имеют выраженного пика действия. Хотя некоторые больные, все же, отмечают небольшое усиление утилизации глюкозы в середине расчетного периода действия препарата. Лантус вводится 1 раз в сутки, Левемир, чаще всего, назначается дважды в день.
Индивидуальный выбор конкретного препарата осуществляется совместно с лечащим врачом. Учитывается возраст, состояние общего здоровья, образ жизни, режим питания. У каждого свой диабет, что одному хорошо – другому может быть вовсе неприемлемо.
Единственный верный способ – регулярные замеры сахара крови. Обычно подбор дозы длинного начинается с ночного укола. Для этого рекомендуется делать замеры каждые 3 часа, например, полночь, 3, 6, 9 утра. Обычно нормально выбрать длинный удается за 3-4 дня.
В норме правильная дозировка обеспечивает поддержание одинакового уровня глюкозы на протяжении всей ночи. Допускается разбег в 1-1,5 ммоль. Если вечерний замер показал 6,0, то утренний должен находиться в пределах 4,5-7,5 ммоль.
Если ночные измерения показали неблагополучие в определенный отрезок времени, то в следующую ночь здесь нужно сделать дополнительный контроль каждый час. Иногда повышение сахара вызывается, напротив, избытком гормона, т.е. становится реакцией организма на прошедшую ранее гипогликемию.
Перед проведением проверки нужно пропустить ужин или перенести его на более раннее время, чтобы избежать влияния короткого инсулина. Если используется ультракороткий аналог, то нужна пауза в 4 часа, если короткий – минимум 6 часов. Также ужин не должен содержать большого количества белка и/или жиров, поскольку они расщепляются довольно долго, могут исказить реальную картину.
Здесь нужно действовать аналогично. Конечно, голодать весь день довольно сложно (а в случае с маленькими детьми, просто нереально), то проверяют дневной базал по периодам. Сначала утренний блок, потом дневной и вечерний, пропуская соответствующий прием пищи. Выдерживать нужно также 4 часа для ультракороткого аналога (Новорапид, Хумалог, Апидра), 6 – для короткого (Хумулин Р, Генсулин Р, Актрапид).
В норме между едой сахар крови не должен колебаться. Естественно, следует исключить резкие физические нагрузки, спорт, обильную белковую трапезу, баню, т.е все, что само по себе влияет на свободную глюкозу в крови.
После изменения привычной дозировки реальную картину можно увидеть лишь через несколько дней, поскольку инсулину нужно время «вработаться». Кардинально менять режим ежедневно не стоит, т.к. существует опасность гипогликемии или, напротив, резкого повышения сахара.
Помните, любые способы терапии при эндокринных патологиях могут применяться только после согласования с лечащим врачом! Самолечение может быть опасным.
Расчет дозы инсулина должен производиться очень тщательно, с использованием некоторых видов индексов. Обязательно требуется знать собственный вес и потребление углеводов за сутки и за один прием пищи, чтобы рассчитать правильно дозу.
Исследователями разработаны основы методики расчета инсулиновой дозы препаратов для людей, страдающих различными типами сахарного диабета.
Если человек страдает от сахарного диабета первого типа, то расчеты инсулина проводятся, только если использовать целый комплекс индексов. Вес тела человека определяет количество единиц препарата. Как подобрать дозу инсулина для пациента с нестандартным весом? При наличии у пациента избытка веса индекс должен быть снижен, а при недостатке веса требуется увеличивать индекс. Из этого выходят следующие показатели:
- 0,5 ед./кг веса для тех, у кого недавно был диагностирован диабет первого вида.
- Коэффициент должен составлять 0,6 ед./кг веса пациента, если сахарный диабет был диагностирован приблизительно год назад, но все показатели здоровья пациента относительно стабильные и положительные.
- Индекс должен составлять 0,7 единиц/кг веса человека, который болеет сахарным диабетом первого типа, но его показатели состояния здоровья не являются устойчивыми.
- При возникновении ситуации, когда наблюдается декомпенсация при диабете первого вида, значение должно составлять 0,8 единиц/кг.
- При возникновении у человека кетоацидоза индекс для инсулина при сахарном диабете должен составлять 0,9 единиц.
- Если больной диабетом пубертатного периода либо больная женщина на третьем триместре беременности, то расчет инсулина исходит из показателя одной единицы/кг веса.
Передозировка наступает после принятия более чем 1 единицы/кг веса человека. Хотя смертельная доза инсулина для каждого человека будет разной. Начальный этап характеризуется показателем не больше 0,5 ед. но потом его можно будет снизить. Этот период называют «медовым месяцем» развития заболевания. Но затем введение инсулина потребуется увеличивать.
Когда используется препарат с длительным действием, он должен создавать имитацию того, что гормон вырабатывается в достаточной норме. Колоть этот препарат потребуется дважды за сутки, причем равными частями от суточного объема вещества.
Как рассчитать дозу инсулина с быстрым действием? Его использовать надо перед едой, когда рассчитывается дозировка инсулина, используется индекс ХЕ (хлебные единицы). Чтобы определить, сколько углеводов за сутки потребляется, требуется знать общий объем потребленных калорий.

Первый этап — нормализация гликемии натощак. Если у больного гликемия, при голодном желудке постоянно фиксируется больше 7,8 ммоль/л, то потребуется прекращение применения таблеток, которые снижают уровень сахара. Вместо них нужно использовать препарат с длительным действием приблизительно 0,2 ед./кг в одни сутки. Дальше нужно каждые 4 дня увеличивать дозу на 4 единицы либо можно делать это один раз за два дня. Величина повышения составляет 2 ед. Если во время проведения корректировок гликемии в этот период после подсчетов набирается объем инсулина, который больше 30 единиц, то необходимо разбить объем препарата для двух приемов. Вечерний объем должен быть немного меньше, чем утром.

После еды гликемия должна быть не больше 10 ммоль/л. Если гликемия после принятия еды не превышает показатель 10 ммоль/л, то у больного наступила инсулинорезистентность. Разрешается пациенту использовать таблетированные медпрепараты, которые предназначены для снижения уровня сахара. Но это возможно только тогда, когда достигнут оптимальный уровень гликемии. К тому же нужно начать применять сенситайзеры. При уровне сахара больше, чем 10 ммоль/л, после приема пищи нужно половину всей дозы инсулинсодержащих препаратов с продленным эффектом заменить препаратами быстрого действия.
Инсулин – гормон, вырабатываемый поджелудочной железой. Он отвечает за регуляцию уровня сахара в крови. Когда инсулин поступает в организм, запускаются окислительные процессы: глюкоза расщепляется на гликоген, белки и жиры. Если же в кровь поступает недостаточное количество этого гормона, формируется заболевание под названием сахарный диабет.
При втором типе СД пациенту необходимо компенсировать постоянный недостаток гормона инъекциями. При правильном применении инсулин приносит только пользу, однако необходимо тщательно подобрать его дозу и частоту применений.
Инсулин – гормон, предназначенный для регуляции уровня глюкозы в крови. Если его по какой-то причине становится мало, формируется сахарный диабет. При второй форме этого недуга компенсировать недостаток одними только таблетками или правильным питанием не удается. В таком случае прописываются инъекции инсулином.
Он предназначен для восстановления нормальной работы регуляторной системы, которую уже не может обеспечивать поврежденная поджелудочная железа. Под воздействием негативных факторов этот орган начинает истончаться и больше не может вырабатывать достаточное количество гормонов. В таком случае пациенту ставится диагноз – сахарный диабет 2 типа. Спровоцировать такое отклонение могут:
- Нестандартное течение сахарного диабета;
- Экстремально высокий уровень глюкозы – выше 9 ммоль/л;
- Прием препаратов на основе сульфонилмочевины в больших количествах.

Бета-клетки, которые выстилают поджелудочную железу, предназначены для выработки природного инсулина. Под влиянием возраста или других заболеваний они разрушаются и погибают – больше они не могут продуцировать инсулин. Специалисты отмечают, что у людей с первым типом сахарного диабета спустя 7-10 лет также возникает необходимость в подобной терапии.
Основные причины назначения инсулина следующие:
- Гипергликемия, при которой уровень сахара в крови поднимается выше отметки в 9 ммоль/л;
- Истощение или заболевания поджелудочной железы;
- Беременность у женщины, страдающей сахарным диабетом;
- Вынужденная лекарственная терапия препаратами, в составе которых присутствует сульфонилмочевина;
- Обострение хронических заболеваний, влияющих на поджелудочную железу.
Также этот гормон помогает более безболезненно перенести воспалительные процессы в организме любой природы. Уколы инсулином назначаются людям с нейропатией, которая сопровождается сильными болезненными ощущениями, а также с атеросклерозом. Для поддержания нормального функционирования организма инсулинотерапия показана беременным и кормящим женщинам.
Из-за собственной неосведомленности многие пациенты стараются как можно дольше не начинать терапию инсулином. Они считают, что это точка невозврата, которая говорит о серьезной патологии. В действительности в таких уколах нет ничего страшного. Инсулин – то вещество, которое поможет вашему организму полноценно работать, а вам – забыть о своем хроническом заболевании. С помощью регулярных уколов вам удастся забыть о негативных проявлениях сахарного диабета второго типа.

На сегодняшний день инсулин бывают следующих видов:
- Ультракороткого действия – действует практически мгновенно;
- Короткого действия – отличаются более медленным и плавным эффектом;
- Средней продолжительности – начинают действовать спустя 1-2 часа после введения;
- Длительного действия – наиболее распространенный вид, который обеспечивает нормальную работу организма на 6-8 часов.
Первый инсулин был выведен человеком в 1978 году. Именно тогда английские ученые заставили кишечную палочку продуцировать этот гормон. Массовый выпуск ампул с препаратом начался только в 1982 году с США. До этого времени люди с сахарным диабетом 2 типа были вынуждены вводить в себя свиной инсулин. Такая терапия постоянно вызывала побочные эффекты в виде серьезных аллергических реакций. Сегодня же весь инсулин имеет синтетическое происхождения, благодаря чему лекарство не вызывает никаких побочных эффектов.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Для этого каждый день в течение недели нужно сдавать кровь на глюкозу.
После того, как вы получите результаты исследования, можете отправляться к специалисту. Чтобы получить максимально правдивые результаты, перед забором крови за несколько недель начните вести нормальный и правильный образ жизни.
Если же, соблюдая диету, поджелудочная железа все равно будет требовать дополнительную дозу инсулина, избежать терапии не удастся. Врачи, чтобы составить правильную и эффективную инсулинотерапию, отвечают на следующие вопросы:
- Нужны ли уколы инсулина на ночь?
- Если нужны, рассчитывается дозировка, после чего корректируется дневная доза.
- Нужны ли уколы инсулина длительного действия утром?
Чтобы сделать это, больной помещается в стационар и проходит обследование. Ему не дают завтрак и обед, изучают реакцию организма. После этого в течение нескольких дней по утрам вводится инсулин длительного действия, при необходимости доза корректируется. - Нужны ли уколы инсулина перед приемами пищи? Если да, то перед какими нужны, а перед какими — нет.
- Рассчитывается стартовая дозировка инсулина короткого действия перед приемом пищи.
- Проводится эксперимент, позволяющий определить, за сколько до приема пищи нужно колоть инсулин.
- Больного обучают вводить инсулин себе самостоятельно.
Очень важно, чтобы разработкой инсулинотерапии занимался квалифицированный лечащий врач.
Точные дозировки и время приема рассчитываются для каждого пациента индивидуально. Некоторым из них нужны уколы только на ночь или утром, другие же – требуют постоянной поддерживающей терапии.
Сахарный диабет второго типа – хроническое прогрессирующее заболевание, при котором способность бета-клеток поджелудочной железы к выработке инсулина постепенно снижается. Оно требует постоянного введения синтетического препарата, чтобы поддерживать нормальный уровень глюкозы в крови. Учитывайте. Что дозу действующего вещества необходимо постоянно корректировать – обычно увеличивать. Со временем вы дойдете до максимальной дозы таблеток. Многие врачи не любят эту лекарственную форму, так как она постоянно вызывает серьезные осложнения в организме.
Когда доза инсулина будет выше, чем у таблеток, врач окончательно переведет вас на уколы. Учитывайте, что это постоянная терапия, которую вы будете получать до конца жизни. Также будет меняться дозировка лекарственного средства, так как организм быстро привыкает к изменениям.

В таком случае одна и та же доза инсулина будет для него эффективной в течение нескольких лет.
Обычно такое явление встречается у тех людей, у которых сахарный диабет был диагностирован достаточно рано. Также у них должна быть сохранена нормальная деятельность поджелудочной железы, особенно важна выработка бета-клеток. Если диабетик смог привести свой вес в норму, он правильно питается, занимается спортом, делает все возможное для восстановления организма – он может обойтись минимальными дозами инсулина. Правильно питайтесь и ведите здоровый образ жизни, тогда и вам не придется постоянно увеличивать дозу инсулина.
Для восстановления деятельности поджелудочной железы и островков с бета-клетками назначается препараты на основе сульфонилмочевины. Такое соединение провоцирует этот эндокринный орган на выработку инсулина, благодаря чему уровень глюкозы в крови держится на оптимальном уровне. Это помогает поддерживать в нормальном состоянии все процессы в организме. Обычно с этой целью назначаются следующие лекарственные средства:
Все эти препараты обладают мощным стимулирующим действием на поджелудочную железу. Очень важно соблюдать подобранную врачом дозировку, так как употребление слишком большого количества сульфонилмочевины может привести к разрушению поджелудочной железы. Если проводить инсулинотерапию без этого лекарства, функция поджелудочной железы будет полностью подавлена всего за несколько лет. Она будет максимально долго сохранять свою функциональность, благодаря чему вам не придется повышать дозу инсулина.
Лекарства, предназначенный для поддержания организма при сахарном диабете второго типа, помогают восстановить поджелудочную железу, а также защитить ее от патогенного влияния внешних и внутренних факторов.
Также для достижения наилучшего эффекта необходимо соблюдать специальную диету. С ее помощью удастся снизить количество сахара в крови, а также добиться оптимального баланса белков, жиров и углеводов в организме.
Инсулин – важная часть жизни людей с сахарным диабетом второго типа. Без этого гормона они начнут испытывать серьезный дискомфорт, что приведет к гипергликемии и более серьезным последствиям. Врачи давно установили, что правильная терапия инсулином помогает избавить пациента от негативных проявлений сахарного диабета, а также значительно продлить его жизнь. При помощи этого гормона удается привести на должный уровень концентрацию глюкозированного гемоглобина, и сахара: натощак и после еды.
Инсулин для диабетиков – единственное средство, которое поможет им чувствовать себя хорошо и забыть о своем недуге. Правильно подобранная терапия позволяет остановить развитие заболевания, а также не допустить развития серьезных осложнений. Инсулин в правильных дозах не способен нанести вред организму, однако при передозировке возможна гипогликемия и гипогликемическая кома, которая требует срочной медицинской помощи. Терапия этим гормоном вызывает следующий терапевтический эффект:
- Снижение уровня сахара в крови после еды и на пустой желудок, избавление от гипергликемии.
- Усиление выработки гормонов в поджелудочной железе в ответ на прием продуктов питания.
- Уменьшение метаболического пути, или глюконеогенеза. Благодаря этому сахар быстрее выводится из неуглеводных составляющих.
- Снижение липолиза после приема пищи.
- Снижение гликированных белков в организме.
Полноценная инсулинотерапия благоприятно сказывается на обменных процессах в организме: липидном, углеводном, белковом. Также прием инсулина помогает активировать подавление и депонирование сахара, аминокислот и липидов.
Благодаря инсулину удается достичь активного жирового обмена. Это обеспечивает нормальный вывод свободных липидов из организма, а также ускоренную выработку белков в мускулатуре.
Инсулин при диабете 2 типа — это незаменимое средство, чтобы вы могли держать свой уровень глюкозы в крови в норме и защититься от осложнений. Обходиться без инъекций гормона, понижающего сахар, можно лишь в легких случаях, но не при заболевании средней или высокой тяжести. Многие диабетики тянут время, сидя на таблетках и имея высокий уровень глюкозы. Колите инсулин, чтобы держать сахар в норме, иначе осложнения диабета будут развиваться. Они могут сделать вас инвалидом или рано свести в могилу. При показателях сахара 8,0 ммоль/л и выше приступайте к лечению диабета 2 типа инсулином немедленно, как описано ниже.

Поймите, что начало лечения инсулином — это не трагедия и не конец света. Наоборот, уколы продлят вашу жизнь и улучшат ее качество. Они защитят от осложнений на почки, ноги и зрение.
Прежде всего, сдайте анализ крови на С-пептид. Решение о том, нужно ли колоть инсулин при диабете 2 типа, принимается с учетом его результатов. Если у вас показатели С-пептида низкие, придется колоть инсулин хотя бы в периоды ОРВИ, пищевых отравлений и других острых заболеваний. Большинству пациентов, которые используют пошаговую схему лечения диабета 2 типа, удается хорошо жить без ежедневных уколов. Когда вы придете в лабораторию, чтобы сдать анализ на С-пептид, можете заодно проверить свой гликированный гемоглобин.
В любом случае, потренируйтесь делать уколы инсулиновым шприцем безболезненно. Вы поразитесь, насколько это легко. Со шприц-ручкой — то же самое, все легко и безболезненно. Навык введения инсулина вам пригодится, когда случится простуда, пищевое отравление или другое острое состояние. В такие периоды бывает нужно временно колоть инсулин. Иначе течение диабета может ухудшиться на всю оставшуюся жизнь.
У больных диабетом 2 типа, которые лечатся инсулином, есть сложности:
- обеспечивать себя качественными импортными препаратами;
- грамотно рассчитывать дозировки;
- часто измерять сахар, ежедневно вести дневник;
- анализировать результаты лечения.
Но боль от уколов не является серьезной проблемой, потому что ее практически нет. Позже вы будете смеяться над своими прежними страхами.
Через некоторое время к этим средствам можно добавить еще подкожное введение инсулина в низких дозах по схеме, подобранной индивидуально. Ваши дозировки инсулина будут в 3-8 раз ниже тех, к которым привыкли доктора. Соответственно, не придется страдать от побочных эффектов инсулинотерапии.
Цели и способы лечения диабета 2 типа, о которых рассказано на этом сайте, почти во всем отличаются от стандартных рекомендаций. Однако методы доктора Бернстайна помогают, а стандартная терапия — не очень, как вы уже убедились. Реальная и достижимая цель — держать сахар стабильно 4,0-5,5 ммоль/л, как у здоровых людей. Это гарантированно защищает от осложнений диабета на почки, зрение, ноги и другие системы организма.
На первый взгляд, колоть инсулин при диабете 2 типа вообще нет необходимости. Потому что уровень этого гормона в крови у больных обычно нормальный, а то и даже повышенный. Однако не всё так просто. Дело в том, что у больных диабетом 2 типа происходят атаки иммунной системы на бета-клетки поджелудочной железы, вырабатывающие инсулин. К сожалению, такие атаки случаются не только при диабете 1 типа, но и при СД2. Из-за них значительная часть бета-клеток может погибнуть.
Причинами диабета 2 типа считаются ожирение, нездоровое питание и сидячий образ жизни. Множество людей в среднем и пожилом возрасте имеют большой избыточный вес. Однако далеко не все из них заболевают диабетом 2 типа. От чего зависит, перейдет ли ожирение в диабет? От генетической предрасположенности к аутоиммунным атакам. Иногда эти атаки оказываются настолько тяжелыми, что компенсировать их могут только уколы инсулина.
Прежде всего, изучите список вредных таблеток от диабета 2 типа. Немедленно откажитесь от их приема, вне зависимости от ваших показателей сахара. Уколы инсулина, при грамотном использовании, могут продлить вашу жизнь. А вредные таблетки сокращают ее, даже если уровень глюкозы временно снижается.
Дальше нужно следить за поведением сахара на протяжении каждого дня, например, в течение недели. Почаще используйте глюкометр, не экономьте тест-полоски.
Пороговый уровень глюкозы в крови — 6,0-6,5 ммоль/л.
Может оказаться, что в какие-то часы ваш сахар регулярно превышает это значение, несмотря на строгое соблюдение диеты и прием максимальной дозировки метформина. Это означает, что поджелудочная железа не справляется с пиковой нагрузкой. Нужно ее аккуратно поддержать уколами инсулина в низких дозах, чтобы не развивались осложнения диабета.
Чаще всего бывают проблемы с показателем сахара утром натощак. Чтобы он был нормальным, нужно:
- С вечера рано ужинать, до 18.00-19.00
- На ночь колоть немного продленного инсулина.
Также измеряют уровень глюкозы через 2-3 часа после еды. Он может оказаться регулярно повышенным после завтрака, обеда или ужина. В таком случае, нужно колоть быстрый (короткий или ультракороткий) инсулин перед этими приемами пищи. Или можно попробовать вводить продленный инсулин с утра, в дополнение к уколу, который делаете на ночь.
Не соглашайтесь жить с сахаром 6,0-7,0 ммоль/л, а тем более, выше! Потому что при таких показателях хронические осложнения диабета развиваются, хоть и медленно. С помощью уколов доведите свои показатели до 3,9-5,5 ммоль/л.
Сначала нужно перейти на низкоуглеводную диету. К ней подключают прием лекарства метформин. При показателях сахара 8,0 ммоль/л и выше нужно сразу начинать колоть инсулин. Позже дополните его таблетками метформин с постепенным повышением суточной дозы до максимальной.
После начала уколов следует продолжать соблюдать диету и принимать метформин. Уровень глюкозы нужно стабильно держать в пределах 4,0-5,5 ммоль/л, как у здоровых людей. Врач может рассказывать, что сахар 6,0-8,0 ммоль/л — отлично. Но это неправда, потому что хронические осложнения диабета развиваются, хоть и медленно.
К сожалению, инсулин разрушается в желудочно-кишечном тракте под действием соляной кислоты и пищеварительных ферментов. Эффективных таблеток, содержащих этот гормон, не существует. Фармацевтические компании даже не ведут исследования в этом направлении.
Разработан ингаляционный аэрозоль. Однако это средство не может обеспечить точность дозировки. Поэтому использовать его не следует. Больные диабетом 2 типа, которые едят много углеводов, вынуждены вводить себя огромные дозы инсулина. Им ± 5-10 ЕД погоды не сделают. Но для диабетиков, которые соблюдают низкоуглеводную диету, такая погрешность является недопустимой высокой. Она может составить 50-100% всей требуемой дозы.
На сегодняшний день не существует других реальных способов введения инсулина, кроме уколов. Повторим, что эти инъекции являются практически безболезненными. Постарайтесь обеспечить себя качественными импортными препаратами, а также научиться грамотно рассчитывать дозировки. Решив эти задачи, с уколами вы справитесь.
На сегодняшний день, из продленных видов инсулина самым лучшим является Тресиба. Потому что он действует дольше всех и весьма плавно. Особенно хорошо помогает привести в норму сахар утром натощак. Однако этот препарат — новый и дорогой. Вряд ли вы сможете получить его бесплатно.
Левемир и Лантус используются уже более 10 лет и тоже хорошо себя зарекомендовали. При условии, что вы соблюдаете низкоуглеводную диету и колете себе низкие, аккуратно рассчитанные дозы, а не гигантские, к которым привыкли доктора.
Переход на новый, модный и дорогой инсулин Тресиба не избавляет от необходимости соблюдать низкоуглеводную диету.
Изучите также статью “Виды инсулина и их действие”. Разберитесь, чем отличаются короткие препараты от ультракоротких, почему не рекомендуется использовать средний инсулин протафан.
Если у вас часто бывает повышенный сахар утром натощак, нужно начинать с уколов длинного инсулина на ночь. При нормальных показателях глюкозы утром натощак можно начать с введения препарата быстрого действия перед едой. Схема инсулинотерапии — это список 1-3 видов инсулина, а также указания, в какие часы их колоть и в каких дозировках. Ее подбирают индивидуально, накопив в течение нескольких суток информацию о динамике сахара на протяжении каждого дня. Также учитывают длительность заболевания, массу тела больного и другие факторы, влияющие на чувствительность к инсулину.
Большинство врачей рекомендуют одну и ту же схему инсулинотерапии каждому диабетику, не вникая в индивидуальные особенности его заболевания. Такой метод не может обеспечить хорошие результаты. Обычно назначают стартовую дозу длинного препарата 10-20 ЕД в сутки. Для пациентов, которые соблюдают низкоуглеводную диету, такая доза может оказаться слишком высокой и вызвать гипогликемию (низкий сахар в крови). По-настоящему эффективен только индивидуальный подход, который продвигает доктор Бернстайн и сайт Endocrin-Patient.Com.
Обычно при диабете 2 типа нужно начинать с уколов продленного инсулина и надеяться, что препараты быстрого действия не понадобятся. Подразумевается, что больной уже соблюдает низкоуглеводную диету и принимает метформин.
В тяжелых случаях оказывается невозможным обойтись без введения короткого инсулина перед едой, в дополнение к уколам продленного инсулина на ночь и по утрам. Если обмен глюкозы у вас сильно нарушен, используйте два вида инсулина одновременно, не ленитесь. Можете попробовать заняться бегом трусцой и силовыми физическими упражнениями. Это дает возможность значительно снизить дозы инсулина, а то и отменить уколы. Подробнее читайте ниже.
Ответ на этот вопрос — строго индивидуальный для каждого пациента. Многим диабетикам нужно колоть продленный инсулин на ночь, чтобы привести в норму сахар утром натощак. Однако некоторым это не требуется. При тяжёлом диабете может понадобиться вводить быстрый инсулин перед каждым приемом пищи. В легких случаях поджелудочная железа без уколов хорошо справляется с усвоением еды.
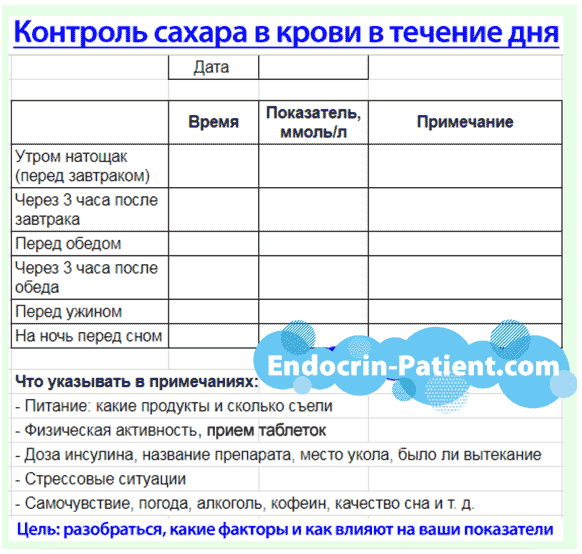
Нужно в течение недели измерять сахар в крови глюкометром как минимум 5 раз в сутки:
- утром натощак;
- через 2 или 3 часа после завтрака, обеда и ужина;
- на ночь перед сном.
Можно ещё дополнительно измерять непосредственно перед приемами пищи.
Собрав эту информацию, вы поймете:
- Сколько уколов инсулина вам требуется в сутки.
- Какие примерно должны быть дозы.
- Какие виды инсулина вам нужны — продленный, быстрый или тот и другой одновременно.
Дальше вы будете повышать или понижать дозы по результатам действия предыдущих инъекций. Через несколько дней станет понятно, какие дозы и расписание уколов являются оптимальными.
- при каких показателях сахара нужно колоть инсулин, а при каких — нет;
- какая максимально допустимая доза в сутки;
- сколько инсулина нужно на 1 ХЕ углеводов;
- на сколько 1 ЕД снижает сахар в крови;
- сколько ЕД инсулина нужно, чтобы снизить сахар на 1 ммоль/л;
- что будет, если вколоть большую (например, двойную) дозу;
- сахар не падает после укола инсулина — возможные причины;
- какая нужна доза инсулина при появлении ацетона в моче.
Как правило, так и нужно делать. Препараты, содержащие метформин, повышают чувствительность организма к инсулину, помогают уменьшить дозы и количество уколов. Имейте в виду, что физическая активность действует в несколько раз лучше, чем метформин. А основным средством лечения нарушенного обмена глюкозы является низкоуглеводная диета. Без неё инсулин и таблетки работают плохо.
Здесь уместно будет повторить ссылку на список вредных лекарств от диабета 2 типа. Немедленно откажитесь от приема этих препаратов.
После того, как диабет 2 типа начали лечить инсулином, нужно продолжать соблюдать низкоуглеводную диету. Это единственный способ, чтобы хорошо контролировать заболевание. Диабетики, которые позволяют себе употреблять запрещенные продукты, вынуждены колоть огромные дозы гормона. Это вызывает скачки сахара в крови и постоянно плохое самочувствие. Чем выше дозировки, тем больше риск гипогликемии. Также инсулин вызывает прибавку массы тела, спазм сосудов, задержку жидкости в организме. Все это повышает артериальное давление.
Посмотрите видео о том, как съедаемые белки, жиры и углеводы влияют на сахар в крови.
Ограничивайте углеводы в своём питании, чтобы снизить дозировки и избежать побочных эффектов, перечисленных выше.
Изучите список запрещенных продуктов и полностью откажитесь от их употребления. Питайтесь разрешенными продуктами. Они не только полезные, но при этом еще вкусные и сытные. Старайтесь не переедать. Однако нет необходимости слишком ограничивать калорийность рациона и испытывать хроническое чувство голода. Более того, это вредно.
Официальная медицина говорит, что можно употреблять запрещённые продукты, перегруженные углеводами, покрывая их уколами высоких доз инсулина. Это вредная рекомендация, не нужно следовать ей. Потому что такое питание приводит к скачкам сахара в крови, развитию острых и хронических осложнений диабета.
Нужно на 100% отказаться от употребления запрещённых продуктов, не делая исключений на праздники, выходные, командировки, походы в гости. Для больных диабетом не подходят циклические схемы низкоуглеводного питания, в частности, диета Дюкана и Тима Ферриса.
Если хотите, можете попробовать периодически голодать в течении 1-3 дней или даже дольше. Однако это не обязательно. Контролировать диабет 2 типа, держать сахар стабильно в норме можно и без голодания. Прежде чем поститься, разберитесь, как нужно корректировать дозы инсулина на время голодания.
Многих больных диабетом 2 типа интересует кетогенная диета LCHF. Переход на эту диету помогает снизить дозы инсулина, а то и отказаться от ежедневных уколов. Посмотрите подробное видео о кетогенном питании. Узнайте, какие у него преимущества и недостатки. В видео-ролике Сергей Кущенко объясняет, чем эта диета отличается от низкоуглеводного питания по методу доктора Бернстайна. Разберитесь, насколько реально похудеть, изменив свой рацион. Узнайте об использовании кето диеты для профилактики и лечения рака.
Читайте также статью “Диета при диабете 2 типа”. Узнайте подробно о диете Елены Малышевой, вегетарианстве, LCHF, кетогенной диете. Многие диабетики опасаются, что переход на низкоуглеводное питание усилит у них подагру. Читайте об этом в статье, как и о других возможных побочных эффектах.
Это зависит от мотивации диабетика. Если человек по-настоящему хочет жить, то медицина бессильна :). Пациенты, которые грамотно колят себе инсулин, живут долго и счастливо. Уколы защищают их от осложнений на почки, зрение и ноги, а также от раннего инфаркта и инсульта.
Переход на инсулин — это не признак близкого конца, а наоборот, шанс восстановить здоровье, продлить жизнь. Читайте также статью о лечении диабета 2 типа у пожилых людей. В ней подробно рассказано, как определить ожидаемую продолжительность жизни.
И инсулин, и таблетки при разумном применении не вредят, а наоборот помогают диабетикам. Эти лечебные средства защищают пациентов от осложнений нарушенного обмена глюкозы и продлевают жизнь. Их полезность доказана масштабными научными исследованиями, а также повседневной практикой.
Однако использование инсулина и таблеток должно быть грамотным. Больным диабетом, которые мотивированы жить долго, нужно тщательно разобраться в своём лечении. В частности, изучите список вредных лекарств от диабета 2 типа и немедленно откажитесь от их приема. Перейдите с приема таблеток на уколы инсулина, если у вас есть к этому показания.
Метформин — это лекарство, которое повышает чувствительность к инсулину, уменьшает необходимые дозировки. Чем ниже требуемые дозировки инсулина, тем более стабильно действуют уколы и больше шансов похудеть. Таким образом, прием метформина приносит значительную пользу.
Больным диабетом 2 типа, которые лечатся инсулином, как правило, имеет смысл принимать метформин в дополнение к уколам. Однако вряд ли вы заметите какой-то эффект от одной выпитой таблетки. Теоретически, всего одна принятая таблетка метформина может повысить чувствительность к инсулину настолько, что возникнет гипогликемия (низкий уровень глюкозы). Однако на практике это очень маловероятно.
Диабетон МВ, Манинил и Амарил, а также их многочисленные аналоги — это вредные таблетки. Они временно снижают сахар в крови. Однако, в отличие от уколов инсулина, они не продлевают жизнь больных диабетом 2 типа, а скорее даже сокращают ее продолжительность.
Пациентам, которые хотят жить долго, нужно держаться подальше от перечисленных лекарств. Высший пилотаж — сделать так, чтобы ваши враги, больные диабетом 2 типа, принимали вредные таблетки и еще соблюдали сбалансированную низкокалорийную диету. В этом могут помочь статьи из медицинских журналов.
Таблетки перестают помогать, когда у больного диабетом 2 типа поджелудочная железа полностью истощена. В таких случаях заболевание фактически переходит в диабет 1 типа. Нужно срочно начинать колоть инсулин, пока не развились нарушения сознания.
Инсулин всегда понижает сахар в крови, кроме тех случаев, когда он испорченный. К сожалению, это очень хрупкий препарат. Он разрушается от малейшего выхода температуры хранения за допустимые пределы, как вверх, так и вниз. Также для инсулина в шприц-ручках или картриджах вредно попадание прямых солнечных лучей.
В странах СНГ порча инсулина приобрела катастрофические масштабы. Она происходит не только в аптеках, но и на оптовых складах, а также во время перевозки и растаможивания. У пациентов очень высокие шансы купить или получить бесплатно испорченный инсулин, который не работает. Изучите статью “Правила хранения инсулина” и делайте, что в ней написано.
Вероятно, диабетик продолжает употреблять запрещённые продукты. Или дозы инсулина, которые он получает, являются недостаточными. Имейте в виду, что тучные больные диабетом 2 типа отличаются пониженной чувствительностью к инсулину. Им требуется относительно высокие дозы этого гормона, чтобы получить реальный эффект от уколов.
Из-за нехватки инсулина в тяжёлых случаях уровень глюкозы может достигнуть 14-30 ммоль/л. Такие диабетики требуют неотложной медицинской помощи и часто погибают. Нарушение сознания, вызванное высоким сахаром в крови у больных диабетом 2 типа, называется гипергликемическая кома. Оно является смертельно опасным. Часто случается у пожилых людей, которые халатно относятся к контролю своего заболевания.
Для большинства читателей этой страницы гипергликемическая кома не является реальной угрозой. Их проблемой могут быть хронические осложнения диабета. Имейте в виду, что они развиваются при любых показателях глюкозы в крови выше 6,0 ммоль/л. Это соответствует уровню гликированного гемоглобина 5,8-6,0%. Конечно, чем выше сахар, тем быстрее развиваются осложнения. Но даже при показателях 6,0-7,0 негативные процессы уже идут.

Они часто приводят к смерти из-за раннего инфаркта или инсульта. Эти причины летального исхода обычно не связывают с диабетом, чтобы не ухудшать официальную статистику. Но на самом деле они связаны. У некоторых диабетиков сердечно-сосудистая система оказывается настолько выносливой, что раннего инфаркта или инсульта не случается. Таким пациентам хватает времени, чтобы познакомиться с осложнениями на почки, ноги и зрение.
Не верьте врачам, которые утверждают что сахар в крови 6,0-8,0 безопасен. Да, у здоровых людей бывают такие показатели глюкозы после еды. Но они держатся не дольше, чем 15-20 минут, а не несколько часов подряд.
Больным диабетом 2 типа нужно начинать колоть инсулин, если соблюдение низкоуглеводной диеты и прием лекарства метформин недостаточно помогают. Целевые показатели сахара в крови — 3,9-5,5 ммоль/л стабильно 24 часа в сутки. Нужно начинать уколы инсулина с низких доз, постепенно повышая их, пока уровень глюкозы не будет держаться в указанных пределах.
Значительное увеличение физической активности может помочь отменить уколы инсулина. В достижении этой цели хорошо помогает бег трусцой, а также силовые тренировки в спортзале или в домашних условиях. Поинтересуйтесь, что такое ци-бег. К сожалению, не всем диабетикам физкультура помогает спрыгнуть с инсулина. Это зависит от тяжести ваших нарушений обмена глюкозы.
Попробуйте с помощью физической активности повысить чувствительность своего организма к инсулину. Если вам это удастся, то собственного гормона, который вырабатывает поджелудочная железа, будет достаточно, чтобы держать сахар стабильно в норме. Под нормой имеются в виду показатели 3,9-5,5 ммоль/л 24 часа в сутки.
Уровень глюкозы должен быть нормальным:
- утром натощак;
- на ночь перед сном;
- перед едой;
- через 2-3 часа после каждого приема пищи.
Рекомендуется сочетать кардиотренировки с силовыми упражнениями. Для укрепления сердечно-сосудистой системы лучше всего подходит бег трусцой. Он более доступен, чем плавание, велосипед и лыжный кросс. Можно эффективно заниматься силовыми упражнениями в домашних условиях и на уличных площадках, без необходимости посещать спортзал. Если вам нравится тягать железо в спортзале, это тоже подойдет.
Регулярная физическая активность не только повышает чувствительность организма к инсулину, но и приносит много других выгод. В частности, защищает от проблем с суставами и других типичных возрастных заболеваний.
Допустим, у вас получилось повысить чувствительность организма к инсулину. Стало возможным в обычные дни обходиться без уколов. Однако не следует выбрасывать инсулиновую шприц-ручку, откладывать ее в дальний угол. Потому что может возникнуть необходимость временно возобновить инъекции во время простуды или других инфекционных заболеваний.
Инфекции увеличивают потребность диабетика в инсулине на 30-80%. Потому что воспалительный ответ организма снижает чувствительность к этому гормону. Пока больной диабетом 2 типа не выздоровел и воспаление не прошло, нужно особенно беречь поджелудочную железу. При необходимости — поддержать ее введением инсулина. Ориентируйтесь на показатели сахара в крови. Определяйте по ним, нужно ли временно возобновить уколы. Если игнорировать этот совет, после короткой простуды течение диабета может ухудшиться на всю оставшуюся жизнь.
Диабет 2 типа вызван тем, что ваш организм не переносит пищевые углеводы, особенно рафинированные. Чтобы взять заболевание под контроль, нужно наладить систему полного воздержания от употребления запрещённых продуктов. После того, как вы это сделаете, отпадет необходимость голодать. Разрешенные продукты — полезные, при этом сытные и вкусные. Сайт Endocrin-Patient.Com все время подчеркивает, что больным диабетом 2 типа можно держать стабильно нормальный сахар в крови, не прибегая к голоданию.
Некоторые пациенты ленятся думать и строить систему, а хотят добиться моментальных результатов с помощью голодания. После выхода из голодания у них вновь появляется неконтролируемая тяга к вредным углеводам. Чередование периодов голодания и обжорства углеводами — это для диабетиков гарантированный способ, чтобы быстро свести себя в могилу. В тяжелых случаях может понадобиться психотерапия, чтобы разорвать порочный круг.
Изучите пошаговую схему лечения диабета 2 типа и делайте, что в ней написано. Перейдите на низкоуглеводную диету. Добавьте к ней метформин, инсулин и физическую активность. После того, как ваш новый режим стабилизируется, можете попробовать еще голодание. Хотя в этом нет особой необходимости. Польза от голодания сомнительная. Вы потратите немало сил чтобы выработать привычку к нему. Лучше вместо этого сформировать привычку к регулярным занятиям физкультурой.
Здравствуйте! У меня диабет 2 типа, тяжелый, вынужден колоть инсулин, несмотря на строгое соблюдение низкоуглеводной диеты. Вопрос такой. Обычно днем сахар держится в районе 6,7-7,2. Я бы хотел снизить его до 5,5-6,0. Но подкалывать больше не могу, потому что 1 ЕД инсулина снижает на 3,5-4,0 ммоль/л. Или даже еще сильнее. Это уже будет гипогликемия. Шприц-ручки с меньшим шагом тоже нет. Что посоветуете?
В первую очередь, хочу вас похвалить за старательное отношение к контролю своего заболевания. Продолжайте в том же духе, оно со временем окупится.
Вам нужно разбавлять инсулин физиологическим раствором, который продается в аптеке, и точно колоть подходящие дозы с шагом 0,25 ЕД.
Имейте в виду, что препараты Лантус и Тресиба разбавлять нельзя. Их придется заменить.
Здравствуйте!
У моей мамы диабет 2 типа, но при приеме инсулина, прописанного врачом, сахар держится около 14. Она сама увеличила дозу, но все равно уровень глюкозы остается выше 10. Может ли это зависеть от качества инсулина? От страны производителя?
Может ли это зависеть от качества инсулина? От страны производителя?
Да, еще как! Вы легко найдете сотни негативных отзывов о препаратах инсулина отечественного производства.
Здравствуйте! Мне 67 лет, есть ожирение. Страдаю диабетом 2 типа уже 16 лет. Также много других возрастных заболеваний. Недавно вынуждена была перейти с таблеток, понижающих сахар, на инсулин. Меня часто беспокоят боли в животе и суставах. Могут ли уколы инсулина усиливать их? Мне кажется, что так и происходит.
Меня часто беспокоят боли в животе и суставах. Могут ли уколы инсулина усиливать их?
Скорее, проблемы с суставами и диабет вызваны одними и теми же причинами — ленью, малоподвижным образом жизни.
Мне 57 лет, ожирение, диабет 2 типа уже 10 лет, на инсулине 5 лет. Была доза 104 ед Хумалог 25 микс. Заменили на Изофан, прибавив 4 ед к каждому уколу. Вот прямо чувствую, что доза неправильная, а как правильно рассчитать — не знаю. В область не пробиться, назначение дала терапевт. Надеюсь на Ваш совет.
Если жить хотите, внимательно изучайте этот сайт и старательно выполняйте рекомендации. Прежде всего, сдайте рекомендуемые анализы. Обязательно проверьте свои почки.
Высокая концентрация глюкозы в крови пагубно воздействует на все системы организма. Свойственна она сахарному диабету 1-2 типа. Повышается сахар из-за недостаточной продукции инсулина поджелудочной железой или его плохим восприятием. Если не компенсировать диабет, то человека ждут тяжелые последствия (гипергликемическая кома, смерть). Основу терапии представляет введение искусственного инсулина короткого и длительного воздействия. Требуются инъекции преимущественно людям с 1 типом болезни (инсулинозависимым) и тяжелым течением второго вида (инсулиннезависимого). Рассказать, как рассчитать дозу инсулина должен лечащий врач после получения результатов обследования.
Без изучения специальных алгоритмов вычислений подбирать количество инсулина для инъекции опасно для жизни, так как человека может ожидать смертельная доза. Неверно рассчитанная дозировка гормона настолько снизит глюкозу в крови, что больной может потерять сознание и впасть в гипогликемическую кому. Для предотвращения последствий больному рекомендуется приобрести глюкометр для постоянного контроля уровня сахара.
Правильно высчитывают количество гормона благодаря выполнению следующих советов:
- Купить специальные весы для измерения порций. Они должны улавливать массу вплоть до долей грамма.
- Записывать количество потребляемых белков, жиров, углеводов и стараться каждый день принимать их в одинаковом объеме.
- Провести недельную серию тестов с помощью глюкометра. Суммарно нужно выполнять 10-15 замеров в день до и после еды. Полученные результаты позволят более тщательно рассчитывать дозировку и убедится в правильности подобранной схемы инъекций.
Количество инсулина при диабете подбирается в зависимости от углеводного коэффициента. Он является сочетанием двух важных нюансов:
- Насколько покрывает 1 ЕД (единица) инсулина потребляемые углеводы;
- Какая степень снижения сахара после инъекции 1 ЕД инсулина.
Принято высчитывать озвученные критерии экспериментальным путем. Связано это с индивидуальными особенностями организма. Проводится эксперимент поэтапно:
- принимать инсулин желательно за полчаса до еды;
- перед приемом пищи измерить концентрацию глюкозы;
- после проведения инъекции и окончания трапезы делать замеры каждый час;
- ориентируясь на полученные результаты добавлять или уменьшать дозу на 1-2 единицы для полноценной компенсации;
- правильный расчет дозы инсулина позволит стабилизировать уровень сахара. Подобранную дозировку желательно записать и использовать в дальнейшем курсе инсулиновой терапии.
Применяются высокие дозировки инсулина при сахарном диабете 1 типа, а также после перенесенного стресса или травмы. Людям со вторым типом болезни инсулинотерапия назначается не всегда и при достижении компенсации отменяется, а лечение продолжается лишь с помощью таблеток.
Рассчитывается дозировка, независимо от разновидности диабета, на основе таких факторов:
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы , по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до могут получить средство — БЕСПЛАТНО!
- Длительность течения болезни. Если больной страдает от диабета много лет, то снижает сахар лишь большая дозировка инсулина.
- Развитие почечной или печеночной недостаточности. Наличие проблем с внутренними органами требует коррекции дозы инсулина в сторону понижения.
- Лишний вес. Расчет инсулина начинается с умножения количества единиц лекарства на массу тела, поэтому больным, страдающим от ожирения, потребуется больше лекарства, чем худым людям.
- Применение сторонних или сахоропонижающих медикаментов. Лекарства могут усилить усвоение инсулина или замедлить его, поэтому при сочетании медикаментозного лечения и инсулинотерапии потребуется консультация врача-эндокринолога.
Подбирать формулы и дозировку лучше специалисту. Он оценит углеводный коэффициент больного и в зависимости от его возраста, веса, а также наличия прочих болезней и приема медикаментов составит схему лечения.
Дозировка инсулина в каждом случае своя. На нее влияют различные факторы в течение суток, поэтому глюкометр должен быть всегда под рукой, чтобы померить уровень сахара и сделать инъекцию. Для вычисления требуемого количества гормона не нужно знать молярную массу белка инсулина, а достаточно умножить его на вес больного (ЕД*кг).
По статистике 1 единица инсулина является максимальными пределом для 1 кг массы тела. Превышение допустимого порога не улучшает компенсацию, а лишь повышает шансы развития осложнений, связанных с развитием гипогликемии (снижением сахара). Понять, как подобрать дозу инсулина можно, взглянув на примерные показатели:
- после выявления диабета базовая дозировка не превышает 0,5 ЕД;
- через год успешного лечения дозу оставляют на 0,6 ЕД;
- если течение диабета тяжелое, то количество инсулина повышается до 0,7 ЕД;
- при отсутствии компенсации устанавливается доза 0,8 ЕД;
- после выявления осложнений врач повышает дозировку до 0,9 ЕД;
- если беременная девушка страдает от первого типа диабета, то дозировку повышают до 1 ЕД (в основном после 6 месяца беременности).
Показатели могут меняться в зависимости от течения болезни и вторичных факторов, оказывающих влияние на больного. Нижеприведенный алгоритм подскажет, как правильно рассчитать дозировку инсулина, выбрав для себя количество единиц из списка выше:
- За 1 раз допускается применение не больше 40 ЕД инсулина, а суточный предел варьируется от 70 до 80 ЕД.
- На сколько умножить выбранное количество единиц зависит от веса больного. Например, человек с массой тела 85 кг и уже год успешно компенсирующий диабет (0,6 ЕД) должен колоть не более 51 ЕД инсулина в день (85*0,6=51).
- Инсулин пролонгированного воздействия (длительного) вводится 2 раза в день, поэтому итоговый результат делится на 2 (51/2=25,5). Утром инъекция должна содержать в 2 раза больше единиц (34), чем вечером (17).
- Короткий инсулин, следует использовать перед едой. На его долю идет половина от максимально допустимой дозировки (25,5). Она распределяется на 3 раза (40% завтрак, 30% обед и 30% ужин).
Если до введения гормона короткого действия глюкоза уже повышена, то расчет немного изменяется:
По данным ВОЗ каждый год в мире от сахарного диабета и вызванных им осложнений умирает 2 миллиона человек. При отсутствии квалифицированной поддержки организма диабет приводит к различного рода осложнениям, постепенно разрушая организм человека.
Из осложнений чаще всего встречаются: диабетическая гангрена, нефропатия, ретинопатия, трофические язвы, гипогликемия, кетоацидоз. Диабет может приводить и к развитию раковых опухолей. Практически во всех случаях диабетик или умирает, борясь с мучительной болезнью, или превращается в настоящего инвалида.
Что же делать людям с сахарным диабетом? Эндокринологическому научному центру РАМН удалось сделать средство полностью вылечивающее сахарный диабет.
В настоящее время проходит Федеральная программа «Здоровая нация», в рамках которой каждому жителю РФ и СНГ данный препарат выдается — БЕСПЛАТНО . Подробную информацию, смотрите на официальном сайте МИНЗДРАВА.
Количество потребляемых углеводов отображается в хлебных единицах (25 г хлеба или 12 г сахара на 1 ХЕ). В зависимости от хлебного показателя подбирается количество инсулина короткого действия. Расчет ведется следующим образом:
- в утреннее время 1 ХЕ покрывает 2 ЕД гормона;
- в обеденное время 1 ХЕ покрывает 1,5 ЕД гормона;
- в вечернее время соотношение инсулина и хлебных единиц равно.
Дозы и введение инсулина является важным знанием для любого диабетика. В зависимости от типа болезни возможны небольшие изменения в расчетах:
- При сахарном диабете 1 типа поджелудочная железа полностью прекращает вырабатывать инсулин. Больному приходится колоть инъекции гормона короткого и пролонгированного действия. Для этого берется общее количество допустимых ЕД инсулина на день и делится на 2. Пролонгированный тип гормона колется 2 раза в сутки, а короткий не менее 3 раз перед приемом пищи.
- При сахарном диабете 2 типа инсулинотерапия требуется в случае тяжелого течения болезни или если медикаментозное лечение не дает результатов. Для лечения применяется инсулин длительного действия 2 раза в день. Дозировка при диабете 2 типа обычно не превышает 12 единиц за 1 раз. Гормон короткого действия применяется при полном истощении поджелудочной железы.
После выполнения всех расчетов, необходимо выяснить, какая существует техника введения инсулина:
- тщательно помыть руки;
- продезинфицировать пробку флакончика с лекарством;
- набрать воздух в шприц эквивалентно количеству вкалываемого инсулина;
- флакон поставить на ровную поверхность и ввести через пробку иглу;
- выпустить воздух из шприца, перевернуть флакон кверху дном и набрать лекарство;
- в шприце должно быть на 2-3 ЕД больше нужного количества инсулина;
- высунуть шприц и выдавить оставшийся воздух из него, одновременно корректируя дозировку;
- продезинфицировать место укола;
- ввести лекарство подкожно. Если дозировка большая, то внутримышечно.
- продезинфицировать шприц и место инъекции еще раз.
В качестве антисептика используется спирт. Протирается все с помощью кусочка ваты или ватного тампона. Для лучшего рассасывания делать укол желательно в живот. Периодически место укола можно менять на плече и бедро.
В среднем 1 единица инсулина понижает концентрацию глюкозы на 2 ммоль/л. Проверяется значение экспериментальным путем. У некоторых больных сахар 1 раз понижается на 2 единицы, а затем на 3-4, поэтому рекомендуется постоянно следить за уровнем гликемии и сообщать лечащему врачу обо всех изменениях.
Использование инсулина длительного воздействия создает видимость работы поджелудочной железы. Введение происходит за полчаса до первого и последнего приема пищи. Гормон короткого и ультракороткого действия применяется перед едой. Количество единиц при этом варьируется от 14 до 28. Влияют на дозировку различные факторы (возраст, прочие болезни и медикаменты, вес, уровень сахара).
В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо. Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью .
Инсулинотерапия при сахарном диабете 1 типа
• Интенсифицированная или базисно-болюсная инсулинотерапия
Инсулин пролонгированного действия (ИПД) вводится 2 раза в сутки (утром и на ночь) Инсулин короткого действия (ИКД) вводится перед основными приемами пищи и его доза зависит от количества планируемых к приему с пищей хлебных единиц (ХЕ), уровня гликемии перед едой, потребности в инсулине на 1 ХЕ в данное время суток (утро, день, вечер) — необходимым условием является измерение гликемии перед каждым приемом пищи.
Победила сахарный диабет дома. Прошел уже месяц, как я забыла о скачках сахара и приеме инсулина. Ох, как же я раньше мучалась, постоянные обмороки, вызовы скорой помощи. Сколько раз я ходила эндокринологам, но там твердят только одно — «Принимайте инсулин». И вот уже 5 неделя пошла, как уровень сахара в крови нормальный, ни одного укола инсулина и все благодаря этой статье . Всем у кого сахарный диабет — читать обязательно!
Инсулин пролонгированного действия (ИПД) вводится 2 раза в сутки (утром и на ночь) Инсулин короткого действия (ИКД) вводится 2 раза в день (перед завтраком и перед ужином) или перед основными приемами пищи, но его доза и количество ХЕ жестко фиксированы (пациент самостоятельно дозу инсулина и количество ХЕ не изменяет) — нет необходимости в измерении гликемии перед каждым приемом пищи
Суммарная суточная доза инсулина (ССДИ) = вес пациента х 0,5 Ед/кг*
— 0.3 Ед/кг для пациентов с впервые выявленным СД 1 типа в период ремиссии («медового месяца»)
— 0.5 Ед/кг для пациентов со средним стажем заболевания
— 0.7-0.9 Ед/кг для пациентов с длительным стажем заболевания
Например, вес пациента 60 кг, пациент болен, в течение 10-х лет, тогда ССДИ — 60 кг х 0.8 Ед/кг = 48 Ед
Доза ИПД составляет 1/3 от ССДИ, далее доза ИПД делится на 2 части — 2/3 вводится утром перед завтраком и 1/3 вводится вечером перед сном (часто доза ИПД делится на 2 части пополам)
Если ССДИ 48 Ед, тогда доза ИПД составляет 16 Ед, причем перед завтраком вводится 10 Ед, а перед сном 6 Ед
Доза ИКД составляет 2/3 от ССДИ.
Однако при интенсифицированной схеме инсулинотерапии конкретная доза ИКД перед каждым приемом пищи определяется количеством планируемых к приему с пищей хлебных единиц (ХЕ), уровнем гликемии перед едой, потребностью в инсулине на I ХЕ в данное время суток(утро, день, вечер)
Потребность в ИКД в завтрак составляет 1.5-2.5 Ед/1 ХЕ. в обед — 0.5-1.5 Ед/1 ХЕ, в ужин 1-2 Ед/1 ХЕ.
При нормогликемии ИКД вводится только на еду, при гипергликемии вводится дополнительный инсулин для коррекции.
Например, утром у пациента уровень сахара 5.3 ммоль/л, он планирует съесть 4 ХЕ, его потребность в инсулине перед завтраком 2 Ед/ХЕ. Пациент должен ввести 8 Ед инсулина.
При традиционной инсулинотерапии доза ИКД делится либо на 2 части — 2/3 вводится перед завтраком и 1/3 вводится перед ужином (Если ССДИ 48 Ед, тогда доза ИКД составляет 32 Ед, причем перед завтраком вводится 22 Ед, а перед улейном 10 Е), или доза ИКД делится приблизительно равномерно на 3 части, вводимые перед основными приемами пищи. Количество ХЕ в каждый прием пищи жестко фиксировано.
Расчет необходимого количества ХЕ
Диета при СД 1 типа — физиологическая изокалорийная, цель ее — обеспечение нормального роста и развития всех систем организма.
Суточный калораж рациона — идеальная масса тела х X
X — количество энергии/кг в зависимости от уровня физической активности пациента
32 ккал/кг — умеренная физическая активность
40 ккал/кг — средняя физическая активность
48 ккал/кг — тяжелая физическая активность
Идеальная масса тела (М) = рост (см) — 100
Идеальная масса тела (Ж) = рост (см) — 100 – 10 %
Например, пациентка работает кассиром в сберкассе. Рост пациентки 167 см. Тогда ее идеальная масса тела составляет 167-100-6.7, т.е. около 60 кг, а с учетом умеренной фил/ческой активности, суточный калораж ее рациона составляет 60 х 32 = 1900 ккал.
Суточный калораж — это 55 — 60 % углеводов
Соответственно, на долю углеводов приходится 1900 х 0.55=1045 ккал, что составляет 261 г углеводов.IХЕ = 12 г углеводов, т.е. ежедневно пациентка может съедать 261. 12 = 21 ХЕ.
Далее количество углеводов в течение дня распределяется следующим образом:
Т.е. на завтрак и на ужин наша пациентка может съедать 4-5 ХЕ, на обед 6-7 ХЕ, на перекусы 1-2 ХЕ (желательно не более 1.5 ХЕ). Однако при интенсифицированной схеме инсулинотерапии столь жесткое распределение углеводов на приемы пищи необязательно.
Расчет дозы инсулина должен производиться очень тщательно, с использованием некоторых видов индексов. Обязательно требуется знать собственный вес и потребление углеводов за сутки и за один прием пищи, чтобы рассчитать правильно дозу.
Исследователями разработаны основы методики расчета инсулиновой дозы препаратов для людей, страдающих различными типами сахарного диабета.
Если человек страдает от сахарного диабета первого типа, то расчеты инсулина проводятся, только если использовать целый комплекс индексов. Вес тела человека определяет количество единиц препарата. Как подобрать дозу инсулина для пациента с нестандартным весом? При наличии у пациента избытка веса индекс должен быть снижен, а при недостатке веса требуется увеличивать индекс. Из этого выходят следующие показатели:
- 0,5 ед./кг веса для тех, у кого недавно был диагностирован диабет первого вида.
- Коэффициент должен составлять 0,6 ед./кг веса пациента, если сахарный диабет был диагностирован приблизительно год назад, но все показатели здоровья пациента относительно стабильные и положительные.
- Индекс должен составлять 0,7 единиц/кг веса человека, который болеет сахарным диабетом первого типа, но его показатели состояния здоровья не являются устойчивыми.
- При возникновении ситуации, когда наблюдается декомпенсация при диабете первого вида, значение должно составлять 0,8 единиц/кг.
- При возникновении у человека кетоацидоза индекс для инсулина при сахарном диабете должен составлять 0,9 единиц.
- Если больной диабетом пубертатного периода либо больная женщина на третьем триместре беременности, то расчет инсулина исходит из показателя одной единицы/кг веса.
Передозировка наступает после принятия более чем 1 единицы/кг веса человека. Хотя смертельная доза инсулина для каждого человека будет разной. Начальный этап характеризуется показателем не больше 0,5 ед. но потом его можно будет снизить. Этот период называют «медовым месяцем» развития заболевания. Но затем введение инсулина потребуется увеличивать.
Когда используется препарат с длительным действием, он должен создавать имитацию того, что гормон вырабатывается в достаточной норме. Колоть этот препарат потребуется дважды за сутки, причем равными частями от суточного объема вещества.
Как рассчитать дозу инсулина с быстрым действием? Его использовать надо перед едой, когда рассчитывается дозировка инсулина, используется индекс ХЕ (хлебные единицы). Чтобы определить, сколько углеводов за сутки потребляется, требуется знать общий объем потребленных калорий.

Первый этап — нормализация гликемии натощак. Если у больного гликемия, при голодном желудке постоянно фиксируется больше 7,8 ммоль/л, то потребуется прекращение применения таблеток, которые снижают уровень сахара. Вместо них нужно использовать препарат с длительным действием приблизительно 0,2 ед./кг в одни сутки. Дальше нужно каждые 4 дня увеличивать дозу на 4 единицы либо можно делать это один раз за два дня. Величина повышения составляет 2 ед. Если во время проведения корректировок гликемии в этот период после подсчетов набирается объем инсулина, который больше 30 единиц, то необходимо разбить объем препарата для двух приемов. Вечерний объем должен быть немного меньше, чем утром.

После еды гликемия должна быть не больше 10 ммоль/л. Если гликемия после принятия еды не превышает показатель 10 ммоль/л, то у больного наступила инсулинорезистентность. Разрешается пациенту использовать таблетированные медпрепараты, которые предназначены для снижения уровня сахара. Но это возможно только тогда, когда достигнут оптимальный уровень гликемии. К тому же нужно начать применять сенситайзеры. При уровне сахара больше, чем 10 ммоль/л, после приема пищи нужно половину всей дозы инсулинсодержащих препаратов с продленным эффектом заменить препаратами быстрого действия.
Данные расчеты помогут поддерживать хорошее состояние здоровья. Рекомендуется приобрести глюкометр, чтобы оценивать показатели. Все подсчеты должны быть очень выверенными, т.к. ошибка может стоить жизни человеку. Каждый больной сахарным диабетом первого или второго типа, прежде чем рассчитывать объем инсулиносодержащих медпрепаратов, должен в обязательном порядке посетить медицинского специалиста и подробно проконсультироваться с медицинским работником по поводу расчета объемов приема препаратов.
Источники: http://nashdiabet.ru/lechenie/algoritm-rascheta-dozy-insulina.html, http://www.studfiles.ru/preview/1352207/, http://saharvnorme.ru/lekarstva/raschet-dozy-insulina.html
Если вы читаете эти строки, можно сделать вывод, что Вы или Ваши близкие больны сахарным диабетом.
Мы провели расследование, изучили кучу материалов и самое главное проверили большинство методик и препаратов от сахарного диабета. Вердикт таков:
Все препараты если и давали, то лишь временный результат, как только прием прекращался — болезнь резко усиливалась.
Единственный препарат, который дал значительный результат — это DIAGEN .
На данный момент это единственный препарат, который способен полностью излечить сахарный диабет. Особенно сильное действие DIAGEN показал на ранних стадиях развития сахарного диабета.
Мы обратились с просьбой в Министерство Здравоохранения:
И для читателей нашего сайта теперь есть возможность получить DIAGEN БЕСПЛАТНО!
Внимание! Участились случаи продажи поддельного препарата DIAGEN.
Делая заказ по ссылкам выше, вы гарантированно получите качественный продукт от официального производителя. Кроме того, покупая на официальном сайте , вы получаете гарантию возврата средств (включая транспортные расходы), в случае если препарат не окажет лечебного действия.