Это либо осложнения в виде чисто кожных проявлений (первичные), либо приводящие не только к поражению кожи, но и вовлечению в процесс глубоко лежащих структур (вторичные, относимые к последствиям сахарного диабета).
Несмотря на то, что по картинкам из интернета трудно судить о глубине наступивших в организме изменений, сам факт, что они уже «выплеснулись наружу» (на кожу и под неё), свидетельствует об их значительности – и о необходимости принятия новой стратегии — системы мер по обузданию выходящей из-под контроля болезни.
Помимо изнурения организма частым мощным мочеиспусканием, сладости мочи на вкус (ввиду наличия в ней сахара), одним из первейших признаков диабета служит обезвоживание, проявляющееся неутолимой жаждой и постоянной сухостью во рту, несмотря на частое обильное питьё.
Наличие этих симптомов обусловлено серьёзными расстройствами биохимических процессов, в результате которых вода словно бы «протекает насквозь», не задерживаясь в тканях.

Расстройство тонких механизмов настройки мозга ведёт к нарушениям работы нервной и сосудистой систем – в результате возникают проблемы с кровоснабжением и иннервацией тканей, что служит причиной расстройства их трофики.
Снабжаемые питательными веществами в недостаточных количествах, «затопленные» не удаляемыми вовремя токсичными продуктами обмена веществ, ткани начинают перерождаться, а затем и разрушаться.
Внешний вид покровов вследствие болезни значительно изменяется, производя впечатление неряшливости ввиду:
- грубого утолщения кожи, утратившей свою упругость;
- выраженного шелушения, особенно значительного в волосистой зоне головы;
- появления омозолелостей на ладонях и подошвах;
- растрескивания кожи, приобретающей характерную желтоватую окраску;
- изменения ногтей, их деформации и утолщения пластин по причине подногтевого гиперкератоза;
- тусклости волос;
- появления пятен пигментации.
Ввиду сухости верхнего слоя кожи и слизистых, переставших выполнять свою защитную роль, кожного зуда, приводящего к расчёсыванию (обеспечивающему лёгкость инфицирования – попадания возбудителей в недра тканей), диабетики подвержены гнойничковым заболеваниям – у подростков и молодых людей это прыщи, у взрослых больных:
- фолликулиты;
- фурункулы и другие глубокие пиодермии;
- проявления кандидоза.
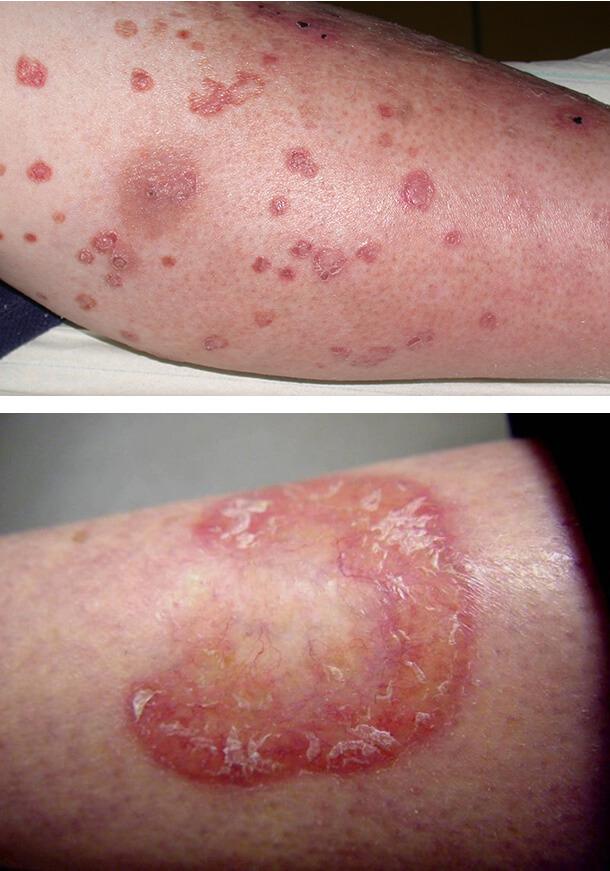
Фото распространенных высыпаний при сахарном диабете:
Расстройства трофики кожи области скальпа приводят к дисфункции потовых и сальных желёз (с появлением перхоти и диффузного – равномерного для всей головы – выпадения волос).
Состояние покрова нижних конечностей страдают особенно сильно – ввиду значительности физической нагрузки на нижние конечности, выраженность сосудистых расстройств здесь сильнее, к тому же ноги почти постоянно одеты и обуты, что ещё более затрудняет кровообращение.
Все это способствует возникновению гнойничковой сыпи, расчёсы же и мелкие повреждения отличаются трудностью заживления – но зато склонностью к изъязвлению.
Изменение уровня pH поверхности покровов не только способствует внедрению микробной инфекции, но и потворствует приживанию на ней микозной (грибковой) флоры – кандидозной (дрожжеподобной, являющейся причиной молочницы) и лишайной.
Наряду с такими ранними симптомами диабета, как зуд (особенно в зоне гениталий), длительность процесса заживления мелких повреждений (ссадин, ран, потёртостей), кератоз-акантоз с появлением гиперпигментации век, областей гениталий (с вовлечением внутренних поверхностей бёдер) и подмышек становится возможным появление специфической патологии – диабетических:

Выражается она возникновением папул окраски от красноватой до почти коричневой, небольшого диаметра (от 5 до 10-12 мм), симметрично располагающихся на конечностях, чаще всего на передних поверхностях голеней.
В последующем они трансформируются в атрофические гиперпигментированные пятна с чешуйчатым шелушением, способные как сохраниться, так и исчезнуть самопроизвольно по прошествии 1-2 лет (в связи с наступившим по какой-либо причине улучшением микроциркуляции и уменьшением выраженности специфической микроангиопатии).
Расстройств самочувствия образования не вызывают, специального лечения не требуют, чаще всего отмечается возникновение у мужчин с большим «стажем» диабета II типа.

Является более частым состоянием у женщин, нежели у мужчин, проявляется у 1-4% инсулинозависимых диабетиков (независимо от возраста, но наиболее часто в рамках 15-40 лет).
Чёткой параллели с давностью заболевания не прослеживается (патология способна как предшествовать развёрнутой клинике болезни, так и возникнуть одномоментно с ней), то же касается степени тяжести диабета.
Независимо от мест инъекций инсулина очаги (единичные, с обширной площадью поражения) локализуются на голенях, в начале процесса характеризуясь образованием приподнятых над поверхностью пятен либо узелков-бляшек плоской формы с гладкой поверхностью.
Они имеют иссиня-розовую окраску, очертания округлые либо заданные извилистым контуром чётко очерченной границы, перемещающейся к периферии по мере роста очага. Окончательный облик образований настолько типичен, что не требует дифференциации от подобных ему структур (анулярной гранулемы и аналогичного).
Это чётко отграниченные от окружающих тканей очаги, имеющие вытянутую по направлению длины конечности форму (овальную или полигональную).
Приподнятый краевой воспалительный вал кольцевидной конфигурации (синюшно-розового цвета с явлениями шелушения) окружает центральное поле (окраски от жёлтой до желтовато-коричневатой), словно бы западающее, на деле же имеющее одинаковый с окружающей кожей уровень.
Фото поражений кожи при липоидном некробиозе:
Продолжающиеся атрофические процессы в центре образования приводят к появлению:
- телеангиоэктазий;
- слабо выраженной гиперпигментации;
- изъязвления.
Заметных ощущений изменение структуры кожи не вызывает, болезненность появляется лишь при начавшемся изъязвлении.
К другим изменениям кожи при сахарной болезни следует отнести явления:
- Диабетической липодистрофии – атрофии (вплоть до его полного исчезновения) слоя подкожного жира с наступающим вследствие этого истончением кожи, появлением «сосудистых звёздочек»-телеангиоэктазий, повреждением кожи с последующим образованием язв.
- Ксантоматоза – появления образований-бляшек плоской формы, округлых очертаний, окраски от жёлтой до бледно-коричневой, приподнятых над поверхностью кожи (чаще на ягодицах, спине, реже на лице, ногах).
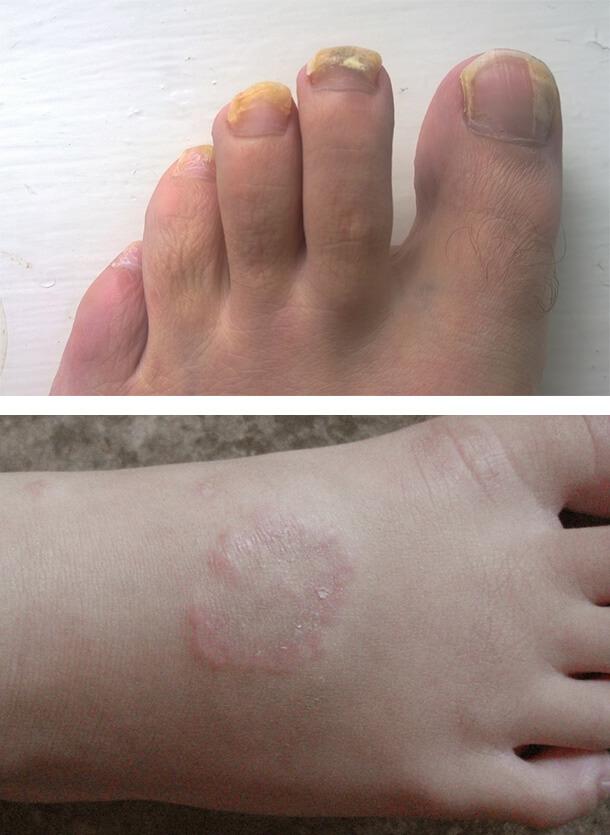
- Гиперкератоза – избыточного ороговения, ведущего к утолщению кожи ступней (в связи с повреждением периферийных нервов и сосудов по причине расстройств кровообращения и иннервации).
- Грибковой и микробной инфекции (с образованием фурункулов, карбункулов и ещё более глубокого инфицирования кожи).
- Кольцевидной гранулемы– покрывающих стопы и кисти высыпаний, имеющих дугообразные (кольцевидные) очертания.
- Диабетической пузырчатки.

Невзирая на безболезненность образования (имеющего диаметр в несколько миллиметров либо сантиметров), возникшего на предплечье, лодыжке, пальце ноги или руки внезапно, без предшествующего покраснения, зуда либо иных симптомов, оно всегда впечатляет и встревоживает больного, исчезая тем не менее без последствий и столь же необъяснимо, как и появилось (в течение 2-4 недель).
К данной категории относятся:
- бактериальные поражения;
- грибковые инфекции.
Бактериальному инфицированию кожного покрова больные диабетом подвержены гораздо чаще, чем пациенты без эндокринной патологии.
Помимо диабетических язв, приводящих при образовании на стопе к необходимости ампутации конечности на высоком уровне и смертельному исходу, существуют ещё различные варианты стрептококковых и стафилококковых пиодермий:
- карбункулов;
- фурункулов;
- флегмон;
- рожистого воспаления;
- панарициев;
- паронихиев.
Наличие присоединившихся инфекционно-воспалительных процессов ведёт к утяжелению общего состояния пациента, большей продолжительности этапов декомпенсации заболевания, а также к увеличению инсулиновых запросов организма.
Из грибковых кожных осложнений самым актуальным остаётся кандидоз, как правило, спровоцированный видом Candida albicans.
Наиболее подвержены ему пациенты возраста пожилого и старческого, больные с избытком массы тела, где излюбленными областями локализации становятся зоны различных кожных складок:
- паховых;
- межпальцевых;
- подъягодичных;
- между животом и тазом.
Не менее «посещаемы» грибком слизистые оболочки гениталий и ротовой полости, кандидозное заражение которых приводит к развитию:
- вульвита и вульвовагинита;
- баланита (баланопостита);
- ангулярного хейлита (с локализацией в углах рта).
Кандидомикоз, зачастую становящийся индикатором диабета, независимо от локализации выражает себя значительным и назойливым зудом, к которому впоследствии присоединяются характерные проявления заболевания.

Это эрозированная (образовавшаяся вследствие слущивания рогового слоя) синюшно-багрового цвета поверхность, блестящая и влажная от пропотевания сыворотки из слоёв, расположенных под эпидермисом, к тому же – скрытая в складке тела (доступ воздуха для возбудителя молочницы не слишком потребен, а вот тепло способствует прорастанию спор и развитию данного вида плесени).
Область эрозий и поверхностных трещин окаймлена зоной «отсевов», представляющих собой очаги с мелкими пузырьками, по вскрытии которых образуются вторичные эрозии, имеющие склонность к слиянию и (одновременно) – к росту с расширением площади очага и его углублением в «почву».
Учитывая существование основного заболевания (диабета), чисто гигиенические мероприятия по уходу за воспалённым и перерождённым кожным покровом пользы не принесут.
Только их сочетание с применением соответствующих типу заболевания сахароснижающих средств способно дать удовлетворительный результат.
Но ввиду существования множества нюансов как в общем течении болезни, так и свойственных каждому индивидуальному случаю, а также вследствие необходимости лабораторного контроля уровня сахара, руководить лечебным процессом должен врач.
Видео об уходе за ногами при диабете:
Никакие ухищрения с применением методов «народной медицины» не способны заменить квалифицированной медицинской помощи – только после одобрения производящим лечение врачом они могут использоваться (в рекомендованном режиме со строгим соблюдением кратности процедур).
При чисто кожных расстройствах актуальными остаются хорошо себя зарекомендовавшие средства:
- из группы анилиновых красителей – 2 либо 3%-ный раствор метиленового синего (синьки), 1%-ный бриллиант-грюн (спиртовой раствор «зелёнки»), раствор Фукорцина (состава Кастеллани);
- пасты и мази с содержанием 10%-ной борной кислоты.
В случае микробного, грибкового либо же смешанного инфицирования, составы подбираются в соответствии с результатами лабораторных исследований – микроскопического и с посевом возбудителя на питательную среду, последующей идентификацией культуры возбудителя и установлением его чувствительности к различным группам лекарственных препаратов (антимикробных или противогрибковых).
Поэтому применение исключительно «народных» методов является не более чем одним из способов потерять драгоценное время и ещё более запустить проблему с кожей при сахарной болезни. Заниматься вопросами её врачевания должен специалист-медик.
Заболевания кожи могут возникать, когда уровень сахара в крови слишком высок, и являются первым видимым признаком диабета.
По оценкам, у одной трети людей больных диабетом есть заболевания кожи, связанные с диабетом.
Методы лечения существуют, но нормализация уровня сахара в крови является наиболее эффективным методом профилактики и лечения.
Когда уровень сахара в крови слишком высок в течение долгого времени, происходит несколько изменений в организме, влияющих на здоровье кожи:
Сахар в крови выводится из организма через мочу. Избыток сахара в крови повышает частоту мочеиспусканий, что может вызвать обезвоживание и сухость кожи.
Приводит к воспалительной реакции, которое со временем снижает или наоборот чрезмерно стимулирует иммунные реакции.
Вызывает повреждение нервов и кровеносных сосудов, уменьшая кровообращение. Плохой кровоток изменяет структуру кожи, в особенности коллаген. Без здоровых коллагеновых сетей кожа становится жесткой, а в некоторых случаях чрезвычайно нежной. Коллаген также необходим для правильного заживления ран.
Несколько состояний кожи связаны с высоким или неконтролируемым уровнем сахара в крови.
Хотя большинство осложнений, связанных с диабетом, являются безвредными, симптомы некоторых из них могут быть болезненными, стойкими, и нуждаются в медицинской помощи.
Самым лучшим и самым простым вариантом лечения для большинства связанных с диабетом заболеваний кожи является нормализация уровня сахара в крови. В тяжелых случаях, применяются пероральные стероиды и мази.
Общие состояния кожи, связанные с диабетом типа 2, включают следующие:
Состояние характеризуется потемнение и уплотнением кожи, особенно в паховых складках, задней части шеи или подмышек. Поражения могут быть признаком преддиабета.
Акантокератодермия встречается у 74% полных людей больных диабетом. Потеря веса — лучший способ уменьшить риск развития заболевания.
У людей, больных псориазом, развиваются чешуйчатые зудящие красные пятна на коже. Возникают изменения структуры ногтей. Иногда при псориазе развивается псориатический артрит, сопровождающийся сильными болями в суставах.
- Ведение здорового образа жизни;
- Кремы и мази кортизона;
- Контроль сахара в крови;
- Контроль веса;
- Пероральные или инъекционные препараты.
Люди с диабетом 2 типа в два раза более склонны к развитию псориаза.
Это состояние отмечается утолщениями кожи чаще всего на верхней части спины и задней части шеи. Склеродермия — редкое заболевание, обычно поражает людей с избыточным весом.
- Пероральные препараты, такие как циклоспорин;
- Фототерапия.
Синдром ограниченной подвижности суставов и амилоидоз
Заболевание проявляется образованием тугой, толстой кожи на руках и пальцах. Это может стать причиной скованности в суставах и повреждения сухожилий.
Для предотвращения развития данного осложнения у людей больных диабетом, необходимо поддерживать уровень сахара в крови в норме.
Это состояние почти всегда является признаком диабета. Пузыри развиваются хаотично как на руках, так и на ногах. Образования имеют размер от 0,5 до 17 сантиметров (см), безболезненны и встречаются отдельно или в виде скоплений.
Единственный эффективный метод лечения — нормальный уровень сахара в крови.
При наличии буллезных образований, необходимо избегать вскрытия язвы во избежание попадания инфекции. Пузыри обычно заживают без рубцов, но, если развиваются осложнения, может понадобиться хирургическое вмешательство — ампутация.
Это состояние отмечается круглыми красноватыми или светло-коричневыми пятнами. Пятна обычно появляются на голенях или других костных частях тела, имеют насечки и чешуйки.
У 39% пациентов с диабетом 2 типа развивается диабетическая дермопатия.
Причина заболевания заключается в повреждении или изменениями нервов и кровеносных сосудов.
Пятна возникающее при диабетической дермопатии безопасны, лечение не требуется.
Еще одно осложнение сахарного диабета — диабетические язвы. Диабетические язвы могут образоваться на любом участке тела, но чаще всего появляются на ногах.
В 15% случаев заболевание перерастает в диабетическую стопу.
Образуются чешуйчатые образования желтого цвета. Обычно появляются на веках и вблизи них, это состояние может быть связано с повышенным уровнем жиров в организме или сахара в крови.
Лечение ксантелазмы включает:
- диету;
- препараты, снижающие уровень липидов.
Заболевание сопровождается образованием пятен от красновато-коричневого до желтовато-оранжевого цвета, иногда зудят.
Повреждения образовываются, где угодно на теле, но чаще всего появляются на бедрах, ягодицах, локтях и коленях.
Мягкие выпуклые образования на коже. Имеют цвет кожи. Фибромы чрезвычайно распространены среди населения в целом. Избыток таких образований сигнализирует о повышенном уровне сахара в крови.
Фибромы склонны образовываться в таких областях как подмышечные впадины, шея, под грудью и в складках паха.
Заболевание начинается с образования маленьких, тверды шишек, которые прогрессируют к большим твердым желтым или красновато-коричневым бляшкам.
Бляшки обычно безболезненны, и окружающая их кожа бледная и блестящая. После заживления бляшек могут оставаться рубцы.
Периоды активного и неактивного роста бляшек, частично зависит от уровня сахара в крови. Если у человека наблюдает прогрессирование липоидного некробиоза, это признак того, что текущие методы лечения диабета неэффективны.
Заболевание характеризуется образованиями на теле в виде узелка. Имеет красноватый цвет. Гранулемы чаще всего возникают на руках, пальцах и предплечьях. Образования могут быть как одиночными, так и многочисленными.
Врачам пока неясно, является ли диабет причиной гранулемы или нет. Поражения безвредны, хотя имеются лекарства для лечения случаев долго не проходящих гранулем.
Люди с диабетом 2 типа более склонны к развитию тяжелых бактериальных и грибковых инфекций, также имеют тенденцию испытывать более частые, тяжелые аллергические реакции.
Бактериальные инфекции проявляются как воспаленные, заполненные гноем, болезненные, красные язвы. Чаще всего инфекции вызваны бактериями Staphyloccous. Приема антибиотиков и надлежащего контроля за уровнем сахара в крови, как правило, достаточно, чтобы предотвратить развитие бактериальной инфекции.
Через несколько дней бактериальная язва выделит гной, а затем начнет заживать. Болячки, которые не могут самостоятельно очиститься от гноя или чрезвычайно, необходимо вскрыть с помощью хирурга.
Распространенные бактериальные инфекции людей с диабетом 2 типа:
- Фурункулез — воспаления размером от 2 до 3 см;
- Ячмень на глазах;
- Инфекции ногтей;
- Инфекция волосяных фолликулов;
- Карбункулы.
Грибковые инфекции обычно вызывают красные высыпания, окаймленные чешуйчатой кожей, а иногда и небольшие волдыри.
Грибкам требуется влага для размножения, поэтому инфекции, как правило, возникают в теплых,влажных складках кожи: между пальцами рук и ног, в подмышках, паху.
При возникновении инфекций обязательно требуется лечение во избежание осложнений.
Другие распространенные инфекции, связанные с диабетом 2 типа, вызваны дрожжевыми грибками, например, молочница.
Эпидермофития стоп — распространенный тип грибковой инфекции, обычно проявляющейся либо в виде чешуйчатых пятен между пальцами ног, множественных пузырьков, либо порошковидного образования на подошвах.
Эпидермофития стоп передается от человека к человеку через общую обувь или во влажных средах, таких как общественные душевые.
Стригущий лишай — еще одно название грибковой инфекции. Стригущий лишай не вызван червями, но получает свое название от появляющейся кольцевой сыпи.
Лучший способ снизить риск возникновения кожных заболеваний — поддерживать уровень сахара в крови в норме.
Диета, соблюдение правил личной гигиены, физические упражнения, потеря лишнего веса и прием медикаментов помогут снизить уровень сахара в крови.
Избегайте длительного принятия ванны или душа, а также посещение сауны.
Избегайте косметических средств, которые сушат или могут вызывать раздражение кожи. Такими являются ароматизированное мыло, масла и пены для ванн.
Используйте шампуни, кондиционеры и гели для душа, содержащие щадящие компоненты.
Поддерживайте кожу чистой и сухой.
Увлажняйте кожу, избегайте ее сухости.
Поддерживайте чистоту между пальцами ног и рук, чтобы препятствовать росту грибка.
Сведите до минимума использование гигиенических спреев.
Избегайте царапин или растирания инфекций, сыпи и язв.
Лечите кожные заболевания немедленно и контролируйте процесс заживления возникших образований.
Больные диабетом должны ежедневно проверять свои ноги на изменения кожи, наличие язв и других образований. Удобная обувь поможет улучшить циркуляцию крови и предотвратить или уменьшить воздействие других вредных факторов.

Его симптоматика распространяется на все системы человека.
Нередко при диабете подвергается изменениям и кожа.
Она теряет влагу, упругость, зудит, покрывается пятнами и сыпью. Несвоевременное лечение нарушений провоцирует кожные заболевания. Поэтому постараемся разобраться, при каком типе и стадии диабета начинает шелушиться кожа, какие меры следует предпринять.
Письма от наших читателей
Диабетом моя бабушка болеет давно (2 тип), но в последнее время пошли осложнения на ноги и внутренние органы.
Случайно нашла статью в интернете, которая в прямом смысле спасла жизнь. Меня там бесплатно проконсультировали по телефону и ответили на все вопросы, рассказали как лечить диабет.
Через 2 недели после прохождения курса лечения у бабули даже настроение поменялось. Сказала, что ноги уже не болят и язвы не прогрессируют, на следующей неделе пойдем на прием к врачу. Скидываю ссылку на статью
По причине нарушений обмена веществ в клетках происходит скопление продуктов их неправильного распада. Защитная функция организма при этом ослабевает, происходит инфицирование эпидермиса болезнями.
При нормальной работе организма кожный покров гладкий, упругий, а при сахарном диабете он становится вялым, сухим, имеет очаги шелушения.
Предотвратить изменения в коже при заболевании 1 и 2 типа, нельзя. Можно лишь смягчить положение, соблюдая рекомендации врачей.
Болезни кожного покрова при диабете 2 типа связывают с ожирением. Обычно бактерии, грибки прячутся и хорошо себя чувствуют в жировых складках. По этой причине полным людям нужно уделять этим местам особое внимание, дополнительно обрабатывать их тальком.
При обнаружении кожных признаков заболевания следует поспешить на обследование.
Первым делом врачи направляют на анализ крови, чтобы подтвердить заболевания, а далее проводят стандартную диагностику кожной патологии. Анализируя проявления, врач определяет тип заболевания дермы.
Существует огромное количество заболеваний кожи. Некоторые возникают до «сладкой» болезни, иные появляются вместе с ней. Патологии кожного покрова делят на три группы.
Инновация в лечении диабета — просто каждый день пейте.
Сюда входят все нарушения, которые вызваны со сбоями в обмене веществ.
Происходят нарушения в мелких артериях, венах. На теле образуются светло-коричневого цвета пятна круглой формы. Зачастую они поражают ноги.
Такие кожные проявления не вызывают каких-либо неприятных ощущений, могут лишь немного зудеть. Именно поэтому многие пожилые люди не придают им особого значения, считая это проявлением старости.
У людей с высоким сахаром это поражение эпидермиса встречается не часто. Его возникновения провоцирует сбой обмена углеводов. Проявляет себя крупными пятнами ниже колен. Они имеют темный цвет. Спустя время на их месте появляется большая бляшка со светло коричневым центром. Время от времени на ней образуются язвы.
В пораженных сосудах ног возникают бляшки, которые закрывают просвет и мешают кровотечению.
По это причине изменения на коже при СД неизбежны. Раны на ней заживают плохо. Даже небольшие травмы могут перейти в гнойные язвы. Также к симптомам заболевания относят болезненные ощущения в икрах при ходьбе.
Кожное заболевание витилиго при заболевании 1 типа развивается ближе к 20-30 годам. Параллельно с ним появляется гастрит, пернициозная анемия.
На коже при диабете возникают не только очаги воспаления, но и диабетические пузыри.
Читателям нашего сайта предоставляем скидку!
Неприятных ощущений они не вызывают и без лечения исчезают через 20 дней.
Опасны в этом случае инфекции. Они могут попасть в рану и спровоцировать нагноение.
Размер волдыря достигает до 5 см. Данные проблемы с кожей появляются по причине постоянного высокого давления сопутствующего сахарному диабету.
Проявляет себя желтой сыпью с красной каймой. Встречается у людей с повышенным сахаром и холестерином. Поражает ноги, ягодицы и спину.
Данное поражение дермы имеет форму дуги или кольца. Локализуются на стопах, кистях.
Такие повреждения встречаются в области паха, подмышками и на шее. Данная патология зачастую поражает людей имеющих целлюлит.
Это предвестники диабета. При легкой и скрытой форме кожный покров на теле сильно зудит.
Так называют долго не заживающую рану. Зачастую она возникает на стопе около большого пальца.
Причинами появления язвы на коже являются плоскостопие, поражение нервных волокон и атеросклероз периферических артерий.
Язвы на коже ног при сахарном диабете могут появиться от ношения тесных ботинок, туфель. Так как язва способна быстро увеличиваться при ее обнаружении стоит поспешить к врачу.
Это бактериальные и грибковые болезни, появляющиеся по причине снижения реакции иммунитета. Они характеризуются сильным зудом в складках.
Также можно увидеть следующие проявления сахарного диабета на коже: налет белого цвета, трещины, высыпания, язвы. Бактериальные инфекции выражают себя фурункулами, рожистыми воспалениями.
Эти кожные проявления появляющиеся после употребления лекарственных препаратов. Но диабетикам без них не обойтись. Можно увидеть на фото аллергию поражающую кожу при сахарном диабете.
В зависимости от типа сахарного диабета, кожные покровы поражаются по-разному. Так при 1 типе наблюдаются диабетический буллы, витилиго, красный плоский лишай. При диабете 2 типа кожа поражается склеротическими изменениями, диабетической дерматопатией, черным акантозом и ксантомами.
Спровоцировать проявления сахарного диабета на коже может вводимый инсулин. После введения возможны покраснения, сыпь, зудящие узелки. Также под воздействием лекарственных препаратов может развиться токсидермия. Выражается она сыпью, пятнами и эрозийными образованиями.
Нередко при повышении сахара в крови появляются пятна на руках.
Обычно они поражают пальцы. Это происходит от постоянного измерения уровня глюкозы. Поэтому прокалывать их лучше сбоку, постоянно меняя место. Сухую кожу на руках при диабете смягчат увлажняющие кремы.
От постоянно высокого уровня сахара поражаются нервы и кровеносные сосуды. Это приводит к тому, что меняется цвет кожи и ее структура.
В некоторых местах она становится жесткой, в других, наоборот, слишком нежной. Более подробно это можно увидеть на фото кожного покрова при диабете.
Чаще пятна на коже поражают пациентов со 2 типом. Их лечением является нормализация уровня сахара. В тяжелых случаях и при наличии язв на коже используются пероральные стероиды и мази.
Кожные заболевания при сахарном диабете лечатся соблюдением диеты. Стоит убрать из рациона простые углеводы, контролировать употребление жирной, жареной пищи.
Так как кожа у диабетиков сухая и постоянно трескается, это может привести к инфицированию. Чтобы избежать связанных с этим осложнений врачи назначают заживляющие мази.
Стоит отметить, что любое лечение кожных заболеваний должно проводиться под наблюдением специалиста.
Если инфекция поразит глубокие слои кожных покровов, это может привести к некрозу тканей или гангрене. В этом случае потребуется хирургическое вмешательство.
При начальной стадии патологии, и небольших поражениях кожи используют народные средства. Но при прогрессирующем заболевании следует лечиться строго по рекомендациям врача.
К рецептам народной медицины относят:
- Отвар череды и коры дуба. Поможет убрать сухость и шелушение эпидермы.
- Алоэ. Уменьшить пятна на коже поможет кашица растения. Ее накладывают на очаговые места.
- Отвар березовых почек. Им протирают пятна и высыпания на коже.
- Отвар мяты, коры дуба и зверобоя. Для этого растения в равных пропорциях заливаются стаканом воды и кипят в течении 5 минут. Отвар помогает убрать красные зудящие пятна на теле.
Народная медицина не может считаться основным методом лечения. Как правило, она используется в комплексе с традиционной терапией.
Первое что нужно сделать при проявлении диабета на коже — это нормализовать уровень глюкозы. Далее следует отказаться от горячих ванн, так как они сушат кожный покров. Кожу при диабете нельзя смазывать после душа средствами содержащими красители и отдушки.
Хорошо подойдут аптечные препараты по уходу за кожей при сахарном диабете. Также стоит отказаться от использования обычного мыла. Оно снижает сопротивляемость эпидермиса. Поэтому нужно использовать мыло с нейтральным рН.
И самое главное, не забывайте пить как можно больше воды. Это поможет сохранить кожу увлажненной и эластичной.
Диабет всегда приводит к фатальным осложнениям. Зашкаливающий сахар в крови крайне опасен.
Аронова С.М. дала пояснения по поводу лечения сахарного диабета. Читать полностью
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
p, blockquote 6,0,0,0,0 —>
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
p, blockquote 10,0,0,0,0 —>
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
p, blockquote 11,0,0,0,0 —>
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
1. Околоногтевые телеангиоэктазии
2. Витилиго
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
p, blockquote 55,0,0,0,0 —>
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
1. Диабетическая гангрена
2. Диабетическая язва
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
p, blockquote 62,0,0,0,0 —>
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
p, blockquote 63,0,0,0,0 —>
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
p, blockquote 64,0,0,0,0 —>
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
p, blockquote 67,0,0,0,0 —>
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
p, blockquote 69,0,0,0,0 —> p, blockquote 70,0,0,0,1 —>

Кожные поражения, появляющиеся при диабете, делят на несколько групп, такие как бактериальные и грибковые заражения, повреждения сосудов кожи и побочные эффекты лечения заболевания. Большинство кожных болезней демонстрируют тесную связь с контролем диабета. Заражения кожи, как и другие инфекции, затрудняют лечение сахарного диабета и повышают потребность в инсулине.
Кожа и слизистые оболочки больных сахарным диабетом характеризуются чертами, которые повышают подверженность патогенам. Слишком большое количество сахара в крови и в поте создает хорошие условия для развития микроорганизмов, а также ослабляет защитные процессы организма.
Большое значение имеют в т.ч. чрезмерная сухость кожи, нарушения в потоотделении, нарушения кровообращения в коже и зуд. Заражения происходят, когда диабет не компенсирован или не выявлен, и могут быть подсказкой для его поиска или более эффективного лечения.
Наиболее частые бактериальные инфекции это чирии, рожа и дерматомикоз (шелушащиеся покраснения кожи, похожие на грибковые). Чирий это болезненная красная шишка вокруг волосяного мешка, из которой создается гнойный прыщ. При диабете подобные поражения могут быть многочисленными, сливаться и вызывать повышенную температуру тела.
Рожа, в свою очередь, это резко появляющееся воспалительное заболевание, протекающее с покраснением щек и окрестностей нижних конечностей, с высокой температурой и общим плохим самочувствием.
Уход за кожей очень важен для людей с диабетом. Кожа при диабете часто страдает от сопутствующих заболеваний, которые обычно развиваются среди диабетиков. Так как при диабете ухудшается кровообращение и уменьшается чувствительность нервов, это затрудняет обнаружение возникающих проблем кожи.
Диабетическая нейропатия означает, что поражения кожи при диабете не определены или находятся не на той стадии, когда они могут вызвать серьезные медицинские условия.
Люди с диабетом часто испытывают потерю жидкости в организме из-за высокого уровня глюкозы в крови, что может вызвать сухость кожи на ногах, локтях, стопах и других участках тела.
Сухая кожа может треснуть, и в эти пострадавшие области могут попасть микробы, которые вызовут инфекцию, а это означает, что забота о коже диабетиков является важнейшей задачей.
Небольшие проблемы по уходу за кожей могут превратиться в серьезные осложнения диабета, такие как диабетические язвы стопы, что могут привести даже к ампутации. Кожа при диабете должна поддерживаться в хорошем состоянии и это должно стать приоритетом в профилактике для людей с диабетом
Кроме сухости и трещин, кожа при диабете имеет ряд специфических проблем, тесно связанных с диабетом.
Липоидный некробиоз влияет на голени и происходит при сахарном диабете постепенно. Это область с налетом, который может варьироваться в цвете от желтого до фиолетового.
Кожа при диабете в этой области может быть тонкой и изъязвленной. Когда некробиоз будет излечен, болезнь может оставить коричневатый шрам. Причины липоидного некробиоза неизвестны, но он влияет на большое количество людей с сахарным диабетом 1 типа.
Как уже было сказано, липоидный некробиоз наиболее часто появляется на голенях, часто на обоих, но также может появиться на руках, предплечьях и туловище больного сахарным диабетом.
Причина липоидного некробиоза не известна и, хотя это заболевание более вероятно произойдет на фоне небольшой травмы, ссадины или синяка, при сахарном диабете оно может появиться без видимой причины.
Около половины всех людей, которых затрагивает липоидный некробиоз, это больные сахарным диабетом 1 типа, хотя процент людей, пострадавших от этого состояния кожи составляет менее 1%.
Лучший способ предотвратить липоидный некробиоз является правильный уход за вашей кожей. Кожа при диабете должна обрабатываться увлажняющим кремом, используйте нейтральное мыло и тщательно сушите кожу после мытья.
Если вы уже заработали липоидный некробиоз, лучшее, что можно сделать, это обратиться за советом к лечащему врачу. Защищайте пострадавшую область, сохраняйте кожу увлажненной, чистой и в хорошем состоянии – это поможет облегчить липоидный некробиоз при сахарном диабете.
В некоторых случаях можно использовать макияж, чтобы скрыть состояние, если вы чувствуете смущение, но косметика может усугубить липоидный некробиоз. Лучше всего поговорить с врачом, прежде чем прибегнуть к конспирации.
Диабетическая дермопатия также общая проблема кожи для людей с диабетом. Иногда заболевание еще называют пятна голени, так как симптомы дермопатии проявляются в виде пятен, которые могут превратиться в язвы.
Диабетические пузыри (Bullosis Diabeticorum) разного размера узелки под кожей, похожие на подкожные волдыри. Опять же, причина этой проблемы кожи при диабете неизвестна.
Липогипертрофия это заболевание кожи, которое влияет на инсулино-зависимых диабетиков. Оно характеризуется серией жировых уплотнений на коже, которые появляются, если в этом месте делаются многократные инъекции инсулина. Липогипертрофия также нарушает всасывание инсулина
Липогипертрофию при диабете можно легко предотвратить с помощью частой смены мест инъекций, массажем и физиотерапией.
Это условие является довольно распространенным и в основном проявляется как потемнение кожи на отдельных участках тела, где кожа деформируется. Это, как правило шея, подмышки, пах и суставы рук и ног. Кожа также может стать толще и объемнее, чесаться и источать запах.
Чёрный акантоз при сахарном диабете, как полагают, является визуальным проявлением резистентности к инсулину .
- Уход за кожей для людей с диабетом не является на самом деле слишком отличным от того, что требуется тем людям, кто не имеют диабет. Тем не менее, несколько дополнительных советов по уходу за кожей могут помочь обеспечить и сохранить здоровую кожу при диабете. Используйте мягкое, нейтральное мыло и убедитесь, что после душа вы как следует обсохли. Задача высохнуть может включать в себя тщательную обработку кожи между пальцами ног, под мышками, и где-нибудь еще, где могут скрываться остатки воды. Используйте увлажняющий лосьон, который будет сохранять кожу мягкой и влажной. Этот тип крема широко доступен и на самом деле имеет важное значение для ухода за кожей при диабете. Увлажняйте организм, потребляя много воды – это может помогает сохранять кожу влажной и здоровой. Носите мягкое ортопедической белье, сделанное из 100% хлопка – это позволяет вентилировать кожу потоком воздуха. Постарайтесь носить специальные носки и обувь, особенно, если у вас нейропатия и вы обеспокоены уходом за кожей ног. Обращайте внимание на любые сухие или красные пятна на коже при диабете, и сразу отправляйтесь к врачу, так как промедление может стоить вам дорого.
Если вы оставите без внимания сухую потрескавшуюся кожу при диабете даже на короткое время, это может привести к инфекции, которая быстро перерастем в серьезные осложнения.
Знаете ли вы, что у людей с диабетом чаще возникают проблемы с кожей?
На кожу влияет то, что мы едим и пьем, а также курение, алкоголь, температурные изменения, солнце, ветер, центральное отопление, мыло, которым мы пользуемся и чистящие средства, используемые в хозяйстве.
На кожу, как и на состояние всех органов, больше всего влияет то, что вы употребляете в пищу. Никакие косметические средства не повлияют на вашу кожа так, как питание. Особенно для кожи полезны витамины А и С. Витамин А стимулирует иммунную систему, способствует заживлению ран, а также предотвращает преждевременное старение.
Так, витамин С может предотвратить преждевременное старение кожи, необходим для ее здоровья и обладает антибактериальными свойствами. Минеральный цинк также полезен для кожи: он способствует заживлению и повышает сопротивляемость инфекциям.
Наш организм производит естественное масло, sebum, которое разглаживает кожу и формирует защитный барьер от вредных внешних микробов. После 30 лет sebum вырабатывается меньше, в результате чего наша кожа становится менее эластичной и происходит утончение защитных слоев.
Несмотря на то, что состояние кожи начинает ухудшаться с возрастом, сухой она может быть в любом возрасте. Недавние исследования показали, что около 39% людей в Великобритании жалуются на сухость кожи, из них 22% страдают экземой или аллергией. Но надлежащий уход и увлажнение помогают оздоровить кожу.
Люди с диабетом более подвержены проблемам с кожей. Главная причина заключается в колебаниях уровня сахара крови. При хорошем контроле уровня сахара крови, у людей с диабетом наблюдается меньше проблем с кожей. При высоком уровне сахара крови организм теряет много жидкости, а это значит, что обезвоживается и кожный покров, делая вашу кожу сухой.
А если у вас высокий уровень сахара крови, то ваш организм обладает меньшей способность сопротивляться инфекциям и поэтому заживление протекает медленнее. Это может увеличить риск кожной инфекции, на коже могут появиться фурункулы и прыщи, заживление которых займет довольно долгое время.
У людей с диабетом, страдающих периферической нейропатией наблюдается пониженное потовыделение, особенно нижних конечностей, в то время как лицо, шея и верхняя часть туловища потеют больше.
Ваши пальцы могут воспалиться вследствие того, что, измеряя уровень сахара крови, вы их часто прокалываете, особенно если вы прокалываете подушечки пальцев. Постарайтесь прокалывать пальцы с боку, постепенно меняя их.
У вас их целых десять – используйте их по очереди. Если пальцы воспалились, вам следует проверить, не слишком ли глубоко игла прокалывает палец. Если ваши руки и пальцы сухие и шелушатся, то хорошо поможет увлажнение.
Это осложнение сопутствующее диабету, некробиоз происходит в результате изменений в клетках кожи, связанных с прохождением потока крови через капилляры. Проявлением некробиоза являются воспаления, прыщи (пятна). Все это может причинять боль и зуд. При подобных симптомах необходимо сразу обратиться к врачу.
Диабет может стать причиной плохой циркуляции крови. Курение способствует поражению и нарушению эластичности капилляров и благоприятствует развитию нарушений в них циркуляции крови, в результате чего порезы и воспаления заживают медленнее, а также курение препятствует попаданию кислорода и питательных веществ в кровь.
Даже без диабета, курение само по себе вызывает кожные проблемы, например сухость кожи, которая в основном поражает кожу вокруг глаз. Если вы не можете совсем отказаться от курения, то попытайтесь хотя бы сократить количество выкуриваемых вами сигарет.
Если вы хотите улучшить состояние своей кожи, то самое лучшее что вы можете сделать – это все же бросить курить.
Аллергия на инсулин наблюдается очень редко. Если вам кажется, что определенный тип инсулина вызывает у вас аллергическую реакцию, то это скорее связано с добавками, используемыми производителями, чем самим инсулином. Поэтому не паникуйте.
Вам лучше всего сменить тип инсулина, предварительно проконсультировавшись у вашего эндокринолога. Также проверьте то, как вы делаете инъекцию, если игла не глубоко проникает под кожу, то это тоже может стать причиной раздражения, а слишком глубокое проникновение может оставить синяк.
Людям с диабетом хорошо известно то, что их ноги нуждаются в тщательном уходе. Высокий уровень сахара крови часто становится причиной повреждения нервных окончаний ног и ступней. Если у вас повреждены нервные окончания конечностей, то в месте повреждения они не чувствуют боли, жара, холода.
Все это является симптомами диабетической нейропатии. Высокий уровень сахара крови нарушает процесс циркуляции крови, препятствуя притоку крови к ногам и ступням. В результате чего воспаления и ранки заживают долго. Ваши ноги нуждаются в тщательном уходе, так как даже небольшая травма конечности при диабете может привести к ампутации.
Язвы могут возникнуть даже от ношения неудобной обуви. Если уже присутствует повреждение нервов, то вы можете и не почувствовать появление язвы, поэтому увеличивается и риск занесения инфекции. Нарушение циркуляции крови также снижает способность иммунной системы противостоять инфекциям. Если у вас образовалась язва, то вы незамедлительно должны посетить врача, так как язва может быстро увеличится.
Также язва может образоваться под слоем омертвевшей кожи, поэтому нужно часто посещать врача(в кабинетах “Диабетическая стопа”), который проверит состояние ваших ног и удалит слои омертвевшей кожи.
На самом деле, не стоит верить тому, что если у вас диабете и вы порезались, то ваша рана будет долго заживать. Если вы контролируете свой уровень сахара крови, то ваши раны и царапины будут заживать не дольше, чем у людей, не страдающих диабетом. Но все же рану необходимо сразу обработать.
Вымойте место пореза водой и мылом, осторожно высушите и наложите стерильную марлевую повязку. Если ваша рана все же причиняет вам беспокойство, то посетите врача.
- следите за уровнем вашего сахара крови (4-7 ммоль/л, повышение до 10 на короткий промежуток времени после еды) пейте больше воды для того, чтобы увлажнить вашу кожу изнутри. принимайте душ и купайтесь в теплой воде, так как горячая вода сушит кожу. Также пытайтесь не принимать пенистые ванны и не растирайте сильно кожу мылом, так как это тоже ведет к потере верхними слоями кожи масла, которое приводит к шелушению кожи. после ванны или душа тщательно вытретесь и проверьте, нет ли у вас на коже легкого покраснения или шелушения, так как они требуют к себе неотложного внимания. носите хлопковое белье, так как оно, в отличие от синтетического, пропускает воздух. посетите врача, если вы обеспокоены состоянием вашей кожи
- когда вы моете ноги, следите за тем, чтобы вода не была очень горячей, и тщательно вытирайте между пальцами. ежедневно проверяйте ноги на наличие воспалений, покраснения, волдырей, костных мозолей и т.д. если кожа ваших ног стала сухой, используйте различные увлажнители или крем для ног, но не втирайте их между пальцев, так как большая влажность тоже может привести к инфекции. ни в коем случае не пытайтесь сами справиться с костными и обыкновенными мозолями, покажите их врачу. если у вас диабет, то проверяйте свои ноги так же тщательно, как вы следите за уровнем сахара крови.
Беспокоит следующая проблема: примерно около полугода назад начались высыпания на лице: сначала на щеке (причем почему-то только на правой),затем на лбу. Лечение у дерматолога эффекта не дало, может это проблемы другого характера, например диабет?
Вполне может быть. Ведь при диабете глюкоза накапливается сначала в крови, затем повышает проницаемость сосудов и выходит в ткани, накапливаясь там и оказывая неблагоприятное воздействие. Эти изменения касаются всех тканей организма, в том числе и кожи.
Поэтому вам нужно провести исследование уровня глюкозы крови натощак (из пальца или из вены), а также исследование уровня глюкозы крови после нагрузки 75 г глюкозы – тест толерантности к глюкозе. Для проведения этих исследований Вы должны питаться как обычно, то есть без соблюдения диет, в течении как минимум 3 дней.
Перед исследованием, которое проводится рано утром натощак, Вы должны голодать ночью в течение 10-14 часов. Пить можно чистую воду, а есть нельзя ничего, в том числе нельзя чистить зубы сахаросодержащей пастой. С результатами исследований Вам нужно обратиться к эндокринологу, который оценит результаты и выберет дальнейшую тактику диагностики и лечения.
Я страдаю сахарным диабетом 1 типа. Знаю, что болезнь плохая и страдает весь организм. Поэтому я стараюсь соблюдать диету и выполнять все рекомендации врача. В последнее время заметила, что кожа стала несколько суховата. Скажите, пожалуйста, как правильно ухаживать за ней, чтобы она оставалась здоровой?
При сахарном диабете действительно страдают все виды обменных процессов, а в первую очередь углеводный. Такие нарушения просто не могут не отразиться на здоровье кожи – она становится сухой, теряет эластичность, склонна к частому появлению воспалительных процессов, таких как фурункулез и грибковое поражения.
К тому же, сухая и истонченная кожа легче травмируется, а уже имеющиеся травмы заживают гораздо медленней и легко инфицируются. Возникший же воспалительный процесс плохо поддается лечению, склонен к переходу в хроническую форму и часто осложняется.
Поэтому уход за кожей при сахарном диабете очень важен – постарайтесь соблюдать нижеприведенные правила и риск развития различных там фурункулов, абсцессов и так далее, будет значительно снижен.
Так, старайтесь для ежедневного туалета (умываясь, купаясь) не использовать мыло (так как оно только усиливает сухость) или используйте нейтральные моющие средства. Мочалка должна быть мягкой бережно касаться кожи, чтобы дополнительно не повреждать кожу.
Для интимного туалета выбирайте специальные моющие средства с соответствующей кислотностью, так как они являются физиологичными для данной зоны и не оказывают ни подсушивающего, ни раздражающего действия.
Тщательного и бережного ухода требует и полость рта: не допускайте микроповреждений слизистой, помните, что даже безобидная микротравмочка имеет шансы трансформироваться в серьезный воспалительный процесс. Далее, чистите зубы дважды в день и регулярно посещайте стоматолога.
Ежедневно осматривать кожные покровы, особенно это касается кожи стоп. Обратите внимание на особенности гигиенического ухода за ногтями: не срезайте коротко, не укорачивайте уголки, желательно используйте пилочки вместо ножниц.
При выборе одежды и обуви отдавайте предпочтение изделиям только из натуральных тканей. Обратите особое внимание на обувь – она должна идеально Вам подходить (не давить, не натирать).
Ну и, безусловно, кроме должного гигиенического ухода за кожей, крайне важным, я бы сказала, основополагающим, является строгий контроль уровня сахара в крови.
Регулярно посещайте эндокринолога и выполняйте все его рекомендации касаемо приема препаратов и диеты. Всего доброго!
Здравствуйте! Появились пятна красноватого цвета на подошве ног, еще чувствую какое-то покалывание, и ночью ноги начинают сильно болеть. Доктор, что это за пятна такие и как их лечить? И еще, я болею холециститом, гастритом и сахарным диабетом, может это важно.
Добрый день, София! Определить причины появления пятен возможно только после непосредственного осмотра. Рекомендую поскорее отправиться на очную консультацию к специалисту, так как возможно у Вас на фоне сахарного диабета развилось такое осложнение как полинейропатия.
Факторами риска его появления дополнительно являются высокий уровень гликемии (уровня сахара в крови), диабетический «стаж», наличие других хронических патологий в организме (ожирение), а также злоупотребление вредными привычками (алкоголь, никотин).
При этом заболевании поражаются нервные волокна, что проявляется покалыванием в конечностях, болью, обычно усиливающиеся ночью; онемением и потерей чувствительности; чувством зябкости и похолоданием в конечностях; отечностью стоп; а также изменениями со стороны кожи – сухостью, шелушением, покраснением подошвенной части стопы, образованием костных мозолей и открытых ран.
Окончательный диагноз может поставить только невропатолог после проведения ряда дополнительных методов исследования (различные неврологические тесты и функциональные пробы для определения всех видов чувствительности – тактильной, температурной и болевой). Поэтому не затягивайте визит к доктору, помните возможность достичь положительного эффекта прямо пропорциональна срокам начатого лечения.
Лечение индивидуально и состоит из:
- нормализации уровня глюкозы в крови; соблюдение диеты и исключение вредных привычек (никотин, алкоголь); максимально допустимая регулярная физическая нагрузка; регулярный прием препаратов альфа-липоевой кислоты, витаминов и антиоксидантов; при необходимости обезболивающие препараты, устранение судорог в конечностях, лечение язвенных дефектов стопы и лечение сопутствующих инфекций; не пропустите развитие такого заболевания как остеопороз, профилактически принимайте витамины и микроэлементы; а также следите, что Ваша обувь была не тесной и комфортной.
Помните, что традиционное выражение про то, что нервные клетки не восстанавливаются – это, к сожалению, истинная правда, поэтому уделите особое внимание своевременной диагностике данного заболевания.
У меня жутко чешется кожа при чем буквально по всему телу, подозреваю, что причиной может быть сахарный диабет, что можно сделать для того чтобы избежать проблем?
Добрый день, Евгений! Вы совершенно правы, сахарный диабет действительно может являться причиной генерализованного зуда. Дело в том, что при сахарном диабете страдают все виды обмена, в первую очередь углеводный, липидный (жировой). Это естественно сказывается на состоянии кожи, ведь ее питание в этом случае резко ухудшается.
Кожа становится сухой, теряет эластичность, возникает мучительный зуд. Именно этот зуд иногда становится первым ощутимым симптомом диабета. Также возможно сочетание какого-то кожного заболевания (например, обычно не проявляющегося сильным зудом) и диабета (усиливающего этот зуд).
В любом случае, Вам нужно идти к эндокринологу и обследоваться – провести определение уровня глюкозы натощак и после приема 75 г глюкозы (тест толерантности к глюкозе – ГТТ). Также стоит посетить дерматолога, чтобы не пропустить одно из многочисленных кожных заболеваний. После обследования специалисты дадут Вам все необходимые рекомендации, соответствующие установленному диагнозу. Не откладывайте визит к докторам!
Подскажите мне, пожалуйста, куда и к какому доктору мне нужно обратиться. Дело в том, что у меня постоянно появляется грибок на подошве, между пальцами и на ногтях – лечусь, мажусь, делаю ванночки там всякие, но помогает только на короткое время. А в последнее время стала кожа на всем теле такая сухая и чешется вся. Это, наверное, грибок уже на всю кожу распространился? Спасибо.
Добрый день, Ирина! Ваше нынешнее состояние требует осмотра специалиста и проведения тщательного обследования. И начать стоит, как это ни удивительно, не с дерматолога, а в первую очередь посетить необходимо эндокринолога.
Часто рецидивирующие грибковые поражения, чувство сухости кожи и постоянный зуд могут быть первыми признаками такого заболевания как сахарный диабет. Поэтому не откладывайте визит к специалисту!
Скорее всего, Вам для начала назначат следующие анализы: общий анализ крови и мочи, кровь на сахар и проба с сахарной нагрузкой, УЗИ поджелудочной железы, анализ мочи по Зимницкому, а также бактериологическое исследование соскоба с пораженного грибком участка кожи.
Затем, если подтвердиться диагноз сахарного диабета, лечение, в первую очередь, будет направлено на коррекцию углеводного обмена. И только после этого дерматолог назначит Вам, согласно проведенному бактериологическому исследованию, противогрибковые препараты. Далеко не лишним будет витаминотерапия и применение иммуностимуляторов.
И еще, уделите должное внимание профилактическим мероприятиям: обязательно надевайте носки или колготки, ни при каких обстоятельствах не носите чужую обувь, посещая баню, сауну или бассейн в обязательном порядке одевайте обувь (резиновую, моющуюся).
А вообще, если Вы регулярно посещаете бассейны, бани, сауны, общественные душевые, то желательно проводить превентивные меры профилактики – воспользуйтесь однократно противогрибковым кремом. И еще, пациентам, которые в прошлом переболели микозом стоп, летом желательно проводить небольшой курс противорецидивной терапии (2—3 курса по 2 недели с перерывом между ними 7 дней).
У меня в последнее время появилось чувство стягивания кожи, и она стала такой сухой и иногда чешется! Никакой косметикой я не пользуюсь, не загорал и вообще слежу за своим здоровьем. Скажите, пожалуйста, чем может быть вызвана такая сухость кожи?
Сам механизм возникновения сухости кожи (ксероза) состоит в следующем. Известно, что данное состояние связано преимущественно с такими факторами: обезвоживание верхнего слоя кожи и частая смена эпителиального пласта, что приводит к нарушению защитных свойств кожи.
Сухость кожи не является самостоятельным заболеванием, а служит лишь одними из симптомов некоторых патологических состояний. На самом деле причин, которые вызывают чувство сухости кожи довольно много.
Вот только основные из них: недостаток витаминов (А и РР), гормональные расстройства (гипотиреоз), хроническая интоксикация (алкоголь, химические вещества), нарушение обмена веществ, хронические заболевания организма (гепатиты, панкреатиты, холециститы, почечная недостаточность), различные аллергические и дерматологические болезни.
Сухость кожи может быть побочным действием лечебных мероприятий (пилинг, лазерная шлифовка, дермабразия). Поэтому вот так просто и однозначно без должного обследования я не могу определить причину сухости кожи в Вашем конкретном случае.
Необходимо в обязательном порядке проконсультироваться с дерматологом, эндокринологом, аллергологом и терапевтом.
Обязательным является общеклиническое исследование крови, а также определение уровня сахара в крови и моче, так как зачастую сухость и зуд кожи является одним из первых симптомов сахарного диабета. Не откладывайте визит к доктору! Всего доброго!
Меня зовут Оксана, мне 29 лет. Болею сахарным диабетом первого типа пол года. Мне назначили инсулин 3 раза в день. Через некоторое время я почувствовала себя лучше и стала колоть инсулин через день, что бы стимулировать выработку собственного инсулина. Все хорошо, но у меня возникает много угревой сыпи и фурункулов, чем мне лучше лечиться?
Здравствуйте, Оксана! У Вас наблюдается осложнение сахарного диабета – фурункульоз, который возник на фоне декомпенсации углеводного обмена. Применять инсулин через день недопустимо, потому что это не столько ведет к выработке собственного инсулина, сколько приводит к значительным колебаниям значений уровня глюкозы в крови день ото дня, что чревато многими осложнениями сахарного диабета и фурункулез это еще не самое страшное осложнение.
Вам необходимо обратиться к эндокринологу для обследования и коррекции лечения сахарного диабета. Так же для профилактики гнойничковых заболеваний в дальнейшем рекомендуется принимать Витамины для больных сахарным диабетом.
1. Как часто у больных сахарным диабетом появляются сопутствующие кожные поражения?
В большинстве опубликованных исследований сообщается, что у 30-50% больных сахарным диабетом в конце концов развиваются кожные поражения. Однако, если сюда включить и стертые признаки, такие как изменения ногтей и сосудов и поражения кожной соединительной ткани, частота их достигает 100%.
Кожные поражения в большинстве случаев имеются у больных с известным диагнозом сахарного диабета, но кожные проявления могут быть также ранним признаком недиагностированного диабета.
2. Существуют ли кожные нарушения, патогномоничные для сахарного диабета?
Да. Пузырчатка при диабете (буллезные высыпания при диабете, диабетические буллы) специфичны для сахарного диабета. Пузырчатка при диабете чаще бывает при тяжелом диабете, в особенности сопровождающемся диабетической нейропатией. Клинически она проявляется наличием волдырей, обычно на нижних конечностях, которые появляются и при отсутствии в анамнезе предшествующей травмы.
Патогенез этого проявления неизвестен, но электронно-микроскопические исследования показали, что оно возникает из-за структурных нарушений в месте соединения эпидермиса и дермы. Остальные описанные кожные проявления можно найти в той или иной степени и у здоровых лиц. Некоторые кожные состояния, например, липоидный некробиоз при диабете, указывают на тесную связь с диабетом.
3. Какие кожные поражения наиболее вероятны при диабете?
Наибдлее частыми кожными поражениями, встречающимися при диабете, являются утолщения пальцев, телеангиоэктазии ногтевого ложа, покраснение лица, кожные метки (акрохордоны), дермопатия при диабете, желтая кожа, желтые ногти и петехиальная пурпура стоп. Реже встречаются такие кожные поражения, как диабетический липоидный некробиоз, диабетические буллезные высыпания, ocanthosis nigricans и scleredema adutomm.
4. Что такое пальцевые уплотнения?
Пальцевые уплотнения – это множественные сгруппированные небольшие папулы, которые имеют тенденцию поражать разгибательную поверхность пальцев, в особенности около суставов. Они бывают бессимптомны или крайне стерты по своим проявлениям. Гистологически они содержат увеличенное количество коллагена в дермальных сосочках.
5. Что такое acanthosis nigricans?
Acanthosis nigricans – это дерматоз в виде папилломатозной (подобной бородавкам) гиперплазии кожи. Он сопровождает различные состояния, включая сахарный диабет, ожирение, акромегалию, синдром Кушинга, прием некоторых лекарств и злокачественные опухоли. Отмечена особая связь acanthosis nigricans с инсулинрезистент-ным сахарным диабетом.
6. Как выглядит acanthosis nigricansl
Он наиболее заметен в подмышечных впадинах, под грудными железами и на шейных сгибах, где появляется гиперпигментированная “бархатная” кожа, которая выглядит как “грязная”. Около суставов пальцев могут появляться папулы, которые выглядят как пальцевые “голыши”, за исключением того, что они значительно больше выступают.
7. Что такое диабетическая дермопатия? Каков ее патогенез?
Диабетическая дермопатия (кожные пятна) – это обычное поражение при диабете, которое вначале проявляется как эритематозные папулы или макулы различных размеров, затем превращающихся в атрофические рубцовые гиперпигментированные участки на передней поверхности голени.
Неясно, возникает ли поражение только из-за сосудистых изменений или из-за других вторичных факторов, таких как травма и стаз. Эффективное лечение неизвестно. Отдельные поражения часто исчезают в течение 1-2 лет, хотя нередко появляются новые поражения.
8. Что такое диабетический липоидный некробиоз?
Диабетический липоидный некробиоз – это заболевание, которое чаще всего локализуется на передней поверхности голени, хотя может наблюдаться и в других местах Начальные поражения проявляются как недиагностируемые эритематозные папулы или бляшки, которые трансформируются в кольцевые элементы, характеризующиеся желтоватым цветом, расширенными кровеносными сосудами и центральной атрофией эпидермиса. Это поражение характерно для диабета и обычно может быть диагностировано по своему внешнему виду. Реже развиваются изъязвления.
При биопсии выявляются гранулемы, которые как ограда окружают большие зоны некротического и склерозированного коллагена. Дополнительные находки включают расширенные сосудистые пространства, плазматические клетки и увеличенное количество нейтрального жира.
Биоптаты развивающихся поражений обычно имеют диагностическое значение, хотя в некоторых случаях бывает трудно их дифференцировать от анулярной гранулемы. Патогенез неизвестен, но предполагаемые причины включают иммунно-комплексный васкулит и дефект агрегации тромбоцитов.
9. Какое взаимоотношение между диабетическим липоидным некробиозом и сахарным диабетом?
В обширном обследовании больных диабетическим липоидным некробиозом у 62% был обнаружен диабет. Примерно у половины пациентов, не страдающих диабетом, были отклонения теста толерантности к глюкозе, и почти половина лиц, не больных диабетом, имели в семейном анамнезе диабет. Однако диабетический липоидный некробиоз наблюдается только у 0,3 % больных.
Некоторые дерматологи предпочитают использовать термин “липоидный некробиоз” у больных с заболеваниями, не связанными с диабетом. Но, из-за выраженной связи с этими состояниями, больные, обращающиеся с липоидным некробиозом, должны быть обследованы на диабет. Больные с отрицательным тестом подлежат периодическому повторному обследованию.
10. Как лечится диабетический липоидный некробиоз?
Иногда липоидный некробиоз может самопроизвольно ликвидироваться. Нет данных о том, что некробиоз “реагирует” на лечение начальных случаев диабета или ухудшает течение развившегося диабета. Ранние проявления могут поддаваться лечению местным применением кортикостероидов.
Более тяжелые случаи можно лечить ацетилсалициловой кислотой или дипиридамолом внутрь, хотя в некоторых случаях лечение не дает эффекта. В тяжелых случаях больным с большими изъязвлениями может, потребоваться хирургическая пересадка кожи.
11. Встречаются ли кожные инфекции при диабете чаще, чем в контрольных группах?
Да. Но, вероятно, кожные инфекции не так части, ‘как считает большинство медицинских работников. Исследования показывают, что увеличенная частота кожных инфекций строго соответствует повышению уровня глюкозы в плазме.
12. Какие наиболее частые бактериальные инфекции кожи сопровождают сахарный диабет?
Наиболее частыми тяжелыми кожными инфекциями, сопровождающими сахарный диабет, являются “диабетическая стопа” и ампутационные язвы. Выявлено, что инфицированные изъязвления кожи конечности были при диабете в 15% случаев по сравнению с 0,5% в контрольной группе.
Эритразма – это доброкачественная поверхностная бактериальная инфекция, вызываемая Corynebacterium minutissimum, обнаружена у 47% взрослых больных диабетом. Клинически она проявляется в виде красновато-коричневых или цвета загара маку-лезных поражений с тонкими чешуйками в областях складок, обычно в паху, однако могут быть также поражены участки кожи подмышечной впадины и складки у большого пальца стопы. Так как возбудители продуцируют порфирин, диагноз можно подтвердить выявлением кораллово-красной флуоресценции при облучении лампой Вуда.
13. Какие грибковые инфекции наиболее часто сопровождают сахарный диабет?
Наиболее частыми мукозно-кожными грибковыми инфекциями, сопровождающими диабет, является кандидоз, обычно вызываемый Candida albicans. Женщины особенно склонны к развитию вульвовагинита. В одном исследовании показано, что у 2/3 всех больных диабетом высевается Candida albicans.
У женщин с признаками и симптомами вульвита частота положительных посевов достигает 99%. Положительные результаты посевов крайне часты у мужчин и женщин, больных диабетом, которые жалуются на зуд ануса. Другими формами кандидоза могут быть “молочница”, “заеды” (ангулярный хейлит), опрелость, хроническая межпальцевая бластомицетная эрозия, паронихий (инфекция мягких тканей вокруг ногтевой пластинки) и онихомикоз (инфекция ногтя).
Причиной этих синдромов считается повышенный уровень глюкозы, который служит субстратом для размножения видов Candida. Больные с рецидивирующим кожным кандидозом любой формы должны быть обследованы на диабет. Больные с кетоацидозом особенно предрасположены к развитию мукоромикозов (зигомикозов), вызываемых различными зигомицетами, включая Mucor, Mortierella, Rhyzopus и виды Absidia.
К счастью, такие скоротечные и часто фатальные инфекции встречаются редко. Хотя в ранних исследованиях предполагалось, что дерматофитные инфекции бывают чаще при диабете, чем в контрольных группах, недавние эпидемиологические данные не подтверждают эту связь.
14. Почему больные диабетом при кетоацидозе особенно склонны к развитию мукоромикоза?
Грибы являются термотолерантными, предпочитают кислую среду, растут быстро при высокой концентрации глюкозы и являются одним из нескольких видов грибов, которые утилизируют кетоны как субстрат для своего роста. Таким образом, при кетоацидозе создается идеальная среда для размножения этих грибов.
15. Существуют ли кожные осложнения при лечении сахарного диабета?
Да. Относительно часто встречаются нежелательные реакции на инъекции инсулина. Сообщается, что их распространенность варьирует от 10 до 56%. В общем, эти осложнения можно подразделить на три категории: реакции на неправильное проведение инъекций (например, внутрикожная инъекция), идиосинкразия и аллергические реакции.
Несколько типов аллергических реакций уже были описаны, включая локализованные и генерализованные уртикарии, реакции типа феномена Артюса и локализованную позднюю гиперчувствительность. Гипогликемические средства, принимаемые внутрь, иногда могут давать нежелательные кожные реакции, включая фотосенсибилизацию, уртикарии, многоформную и узловатую эритему. В особенности хлорпропамид способен вызвать эритематозную реакцию при употреблении алкоголя.
Сахарный диабет-это неизлечимое и дорогостоящее заболевание, что накладывает большое бремя на пациентов и общество в целом. В дерматологии некоторые дерматозы могут так или иначе быть связанными с сахарным диабетом. Главное, что некоторые дерматозов можно отнести к системным проявлениям диабета, и их выявление должно побуждать дерматологов консультировать их у эндокринолога и других специалистов.
В этой статье мы рассмотрим некоторые заболевания кожи, связанные с диабетом, изучим сильные стороны этих сочетаний и обсудим патофизиологические механизмы их возникновения. Экономическое бремя диабета в Соединенных Штатах недавно оценивалось почти в $250 млрд ежегодно, и эта сумма продолжает расти.
Для дерматолога важно уметь распознавать и понимать кожные проявления сахарного диабета, и в этой статье мы рассмотрим поражения кожи, характерные для сахарного диабета, а также другие дерматозы, но с менее четкой ассоциацией с сахарным диабетом. К дерматозам, характерным для сахарного диабета относят acantosis nigricans, диабетические пузыри, диабетическую дермопатию, диабетическое утолщение кожи, липоидный некробиоз, склередему и желтые ногти.
К дерматозам с возможной связью с диабетом относят приобретенный перфорирующий дерматоз, эруптивные ксантомы, кольцевидную гранулему, красный плоский лишай, псориаз, витилиго.
Ассоциация между диабетом и диабетическим утолщением кожи хорошо описано как состояние, ограничивающее мобильность суставов рук (cheiroarthropathy) или как бессимптомное утолщение кожи. Было подсчитано, что у 8% – 36% пациентов с инсулинзависимым сахарным диабетом развивается диабетическое утолщение кожи (ДУК).
Некоторым образом этот процесс напоминает процесс при прогрессирующем системном склерозе. Интересно, что даже клинически нормальная кожа у больных сахарным диабетом показала некоторую активацию фибробластов, но коллагеновые волокна при этом имели меньшую толщину, чем те, которые встречаются при прогрессирующем системном склерозе.
Это состояние, несомненно, оказывает влияние на качество жизни, так как ограничивает подвижность рук. Подчеркивая необходимость строгого гликемического контроля, было высказано предположение, что жесткий контроль уровня сахара в крови может привести к улучшению при диабетическом утолщении кожи, однако наблюдения улучшения основаны на небольшой выборке населения.
ДУК существенно (P Желтые ногти
Изменения ногтей при диабете, начиная от околоногтевых телеангиэктазий и до осложнений от инфекций, таких как паронихия, хорошо описаны. Однако, наиболее частым изменением ногтей, особенно у пожилых пациентов, больных диабетом, является пожелтение ногтей, затрагивающее до 40% пациентов с сахарным диабетом.
Механизм пожелтения ногтей, вероятно, объясняется накопление конечных продуктов гликирования. Этот же механизм приводит к пожелтению кожи и нарушению зрения при диабете. Ноготь замедляет рост вследствие недостаточного кровоснабжения матрикса ногтя.
Ноготь может быть более изогнут, чем обычный, с продольными полосами (onychorrhexis). Важно, однако, не приписывать желтые ногти диабету без учета других причин желтых ногтей, например, онихомикоза, желтых ногтей, связанных с лимфедемой или заболеваниями дыхательных путей (например, плеврит, бронхоэктатическая болезнь).
Диабетическая дермопатия является, пожалуй, самым распространенным кожным синдромом у этой популяции пациентов, хотя она также может встречаться и у лиц без диабета. При этом на передней поверхности голеней вследствие диабетической микроангиопатии образуются пигментированные атрофические пятна.
Многочисленные исследования показали частое сочетание диабетической дермопатии с ретинопатией, т.к. к этим поражениям приводит общий патогенез – поражение сосудов. Поэтому наличие таких пятен на голенях должно подтолкнуть врача к офтальмологическому обследованию.
Диабетические пузыри или даабетическая пузырчатка (ДП)-это редкое, но хорошо описанное спонтанно возникающее на пальцах рук и ног, а так же на стопах, поражение у больных сахарным диабетом. Эти пузыри следует отличать от других первичных аутоиммунных пузырных дерматозов и от простых механобуллезных поражений.
Для ДП характерно быстрое возникновение на конечностях у больных сахарным диабетом при минимальной травме или ее отсутствии, с пузырями, содержащими стерильную жидкость при отрицательной реакции иммунофлюоресценции. Механизм возникновения пузырей, как считается, связан с микроангиопатией, с недостаточным кровоснабжением кожи, что создает условия для акантолизиса с последующим формированием пузырей на границе дермы и эпидермиса.
Acanthosis nigricans или черный акантоз (ЧА) характеризуется темно-коричневыми бляшками преимущественно задних отделах шеи и подмышечных впадинах. Это частая находка у пациентов с сахарным диабетом и ,несомненно, знакома врачам. Патофизиология этих поражений была хорошо изучена.
ЧА является важной находкой, т.к. может встречаться при других эндокринопатиях (например, синдром Кушинга, акромегалия, синдром поликистозных яичников) или злокачественных новообразованиях (аденокарцинома желудочно-кишечного тракта). С целью улучшить внешний вид этих повреждений используют кератолитические средства и топические ретиноиды.
Липоидный некробиоз (ЛН) впервые был описан Oppenheim в 1930г., а изучив гистологическую картину пораженной кожи, Urback в 1932 году дал этому заболеванию название necrobiosis lipoica diabeticorum. Клинически высыпания появляются в виде эритематозных папул и бляшек на голенях, склонных к периферическому росту, с желтоватым восковым атрофическим слегка запавшим центром, часто с телеангиэктазиями.
Поражения могут в 30% случаев изъязвляться. ЛН по-прежнему встречается относительно редко, развивается примерно у 0,3% пациентов с сахарным диабетом, хотя его связь с инсулинорезистентностью и диабетом тесная. Примерно две трети пациентов с ЛН страдает диабетом. У других ЛН может появляться задолго до сахарного диабета. Значительная часть больных имеют отягощенный по диабету семейный анамнез.
Эти поражения трудно поддаются лечению, особенно на поздних стадиях. Терапия с помощью топических стероидов ограничивает прогрессирование воспалительных очагов и является основой лечения.
Склередема (Scleredema adultorum) представляет собой инфильтрированные бляшки на задней поверхности шеи и верхней части спины. Склередема, как правило, встречается в виде 3 разных форм. Форму, которая, наблюдается у больных сахарным диабетом иногда называют диабетической склередемой (scleredema diabeticorum) (СД).
Вторая форма – постинфекционная, как правило, встречается после стафилококковых инфекций. Третья форма возникает при злокачественных новообразованиях. СД среди диабетических больных встречается в 2.5%-14%. Поражения часто носят упорный характер не смотря на широкий спектр подходов к лечению.
Гистопатологический анализ, как правило, выявляет утолщение дермы с увеличением толщины коллагеновых волокон и увеличением количества тучных клеток. Предложенные механизмы предполагают стимуляции синтеза коллагена фибробластами и дегенерацию коллагена, вероятно, из-за избытка глюкозы.
Кольцевидная гранулема (КГ) – это круглые, телесного цвета, иногда эритематозные папулы, возникающие в дерме, чаще на тыльной поверхности конечностей, что характерно для локализованной формы. Хотя более крупные кольцевые бляшки могут существовать в виде генерализованной форме. Гистологически для КГ характерен гранулематозный инфильтрат.
Привычный исход КГ – спонтанное разрешение. В литературе описано своеобразное явление, согласно которому биопсия одного из элементов сыпи привела к появлению других высыпаний на теле. Однако, генерализованная форма может быть более сложной для лечения и потребовать терапевтического подхода, включающего топические стероиды, световую терапия и системные иммуномодуляторы.
В недавнем небольшом исследовании населения в Турции показана сильная взаимосвязь между красным плоским лишаем (КПЛ) и аномальной толерантностью к глюкозе. В этом исследовании участвовали 30 больных с КПЛ, около половины из которых (14 из 30) имели нарушения метаболизма глюкозы и четверть пациентов (8 из 30) страдали диабетом.
Но для выяснения этой связи необходимы большие исследования. До этого исследования в нескольких других исследованиях была показана связь между КПЛ полости рта и диабетом. Клинически в полости рта можно увидеть белые бляшки с характерным кружевным сетчатым узором. На других участках кожи КПЛ обычно появляется в виде зудящих, фиолетовых, плоских полигональных папул.
КПЛ также может быть связан со многими другими болезнями, особенно с вирусным гепатитом С, но также тимомой, заболеваниями печени, воспалительными заболеваниями кишечника.
Витилиго чаще ассоциирует с инсулинзависимым сахарным диабетом. Присутствие витилиго должно напоминать врачу, что это аутоиммунное заболевание, которое может сочетаться с сахарным диабетом, также относящимся к аутоиммунным заболеваниям.
Хотя классические представления о приобретенном перфорирующем дерматозе (ППД) (болезнь Кирле или проникающий гиперкератоз) связаны с почечной недостаточностью, сахарный диабет также был включен в число сопутствующих ему заболеваний. Приобретенный перфорирующий дерматоз наблюдается у 10% пациентов, находящихся на гемодиализе в связи с хронической почечной недостаточностью.
Большая часть случаев почечной недостаточности с необходимостью гемодиализа возникает у больных с диабетической нефропатией, чем можно объяснить совпадение диабета, почечная недостаточность и приобретенного перфорирующего дерматоза. Облегчение симптомов с помощью топических стероидов может быть использовано в качестве первой линии лечения этого часто зудящего поражения.
Связь между диабетом и эруптивными ксантомами (ЭК) представляется весьма незначительной, опирающейся на тот факт, что многие пациенты с диабетом имеют нарушения липидного и углеводного обменов. Основная особенность ЭК-повышение уровня триглицеридов, которые могут возникнуть и при сахарном диабете.
Подсчитано, что только у 0,1% диабетиков развиваются эруптивные ксантомы, и главная ее значимость может быть в том, чтобы побудить врача для лечения гипертриглицеридемии и рассмотрения других причин, например, острого панкреатита.
Пациенты с псориазом могут иметь повышенный риск развития диабета. Диабет среди больных псориазом регистрируется чаще, чем в общей популяции.
Учитывая различные кожные проявления сахарного диабета, важно отличать те, которые прямо связаны с диабетом, от тех, которые могут встречаться при другой патологии. Например, при осмотре пациента с acanthosis nigricans и желтыми ногтями врач должен немедленно провести тест на опрелеление уровня гемоглобина1С (гликолизированный гемоглобин), чтобы исключить диабет.
При этом врач должен исключить онихомикоз и респираторную патологию. Такой подход к кожным проявлениям сахарного диабета может помочь правильно определить и лечить конкретного пациента.
Сахарный диабет — это хроническое заболевание, оказывающее выраженное негативное влияние практически на все органы и системы и значимо ухудшающее качество жизни больных. Важность проблемы обусловлена не только тяжестью возможных осложнений, но и высокой распространенностью заболевания в современном мире.
В России выявлено и состоит на учете около 3,5 млн больных. От 5 до 8 млн человек пока еще не знают, что у них диабет. Улучшение диагностики сахарного диабета является одной из первостепенных задач и даст шанс больным не опоздать с началом лечения.
Сегодня мы постараемся разобраться, что происходит с одним из самых больших органов человека — его кожей при сахарном диабете и почему столь важен своевременный и грамотный уход за ней.
Патогенез поражения кожи при сахарном диабете достаточно сложен, но в его основе лежат нарушения углеводного обмена. Высокий уровень сахара приводит к вне- и внутриклеточному обезвоживанию, дестабилизации клеточных мембран и нарушению энергетического метаболизма клеток кожи, сальных и потовых желез.
Как следствие нарушаются нормальное восстановление эпидермиса и формирование защитной жировой пленки, что проявляется выраженной сухостью, резким снижением эластичности кожи, шелушением и гиперкератозом. Нарушения метаболизма при сахарном диабете универсальны, а развивающиеся диабетическая нейропатия, микро- и макроангиопатия, в свою очередь, усугубляют поражения кожи.
Проблемы кожи при сахарном диабете не только неприятны, но и могут приводить к развитию тяжелых осложнений. При нарушении нормального кожного барьера и ослаблении местного иммунитета даже незначительные повреждения кожи чреваты присоединением бактериальной и грибковой инфекции, образованием длительно незаживающих язв, развитием «диабетической стопы» и даже гангрены конечностей. Именно поэтому больные сахарным диабетом нуждаются в специальных косметических средствах для регулярного ухода за кожей.
Уход за кожей начинается с ее очищения. Обычное мыло с щелочным pH у больных сахарным диабетом может привести к еще большему высушиванию, разрушению защитного липидного слоя эпидермиса и повреждению кожи. Поэтому при этом заболевании следует пользоваться очищающими средствами (жидкое мыло, гель для душа и т.д.) с нейтральным pH, а для интимной гигиены хорошо подходят специальные средства, «закисленные» молочной кислотой.
После очищения на особенно сухие участки кожи нужно нанести специальные увлажняющие и смягчающие средства (увлажняющее масло, молочко, крем). Следует отметить, что для этих целей практически идеально подходят средства, разработанные для детской гигиены.
В связи с нарушением регенерации кожного покрова и опасностью присоединения инфекции проблему незначительных повреждений кожи (царапины, микротравмы при инъекциях и заборе крови на анализы и т.д.) лучше решать, используя не только обычные антисептики, но и специальные кремы, содержащие натуральные компоненты, способствующие заживлению и обладающие антисептическим эффектом.
При этом следует помнить, что применение агрессивных и спиртсодержащих антисептиков нежелательно при сахарном диабете. При появлении признаков воспаления — покраснение, отек, болезненность — больному следует немедленно показаться врачу.
Поэтому тучным больным необходимо не только тщательно очищать крупные кожные складки, но и дополнительно обрабатывать их тальком или, что лучше и удобнее, наносить на них специальные кремы, содержащие окись цинка, которые не только защищают кожу от мацерации, но и одновременно ухаживают за ней.
Наиболее уязвимыми для проникновения инфекции являются стопы. Из-за нарушения нервной проводимости (диабетическая нейропатия) при диабете снижена болевая чувствительность нижних конечностей. Больной может наступить на острый предмет, получить ожог, натереть ногу и не почувствовать этого, а нарушения капиллярного кровотока (микроангиопатия) резко снижают скорость регенерации кожных покровов.
Таким образом, даже незначительное повреждение, оставаясь долгое время незамеченным, в конечном итоге может привести к развитию тяжелого осложнения сахарного диабета — синдрома диабетической стопы и даже ампутации.
Уход за ногами при диабете должен быть систематическим. Он укладывается в достаточно простой алгоритм:
- Удобная «нежмущая» обувь. Ежедневный осмотр стоп. Ежедневное мытье ног теплой водой с тщательным осушением мягким полотенцем. Особое внимание уделяется межпальцевым промежуткам. В случае сухой и очень сухой кожи нанесение специального смягчающего крема (лучше утром и вечером). В случае наличия гиперкератоза и трещин использование специальных смягчающего и защитного кремов. При наличии мозолей и натоптышей использование специального крема для интенсивного ухода с повышенным (не менее 10%) содержанием мочевины.
Следует отметить, что при диабете нельзя распаривать ноги в горячей воде и срезать мозоли. Запрещено использовать мозольную жидкость и пластыри. Незаменимыми в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большой процент мочевины.
Их следует наносить на чистую кожу 2—3 раза в день, желательно после обработки мозолей и натоптышей пемзой, не допуская попадания крема в межпальцевые промежутки.
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных, эффективных и доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений.