В последнее время всё чаще можно услышать, что диабет – это эпидемия XXI века, что с каждым годом он молодеет и от его последствий умирает всё больше людей. Так давайте разберёмся, что такое диабет, какие существуют типы диабета, и как они отличаются друг от друга.
Диабет – это целая группа заболеваний, особенностью которых является выделение большого количества мочи.
Какой бывает диабет? По своим причинам диабет бывает двух видов: сахарный, связанный с повышенным уровнем глюкозы в крови, и несахарный. Рассмотрим их подробнее.
Сахарный диабет – это заболевание, связанное с повышенным уровнем глюкозы в крови по различным причинам.
В зависимости от причины, вызвавшей сахарный диабет, выделяют следующие его типы:
- Сахарный диабет 1 типа.
- Сахарный диабет 2 типа.
- Специфические типы сахарного диабета.
- Гестационный сахарный диабет.

Рассмотрим типы сахарного диабета и их характеристики.
Сахарный диабет 1 типа развивается из-за нехватки в организме инсулина – гормона, регулирующего обмен глюкозы. Нехватка возникает вследствии повреждения клеток поджелудочной железы иммунной системой человека. После перенесённой инфекции, тяжёлого стресса, воздействия неблагоприятных факторов иммунная система «ломается» и начинает вырабатывать антитела против собственных клеток.
Сахарным диабетом 1 типа заболевают чаще в молодом или детском возрасте. Заболевание начинается внезапно, симптомы диабета ярко выражены, уровень глюкозы в крови очень высокий, до 30 ммоль/л, однако без инсулина клетки организма остаются в состоянии голодания.
Единственный способ лечения диабета 1 типа – введение инсулина в виде инъекций под кожу. Благодаря современным достижениям, инсулин теперь не обязательно колоть много раз в день. Разработаны аналоги инсулинов, которые вводятся от 1 раза в день до 1 раза в 3 дня. Очень эффективно и использование инсулиновой помпы, которая представляет собой небольшое программируемое устройство, вводящее инсулин непрерывно в течение дня.
Разновидностью сахарного диабета 1 типа является LADA-диабет – латентный аутоиммунный диабет взрослых. Часто его путают с диабетом 2 типа.
LADA-диабет развивается во взрослом возрасте. Однако для него, в отличие от диабета 2 типа, характерны снижение уровня инсулина в крови и нормальная масса тела. Так же при обследовании можно обнаружить антитела к клеткам поджелудочной железы, которых нет при диабете 2 типа, но они присутствуют при диабете 1 типа.
Очень важно вовремя поставить диагноз этого заболевания, поскольку его лечение заключается во введении инсулина. Таблетированные сахароснижающие препараты в этом случае противопоказаны.
При сахарном диабете 2 типа инсулин поджелудочной железой вырабатывается в достаточном, даже избыточном, количестве. Однако, ткани организма не чувствительны к его действию. Это состояние называется инсулинорезистентностью.
Этим типом диабета болеют люди с ожирением, в возрасте после 40 лет, как правило, страдающие атеросклерозом и артериальной гипертензией. Заболевание начинается постепенно, протекает с маленьким количеством симптомов. Уровень глюкозы в крови повышен умеренно, а антитела к клеткам поджелудочной железы не обнаруживаются.
Особое коварство сахарного диабета 2 типа в том, что из-за длительного бессимптомного периода больные обращаются к врачу очень поздно, когда 50% из них имеют осложнения диабета. Поэтому очень важно после 30 лет ежегодно сдавать анализ крови на глюкозу.
Лечение сахарного диабета 2 типа начинается со снижения веса и увеличения физической активности. Эти мероприятия уменьшают инсулинорезистентность и помогают снизить уровень глюкозы в крови, некоторым больным этого оказывается достаточно. При необходимости назначаются пероральные сахароснижающие препараты, и длительное время больной их принимает. При утяжелении заболевания, развитии серьёзных осложнений к лечению добавляется инсулин.
Существует целая группа типов сахарного диабета, связанных с другими причинами. Всемирная Организация Здравоохранения выделяет следующие типы:
- генетические дефекты функций клеток поджелудочной железы и действия инсулина;
- заболевания экзокринной части поджелудочной железы;
- эндокринопатии;
- сахарный диабет, вызванный лекарственными препаратами или химическими веществами;
- инфекции;
- необычные формы иммунного диабета;
- генетические синдромы, сочетающиеся с сахарным диабетом.

Заболевают МОДУ-диабетом люди детского и юношеского возраста, чем он похож на сахарный диабет 1 типа, однако течение болезни напоминает диабет 2 типа (малосимптомный, нет антител к поджелудочной железе, часто для лечения достаточно диеты и дополнительной физической нагрузки).
Поджелудочная железа состоит из 2 типов клеток:
- Эндокринных, выделяющих гормоны, одним из которых является инсулин.
- Экзокринных, вырабатывающих сок поджелудочной железы с ферментами.
Эти клетки расположены рядом друг с другом. Поэтому при поражении части органа (воспаление поджелудочной железы, травма, опухоли и др.) страдает и выработка инсулина, что приводит к развитию сахарного диабета.
Лечится такой диабет замещением функции, т. е. введением инсулина.
При некоторых эндокринных заболеваниях происходит выработка гормонов в избыточных количествах (например, гормона роста при акромегалии, тироксина при болезни Грейвса, кортизола при синдроме Кушинга). Эти гормоны оказывают неблагоприятное влияние на обмен глюкозы:
- повышают уровень глюкозы в крови;
- вызывают инсулинорезистентность;
- подавляют действие инсулина.
В результате развивается специфический тип сахарного диабета.
Доказано, что некоторые лекарственные препараты повышают уровень глюкозы в крови и вызывают инсулинорезистентность, способствуя развитию сахарного диабета. К таким относятся:
- никотиновая кислота;
- тироксин;
- глюкокортикоиды;
- некоторые мочегонные препараты;
- α-интерферон;
- β-блокаторы (атенолол, бисопролол и др.);
- иммуносупрессанты;
- препараты для лечения ВИЧ-инфекции.
Часто сахарный диабет впервые выявляется после перенесённой вирусной инфекции. Дело в том, что вирусы способны повреждать клетки поджелудочной железы и вызывать «поломки» в иммунитете, запуская процесс, напоминающий развитие сахарного диабета 1 типа.
К таким вирусам относятся следующие:
- аденовирус;
- цитомегаловирус;
- вирус коксаки В;
- врождённая краснуха;
- вирус паротита («свинки»).
Крайне редко встречаются типы диабета, вызванные образованием антител к инсулину и его рецептору. Рецептор – это «мишень» инсулина, через которую клетка воспринимает его действие. При нарушении этих процессов инсулин не может нормально выполнять свои функции в организме, и развивается сахарный диабет.
У людей, рождённых с генетическими синдромами (синдромы Дауна, Тернера, Кляйнфельтера) наряду с другими патологиями встречается и сахарный диабет. Он связан с недостаточной выработкой инсулина, а также с неправильным его действием.

Опасность гестационного сахарного диабета заключается в том, что он вызывает осложнения, которые влияют на течение беременности, развитие плода и здоровье женщины. Чаще развиваются многоводие, тяжелые гестозы, ребенок рождается раньше срока, с большим весом, но незрелыми органами и дыхательными расстройствами.
Этот тип диабета хорошо поддаётся лечению соблюдением диеты и увеличением физической активности, редко приходится прибегать к назначению инсулина. После родов уровень глюкозы нормализуется практически у всех женщин. Однако, около 50% женщин, имевших гестационный сахарный диабет, в течение последующих 15 лет заболевают сахарным диабетом 1 или 2 типа.
Несахарный диабет – это диабет, не связанный с повышением уровня глюкозы в крови. Он вызывается нарушением обмена вазопрессина, гормона, регулирующего обмен воды в почках и вызывающего сужение сосудов.
В самом центре нашего головного мозга есть небольшой комплекс из желез – гипоталамуса и гипофиза. Вазопрессин образуется в гипоталамусе, а хранится в гипофизе. При повреждении этих структур (травма, инфекция, операция, лучевая терапия), а в большинстве случаев – по непонятным причинам, происходит нарушение образования или высвобождения вазопрессина.
При снижении уровня вазопрессина в крови у человека возникают сильнейшая жажда, он может выпивать до 20 литров жидкости в день, и обильное выделение мочи. Беспокоят головная боль, сердцебиение, сухость кожи и слизистых оболочек.
Несахарный диабет хорошо поддаётся лечению. Человек получает вазопрессин в виде спрея в нос или таблеток. Достаточно быстро уменьшается жажда, нормализуется выделение мочи.
Под сахарным диабетом, специалисты подразумевают ряд болезней эндокринного типа, которые развиваются на фоне недостаточности в организме человека, гормона пептидной группы, образующегося в клетках поджелудочной железы. Зачастую хроническая проблема характеризуется увеличением содержаниям глюкозы в крови, множественными системными нарушениями всех основных видов обмена веществ.
Внешние проявления сахарного диабет (СД), в частности постоянная сильная жажда и потеря жидкости, были известны еще до нашей эры. На протяжении веков представления о болезни кардинально изменялись вплоть до начала двадцатого века, когда на теоретическом и экспериментальном уровне была выяснены истинные причины и механизмы патологии, а также созданы поддерживающие лекарства на основе очищенного гормона пептидной природы, взятого у крупного рогатого скота.
Медицинская статистика последних лет показывает, что количество людей с сахарным диабетом стремительно растёт, увеличиваясь в арифметической прогрессии. Более 250 миллионов официально зарегистрированных случаев по всему миру дополняются втрое большим количеством населения планеты с учетом недиагностический форм болезни. Неофициально, СД еще с начала нулевых стал всеобщей медико-социальной проблемой.
Современная медицина подразделяет сахарный диабет по нескольким базовым категориям.
Его часто называют ювенальным диабетом, однако при этом проблему выявляют не только у подростков, но и людей разного возраста. Характеризуется масштабной деструкцией бета-клеток в абсолютном выражении, в результате чего формируется пожизненный недостаток инсулина. Встречается у каждого десятого пациента, которому поставлен общий диагноз «сахарный диабет». В свою очередь может иметь аутоиммунную природу, сходную со вторым типом СД но этимологическими признаками первого, а также гетерогенную неимунную составляющую. Как было сказано выше, чаще всего СД первого типа выявляют у детей и подростков.
Относительная инсулиновая недостаточность из-за нарушения выработки гормона на фоне слабого метаболического ответа организма в сочетании с другими патогенными факторами. Довольно часто базовым фактором сбоя выступают дефекты функционала бета-клеток, продуцирующих сам инсулин и снижающих глюкозу в крови. Этот тип СД преобладает в диагнозе большинства пациентов, страдающих вышеозначенной проблемой (около 80-ти процентов всех случаев), а развивается он из-за потери чувствительности тканей к вышеозначенному гормону поджелудочной железы.
Патология у женщин в период беременности с выраженной гипергликемией, в ряде случаев исчезающая после родоразрешения. При этом ненормальные изменения толерантности к глюкозе могут выявляться у представительниц прекрасного пола как с СД любого типа, присутствующим до беременности, так и у абсолютно здоровых женщин.
В этот перечень обычно включают случаи сахарного диабета, вызванного лекарствами, эндокринологическими проблемами, болезнями экзокринной части поджелудочной, аномалиями рецепторов инсулина, неспецифическими формами иммунного ответа, а также сторонними генетическими синдромами, опосредственно связанными с СД.
- Легкая. Небольшой уровень гликемии, отсутствуют серьезные суточные колебания сахара.
- Средняя. Гликемия повышается до четырнадцати ммоль/л, изредка наблюдается кетоацидоз, периодически проявляются ангионейропатии и различные расстройства.
- Тяжелая. Высокий уровень гликемии, пациенты нужна регулярная инсулинотерапия.
- Компенсированный углеводный обмен. При эффективном лечении показатели анализов нормальные.
- Субкомпенсированный УО. При своевременной терапии глюкоза слегка выше нормы, потеря сахара с мочой не более пятидесяти грамм.
- Фаза декомпенсации. Несмотря на комплексную терапию, уровень сахара высок, потеря глюкозы более пятидесяти грамм, анализы показывают в моче присутствие ацетона. Высокая вероятность гипергликемической комы.
Причин возникновения сахарного диабета может быть довольно много. Наиболее известные и значимые:
- Генетические проблемы с наследственностью.
- Ожирение.
- Вирусные инфекции (гепатит, грипп, ветряная оспа, проч.).
- Возрастные изменения.
- Высокий уровень постоянного стресса.
- Различные болезни поджелудочной и иных внутренних желез секреции (рак, панкреатит, проч.).
Вышеозначенные факторы являются первичными — в остальных случаях, гипергликемию не считаются истинным диабетом до проявления базовых клинических симптомов проблемы или осложнений диабетического спектра.
Основная симптоматика заболевания имеет медленно прогрессирующее течение хронического типа и лишь в очень редких случаях может выражаться в резком подъёме содержания глюкозы вплоть до состояния комы.
- Сухость в ротовой полости.
- Постоянное чувство жажды.
- Частые мочеиспускания с увеличением общесуточного объема выделяемой жидкости.
- Сухость кожных покровов, иногда зуд.
- Резкие изменения массы тела, появления или исчезновения жировых отложений.
- Гипоактивное заживление ран, частые появления гнойниковых процессов на мягких тканях.
- Сильная потливость.
- Слабый мышечный тонус.
- Головные боли с частичной неврологической симптоматикой.
- Нарушения зрения.
- Повышение артериального давления.
- Снижение чувствительности кожных покровов и рук или ног.
- Периодические боли в области сердца (боль в груди).
- Выраженный запах ацетона в моче и поте.
- Отеки на лице и голенях.
Основным диагностическим методом выявления сахарного диабета, принято считать определение текущей и суточной концентрации глюкозы в крови (анализ крови на сахар). В качестве дополнительных позиций учитываются внешние клинические проявления СД в виде полифагии, полиурии, похудения или ожирения.
Диагноз СД определенного типа ставят при следующих показателях анализов:
- Глюкоза в крови натощак выше 6,1 ммоль/л, а спустя два часа после приёма пищи более одиннадцати ммоль/л.
- При повторе глюкозотолерантного теста уровень сахара выше одиннадцати ммоль/л. Гликозилированный гемоглобин выше 6,5 процентов.
- В моче найден ацетон и сахар.
Для определения текущего состояния организма пациента, стадии развития заболевания и полной клинической картины, врач дополнительно назначает:
- Биохимический анализ крови.
- Пробу Реберга на степень поражения почек.
- Исследование электролитного состава крови.
- УЗИ, ЭКГ.
- Обследование глазного дна.
- Выявление уровня эндогенного инсулина.
- УЗД, реовазографию, капилляроскопию для оценки уровня сосудистых нарушений.
Комплексную диагностику при сахарном диабете проводит кроме эндокринолога, также хирург-подиатр, офтальмолог, невропатолог, кардиолог.
К сожалению, сахарный диабет невозможно вылечить одним лекарством или быстро избавиться от проблемы — только комплексная терапия наряду с рядом немедикаментозных методов позволит стабилизировать состояние пациента и предопределить его возможное дальнейшее выздоровление.
На сегодняшний день эффективных методов полноценного лечения пациентов с СД не существует, а базовые мероприятия направлены на уменьшение симптоматики и поддержки нормальных показателей глюкозы в крови. Постулируемые принципы:
- Медикаментозная компенсация УО.
- Нормализация жизненных показателей и массы тела.
- Лечение осложнений.
- Обучение пациента особому образу жизни.
Важнейшим элементом поддержания нормального качества жизни пациента можно считать собственный самоконтроль, в первую очередь по линии правильного питания, а также постоянной текущей диагностики уровня глюкозы в крови при помощи глюкометров.
- Сахароснижающие препараты. Используются в случае СД 2-го типа как вспомогательное средство диетотерапии. Чаще всего применяются сульфонилмочевины (глипизид, глимепирид), и бигуаниды (силубин, метформин). Принцип действия этих лекарств основан на повышении секреции естественного инсулина и форсировании утилизации глюкозных структур мышечными структурами соответственно. В качестве дополнения, назначаются тиазолидиндионы (пиоглитазон), увеличивающие чувствительность тканей к глюкозе, а также ПРГ (натеглинид), активно всасывающийся и дающий мощный, но непродолжительный по времени сахароснижающий эффект.
- Инсулин. Инсулинотерапия назначается в обязательном порядке при диабете 1-го типа как основа симптоматического лечения, а также в качестве вспомогательного средства заместительной терапии при СД 2-го типа и неэффективности классических мер.
- Фенофибрат и статины в качестве гиполипидемической терапии.
- Ингибиторы АПФ, моксонидин для контроля давления.
- Физнагрузки с обеспечением оптимальной смены суточных ритмов.
- Трансплантация поджелудочной у больных с приобретенной нефропатией диабетического типа.
- Трансплантация островков Лангерганса для избавления от СД 1-го типа.
- Диетотерапия.
Любые, приведенные ниже методы, необходимо в обязательном порядке согласовывать с вашим лечащим врачом!
- Возьмите по 300 грамм очищенного чеснока и корня петрушки, а также сто грамм лимонной цедры. Смешивайте компоненты, пропустив через мясорубку, закладывайте в банку под закрытую крышку и дайте настояться в тёмном месте две недели. Пейте по одной чайной ложке пару в день.
- 1 ст. ложку липового цвета залейте стаканом кипятка и употребляйте вместо обычного черного чая несколько раз в день.
- Возьмите 1 столовую ложку крапивы, ½ стакана листьев ольхи и 2 столовые ложки листьев лебеды. Залейте смесь одним литром очищенной воды, дайте настояться пять суток, после чего употребляйте настой по 1-ой чайной ложке 2 раза в день за тридцать минут до употребления пищи.
- Ст. ложку измельченных сушеных листьев грецкого ореха залейте ½ литра очищенной воды. Проварите пятнадцать минут, дайте настояться час, отцедите и употребляйте отвар по ½ стакана три раза в сутки.
- 100 грамм порошка корицы залейте литром кипятка, размешайте, добавьте 200 грамм мёда. Поставьте ёмкость на 3 часа в холодное место и употребляйте по стакану 3 раза в день.
Сахарный диабет при отсутствии должного контроля за текущим состоянием организма пациента и необходимой комплексной терапии, практически всегда вызывает ряд осложнений:
- Гипогликемия на фоне сопутствующих болезней, недостаточности питания, передозировки препаратов.
- Кетоацидоз с накоплением в плазме метаболитов жиров, в частности кетоновых тел. Провоцирует нарушения базовых функций организма.
- Гиперосмолярная или лактацидотическая кома.
- Различные виды ангиопатий со стойким нарушением проницаемости сосудистых структур.
- Ретинопатии с поражением глазной сетчатки.
- Обширные нефропатии, зачастую приводящие к ХПН.
- Полинейропатии с потерей температурно-болевой чувствительности.
- Офтальмопатии, включая катаракту.
- Разнообразные артропатии.
- Энцефалопатии с развитием эмоциональной лабильности и системным депрессивным изменением психического профиля.
- Диабетическая стопа в виде формирования на этой части тела гнойных и ладе некротических процессов, часто приводящих к вынужденной ампутации.
Правильная диета при сахарном диабете — основной фактор успешной терапии заболевания. Как показывает медицинская практика, специально разработанное питание даже важнее инсулинотерапии, поскольку может быть отдельным регулятором качества жизни и базовых показателей организма для легких и средних форм СД.
Главенствующую роль, современная диетология в случае наличия у пациента СД, отдаёт индивидуализации схемы питания в зависимости от возраста и жизненных показаний. Поскольку диета у большинства людей с сахарным диабетом становится важнейшей составляющей ежедневного рациона на годы и даже десятилетия, то она должна быть не только полезной с физиологической точки зрения, но и приносить удовольствие.
Одной из мягких, довольно популярных и функциональных диет является система питания «Стол 9», разработанная еще в середине двадцатого века Михаилом Певзнером, основоположником диетологии СССР и заслуженным деятелем науки. Она подходит для людей с СД любого типа, имеющих нормальный или слегка повышенный вес, а также получающих инсулин в малых дозах, не превышающих тридцать ЕД.
Соблюдение диеты критически важно для больных 1-м типом СД, поскольку неправильный рацион питания даже в непродолжительный период времени способен вызвать гликемическую кому и даже привести к летальному исходу. У диабетиков второго типа систематизированный рацион питания улучшает качество жизни и существенно влияет на шансы выздоровления.
Одно из базовых понятий в диетологии при СД — хлебная единица, по сути, мера питания в эквиваленте 10–12 грамм углеводов. Благодаря большому количеству специально разработанных таблиц, разделенных на отдельных группы (углеводы, белки, жиры, универсальные продукты), где указан индекс ХЕ для разных продуктов, пациент может подбирать себе рацион, чтобы в эквиваленте, кол-ство хлебных единиц в сутки было постоянным, варьируя отдельные компоненты и заменяя их в пределах одной группы.
Пациентам рекомендуется кушать 6-ть раз в день, равномерно распределяя углеводы по отдельным приёмам пищи. В суточный химический состав диеты входят углеводы (около триста грамм в качестве полисахаридов), белки (сто грамм), жиры (80 грамм, треть из которых растительные), хлорид натрия (12 грамм), а также свободная жидкость в объеме до полутора литров. Общая калорийность в сутки — до 2,5 тысяч ккал.
Полностью исключаются сладости (заменяются сорбитом), умеренно употребляются экстрактивные вещества. Рекомендуется увеличение употребления волокнистой пищи, а также липотронных веществ, а также витаминов.
- Супы. Не рекомендуются молочные с манной крупой, лапшой, а также жирные и крепкие. Рекомендуются нежирные мясные и рыбные.
- Хлеб и сопутствующие изделия. Не рекомендуются слойки и сдоба. Рекомендуется отрубной, ржаной до 300 гр./сутки.
- Мясо. Запрещаются все виды сосисок и колбас, консервы, иная пища переработки, жирные сорта свинины, говядины и птицы. Рекомендуются нежирные сорта мяса в отварном виде или на пару.
- Рыба. Исключаются консервы, жирные сорта продукции, икра. Рекомендуется нежирная рыба отварном или запеченном виде.
- Молочная продукция. Запрещены сливки, сладкие и жирные творожные сырки, соленые сыры. Рекомендуется кисломолочка, нежирный сыр, молоко малой жирности.
- Яйца. Можно есть белки, яйца всмятку с исключением желтка — не более 1-го в сутки.
- Овощи. Исключены соления и маринады. Рекомендуется овощи, содержащие в своём составе менее пяти процентов углеводов — тыква, томаты, баклажаны, огурцы, в ограниченном количестве картофель.
- Сладости, плодовые виды пищи. Исключены леденцы, сахар, мороженое всех видов, инжир, изюм, финики, бананы. Разрешены компоты, кисло-сладкие ягоды и фрукты.
- Закуски. Рекомендуются салаты из морепродуктов, винегреты, овощные виды икры, миксы из свежих овощей.
- Пряности и соусы. Запрещены жирные и острые. Разрешены овощные.
- Напитки. Исключены сладкие фреши и магазинные соки, лимонады на основе сахара. Разрешен чай, ограниченно кофе с молоком, напиток из шиповника, соки из овощей.
- Жиры. Запрещены кулинарные и мясные.
Нижеозначенное недельное меню не является строгим, отдельные компоненты подлежат замене в рамках однотипных групп продуктов с сохранением базового константного показателя употребляемых суточных хлебных единиц.
- День 1. Позавтракать гречкой, нежирным творогом с 1-процентным молоком и напитком шиповника. На второй завтрак — стакан 1-процентного молока. Обедаем щами, отварным мясом с желе из фруктов. Полдник — пара яблок. На ужин готовим шницель из капусты, отварную рыбу, а также чай.
- День 2. Завтракаем перловой кашей, одним яйцом всмятку, салатом из капусты. На второй завтрак стакан молока. Обедаем пюре из картофеля, рассольником, отварной говяжьей печенью и компотом из сухих фруктов. Полдничаем фруктовым желе. На ужин достаточно куска вареной курицы, гарнирной тушеной капусты и чая. Второй ужин — кефир.
- День 3. На завтрак — нежирный творог с добавлением нежирного молока, овсяная каша и кофейный напиток. Ланч — стакан киселя. Обедаем борщом без мяса, отварной курятиной и гречневой кашей. Полдничаем двумя несладкими грушами. Ужинаем винегретом, одним отварным яйцом и чаем. Перед сном можно съесть немного простокваши.
- День 4. На завтрак готовим гречневую кашу, нежирным творогом и кофейным напитком. Второй завтрак — стакан кефира. На обед приготовим капустные щи, отварим кусочек нежирной говядины под молочным соусом и стакан компота. Полдничаем 1–2 небольшими грушами. Ужинаем капустным шницелем и отварной рыбой с чаем.
- День 5. На завтрак готовим винегрет (картошку не используем) с чайной ложкой растительного масла, одно отварное яйцо и кофейный напиток с ломтиком ржаного хлеба и сливочным маслом. На ланч — два яблока. Обедаем квашеной капустой с протушенным мясом и гороховым супом. На полдник и ужин соответственно свежий фрукт и вареная курятина с овощным пудингом и чаем. Перед сном можно употребить простоквашу.
- День 6. Завтрак — кусок нежирного тушенного мяса, пшенная каша и кофейный напиток. На второй завтрак можно употребить отвар пшеничных отрубей. Обедаем отварным мясом, рыбным супом и постным картофельным пюре. Полдничаем стаканом кефира. На ужин готовим овсяную кашу и творог с молоком (нежирные). Перед отходом ко сну можно съесть одно яблоко.
- День 7. Завтракаем гречневой кашей с яйцом, сваренным вкрутую. Перекусить перед обедом можно несколькими яблоками. На сам обед — котлета из говядины, перловка и овощной суп. Полдничаем молоком, а ужинаем отварной рыбой с картофелем на пару, а также овощным салатом с чаем. Перед сном можно выпить стакан кефира.
К большому сожалению, основной вид СД (1-го типа) может появиться даже у практически здорового человека, ведь главными факторами его развития является наследственность и вирусные инфекции. Диабет второго типа, преимущественно являющийся результатом неправильного образа жизни, можно и нужно предотвращать заранее.
В перечень базовых мероприятий и профилактических мер против появления сахарного диабета, обычно вносят следующие постулаты:
- Нормализация массы тела.
- Правильное дробное питание с легкоусваиваемыми жирами и углеводами.
- Регулярные дозированные физически нагрузки.
- Контроль липидного обмена и гипертонии, если таковая у вас присутствует.
- Систематический контроль уровня качества жизни с полноценным отдыхом.
- Регулярная противовирусная профилактика в период эпидемий.
- Приём поливитаминов.
Сахарный диабет – это сложное расстройство обмена веществ. Под этим названием скрывается несколько заболеваний, возникающих на отличных основаниях, которые на разных этапах отличаются ходом развития и прогнозом.
Общей чертой этих расстройств является увеличение уровня глюкозы в крови (гипергликемия). Основной причиной этих нарушений являются дефекты действия или неправильного выделения инсулина.
Сахарный диабет – это метаболическое заболевание для лечения которого необходим комплексный подход. Лечение диабета ассоциируется, прежде всего, с ежедневным приемом инсулиновых инъекций.
Симптомы сахарного диабета.
Это основной и единственный способ справиться имеющим место с самого начала сахарного диабета 1 типа полного отсутствия инсулина. А при сахарном диабете 2 типа основным лечением, помимо нефармакологических средств т.е. диеты, снижение веса и регулярных физических нагрузок, является применение оральных антидиабетических препаратов.
Лечение инсулином также используется в группе пациентов с сахарным диабетом 2 типа, однако, необходимость в его применении возникает, как правило, на поздних этапах лечения.
К методам лечения диабета следует также отнести:
- диетическое лечение;
- физическую нагрузку;
- хирургическое лечение;
- терапевтическое обучение.
Следует подчеркнуть, что немедикаментозное лечение также важно, как и медикаментозное. Иногда в начальной стадии сахарного диабета 2 типа диеты и физической нагрузки достаточно, чтобы контролировать гликемию (уровень глюкозы в крови) без применения лекарственных препаратов и инсулина.
Только после нескольких лет, когда иссякнут эндогенные ресурсы (производимые собственной поджелудочной железой), придется прибегнуть к помощи фармакотерапии.
Важным элементом лечения любого типа диабета – это изменение привычек в питании. Целью этих изменений является:
- улучшение метаболизма углеводов и жиров;
- препятствование развитию осложнений, таких как, например, диабетическая ретинопатия;
- снижение риска развития атеросклероза (гиперинсулинемия ускоряет развитие атеросклероза).
Для того, чтобы определить рекомендации необходим индивидуальный подход к каждому больному и оценка его реальных возможностей.
Этот тип диабета, главным образом, касается детей и молодых людей. Его причиной является уничтожение собственной иммунной системой островков поджелудочной железы, производящих инсулин. Симптомы диабета появляются только при повреждении 80-90% бета-клеток (выделяющих гормон).
Единственным эффективным способом лечения является восполнение дефицита гормона путем введения инсулина до конца жизни. Очень важную функцию также выполняют правильно подобранная диета и физическая нагрузка.
Заболевание вызывает истощение резервов поджелудочной железы, введение инсулина необходимо развернуть с самого начала и продолжать до конца жизни. Нужно также изменять дозы препарата, в зависимости от потребности больного (в начале наблюдается остаточная секреция инсулина, поэтому количество приема препарата может быть меньшим). Кроме того, некоторые состояния (инфекции, лихорадка, физическая нагрузка) изменяют потребность организма в инсулине.
В настоящее время существует несколько видов инсулина. Которые отличаются временем работы и достижением высшего уровня концентрации в сыворотке крови. Быстродействующий инсулин начинают работать менее чем через 15 минут после введения, достигая максимального уровня через 1-2 часа, а действие сохраняется в течение примерно 4 часов.
Аналогичные характеристики показывает инсулин с промежуточным временем действия, который начинает действовать примерно через 2-4 часа, достигая пика на 4-6 часу после введения. В случае инсулина длительного действия эффекты заметен только через 4-5 часов, максимальная концентрация достигает через 10 часов, а перестает действовать через 16-20 часов.
С недавнего времени стали доступны так называемые безпиковые инсулиновые аналоги, которые начинают действовать примерно через 2 часа после введения и уровень концентрации сохраняется круглосуточно.
Наличие многих видов инсулина создает возможность подбора вида терапии в соответствии с потребностями и образом жизни больного. Существует несколько возможных моделей инсулинотерапии. Однако, лучше всего имитировать физиологическую схему секреции гормона.
Она заключается в применении небольших доз инсулина длительного действия или безпиковых аналогов, которые поддерживают уровень глюкозы круглосуточно. А перед каждой употреблением пищи следует вводить быстродействующие лекарства в количестве адекватном объему еды.
Большим прорывом в лечении сахарного диабета было создание инсулиновых насосов, позволяющих производить повторное введение гормона в течение суток без необходимости выполнения инъекций. Больные получили благодаря этому значительную свободу в области питания и занятий спортом.
Диабетическая диета основана на тех же правилах, что и любое сбалансированное питание здорового человека. Приемы пищи должны быть регулярны, а их калорийность равномерно распределена. Необходимо обращать внимание на соответствующие пропорции питательных веществ.
Во время инсулинотерапии с постоянной схемой инъекций больные должны употреблять пищу, по крайней мере, 5 раз в день с заранее оговоренной калорийностью и надлежащим соотношением белков, сахаров и жиров.
Большую часть суточной потребности (50-60%) должны составлять углеводы, так как они являются основным источником энергии для человека. Но нужно употреблять, прежде всего, сложные углеводы, которые присутствуют в зерновых, овощах и фруктах. И почти полностью исключить сахарозу, которая является быстроусвояемым углеводом и приводит к трудно управляемой гипергликемии после приема пищи.
По крайней мере, 15% энергии должно поставляться с белками. В диету для диабетиков необходимо включить, прежде всего, полноценные белки (животного происхождения), которые содержат все необходимые виды аминокислот, в отличие от большинства растительных белков.
Потребление жира необходимо снизить до 30% суточной энергетической потребности. Важно, чтобы насыщенные жиры (животные) не превышали 10% поставляемой энергии. Намного полезнее ненасыщенные жирные кислоты, находящиеся в продуктах растительного происхождения.
Физическая активность играет важную роль в лечении сахарного диабета, но может также быть причиной опасных гликемических состояний. Поэтому важно понимать влияние спорта на углеводный обмен. Нагрузка заставляет клетки становится более чувствительными к действию инсулина – в результате больше молекул глюкозы проникает внутрь клеток, а, следовательно, снижается ее концентрация в крови.
Если не изменить терапию, уровень глюкозы, которая является фактически единственным источником энергии для головного мозга, может опасно уменьшится, что приведет к коме. Поэтому физические упражнения необходимо планировать.
До начала тренировки надо принять дополнительное количество углеводов, а также снизить дозу инсулина. Если упражнения будут продолжительными, вы должны подумать о дополнительном приеме пищи во время тренировки.
Информация о сахарном диабете являются неотъемлемой частью терапии. Понимание природы болезни пациентом значительно повышает шансы на правильное лечение. Больной должен уметь изменять дозы лекарств в зависимости от образа жизни и диеты. Это имеет огромное влияние на задержку развития осложнений, которые значительно ухудшают качество жизни.
Это альтернативный современный метод лечения диабета. Всю поджелудочную железу пересаживают чаще всего вместе с почкой, у людей, у которых болезнь привела к почечной недостаточности.
Это обеспечивает независимость от обременительной процедуры диализа и лечения инсулином. Недостатком является необходимость предотвращения отторжения организма пересаженных органов, которое имеет много побочных эффектов.
Трансплантация только островков связано с меньшим риском. Однако через некоторое время эти клетки ослабевают и их необходимо вновь пересаживать.
Это наиболее часто встречающийся тип диабета. Относится к 5% общества в нашей стране. В этом случае, проблема относится как действию инсулина, так и к его секреции. Под воздействием какого-либо фактора (в основном ожирения) клетки организма становятся устойчивыми действию инсулина, что приводит к усилению её секреции.
Лечение диабета весьма обременительно и требует комплексного подхода
Поджелудочная железа вырабатывает больше гормона, пока ее возможности не истощаются, а островки подвергаются деградации. Появляется новая проблема – дефицит инсулина при сохраняющейся резистентности к инсулину. Нарушается углеводный обмен и развивается гипергликемия.
При 2 типе диабета огромную роль играют факторы окружающей среды – это образ жизни, диета, масса тела и объем живота. Лечение начинается с изменения этих элементов. При их соответствующей модификации можно излечиться от этой страшной болезни.
Если это невозможно, используются оральные антидиабетические средства. Только тогда, когда поджелудочная железа теряет свою способность производства гормонов, начинается инсулинотерапия.
Лечение диетой имеет важнейшее значение в борьбе с диабетом 2 типа. Ожирение, особенно брюшное, является наиболее важным фактором риска, который приводит к возникновения сахарного диабета 2 типа. Подсчитано, что более 75% людей, у которых диагностирован сахарный диабет 2 типа, имеют ожирение или избыточный вес.
В связи с этим, важным шагом в лечении диабета является умеренно-калорийная диета, что приводит к снижению массы тела. Диета поможет вам контролировать диабет, а также защитит от негативных последствий ожирения, таких как высокое артериальное давление, повреждение суставов и, прежде всего, атеросклероз.
Уменьшение веса тела всего на 5-10% приводит к улучшению обмена углеводов и жиров. Идея лечения диетой является крайне важной и обязательной в терапии сахарного диабета. Тем не менее, внедрение всех элементов лечения диетой в повседневную жизнь пациента очень затрудненно, а иногда невозможно. Эта проблема касается, в основном, людей с диабетом 2 типа диагностированном в старшем или среднем возрасте.
К общим принципам «диабетической диеты» относятся:
- необходимость регулярного употребления пищи;
- равномерная калорийность каждого приема пищи;
- ограничение калорийности пищи (в случае лиц с ожирением);
- правильно подобранный состав диеты, которая защищает от развития осложнений сахарного диабета, например, атеросклероза.
Как видим, под лозунгом диабетическая диета стоит здоровый образ жизни с правильным потреблением пищи с ограниченной калорийностью. Перед введением диеты важно определить, может ли больной иметь правильную массу тела. У людей с избыточным весом нужно уменьшить количество принимаемых калорий, у людей с недостаточным весом – увеличить.
Основной проблемой у людей с диагнозом диабета 2 типа является избыточный вес. Важно, правильно рассчитать конечную массу тела, к которой вы должны стремиться (максимально на 2 кг в неделю).
Это, так называемый, оптимальный вес тела:
- правило Брока: (рост в см − 100). Например, для пациентов с ростом 170 см оптимальный вес составляет 70 кг;
- правило Лоренца: (рост в см − 100 − 0,25*(рост в см − 150). Например, при росте 170 см – 65 кг.
В зависимости от массы тела и вида выполняемых работ устанавливается следующая суточная калорийность:
- для людей ведущих малоподвижный образ жизни: 20-25 ккал/кг массы тела;
- для людей, работающих со средними нагрузками: 25-30 ккал/кг;
- для людей с большой нагрузкой 30-40 ккал/кг.
Люди с диабетом и избыточным весом должны иметь сниженную калорийность суточного рациона на 250-500 ккал/сутки. В идеале, диету необходимо дополнять умеренной и регулярной физической нагрузкой.
В настоящее время не рекомендуются диеты с очень большим снижением калорийности, например, на 700 ккал или даже 1000 ккал в сутки. Такие диеты часто обречены на неудачи из-за чрезмерных ограничений, которые лишают пациента чувства надежда и приводят к потере доверия к врачу-диетологу.
Люди с диабетом 2 типа, которая лечатся с помощью диеты или диеты и пероральными препаратами, могут потреблять около 3-4 блюд в день. Люди, получающие лечение инсулином должны кушать не менее 5 раз в день. Такая необходимость связана с интенсивной инсулинотерапией.
Многократные инъекции инсулина требуют соответствующей защиты в виде потребления питания. Благодаря этому можно избежать опасной для жизни острой гипогликемии.
Правильное соотношение основных компонентов диеты при сахарном диабете:
Желательны белки из таких продуктов, как растения, рыба и птица.
Жиры должны составлять не более 30% суточной дозы калорий. Это особенно важно для людей, страдающих ожирением, а также имеющих осложнения сахарного диабета в виде атеросклероза. В настоящее время считается, что насыщенные жиры (вредные), содержащиеся в мясе и молочных продуктах, должны составлять не более 10% суточного рациона. Рекомендуется употребление жиров, поступающих из оливкового масла, косточек винограда, но в ограниченных количествах.
Углеводы должны составлять 50-60% от общей дозы энергии. Рекомендуется, главным образом, сложные углеводы, содержащиеся в зерновых культурах и других растительных продуктах.
Потребление большого количества углеводов, без одновременного поедания клетчатки может вызвать обострение гипергликемии (повышение сахара в крови). Сахара, такие как сахароза (входит в состав белого сахара), фруктоза (сахар, содержащийся во фруктах) можно употреблять только в небольших количествах или полностью исключить из рациона.
Влияние алкоголя на течение и лечение диабета может быть как положительным, так и отрицательным. Преимущества потребления умеренного количества алкоголя заключается в его благотворном влиянии сердечно-сосудистую систему.
Положительное влияние выражается в виде увеличения количества фракций HDL холестерина, снижении свертываемости крови, снижение уровня инсулина в крови и повышение чувствительности к инсулину.
Негативное влияние потребления алкоголя связано с его большей калорийностью (7 ккал/г спирта), а также ввиду значительного риска гипогликемии после его употребления. Что важно, гипогликемия может возникнуть уже после употребления небольшого количества алкоголя, часто даже в течение нескольких часов после приема, а симптомы опьянения очень похожи на симптомы гипогликемии и обе эти ситуации легко спутать. Существенной проблемой потребления алкоголя является риск развития зависимости.
В настоящее время допускается максимальное потребление:
- 20-30 г алкоголя (2-3 единицы) в день для мужчины;
- 10-20 г алкоголя (1-2 единицы) в день для женщины в пересчете на чистый этанол.
Одно единица (10 г) чистого спирта, содержится в 250 мл пива, 100 мл вина и 25 г водки.
Отсутствие движения – это один из факторов предрасположенности к развитию сахарного диабета. А регулярная физическая активность снижает риск развития болезни до 60%. Упражнения оказывают благотворное влияние на углеводный обмен, повышают чувствительность тканей к инсулину. Кроме того, при физической нагрузке увеличивается потребление глюкозы, а, следовательно, снижается ее концентрация в крови.
Если диета для диабетиков и физическая нагрузка, являются неэффективными, или, как это чаще всего бывает, сложно исполнимо, прибегают к фармакотерапии.
Различают 2 основные группы пероральных препаратов от диабета: стимулирующие выработку инсулина в поджелудочной железе и снижающие уровень глюкозы в крови. Их подбирают в зависимости от того, что преобладает в организме: резистентность к инсулину или дефицит гормона.
Препараты разных групп можно соединять друг с другом, чтобы сохранить контроль гликемии. Когда они перестают быть эффективными, вводится инсулин. Изначально можно применять небольшие дозы при одновременном приеме таблеток. Однако, в конце концов переходят на полную инсулинотерапию.
Её проводят так же, как и при диабете 1 типа.
Понятием «сахарный диабет» принято обозначать группу эндокринных заболеваний, которые развиваются как следствие абсолютной или относительной нехватки в организме гормона инсулин. Ввиду такого состояния у больного проявляется гипергликемия — значительное возрастание количества глюкозы в человеческой крови. Для сахарного диабета характерно хроническое течение. В процессе развития болезни происходит нарушение обмена веществ в целом: нарушается жировой, белковый, углеводный, минеральный и водно-солевой обмен. По статистике ВОЗ, в мире сахарным диабетом болеют примерно 150 миллионов людей. Кстати, сахарным диабетом болеет не только человек, но и некоторые животные, к примеру, кошки.
Значение слова «диабет» с греческого языка — «истечение». Следовательно, понятие «сахарный диабет» обозначает «теряющий сахар». В данном случае отображается главный признак болезни – выведение сахара с мочой. На сегодняшний день существует много исследований, касающихся причин возникновения данного недуга, однако причины проявления болезни и возникновения ее осложнений в дальнейшем до сих пор окончательно не установлены.

Сахарный диабет принято подразделять на две формы: это сахарный диабет 1 типа, то есть, инсулино-зависимый, а также сахарный диабет 2 типа, то есть инсулино-независимый.
Сахарный диабет 1 типа наиболее часто проявляется у молодых людей: как правило, большинству таких больных нет тридцати лет. Этой формой болезни страдают примерно 10-15% от всего количества больных диабетом. Сахарный диабет у детей проявляется в основном в данной форме.
Диабет первого типа — это следствие поражения бета-клеток поджелудочной железы, производящих инсулин. Очень часто данным типом диабета люди заболевают после вирусных недугов – паротита, вирусного гепатита, краснухи. Часто диабет первого типа возникает как аутоиммунная болезнь вследствие дефекта в иммунной системе организма. Как правило, у человека, болеющего первым типом диабета, проявляется нездоровая худоба. В крови ощутимо возрастает уровень сахара. Больные первым типом диабета зависят от постоянных инъекций инсулина, которые становятся жизненно важными.
Среди диабетиков в целом преобладают пациенты с сахарным диабетом 2 типа. При этом около 15% от больных этой формой недуга имеют нормальный вес, а все остальные страдают от избыточной массы тела.
Сахарный диабет 2 типа развивается, как следствие принципиально иной причины. В данном случае бета-клетками продуцируют достаточно либо слишком много инсулина, однако ткани в организме теряют свойство принимать его специфический сигнал. В данном случае инъекции инсулина для выживания пациенту не требуются, однако иногда их назначают для того, чтобы осуществлять контроль над содержанием сахара в крови больного.
Одна из форм заболевания диабет 1-го типа — «инсулинзависимый», главной причиной возникновения этой формы могут быть осложнения после перенесенных вирусных инфекций, например, гриппа, герпеса, а также желчекаменной болезни. Факторами, способствующими заболеванию человеком диабетом 2-го типа — «инсулиннезависимым», являются генетическая предрасположенность, а также заболевания эндокринной системы и ожирение.
Главной причиной проявления диабета становится нарушенный углеводный обмен, который проявляется ввиду невозможности поджелудочной железы производить нужное количество гормона инсулин или продуцировать инсулин необходимого качества. Существует много предположений касательно причин возникновения подобного состояния. Доподлинно известно, что сахарный диабет – это незаразная болезнь. Существует теория о том, что причиной заболевания становятся дефекты генетического характера. Доказано, что более высокий риск возникновения заболевания имеет место у тех людей, близкие родственники которых болели сахарным диабетом. Особенно высока вероятность заболевания у людей, у которых диабет был диагностирован у обоих родителей.
В качестве еще одного весомого фактора, напрямую воздействующего на возможность заболевания диабетом, специалисты определяют ожирение. В данном случае человеку доступна возможность корректировать собственный вес, поэтому следует относиться к этому вопросу со всей серьезностью.
Еще один провоцирующий фактор – ряд болезней, следствием которых становится поражение бета-клеток. Прежде всего, речь идет о панкреатите, болезнях других желез внутренней секреции, раке поджелудочной железы.
Вирусные инфекции могут послужить своеобразным пусковым механизмом для начала диабета. Вирусные инфекции «запускают» диабет далеко не в каждом случае. Однако люди, у которых имеет место предрасположенность наследственного характера к сахарному диабету и другие располагающие факторы, имеют намного более высокий риск заболеть вследствие инфекции.
Кроме того, в качестве предрасполагающего к заболеванию фактора врачи определяют стресс и эмоциональное перенапряжение. Помнить о возможности заболеть диабетом следует пожилым людям: чем старше становится человек, тем большая вероятность заболевания.
В то же время предположение многих о том, что диабетом рискуют заболеть те, кто любит постоянно есть много сахара и сладких продуктов, подтверждается с точки зрения высокой вероятности ожирения у таких людей.
В более редких случаях сахарный диабет у детей и взрослых возникает как последствие определенных гормональных нарушений в организме, а также поражения поджелудочной железы из-за злоупотребления алкоголем либо приема некоторых лекарств.
Еще одно из предположений свидетельствует о вирусном характере сахарного диабета. Так, диабет 1 типа может проявляться из-за вирусного поражения бета-клеток поджелудочной железы, продуцирующей инсулин. В качестве ответной реакции иммунная система продуцирует антитела, которые называются инсулярными.
Однако до сегодняшнего дня существует много неясных моментов в вопросе определения причин проявления сахарного диабета.

В качестве симптомов сахарного диабета возникают другие неприятные явления: сильная утомляемость, постоянная сонливость, наличие зуда в области промежности. У больного могут мерзнуть конечности, постепенно снижается острота зрения.
Болезнь прогрессирует, и проявляются следующие признаки сахарного диабета. Больной отмечает, что раны у него заживают намного хуже, постепенно жизнедеятельность организма угнетается в целом.
Важно учесть, что главные признаки сахарного диабета, на которые должен обратить внимание каждый человек, это потеря жизненных сил, постоянное ощущение жажды, быстрое выведение из организма с мочой потребляемой жидкости.
Впрочем, в первое время симптомы сахарного диабета вообще могут не проявляться, и заболевание можно определить только путем лабораторных анализов. Если болезнь не проявляется, а в крови обнаруживается немного повышенное содержание сахара и имеет место его присутствие в моче, то у человека диагностируется преддиабетическое состояние. Оно характерно для очень большого количества людей, и уже через десять-пятнадцать лет у них развивается сахарный диабет 2 типа. Инсулин в данном случае не выполняет функцию расщепления углеводов. Как следствие, в кровь поступает слишком мало глюкозы, которая является источником энергии.
Сахарный диабет проявляется у человека постепенно, следовательно, врачи выделяют три периода его развития. У людей, которые склонны к болезни ввиду наличия некоторых факторов риска, проявляется так называемый период преддиабета. Если глюкоза уже усваивается с нарушениями, однако признаки заболевания еще не возникают, то у больного диагностируется период скрытого сахарного диабета. Третий период — непосредственно развитие болезни.
Для диагностики сахарного диабета у детей и взрослых особенную важность представляют лабораторные анализы. При исследовании мочи в ней обнаруживают ацетон и сахар. Наиболее быстрым методом установления диагноза, считается анализ крови, при котором определяют содержание глюкозы. Это, к тому же, самый надежный метод диагностики.
Более высокую точность исследований гарантирует проведение перорального теста толерантности к глюкозе. Изначально необходимо определить, какой уровень глюкозы в крови больного присутствует натощак. После этого человек должен выпить стакан воды, в котором предварительно растворяют 75 грамм глюкозы. Спустя два часа проводится повторное измерение. Если результат содержания глюкозы составил от 3,3 до 7,0 ммоль/л, значит, нарушена толерантность к глюкозе, при результате больше 11,1 ммоль/л у больного диагностируется диабет.
Кроме того, во время диагностики сахарного диабета проводят анализ крови на гликогемоглобины с целью определить средний уровень сахара в крови за продолжительный период (около 3 месяцев). Данным методом также пользуются для определения того, насколько эффективно было лечение сахарного диабета за три последних месяца.
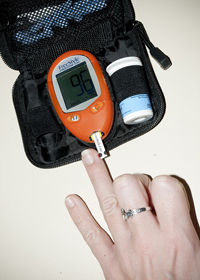
В течение целого дня содержание глюкозы должно пребывать примерно на том же уровне. Такая поддержка позволяет не допускать проявления осложнений диабета, которые являются опасными для жизни. Следовательно, очень важно, чтобы сам человек тщательно контролировал собственное состояние и максимально дисциплинировано относился к терапии недуга. Глюкометр – это специально разработанный прибор, который дает возможность самостоятельно измерять уровень глюкозы в крови. Чтобы произвести анализ, следует взять из пальца каплю крови и нанести ее на тестовую полоску.
Важно, чтобы лечение сахарного диабета у детей и взрослых начиналось сразу же после того, как человеку поставлен соответствующий диагноз. Способы лечения сахарного диабета врач определяет, учитывая то, какой тип диабета имеет место у больного.
Для лечения сахарного диабета 1 типа важно обеспечить пожизненную заместительную гормональную терапию. Для этого каждый день больной, у которого диагностирован первый тип диабета, должен делать уколы инсулина. Других вариантов лечения в этом случае не существует. До того, как в 1921 году учеными была определена роль инсулина, сахарный диабет не поддавался лечению.
Существует специальная классификация инсулина, которая основана на том, откуда происходит препарат, и какова продолжительность его действия. Различают бычий, свиной и человеческий инсулин. Ввиду обнаружения ряда побочных явлений бычий инсулин сегодня используется реже. Самым близким по структуре к человеческому является свиной инсулин. Различие состоит в одной аминокислоте. Продолжительность воздействия инсулинов бывает короткая, средняя, длительная.
Как правило, укол инсулина больной производит примерно за 20-30 минут перед принятием пищи. Его вводят в бедро, плечо либо живот подкожно, при этом место инъекции следует чередовать при каждом уколе.
Когда инсулин попадает в кровь, он стимулирует процесс перехода глюкозы из крови в ткани. Если имела место передозировка, это чревато гипогликемией. Симптомы данного состояния следующие: у больного наблюдается дрожание, усиленное отделение пота, учащается сердцебиение, человек чувствует сильную слабость. В таком состоянии человек должен оперативно повысить уровень глюкозы, употребив несколько ложек сахара или стакан сладкой воды.
В данном случае очень нужна соответствующая диета при сахарном диабете. Важно, чтобы больной принимал пищу по специальной схеме: три главных приема еды и три дополнительных. Питание при сахарном диабете происходит с учетом того, что содержание глюкозы в крови наиболее сильно повышают углеводы. Однако сурового ограничения их употребления не требуется. При условии нормальной массы тела человека важно учесть количество углеводов для того, чтобы выбрать правильную дозу инсулина.
Если у человека диагностирован сахарный диабет второго типа, то вначале болезни можно вообще не принимать лекарств. В данном случае важна диета при сахарном диабете, которая предусматривает минимизацию употребления простых углеводов и грамотный подход к физическим нагрузкам. Если диабет прогрессирует, требуется медикаментозная терапия. Врач назначает лечение сахароснижающими препаратами. Он выбирает подходящие препараты из производных сульфонилмочевины, прандиальных регуляторов гликемии. Увеличить чувствительность к инсулину тканей помогают бигуаниды (препараты также понижают всасывание глюкозы в кишечнике) и тиазолидиндионы. В случае отсутствия эффекта от лечения указанными препаратами больным назначают терапию инсулином.
При диабете практикуют также народные рецепты, которые стимулируют снижение уровня сахара в крови. С этой целью используются отвары трав, имеющих такие свойства. Это лист черники, семена льна, створки фасоли, лист лавра, плоды можжевельника и шиповника, корень лопуха, листья крапивы двудомной и др. Отвары сборов трав принимают несколько раз в день перед приемом еды.

Каким должно быть питание:
- частые и регулярные приемы пищи (желательно 4-5 раз в день, примерно в одно и то же время), желательно равномерно распределить употребление углеводов по приемам пищи;
- принимаемая пища должна быть богата макро- и микроэлементами (цинк, кальций, фосфор, калий), а также витаминами (витамины групп В, А, Р, аскорбиновая кислота, ретинол, рибофлабин, тиамин);
- питание должно быть разнообразным;
- сахар стоит заменить сорбитом, ксилитом, фруктозой, аспартамом или сахарином, которые можно добавлять в приготавливаемую еду и напитки;
- можно употреблять до 1,5 литров жидкости в сутки;
- следует отдавать предпочтение трудноусваиваемым углеводам (овощи, фрукты, хлеб из муки грубого помола), продуктам, содержащим клетчатку (сырые овощи, фасоль, горох, овес), и ограничить употребление в пищу продуктов, богатых холестерином — яичные желтки, печень, почки;
- диету нужно соблюдать строго, чтоб не провоцировать развитие или обострение заболевания.
Диета при сахарном диабете не запрещает, а в некоторых случаях рекомендует употреблять в рационе следующие продукты:
- черный или специальный диабетический хлеб (200-300 гр. в день);
- овощные супы, щи, окрошки, свекольники;
- супы, приготовленные на мясном бульоне, можно употреблять 2 раза в неделю;
- нежирное мясо (говядина, телятина, кролик), птицу (индейка, курица), рыбу (судак, треска, щука) (примерно 100-150 гр. в день) в отварном, запеченном или заливном виде;
- полезны блюда из круп (гречневой, овсяной, пшенной), а макаронные изделия, бобовые можно употреблять через день;
- картофеля, моркови и свеклы — не более 200 гр. в день;
- остальные овощи — капусту, в том числе цветную, огурцы, шпинат, помидоры, баклажаны, а также зелень, можно употреблять без ограничений;
- яиц можно в день не более 2 штук;
- 200-300 гр. в день яблок, апельсинов, лимонов, можно в виде соков с мякотью;
- кисломолочных продуктов (кефир, йогурт) – 1-2 стакана в день, а сыр, молоко и сметану — с разрешения врача;
- нежирный творог рекомендуется употреблять ежедневно по 150-200 гр. в день в любом виде;
- из жиров в день можно употреблять до 40 г. несоленого сливочного и растительного масла.
Из напитков разрешено пить черный, зеленый чай, некрепкий кофе, соки, компоты из ягод кислых сортов с добавлением ксилита или сорбита, отвар шиповника, из минеральных вод — нарзан, ессентуки.
Людям, имеющим сахарный диабет, важно ограничить употребление легкоусваиваемых углеводов. К таким продуктам относятся — сахар, мед, варенье, кондитерские изделия, конфеты, шоколад. Строго ограничивается употребление тортов, сдобы, из фруктов — бананов, изюма, винограда. Кроме того, стоит свести к минимуму употребление жирной пищи, в первую очередь сала, растительного и сливочного масла, жирного мяса, колбасы, майонеза. К тому же лучше исключить из рациона жареные, острые, пряные и копченые блюда, острые закуски, соленные и маринованные овощи, сливки, алкоголь. Поваренной соли в сутки можно употреблять не более 12 гр.

Больному сахарным диабетом рекомендуют есть много капусты, помидоров, кабачков, зелени, огурцов, свеклы. Вместо сахара больным диабетом можно есть ксилит, сорбит, фруктозу. В то же время необходимо ограничить количество картофеля, хлеба, круп, моркови, жиров, меда.
Запрещено есть кондитерские сладости, шоколад, конфеты, варенье, бананы, острое, копченое, бараний и свиной жир, горчицу, алкоголь, виноград, изюм.
Принимать пищу нужно всегда в одно и то же время, прием пищи нельзя пропускать. В пище должно содержаться много клетчатки. Для этого периодически следует включать в рацион бобовые, рис, овес, гречку. Каждый день больной сахарным диабетом должен выпивать много жидкости.

Диета №9 включает примерно такой рацион:
- Первый завтрак (до работы, 7 часов утра): гречневая каша, мясной паштет, или нежирный творог; чай на ксилите, хлеб с маслом.
- Второй завтрак (в обеденный перерыв, 12 часов дня): творог, 1 стакан кефира.
- Обед (после работы, 17 часов дня): суп овощной, картофель с отварным мясом, одно яблоко или апельсин. Или: протертые щи, мясо отварное с тушеной морковью, чай на ксилите.
- Ужин (20 часов вечера): отварная рыба с капустой, или картофельный зразы, отвар шиповника.
- Перед сном один стакан кефира или простокваши.
Профилактика сахарного диабета предусматривает ведение максимально здорового образа жизни. Следует не допускать появления лишних килограммов, постоянно делать зарядку и заниматься спортом. Каждому человеку следует в некоторой степени снизить употребление жира и сладостей. Если человеку уже исполнилось сорок лет либо в его семье были случаи заболевания диабетом, то профилактика сахарного диабета предусматривает регулярную проверку содержания сахара в крови.
Нужно стараться каждый день употреблять много фруктов и овощей, включить в рацион побольше продуктов с высоким содержанием сложных углеводов. Не менее важно следить за тем, сколько соли и сахара входит в каждодневный рацион – в данном случае не допускается злоупотребление. В рационе должно быть много витаминосодержащих продуктов.
Кроме того, для профилактики сахарного диабета немаловажно постоянно пребывать в состоянии душевного равновесия, избегать стрессовых ситуаций. К тому же нарушение обмена углеводов проявляется как следствие повышенного давления, поэтому очень важно предупреждать такое состояние заранее.

Острые осложнения диабета проявляются комой: в таком состоянии больной теряет сознание, у него нарушаются функции ряда органов – печени, почек, сердца, нервной системы. Причины развития комы – сильное изменение кислотности крови, нарушение соотношения солей и воды в организме, проявление в крови молочной кислоты в большом количестве, резкое падение в крови уровня глюкозы.
В качестве поздних осложнений диабета часто происходит поражение мелких сосудов почек и глаз. Если поражается крупный сосуд, то возможно возникновение инсульта, инфаркта миокарда, гангрены ног. Нервная система человека также страдает.
