Каждый второй житель планеты страдает атеросклерозом, но большинство не подозревает об этом до наступления первых симптомов.
Необратимые изменения в стенке сосудов затрагивают клеточные структуры обеспечивающие эластичность сосудистой стенки.
В основе практически всех известных патологий сердечно-сосудистой системы лежат процессы, возникающие в организме в результате прогрессирования атеросклероза.
Особенно опасно протекает атеросклероз при сахарном диабете.
Атеросклероз – заболевание, характеризующееся утратой сосудами крупного и среднего калибра своей эластичности и перекрытием внутреннего просвета в результате отложения холестерина на внутренней поверхности сосудистой стенки.
Это происходит после наполнения их внутренней оболочки ЛПНП и ЛПОНП. После инфильтрации клетка уже не способна выполнять возложенные на нее функции и утрачивает присущую ей природную эластичность. Со временем на месте первичного очага формируется и увеличивается в объеме атеросклеротическая бляшка, закрывающая собой существенную часть просвета кровеносного сосуда.
В сегодняшних реалиях шансы заболеть атеросклерозом у любого человека достаточно высоки, но наиболее подвержены недугу те, кто попадает в особенные группы риска.
К факторам, влияющим на его возникновение, относят:
- Чрезмерное питание и лишний вес – у переедающих и тучных людей уровень вредного холестерина значительно выше, а концентрация свободных ЛПНП и ЛПОНП в крови является очень высокой, так как организм не успевает перерабатывать жировые поступления. В такой ситуации липиды проникают в клетки интимы сосуда.
- Возраст и пол – мужчины болеют в пять раз чаще женщин из-за наличия в организме представителей прекрасной половины природного механизма гормональной защиты. Дело в том, что эстрогены – женские половые гормоны, имеют антисклеротическое действие. При достижении женским организмом возраста свыше 40 лет, начинается снижение выработки эстрогенов, что автоматически переносит женщин в группу риска.
- Курение – никотин сигаретного дыма аналогичен одному из нейромедиаторов, отвечающих за сокращение и расслабление гладкомышечных элементов кровеносной трубки. Частое попадание его в организм нарушает контроль вазомоторного центра над кровеносным руслом.
- Гиподинамия – сократительная способность гладких мышечных волокон внутри сосуда утрачивается, липиды легче проникают в клетки интимы.
Помимо этого фактором риска является наличие у человека сахарного диабета. Этиология этого заболевания такова, что происходит нарушение обменных процессов. Развитие диабета приводит не только к патологическим изменениям в углеводном обмене, одновременно с этим происходят изменения жирового обмена.
Существует два основных вида диабета – первого и второго типа, и причины их возникновения имеют значительные отличия.
Диабет первого типа это врожденное (реже полученное на протяжении жизни) заболевание, процент которого от общего количества больных не более 10%.
Патогенез его заключается в разрушении бета-клеток островков Лангерганса поджелудочной железы, которые продуцируют инсулин. После дегенерации этих инкреторных единиц концентрация его быстро падает, а уровень сахара в крови повышается до опасных значений. Лечение заболевания заключается в заместительной терапии инсулином или пересадке органа.
Второй тип составляет 90% всех случаев заболевания.
Типичный больной – пожилой человек с нерациональным питанием или пациент с лишним весом. Из-за обилия углеводов в пище, количество сахара в плазме крови значительно возрастает, но до определенных значений этот перекос компенсируется напряженной работой поджелудочной.
Когда для амортизации эффекта после переедания требуется большое количество инсулина, рецепторы с течением времени к нему становятся все менее чувствительными. Их толерантность возрастает до тех пор, пока обычные дозы гормона не будут обуславливать вообще никакой эффект.
Высокий уровень глюкозы ведет к нарушению обменных процессов:
- сахар видоизменяет белки крови и сосудистой стенки, делая их более восприимчивыми к липидной инфильтрации;
- нарушается Цикл Кребса и выработка ацетил-Коензима-А, главного участника окисления жиров. Что ведет к повышению концентрации жиров в плазме крови;
- переполненная запасенным гликогеном печень не может полноценно принимать участие в осуществлении регуляции жирового обмена.
- Для снижения уровня глюкозы организм перенаправляет ее в обход цикла трикарбоновых кислот, превращая в жирные кислоты, повышенная концентрация которых способствует развитию атеросклероза при сахарном диабете 2 типа.
Также патогенез атеросклероза при сахарном диабете имеет ряд особенностей в симптоматике и скорости течения.
Болезнь проявляется не сразу, от небольшого пятна на эндотелии до ишемических повреждений проходит много времени.
Сначала изменения не заметны. На начальном этапе мембраны клеток приобретают повышенную проницаемость для липопротеинов. Усиленное поступление жиров в клетку приводит к вспениванию ее содержимого, что в дальнейшем ведет к ее разрушению. На месте клетки происходит формирование липидного отложения в виде жирового пятна. На это место происходит налипание тромбоцитов с образованием фибрина, что обуславливает рост и уплотнение бляшки.

На финальных стадиях прогрессирования липидная бляшка пропитывается кристаллами солей и затвердевает, перекрывая собой полностью просвет сосуда, что ведет к остановке в этом месте кровообращения.
Осложнения атеросклероза несут особую опасность при некоторых специфических локализациях очага:
- Аорта. Утрата эластичности главного сосуда тела чревата повышением давления, гипертонической болезнью, аневризмой с последующим ее разрывом, тромбозом вен нижних конечностей.
- Сердце. Атеросклероз коронарных сосудов лишает кислорода важнейшую мышцу – миокард. Сердцу хронически не хватает питательных веществ, оно переходит на другую систему питания, но сахарный диабет не позволяет ему это сделать. Результат – инфаркт миокарда, приступы стенокардии, истончение сердечной стенки, ее атрофия.
- Мозг. Больше всего сахара потребляет именно этот орган, но при диабете даже он оказывается поражен. Глюкоза засахаривает белки в тканях мозга, что ведет к его дисфункции. Кроме того, нарушение трофики неразрывно связано с ишемическим инсультом.
- Нижняя конечность. Облитерирующий атеросклероз сосудов нижних конечностей при сахарном диабете – одно из самых грозных и болезненных усложнений. Протекая в несколько этапов, болезнь поддается лечению только современными средствами и только на начальных этапах.Нарушение характеризуется снижением трудоспособности, невыносимой болью в ногах. У диабетиков гликолизированный гемоглобин закупоривает капилляры в дистальных отделах микроциркуляторного русла, усугубляя ситуацию.
Для предотвращения появления указанных нарушений следует контролировать уровень сахара и липидов в крови и своевременно принимать меры к нормализации показателей.

По собранному анамнезу и жалобам пациента специалист сможет установить, как далеко зашли органические изменения.
Благодаря сбору подробной информации о симптомах и проведению обследования врач назначает проведение адекватного лечебного курса.
Современная классификация стадийности диабетического атеросклероза нижних конечностей выглядит следующим образом:
- Стадия 1 (бессимптомная) – пациент не жалуется на боль и хорошо себя чувствует, но отмечает онемение пальцев ноги, легкое покалывание, «мурашки», повышенную усталость. На этой стадии положительный эффект оказывает медикаментозное лечение, которое будет успешно с высокой вероятностью.
- Стадия 2 – больной может испытывать острую жгучую боль при длительной ходьбе. Критической является дистанция в 1 километр. Часто человек связывает такой симптом со своим возрастом или сменой погоды, но на самом деле это признак атеросклероза нижних конечностей при сахарном диабете.
- Стадия 2а – на этом этапе к врачу обращается большинство людей. Становится невыносимо больно при ходьбе на дистанцию свыше 200 метров, при этом боль утихает после кратковременной остановки. Потом это повторяется. Почему так происходит? Причина – ухудшение выведения молочной кислоты из мышц конечности.
- Стадия 2б – заболевание серьезно понижает качество жизни, ведь человек не может пройти даже 200 метров. Цвет кожного покрова конечности изменяется на мраморный.Нога может неметь и становится холодной на ощупь.
- Стадия 3 – появляется медный оттенок кожи, может происходить формирование трофических язв, свидетельствующих о наступлении гангренозной стадии. В такой ситуации показано немедленное хирургическое вмешательство.
Если не лечить диабетический атеросклероз на последней стадии хирургическим путем возрастает риск ампутации ноги.

В процессе проведения терапии добиваются снижения концентрации сахара в плазме крови, что способствует замедлениюпрогрессирования заболевания.
Для этой цели используется диетотерапия, обеспечивающая снижения углеводов и жиров в рационе.
При необходимости назначается специалистом введение в организм дополнительной дозы инсулина или таблетированного средства, снижающего содержание сахаров в крови.
Рекомендуется при необходимости применение ангиопротекторов, и препаратов стабилизирующих артериальное давление.
Обязателен отказ от вредных привычек – курения и употребления алкоголя.
Медикаментозное лечение атеросклероза при сахарном диабете включает назначение таких групп препаратов:
- статины (Аторвастатин, Симвастатин, Овенкор, Ловастатин);
- фибраты (Фенофибрат);
- антикоагулянты;
- антиоксиданты прямого и непрямого действия (Токоферол, Аскорбиновая кислота);
- ангиопротекторы.
Первые понижают концентрацию свободного холестерина, восстанавливают баланс липопротеидов высокой и низкой плотности, нормализуют обмен жирных кислот и триглицеридов.
Следующая группа улучшает метаболизм и выведение вредного холестерина из организма.
Последующие лекарства служат для предупреждения осложнений – агрегации тромбоцитов на бляшку, останавливают окислительные процессы в толще стенки и ее изъязвление, препятствуют возникновению нарушений внутренней трофики.
Перед применением любых средств рекомендуется проконсультироваться с врачом.
Часто при консервативном лечении атеросклероза назначают проведение физиопроцедур.
Современные методы хирургического вмешательства предполагают удаление кальцинированной бляшки из просвета эндоваскулярным способом. Лечение также проводится путем имплантации стента или протезированием поврежденного сосуда.
О сахарном диабете и атеросклерозе рассказано в видео в этой статье.
Поражение периферических артерий при сахарном диабете возникает в 4 раза чаще. Это связано с совместным повреждающим действием высокого уровня сахара и холестерина крови. У диабетиков атеросклероз отличается ранним развитием и быстрым прогрессированием. Для лечения назначается медикаменты на фоне особого питания.
Наличие сахарного диабета приводит к диффузным поражениям артерий мозга, миокарда, почек и периферических сосудов нижних конечностей. Это проявляется в виде инсультов, инфарктов, почечной гипертензии и возникновения такого тяжелого осложнения, как диабетическая стопа. Ее последствием бывает гангрена, причем она встречается у диабетиков в 20 раз чаще, чем у всего остального населения.
Течение атеросклероза при сахарном диабете имеет характерные особенности:
- проявляется раньше на 10 лет;
- протекает с осложнениями;
- быстро распространяется;
- почти одновременно страдают коронарные, церебральные, периферические артерии и сосуды внутренних органов.
А здесь подробнее об облитерирующем атеросклерозе нижних конечностей.
При сахарном диабете и атеросклерозе есть общие нарушения – разрушение артерий среднего и крупного диаметра. Диабетическая ангиопатия возникает обычно при длительном течении болезни, которое сопровождается частыми перепадами уровня сахара в крови. Одновременно поражение охватывает крупные (макроангиопатия) и мелкие кровеносные пути (микроангиопатия), они вместе приводят к тотальной сосудистой патологии.
Макроангиопатия проявляется коронарным атеросклерозом, церебральным и периферическим, а микроангиопатия включает изменения сетчатой оболочки, паренхимы почек и сосудов нижних конечностей. Помимо этого высокий уровень глюкозы травмирует нервные волокна, поэтому при поражении нижних конечностей отмечается еще и нейропатия.
Колебания содержания глюкозы в крови разрушают внутреннюю оболочку артерий, облегчая проникновение в нее липопротеинов низкой плотности и образование холестериновой бляшки. В дальнейшем она пропитывается солями кальция, изъязвляется и распадается на фрагменты. В этом месте формируются кровяные сгустки, которые перекрывают просвет сосудов, а их части переносятся кровотоком в более мелкие ветви, закупоривая их.
Специфическими причинами сосудистых нарушений при атеросклерозе и сахарном диабете являются:
- влияние инсулиновой недостаточности на жировой обмен – повышение содержания холестерина и его атерогенных фракций, замедление разрушения жиров в печени;
- образование свободных радикалов;
- воспалительный процесс;
- нарушение целостности внутренней оболочки, ослабление ее защитных свойств;
- тромбоз;
- сосудистый спазм.
На скорость ангиопатии влияют также ожирение, часто встречающееся при диабете 2 типа, артериальная гипертензия, повышенная вязкость крови. Ситуация усугубляется при курении, профессиональных вредностях, низкой двигательной активности, у пациентов среднего и пожилого возраста, отягощенной наследственности по обоим заболеваниям.
Поражение аорты и венечных артерий приводит к атипичным вариантам инфаркта (безболевые и аритмические формы), сопровождающиеся осложнениями:
- аневризма сердца,
- тяжелые нарушения ритма,
- тромбоз мозговых сосудов,
- кардиогенный шок,
- недостаточность кровообращения,
- повторные инфаркты,
- внезапная остановка сердца.

Атеросклеротические изменения артерий мозга вызывают инсульт или дисциркуляторную энцефалопатию, в зависимости от того, острое или хроническое течение заболевания, при сопутствующей гипертонии нередко развивается кровоизлияние в головной мозг.
Облитерирующий атеросклероз сосудов нижних конечностей обнаруживается примерно у каждого пятого пациента с сахарным диабетом. Он сопровождается такими симптомами:
- сниженная чувствительность;
- онемение и покалывание в стопах;
- постоянно мерзнущие ноги;
- боли при ходьбе (перемежающаяся хромота) в мышцах голени, бедренных и ягодичных.
При резком снижении притока крови возникает тяжелая форма ишемии тканей с последующим омертвлением – некроз и гангрена стопы. При незначительных повреждениях – порезы, трещины, грибковая инфекция – появляются медленно заживающие трофические язвы.
При периферическом атеросклерозе требуется консультация сосудистого хирурга, пациентов со стенокардией осматривает кардиолог, а с церебральными проявлениями – невропатолог. Они могут расширить перечень лабораторных и инструментальных методов обследования. Чаще всего рекомендуется:
- анализ крови на содержание глюкозы, гликированного гемоглобина, содержания холестерина, триглицеридов, липопротеиновых комплексов, коагулограмма;
- ЭКГ, мониторирование АД и ЭКГ по Холтеру, функциональные пробы, УЗИ сердца, аорты, сцинтиграфия, коронарография, ангиография венечных артерий с КТ или МРТ;
- УЗИ сосудов шеи и головы в режиме дуплексного сканирования, ангиография мозговых артерий;
- УЗИ с допплерографией артерий нижних конечностей, ангиография сосудов ног, реовазография.

Для пациентов с одновременным нарушением жирового и углеводного обмена применяют такие группы препаратов:
- снижающие содержание сахара в крови – наличие распространенного поражения артерий и недостаточный эффект от таблеток являются показанием к инсулинотерапии при 2 типе диабета, а при первом назначается интенсифицированная методика введения гормона;
- гипохолестеринемические – Ловастатин, Атокор, Липримар на фоне диеты;
- антиагреганты – Клопидогрель, Дипиридамол, Ипатон, Аспирин;
- антикоагулянты – Гепарин, Клексан;
- улучшающие кровообращение – Берлитион, Актовегин.
- гипотензивные (целевой уровень давления при диабете равен 135/85 мм рт. ст.) – Пренеса, Капотен, Леркамен
Основными принципами лечебного питания при сахарном диабете с распространенным атеросклерозом являются:
- дробный прием пищи – 5 — 6 раз;
- снижение общей калорийности при избыточном весе тела;
- отказ от мучных и сладких блюд;
- Поступление углеводов из овощей (кроме картофеля), черного хлеба, круп, фруктов (кроме винограда, бананов);
- нежирное мясо не чаще 3 раз в неделю, преимущественное получение белка из рыбы, нежирных кисломолочных продуктов, морепродуктов;
- исключение из меню свинины, баранины, колбас, полуфабрикатов и субпродуктов, мясных бульонов, консервов;
- при повышенном давлении поваренной соли должно быть не больше 5 г в сутки, вместо нее рекомендуется сухая морская капуста, измельченная в кофемолке, зелень и лимонный сок;
- для усиления выведения холестерина и избытка сахара рекомендуются отруби, их заваривают кипятком и добавляют в каши, творог, сок, используют для панировки, а на отваре готовят первые блюда;
- овощи лучше есть в виде салата, заправленного столовой ложкой растительного масла или приготовленными на пару; морковь, свекла и картофель разрешены не более 3 раз в неделю;
- для приготовления десертов используют несладкие фрукты и ягоды, заменители сахара.
Смотрите на видео о питании при сахарном диабете:
Сочетание сахарного диабета и атеросклероза приводит к поражению крупных и средних артерией, мелких сосудов. При инсулиновой недостаточности ухудшается жировой обмен, а избыток глюкозы разрушает сосудистые оболочки, облегчая прикрепление бляшек.
А здесь подробнее об аритмии при диабете.
Макроангиопатия затрагивает коронарные, мозговые и периферические сосуды. Для лечения проводится комплексная медикаментозная терапия. Обязательным условием снижения сахара и холестерина крови является правильное питание.
Диета при атеросклерозе сосудов нижних конечностей, головного мозга и сердца предполагает исключение некоторых видов продуктов. Но это шанс прожить долго.
Если вдруг появилась хромота, боль во время хождения, то эти признаки могут указать на облитерирующий атеросклероз сосудов нижних конечностей. В запущенном состоянии болезни, которая проходит в 4 стадии, может потребоваться операция по ампутации. Какие возможны варианты лечения?
Диабетиков относят в группу риска по сердечным патологиям. Инфаркт миокарда при сахарном диабете может закончиться смертью. Острый инфаркт протекает быстро. При 2 типе угроза выше. Как проходит лечение? Какие его особенности? Какая диета нужна?
Обнаруженные холестериновые бляшки в сонной артерии несут серьезную угрозу для головного мозга. Лечение зачастую заключается в проведении операции. Удаление народными методами может быть неэффективным. Как убрать с диетой?
Случается ишемический инсульт у пожилых довольно часто. Последствия после 55 лет крайне тяжелые, восстановление сложное и не всегда успешное, а прогноз не такой уж оптимистичный. Усложняется инсульт головного мозга при наличии сахарного диабета.
Не такая страшная для здоровых людей, аритмия при диабете может стать серьезной угрозой для больных. Особенно она опасна при диабете 2 типа, поскольку может стать пусковым механизмом для инсульта и инфаркта.
Если выявлена ангиопатия, народные средства становятся дополнительным способом снизить негативные моменты и ускорить лечение сетчатки. Они также окажут помощь при диабетической ретинопатии, атеросклеротической ангиопатии.
В целом склероз Менкеберга похож с обычным атеросклерозом по симптомам. Однако болезнь проявляется кальцинозом стенок, а не отложением холестерина. Как лечить артериосклероз Менкеберга?
Одновременно выявленные диабет и стенокардия несут серьезную серьезную угрозу для здоровья. Как лечить стенокардию при диабете 2 типа? Какие нарушения в ритме сердца могут возникнуть?
Атеросклероз является тем осложнением, которое появляется одним из первых при прогрессировании сахарного диабета.
Патизменения происходят в стенках кровеносных сосудов в результате изменений, происходящих в химическом составе крови.
Изменения приводят к тому, что стенки сосудов становятся ломкими и склеротичными. Такие изменения в сосудистых стенках приводит на фоне сахарного диабета к развитию диабетического атеросклероза.
Диабет и атеросклероз являются взаимосвязанные заболевания, так как атеросклероз чаще всего появляется и прогрессирует на фоне развития сахарного диабета.
Атеросклероз при сахарном диабете начинает развиваться после того как основное заболевание в организме прогрессирует на протяжении нескольких лет бесконтрольно. Такое развитие сахарного диабета приводит к возникновению нарушений, которые захватывают крупные и мелкие сосуды, помимо этого изменения в процессе прогрессирования болезни выявляются в миокарде.
Изменения в стенках сосудов приводят к осложнению течения сахарного диабета.
Чаще всего у диабетика развивается диабетический атеросклероз нижних конечностей, однако помимо этого очень часто можно у больного выявить признаки поражения коронарных сосудов и сосудов головного мозга.
Очень часто возникновение и развитие атеросклероза при сахарном диабете обусловлено возникновением нарушений в процессах липидного обмена в организме диабетика.
Нарушение жирового обмена возникает при возникновении нарушений в продуцировании инсулина.
При недостатке инсулина в организме человека в периферических тканях происходит синтез липидов, который смещен в сторону образования холестерина.
Развитию атеросклероза на фоне сахарного диабета способствует употребление в пищу продуктов и блюд с большим содержанием жиров.
Помимо этого на появление и прогрессирование нарушений в сосудистой системе зависит в большой мере от длительности, тяжести течения и степени обеспечения компенсации сахарного диабета.
У человека с возрастом интенсивность липидного обмена в организме снижается, а сахарный диабет усугубляет этот процесс.
Жиры, которые не усвоены организмом и не выведены из организма начинают откладываться на внутренних стенках сосудов кровеносной системы.
Повреждение стенок сосудов кровеносной системы происходит постепенно.
На начальном этапе прогрессирования осложнения сахарного диабета происходит в первую очередь поражение крупных сосудов кровеносной системы.
При дальнейшем прогрессировании недуга происходит поражение мелких сосудов кровеносной системы.
На начальном этапе повреждения сосудистой стенки, на эндотелии сосудов появляются мелкие повреждения в виде микротрещин.
Такие повреждения являются следствием воздействия на эндотелий различных негативных факторов, среди которых основными являются следующие:
- стрессовые ситуации;
- повышенный уровень липидов в организме;
- повышенный уровень глюкозы в организме;
- повышенное содержание в организме холестерина.
В составе крови постоянно находятся жиры и холестерин. В процессе транспортировки по сосудам эти компоненты плазмы крови цепляются за шероховатости в области появления микроповреждений, что ведет к образованию отложений в этих местах. Отложения состоят из холестерина и жиров, которые входят в состав крови.
Этот процесс приводит к формированию холестериновой бляшки, которая при дальнейшем прогрессировании заболевания увеличивается в размерах. Такое патологическое формирование сужает просвет кровеносного сосуда.
Снижение объема крови циркулирующей за единицу времени через кровеносный сосуд и скорости циркуляции приводит к поражению мелких сосудов. Дальнейшее прогрессирование осложнения приводит к поражению тканей различных органов, которые снабжаются кровью посредством поврежденного сосуда.
Нарушение питания клеток тканей и снабжение их кислородом приводит к возникновению нарушений в функционировании органа.
В случае если течение диабета сопровождается развитием в организме больного артериальной гипертензии, то атеросклеротическое поражение кровеносных сосудов происходит в более интенсивной форме.
Одним из наиболее вероятных патогенетических механизмов развития у диабетика атеросклероза является окисление липопротеидов низкой плотности. Патология сосудистой системы нижних конечностей встречается в 4 раза чаще среди мужчин и в 6,4 раза чаще у женщин страдающих сахарным диабетом по сравнению с больными, не имеющими сахарного диабета.
Повышенное содержание глюкозы способствует увеличению пироксидантный статус и ведет к активации атерогенеза, что повышает риск развития сосудистых поражений.
Основными причинами развития атеросклероза нижних конечностей в организме больного сахарным диабетом являются:
- Значительное снижение уровня ежедневной физической активности.
- Изменение рациона питания и введение в меню большого количества продуктов богатых жирами и углеводами, в том числе имеющими искусственное происхождение.
- Возросшее число стрессов, оказываемых на организм в современной жизни, частое возникновение ситуаций требующих эмоционального напряжения и изменения ритма жизни.
Помимо указанных причин развитие атеросклероза может быть обусловлено действием на организм человека следующих факторов:
- недостаточное количество инсулина продуцируемого в организме поджелудочной железой, недостаток инсулина приводит к нарушению в процессах липидного обмена;
- снижение показателя толерантности сосудистой стенки к углеводам и повышение ломкости стенок сосудов;
- длительное и тяжелое течение сахарного диабета;
Помимо этого на степень развития атеросклероза нижних конечностей оказывает качество компенсации у больного состояния гипергликемии.
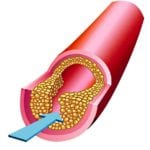
Лечение атеросклероза требует проведения длительной медикаментозной терапии, а при отсутствии положительного результата в течении недуга и ухудшении состояния больного проводится оперативное вмешательство.
Реабилитационный период после проведения лечения имеет длительные сроки. Помимо этого возможно развитие осложнений в работе сосудистой системы.
Наиболее характерными симптомами атеросклероза нижних конечностей у диабетика являются следующие:
- Появление непостоянной или так называемой перемежающейся хромоты.
- Появление болевых ощущений при осуществлении ходьбы, а в некоторых случаях даже в состоянии покоя.
- Возникновение ощущения онемения в ногах, особенно это проявляется в области стопы и голени.
- Появление в нижних конечностях, особенно в стопах ощущения мурашек.
- Возникновение чувства легкого зуда в ногах и иные парестезии.
На начальном этапе развития осложнения кожа ног приобретает бледную окраску, которая в дальнейшем переходит в характерную синюшность. Наблюдается снижение температуры кожного покрова в области развития осложнения на пораженной конечности.
На начальном этапе прогрессирования недуга наблюдается снижение пульсации в местах прощупывания пульса на крупных сосудах, расположенных в паху и в подколенном изгибе. В дальнейшем такое же явление наблюдается при прощупывании пульса на сосудах голени.
Дальнейшее прогрессирование заболевания приводит к возникновению долго не заживающих трофических язв. Лечение таких ран является очень затруднительным именно из-за прогрессирования атеросклероза. Дополнительное осложнение в лечении долго не заживающих ран вносит повышенное содержание сахара в организме больного.
Атеросклероз в запущенной форме приводит к развитию на пораженных конечностях гангренозных осложнений.
Лечение такого типа осложнения, развитие которого спровоцировано прогрессированием атеросклероза осуществляется чаще всего при помощи хирургического вмешательства. Хирургические процедуры проводятся в условиях стационара медицинского учреждения.
Следует заметить, что атеросклероз способен протекать форсированными темпами в молодом возрасте.
По этой причине очень важным является своевременное выявление превышения сахара в крови и своевременное проведения терапии направленной на нормализация уровня сахара в организме.

Такими способами лечения являются терапевтические курсы приема медпрепаратов, которые рекомендованы для использования при проведении медикаментозного воздействия на недуг.
Операционное вмешательство проводится только в том случае, когда применение специализированных медпрепаратов в совокупности с измененной диетой и оказанием дозированной физической нагрузками на организм не позволило получить требуемый результат.
Лечение атеросклероза при наличии у пациента сахарного диабета проводится по нескольким направлениям.
Основными направлениями, по которым ведется лечение, являются:
- Проведение адекватной гипогликемической терапии. Применение подходящего гипогликемического перорального медицинского препарата или необходимой дозы синтетического инсулина позволяет контролировать уровень сахара в организме больного в пределах физиологически обусловленной нормы. Отсутствие в крови повышенного содержания сахаров позволяет предотвратить повреждение эндотелия стенок кровеносных сосудов.
- Контроль массы тела и борьба с излишним весом позволяет избежать развития в организме ожирения. Снижение уровня липидов и холестерина сводит к минимуму риск образования холестериновых бляшек на стенках поврежденных кровеносных сосудов.
- Лечение возникающих гипертензивных состояний и стабилизация артериального давления у пациента позволяет снять нагрузку на сердечную мышцу, почки и головной мозг.
- Отказ от вредных привычек и ведение активного образа жизни упрощает проведение терапии атеросклеротических патологий.
Осуществление терапии должно включать в себя комплексные методы. Лечение атеросклероза должно проводиться параллельно с лечением сахарного диабета.
Профилактические мероприятия, направленные на предотвращение атеросклероза должны проводиться диабетиками даже в том случае если у больного отсутствуют признаки развития осложнения.
О методах лечения диабетического атеросклероза расскажет видео в этой статье.
Резюме. Сердечно-сосудистые заболевания являются основной причиной инвалидизации и смерти лиц разного возраста и пола во многих странах мира, в том числе в Украине. При этом наличие сахарного диабета — один из ведущих факторов риска их развития. Изложенный клинический случай, на наш взгляд, демонстрирует возможный исход такого тяжелого заболевания, как облитерирующий атеросклероз артерий, у пациентов пожилого возраста с сахарным диабетом 2-го типа вследствие коморбидности, отсутствия ранней диагностики диабетических и атеросклеротических поражений сосудов. Несмотря на проведение адекватной комплексной терапии не всегда удается избежать ампутации пораженной конечности. Таким образом, основой современной медико-социальной помощи должна быть ранняя диагностика и профилактика указанной патологии.
В последние годы все чаще происходит обновление данных в области патофизиологии сердечно-сосудистых заболеваний, формируются диагностические критерии, прогностические маркеры, разрабатываются терапевтические стратегии (Ковалева О.Н., 2010). Обновленная информация базируется на интегрированной, мультидисциплинарной идентификации факторов риска и научной оценке достоверности их прогностической значимости. Проведено значительное количество проспективных эпидемиологических исследований, таких как Фремингемское (Framingham Heart Study), изучавших связь между генетическими и эпигенетическими факторами и развитием в будущем различного спектра сосудистых поражений (Куликов В.А., 2012). Данные, полученные при анализе результатов, легли в основу рекомендаций для профилактики ишемической болезни сердца в клинической практике 1994 г. Позже, начиная с 2003 г., ежегодно публикуются новые варианты рекомендаций, созданные экспертами восьми международных медицинских сообществ, где, помимо кардиологических организаций, учитываются предложения экспертов Европейской ассоциации по изучению сахарного диабета (European Association for the Study of Diabetes — EASD) и Международной федерации сахарного диабета (International Diabetes Federation — IDF).
Сахарный диабет (СД) 2-го типа — одна из главных независимых причин сердечно-сосудистых заболеваний. Установлено, что при одинаковой степени дислипидемии атеросклероз у больных СД 2-го типа развивается в 2 раза быстрее, чем у лиц без нарушений углеводного обмена (Панов А.В., Лаевская М.Ю., 2003). Злокачественное течение атеросклероза обусловлено гликированием липопротеидов и их перекисной модификацией, что ведет к существенному увеличению их атерогенности, а также наличием других факторов риска гиперкоагуляции, чем и объясняются довольно частые случаи острых тромбоэмболических осложнений на фоне существующей хронической артериальной, венозной, сердечной недостаточности.
Острый артериальный тромбоз как компонент острой артериальной недостаточности, как правило, возникает вследствие нарушения целостности сосудистой стенки, изменения системы гемостаза и замедления кровотока. Несмотря на развитие ангиохирургии и появление новых методов лечения больных облитерирующим атеросклерозом, частота ампутаций конечностей у пациентов этой категории достигает 28% в экономически развитых странах и варьируется в пределах 13,7–32,3 на 100 тыс. населения ежегодно. Сложность ведения этих пациентов чаще всего обусловлена тяжестью их общего состояния, наличием выраженной сопутствующей кардиальной и цереброваскулярной патологии, частой декомпенсацией СД 2-го типа (Дрюк Н.Ф. и соавт., 1991). Несмотря на наличие целого ряда консервативных и оперативных техник, не существует единого мнения о подходе к выбору того или иного метода реконструкции при тромбозе сосудов разного калибра, в том числе бедренно-подколенного сегмента.
Симптоматика при остром тромбозе артерий нижних конечностей достаточно изменчива, однако следует отметить ряд отличительных особенностей:
- внезапная острая постоянная боль, иррадиирующая в дистальный отдел пораженной конечности;
- ощущение онемения и похолодания;
- ощущение «ползания мурашек» как проявление нарушения чувствительности.
При физикальном обследовании больных выявляют следующие признаки:
- изменение окраски кожных покровов: в начале заболевания — бледность, при более выраженной ишемии — «мраморный» рисунок, позже появляются признаки гангрены;
- снижение кожной температуры;
- отсутствие пульсации артерии ниже окклюзии;
- расстройства поверхностной (тактильной, болевой) и глубокой (проприоцептивной) чувствительности;
- нарушения двигательной функции конечности;
- болезненность при пальпации мышц отмечается при прогрессировании процесса и развитии тяжелой степени ишемии;
- субфасциальный отек мышц.
В рутинной практике диагностика острой артериальной недостаточности не вызывает трудностей. Для выявления локализации, причины и степени развития окклюзии используют дополнительные методы обследования: ультразвуковую допплерографию, ангиосканирование, контрастную и радионуклидную ангиографию, бронхоскопию, бронхографию, компьютерную томографию и др. (Затевахин И.И. и соавт., 2002).
Консервативное лечение при острой артериальной недостаточности чаще применяют как вспомогательный метод в пред- и послеоперационный период (Батаков С.С., Хмельникер С.М., 2003) или как самостоятельный метод — лишь при начальной степени ишемии (ишемия напряжения, или IA и IБ степени по классификации В.С. Савельева (1974)).
- антикоагулянты (прямые, непрямые);
- внутриартериальную тромболитическую терапию внутривенно в первые 24 ч;
- спазмолитическую терапию внутривенно;
- дезагреганты;
- коррекцию метаболических нарушений;
- физиотерапевтическое лечение.
Оперативные вмешательства делятся на направленные на спасение ишемизированной конечности (баллонная катетерная эмболо- и тромбэктомия, эндартерэктомия, обходное шунтирование) и ампутации (Трегубенко А.И., Пайкин А.Е., 1991).
Неправильное ведение послеоперационного периода нередко «сводит на нет» результаты выполненной операции (Затевахин И.И. и соавт., 2004). Необходим постоянный врачебный контроль за комплексом проводимых консервативных мероприятий. У пациентов может развиться полиорганный постишемический синдром, проявляющийся резким плотным отеком конечности, артериальной гипотензией, легочной недостаточностью («шоковое легкое»), острой почечной и сердечной недостаточностью, а также локальный субфасциальный отек, ретромбоз магистральных артерий, кровотечение из операционной раны, гематомы.
Прогноз у пациентов с критической ишемией нижних конечностей неутешительный. Согласно данным литературы, у больных с критической ишемией нижних конечностей в 60% случаев выполняют сосудистые реконструкции, в 20% — первичную ампутацию, в 20% — другие методы коррекции кровотока, при этом через год лишь в 55% случаев сохранятся обе нижних конечности, в 25% — выполняют «большую» ампутацию. Летальный исход в течение 1-го года после ампутации наступает у 40–45%, 5 лет — у 70%, а к 10-му году — практически у 100% оперированных (Stoffers H. et al., 1991). Причиной такой значительной летальности в 37% случаев является инфаркт миокарда, в 15% — инсульт. Протезирование на ранних сроках (до 2 лет) проводят в 69,4% случаев ампутаций голени, в 30,3% — бедра.
В нижеприведенном клиническом случае описано стремительное развитие острого тромбоза подколенно-бедренной артерии с формированием тяжелых осложнений на каждом этапе лечения, что подтверждает необходимость раннего диагностирования и своевременного лечения пациентов.
Пациент И., 76 лет, поступил в отделение клинической фармакологии и возрастной эндокринологии ГУ «Институт эндокринологии и обмена веществ имени В.П. Комисаренко НАМН Украины» с жалобами на головокружение, повышение артериального давления, «перебои» в работе сердца, тахикардию, одышку при подъеме выше третьего этажа, сухость во рту, онемение рук и ног, боль в ногах при ходьбе на расcтояние >300 м, судороги икроножных мышц, ухудшение зрения и памяти.
Болеет СД 2-го типа в течение 18 лет. Масса тела — 82 кг, рост — 166 см, окружность талии — 102 см, окружность бедер — 112 см, индекс массы тела — 29,75 кг/м 2 . С начала заболевания получал пероральную антигипергликемическую терапию (метформин, препараты сульфонилмочевины в разных дозах). На момент госпитализации пациент принимал метформин в дозе 2500 мг, глимепирид 4 мг, эналаприл 10 мг + гидрохлоротиазид 25 мг утром; небиволол 5 мг утром, периодически эналаприл 5 мг вечером, ацетилсалициловую кислоту 75 мг/сут курсами по 2–3 мес. Не курит, алкоголь употребляет в умеренном количестве. После проведения комплексного клинико-лабораторного обследования установлен клинический диагноз: «СД 2-го типа, тяжелая форма, состояние декомпенсации. Диабетический кетоз. Диабетическая ангиопатия нижних конечностей. Диабетическая периферическая полинейропатия нижних конечностей, сенсомоторная форма. Диабетическая ретинопатия обоих глаз, непролиферативная стадия, геморрагическая форма, средней степени тяжести. Зрелая катаракта правого глаза. Незрелая катаракта левого глаза. Хроническая болезнь почек: диабетическая нефропатия II ст. Диабетическая, атеросклеротическая, дисциркуляторная энцефалопатия. Хронический холецистит, стадия ремиссии. Ишемическая болезнь сердца: диффузный и постинфарктный (декабрь 2008 г.) кардиосклероз. Сердечная недостаточность IIА стадии. Гипертоническая болезнь ІІ стадии, 2-й степени, риск 4. Атеросклероз сосудов нижних конечностей. Распространенный остеохондроз позвоночника».
Основываясь на жалобах, данных осмотра и лабораторно-инструментального обследования, назначена дезинтоксикационная, сосудистая, метаболическая, нейропротекторная, антигипоксантная терапия, скорригирована антигипергликемическая, антиагрегантная, антигипертензивная и гиполипидемическая (розувастатин 10 мг) терапия.
На 9-е сутки появились жалобы на резкую боль в правой стопе, онемение пальцев стопы, периодический озноб, повышение температуры тела до 37,1 °C. При осмотре: общее состояние не изменено, status localis: кожа правой стопы истончена, бледная, холодная на ощупь с выраженным сосудистым рисунком, пульсация на a. dorsalis pedis и a. tibialis posterior на правой нижней конечности отсутствует.
По данным дуплексного сканирования сосудов нижних конечностей и осмотра сосудистого хирурга установлен диагноз: «Облитерирующий атеросклероз нижних конечностей III степени, тромботическая окклюзия подколенной артерии справа, критическая ишемия нижних конечностей справа».
Проведено следующее лечение: пентоксифиллин, гепарин натрий 5000 МЕ внутривенно однократно с последующим переходом на эноксапарин натрия 8000 МЕ 2 раза в сутки, декстран/натрий хлорид, никотиновая кислота, дротаверин, диклофенак натрия, декскетопрофен, омепразол, сорбитол/натрия лактат/натрия хлорид/кальция хлорид/калия хлорид/магния хлорид, инициирована инсулинотерапия, скорригирована дислипидемическая терапия (розувастатин 20 мг); антигипертензивная терапия — без изменений.
Несмотря на принятые меры, состояние ухудшилось. Принято решение перевести пациента в отделение сосудистой хирургии Киевской областной клинической больницы № 1.
1-е сутки. Пациенту проведена артериография и тромболизис (альтеплаза 50 мг) правой нижней конечности, в результате чего удалось восстановить просвет верхней и средней трети подколенной артерии, стеноз нижней трети оставался на уровне 60–70%. Интенсифицирована терапия антикоагулянтами, антиагрегантами, статинами, никотиновой кислотой, добавлена антибиотикотерапия (амоксициллин/клавулановая кислота).
2-е сутки. Проведена баллонная ангиопластика подколенной, задней и передней большеберцовых артерий справа (рис. 1, 2). На следующий день после проведенной операции увеличилась отечность правой конечности, появилась разлитая гематома.
5-е сутки. Состояние пациента значительно ухудшилось, констатировано полное закрытие восстановленного сегмента бедренно-подколенной артерии.
6-е сутки. Появилась олигоурия (суточный диурез 200 мл), повысились уровни креатинина (322,0 мкмоль/л), мочевины (27,5 ммоль/л), общего белка (48,0 г/л), альбумина (27,6 г/л); другие биохимические показатели — в пределах референтных послеоперационных значений. В связи с развитием быстропрогрессирующей острой почечной недостаточности принято решение о проведении экстренной ампутации правой нижней конечности на уровне средней трети бедра.
В послеоперационный период пациенту проводили переливание эритроцитарной массы, антибиотикотерапию, дезинтоксикационную, гепатопротекторную терапию, постоянную подачу увлажненного кислорода, терапию гепарином натрием.
В тот же день вечером при контрольном осмотре выявлена неврологическая симптоматика: сенсорная афазия, нарушение речи, дезориентация в пространстве, невыполнение простейших задач. При осмотре невропатологом: голова повернута влево, глазные щели S≤D, зрачки S≤D, движение глазными яблоками вправо ограничено, рефлексы с рук D
О.В. Прибила, О.В. Зінич, Г.О. Мелуа
Резюме. Серцево-судинні захворювання — основна причина інвалідизації та смертності осіб різного віку і статі в багатьох країнах світу, в тому числі в Україні, при цьому цукровий діабет — один із провідних факторів ризику їх розвитку. Наведений клінічний випадок, на наш погляд, демонструє можливий результат такого тяжкого захворювання, як облітеруючий атеросклероз артерій нижніх кінцівок, у пацієнтів літнього віку з цукровим діабетом 2-го типу внаслідок відсутності ранньої діагностики діабетичних і атеросклеротичних уражень судин. Незважаючи на проведення адекватної комплексної терапії, не завжди вдається уникнути ампутації ураженої кінцівки. Таким чином, основою сучасної медико-соціальної допомоги повинна бути рання діагностика і профілактика зазначеної патології.
Ключові слова: цукровий діабет, облітеруючий атеросклероз, серцево-судинна патологія.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение диабетической ангиопатии нижних конечностей следует начинать как можно быстрее, чтобы не допустить осложнения заболевания. Обычно болезнь появляется у диабетиков, которые халатно относятся к своему здоровью и не принимают лекарственных средств. Часто поражаются нижние конечности из-за того, что у больного нарушается кровообращение сосудов, при этом появляются сильные боли. Это связывается с большой нагрузкой на ноги. Если не начать своевременное лечение, могут наступить серьезные последствия.
Диабетическая ангиопатия характеризуется сужением артериальных мелких и крупных сосудов. В связи с этим часто нарушается работа внутренних органов. Ангиопатия сосудов нижних конечностей при сахарном диабете бывает у людей, которые болеют им на протяжении трех лет. Многие даже не подозревают об этом.
Факторами риска для развития ангиопатии являются:
- организм плохо реагирует на инсулин;
- ожирение;
- повышение сахара в крови;
- нарушение обмена веществ;
- мозоли и порезы на стопах;
- высокая свертываемость крови;
- травмирование ногтя при ушибе;
- повышенное артериальное давление;
- переохлаждение ног.
Немаловажное значение имеет и возраст диабетика, его образ жизни и вредные привычки. У некоторых болезнь спровоцирована наследственной предрасположенностью. Поэтому диабетикам необходимо тщательно следить за ногами и оберегать их от различных травм. Своевременное обращение в медицинское учреждение поможет остановить развитие болезни.
Симптомы недуга могут быть различными, все зависит от длительности заболевания и индивидуальных особенностей человека.
Кроме того, поражение сосудов может быть незначительным, а может захватывать важные органы, что является опасным.
Симптомы недуга появляются постепенно, и редко когда больные могут определить первичные признаки. К врачу обращаются, когда появляются такие симптомы, как онемение и боль при ходьбе.
Кроме того, у диабетиков могут наблюдаться следующие осложнения:
- Резкое снижение зрения.
- Нарушается работа почек.
- Затрагивается сердечная мышца.
- Слабеет мозговая система.
В запущенной стадии ангиопатии сосудов развивается гангрена конечностей, которую вылечить невозможно. В этом случае рекомендуется ампутация нижних конечностей.
Если при сахарном диабете возникла боль в ногах, и на них трудно стало наступать, то незамедлительно следует обратиться к лечащему врачу и провести обследование.
Выделяют 4 стадии ангиопатии:
- Симптомы отсутствуют, заболевание обнаруживают случайно при осмотре врачом.
- У больного появляется хромота и болевые ощущения во время ходьбы.
- Боли возникают не только при ходьбе, но и во время отдыха и сна.
- Образуются язвы, в результате чего развивается гангрена.
Имеются две формы заболевания:
- Микроангиопатия, когда поражаются мелкие капилляры.
- Макроангиопатия – затронуты вены и артерии.
На заболевание могут указывать некоторые симптомы:
- болевой синдром при длительной ходьбе, после отдыха проходит;
- может появиться онемение ног;
- при кашле можно увидеть кровь;
- кожа на ноге становится сухой и шелушиться;
- зуд и жжение стопы;
- кровотечение носовых проходов;
- кровь при мочеиспускании.
Если появились указанные симптомы, то необходимо срочно принимать меры по лечению болезни. Врач выслушивает жалобы пациента, назначает лабораторные анализы и рекомендует пройти обследование сосудов. Ведь симптомы поражения ног могут указывать на другие заболевания.
Для обследования сосудов назначают:
- ангиографию (рентген с контрастными веществами);
- цветной доплер;
- видеокапилляроскопия через компьютер;
- изучение пульсации и давления ног.
И если диагноз будет подтвержден, то назначается комплексное лечение.
Чтобы начать лечение нужно компенсировать сахарный диабет, так как он является основной причиной заболевания. Для этого такие показания, как уровень сахара в крови, давление, холестерин, метаболизм, необходимо нормализовать.
Терапия атеросклероза включает:
- отказ от курения;
- нормализация уровни холестерина и сахара в крови;
- не допущение повышения артериального давления;
- борьба с лишним весом.
Поэтому больному назначается специальная диета, в которой исключают из питания легкоусвояемые углеводы и жиры животного происхождения. Также рекомендуется принимать препараты калия, анаболические гормоны, которые способствуют очищению сосудов и их расширению. Часто при сахарном диабете назначают Диабетон. Также продолжается применение инсулина и сахаропонижающих препаратов, в зависимости от типа диабета.
К этим препаратам относятся:
Если имеются показания, то подбирают специальную обувь, чтобы как-то снизить нагрузку на нижние конечности. Назначают антиоксиданты, содержащие витамин Е, которые помогают при лечении сосудов. Иногда необходимы физиотерапевтические процедуры и плазмаферез.
Если симптомы, указывают на осложнение болезни, то рекомендовано хирургическое вмешательство, с помощью которого проводят расширение крупных сосудов и улучшают кровообращение. При образовании влажной гангрены и ее разрастании, конечность ампутируют.
Нередко, если имеются симптомы ангиопатии, помогают прочистить сосуды народными способами. Однако их нужно применять наравне с медикаментозным лечением. Лекарственные травы помогут улучшить обмен веществ. Действенным эффектом обладают отвары из черемухи или тысячелистника. Они обладают заживляющими свойствами. К язвам на ногах можно прикладывать компрессы из сока алоэ.
Чтобы при сахарном диабете не развилось такое заболевание, как ангиопатия сосудов нижних конечностей, нужно соблюдать профилактические меры. Для этого рекомендуется выполнять рекомендации врача по приему лекарственных препаратов и знать симптомы, развития недуга. Важно, чтобы уровень сахара в крови стабилизировался, для этого принимают инсулин. При диабете второго типа нужно строго соблюдать диету и не набирать лишний вес.
Диабетики должны правильно ухаживать за своими ногами:
- не допускается гулять без обуви, чтобы не травмировать стопы и пальцы;
- следует подобрать правильную обувь, чтобы была выполнена из натурального материала и подходила по размеру;
- ежедневно нужно мыть ноги с теплой водой и насухо вытирать их;
- сухую кожу на ногах смазывать увлажняющим кремом.
Если кровь вязкая и густая, то необходимо принимать разжижающие препараты, чтобы не произошла закупорка сосудов. Это первый признак развития ангиопатии нижних конечностей. Кроме того, нужно постоянно проверять холестерин и делать печеночные пробы. Так как печень влияет на повреждение сосудов. Следует также знать симптомы серьезного заболевания, чтобы при первых признаках обратиться за своевременным лечением.
Диабетическая макроангиопатия — обобщенное понятие, которое включает склеротическое поражение средних и крупных артерий у больных сахарным диабетом.
Накопление холестерина в стенках сосудов вызывает образование атеросклеротических бляшек. Они перекрывают просветы артерий, ухудшая кровоток.
Макроангиопатия при сахарном диабете индуцирует такие заболевания, как ишемический инсульт, инфаркт миокарда, стенокардия, реноваскулярная гипертензия, диабетическая гангрена.
Наиболее уязвимы сосуды сердца, головного мозга и нижних конечностей.
Изменения крупных сосудов у диабетиков проявляются в виде атеросклероза, кальцифицирующего склероза Минкеберга, диффузного фиброза интимы (интима сосуда — внутренний слой артерии или вены, находящийся под двумя оболочками — внешней (эластической мембраной) и мышечной).
Указанные формы диабетической макроангиопатии развиваются в артериях мозга, почек, конечностей (верхних и нижних), а также в коронарных артериях.
Комплексная лабораторная диагностика сахарного диабета — одна из лучших мер профилактики всех осложнений, которые могут возникнуть при этом заболевании.
Патологические изменения, вызванные макроангиопатией, почти не отличаются у диабетиков и пациентов, не страдающих диабетом. Однако при диабете такие изменения встречаются у людей более раннего возраста.
Причины макроангиопатии обусловлены различными факторами:
Вредные привычки (употребление алкоголя, курение).
- Избыточный вес.
- Гипертония — подробнее об этом заболевании.
- Повышенный холестерин (и другие жиры) в крови.
- Наследственные факторы.
- Возраст пациента свыше 50 лет.
- Наличие мерцательной аритмии.
Отдельно выделяют факторы, непосредственно связанные с сахарным диабетом:
- Гипергликемия.
- Повышенная концентрация в крови гормона инсулина (гиперинсулинемия).
- Инсулинорезистентность (невосприимчивость к действию гормона).
- Патология почек при диабете (все стадии диабетической нефропатии тут).
- Значительный стаж заболевания диабетом.
Избыточный выброс инсулина в кровь — одна из доминирующих причин атеросклеротических изменений при макроангиопатии.
Инсулин способствует отложению холестериновых бляшек и некоторых фракций липопротеидов как путем прямого воздействия на стенки артерий, так и благодаря своему влиянию на процессы липидного обмена.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Риск развития макроангиопатии более выражен у больных диабетом второго типа. Смертность от ее осложнений составляет 35-75%. Из них половина случаев приходится на инфаркт миокарда.

Неутешителен прогноз для пациентов с атеросклерозом сразу 3 сосудистых зон — коронарных артерий сердца, сосудов мозга, нижних конечностей. Более 50% операций по ампутации на ногах совершаются из-за макроангиопатии.
Диабетическая макроангиопатия нижних конечностей приводит к их язвенному поражению и способствует развитию диабетической стопы (поражение сосудов, нервов, мягких тканей и костей стопы, в результате чего некротизируются ткани и развиваются гнойно-гнилостные процессы).
Болевой синдром при диабетической гангрене выражен незначительно. Но, несмотря на это, при наличии показаний к ампутации не следует откладывать операцию, так как промедление приводит к долгому заживлению ран и (в некоторых случаях) повторному хирургическому вмешательству.
Лечение диабетической макроангиопатии призвано уменьшить скорость развития тяжелых сосудистых осложнений.
Терапевтические мероприятия направлены на снижение уровня сахара в крови, нормализацию липидного обмена, свертываемости крови и артериального давления.

Профилактика тромбообразоваия достигается за счет препаратов с антиагрегантным действие (гепарин, дипиридамол, ацетилсалициловая кислота, пентоксифиллин.
При диабетической ангиопатии нижних конечностей артериальное давление доводят до уровня 130/85 мм рт. ст. Для этого применяют АПФ-ингибиторы (каптоприл) и диуретики (верошпирон, фуросемид).
Больным, перенесшим инфаркт миокарда, показаны бета-адреноблокаторы.
При критическом состоянии пациента осуществляется интенсивная терапия. При наличии соответствующих показаний больного оперируют.
В 3% случаев причиной развития трофической язвы становиться диабет, поэтому не удивительно, что это заболевание и диабетические язвы считаются синонимами. Стоит отметить, что в большинстве случаев раны появляются именно на нижних конечностях и со временем заболевание перерастает в так называемую «диабетическую стопу».
Различают 2 разновидности этого заболевания:
- Нейроишемическая или ишемическая язва — когда раны появляются по причине не достаточного притока крови к конечностям.
- Нейропатические язвы — когда сохраняется нормальный приток крови.
В большинстве случаев страдают стопы и пальцы ног, реже при наличии сахарном диабете могут образоваться язвы голени. В большинстве случаев это происходит при наличии венозной недостаточности.
Стоит отметить, что у 55-75% больных страдающих от язв кровоснабжение сохраняется в норме. Причина кроется в поражении внутренних стенок артерий. При сахарном диабете атеросклероз сосудов развивается очень быстро, особенно если это диабетик 2 типа. При этом проходимость артерий стоп сохраняется в норме, но русло кровеносного сосуда и нервы оказывается пораженным.
При сахарном диабете кровеносные сосуды очень быстро начинают разрушаться. Этому способствует не только повышенный уровень глюкозы в крови, но и повышенное артериальное давление, избыточный вес, малоактивный образ жизни и неправильное питание. Поражение сосудов при диабете принято делить на два типа: микроангиопатию, при которой поражаются артериолы и капилляры, и макроангиопатию – поражаются артерии. И то и другое состояние приводит к омертвению участков мягких тканей.
Как правило, трофические язвы не появляются внезапно. Им предшествуют небольшие потертости, ссадины, незначительные травмы. В большинстве случаев развиваются они на пальцах ног или под ними на подушечках. К сопутствующим заболеваниям можно отнести различные грибковые инфекции ногтей и кожи. Очень часто очаг воспаления возникает после мозолей и «натоптышей» на подошве ног.
Ускорить процесс развития язв «помогает» ослабленный иммунитет и попадающие в рану инфекции. Совокупность таких патологий как нарушение в работе сосудистой системы, полинейропатия (нарушения в работе нервной системы), наличие трофических язв и деформации стопы приводит к развитию заболевания имеющего название «диабетическая стопа». Несвоевременное или неграмотное лечение может привести к развитию гангрены, которая грозит ампутацией конечности и даже летальным исходом.
Рана не появляется внезапно, процесс происходит постепенно. Диабетические язвы могут образовываться в следующем порядке:
- Кожа возле стопы начинает истончаться и становится сухой;
- Появляется натянутость и как-бы блеск;
- Проявляются пигментные пятна;
- Образуется небольшая ранка (язвочка), которая постепенно начинает увеличиваться;
- Края трофической язвы становятся грубыми;
- Внутри рана может кровоточить и покрываться грязным налетом.
Все это проходит очень болезненно. Попадание инородных тел и инфекций в язву, только усугубляет положение.
В дальнейшем из-за раны проблематично становиться подбирать обувь. Постоянные боли не дают расслабиться, а ежедневные процедуры не всегда приносят облегчение и желаемый результат. Поэтому при обнаружении каких-либо симптомов появления трофической язвы следует как можно быстрее обратиться к врачу.
Главная задача диагностики установить причину развития заболевания. В первую очередь врач делает внешний осмотр и предлагает сдать анализы. В некоторых случаях развитие трофической язвы помогает выявить сахарный вялотекущий диабет 2 типа. При этом человек может даже не подозревать о наличие такого диагноза.
Для уточнения причин развития заболевания проводят исследование сосудов нижних конечностей при помощи УЗИ и допплерографии. Также может понадобиться рентгеноконтрастная флебография, мульти-спиральная компьютерная томография и измерение уровня кислорода сквозь кожу. После выяснения причины болезни и постановки диагноза больному назначают курс лечения.
В зависимости от причин образования ран может быть назначена консервативная методика лечения или хирургическое вмешательство. Как именно лечить рану решает врач после сбора всех данных. Лечение может проводиться на дому или в стационаре. Опять же, все зависит от степени запущенности и сложности развития заболевания.
В обоих случаях лечение будет включать в себя местную терапию, непосредственную обработку раны. Делается это ежедневно, в некоторых случаях повязку надо менять раз в 2-4 дня. Для обработки раны желательно использовать современные стерильные материалы, которые не прилипают и не оставляют ворсинок.
Все существующие перевязочные материалы делятся на несколько классов:
- Альгинаты – вязкое вещество, извлекаемое из бурых водорослей. Повязки с таким покрытием обладают дренирующим, защитным, очищающим и ранозаживляющим свойствами.
- Атравматичные сетки помогают не только защищать рану от попадания инородных тел, но и очищают ее, так как такая повязка обладает сорбирующим и бактерицидными свойствами.
- Гидрофильное волокно не дает ранам «размокать», отлично впитывает влагу и защищает язвы от внешних бактерий.
- Повязка с полиуретановой пеной поможет остановить кровотечение, она обладает бактерицидными и противовоспалительными свойствами.
Какой материал использовать решает врач. Для промывания трофических язв используют противомикробные средства, которые не воздействуют на растущие ткани и не мешают ранам заживать. Это может быть хлоргексидин или мирамистин. Использование средств типа зеленки, йода, раствора перманганат калия и спирта строго запрещены. Раз в 3-15 дней производится удаление омертвевших тканей и мозолей вокруг раны.
В обязательном порядке следует заняться снижением и нормализацией сахара в крови. Для этого необходимо проконсультироваться с эндокринологом. При необходимости используемые препараты заменяют более «сильными» лекарствами. Также корректируют количество, и качество потребляемой пищи. После исследования посева материала, взятого из раны, для лечения могут быть назначены антибиотики, которые помогут убить бактерии и инфекцию. Такой препарат требуется в 40-60% случаев из всего количества больных.
Трофические язвы при сахарном диабете невозможно вылечить, если не убрать нагрузку на больную ногу. Даже несколько шагов в день могут свести на нет весь процесс лечения. Для этого можно использовать различные приспособления, начиная от костылей и заканчивая специальной обувью. В России на настоящий момент наилучшие отзывы можно услышать о разгрузочном сапожке, изготовленном из полимерных фиксирующих материалов.
Трофические язвы, связанные с отсутствием нормального кровотока в нижних конечностях, всего лишь на 20-30% поддаются консервативному лечению и то, для этого применяются дорогостоящие «сосудистые» препараты. Эффективное лечение возможно только в случае хирургического вмешательства. Для этого проводится операция на сосудах, в процессе которой устраняется сужение сосудов или находятся альтернативные пути для движения крови. После устранения причины заболевания язвы начнут заживать гораздо быстрее. Их обработку проводят таким же методом, как и при обработке ран при нормальном кровоснабжении.







 Вредные привычки (употребление алкоголя, курение).
Вредные привычки (употребление алкоголя, курение).


