Анализы показали повышенный уровень сахара в крови. Повторный анализ и срез за период — тот же повышенный уровень. У эндокринолога пока не была — туда только запись, жду.
Нашла у себя усилившуюся тягу к сладкому в последнее время и плохо утоляемую жажду. В семье были и есть диабетики, правда в возрасте 60+. А мне едва за сорок.
Те, кто в молодом возрасте имеют подтвержденный диагноз, расскажите, как вы себя чувствуете? Чувствовали, пока не начали лечиться? Быстрая утомляемость, повышенное потоотделение со странным запахом, слабость, плохой сон, опухшее как будто лишней водой пропитанное тело — это признаки диабета? У вас такое есть?
И как избавляетесь от дискомфорта?
Узнай мнение эксперта по твоей теме
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог, Семейный детский психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Врач-психотерапевт, Сексолог. Специалист с сайта b17.ru
Психолог, Коуч и тренер. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Супервизор, Психоаналитический терапевт. Специалист с сайта b17.ru
Психолог, Клинический психолог онкопсихолог. Специалист с сайта b17.ru
Психолог, Онлайн- консультант. Специалист с сайта b17.ru
У меня диабет уже 12 лет. 1 типа. Когда заболела ( по нарастающей симптомы напишу) — начала сильно хотеть пить и много писать. Быстро уставала и даже после сна усталость не проходила. Начала много кушать. И худеть при этом. еда просто не усваивалась и гнила внутри организма. После жажда стала нестерпимой и у воды словно привкус неприятный начал казаться. Высыпало красными точечками. Появилась отдышка и плохой сон. утром голова просто свинцовая и словно мозги изнутри на глаза давят. Ступни ног потеряли чувствительность — не могла понять. холодная например вода или горячая из крана течет и боли не чувствовала. Стало тяжко передвигаться. В моче запах ацетона появился и изо рта. Отдышка. Сердцебиение. И это все будет усиливаться пока не наступит кома.
А. и от дискомфорта вы не избавитесь пока не станете получать компенсацию. в виде таблеток или инсулина или диеты!
Автор, бегом к врачу! Вам сделают спец. анализ на диабет и будут давать инсулин. Без него вы можете впасть в кому и окончательно расстроить всю систему организма. Диабет это не шутки, это инсулиновая зависимость на всю жизнь и четкий подсчет съеденного каждый день!
лекарстволюс
Спасибо за такой подробный отчет! У меня тоже усталость постоянная и после сна не проходит.
Есть какие-то универсальные советы по диете? Чего категорически нельзя? Думаю, наверное, лучше сразу исключить самое вредное и опасное, чем ждать пока врач посмотрит, пока анализы.
Автор, бегом к врачу! Вам сделают спец. анализ на диабет и будут давать инсулин. Без него вы можете впасть в кому и окончательно расстроить всю систему организма. Диабет это не шутки, это инсулиновая зависимость на всю жизнь и четкий подсчет съеденного каждый день!
лекарстволюс
Скажите, а образ жизни менять как-то существенно пришлось? Кроме лекарств и диеты есть какие-то ограничения?
Если вы не полная и в роду диабетики, то у вас диабет первого типа скорее. Это когда инсулин ВООБЩЕ не вырабатывается поджелудочной железой! Это очень опасно! Сахар может подскочить до нереальных высот, любое воспаление на ногах может закончится гангреной и ампутацией.
Также опасна гипоглемия — резкое падение сахара. Это может возникнуть вследствии стресса, во время занятий спортом, сексом и т.д. При этом человек падает в кому.
Диабет серьезная болячка, не тяните!
Исключить сахар пока что, поменьше сладкого точнее.
Побольше белков есть.
Никаких квасов, кол и прочих жидких напитков с сахаром.
И виноград исключить! И соки фруктовые.
Никакого алкоголя пока что, т.к он сначала повышает сахар, потом резко падает сахар в крови, это может произойти во сне — и тогда, привет, кома.
Бросить курить, т.к. у диабетиков очень страдают сосуды, а никотин этому способствует еще сильнее.
Физические нагрузки обязательно- бассейн, ходьба, хотя бы такие, если вы никогда спортом не занимались.
Потом вам индивидуально подберут дозы инсулина, будете 3 раза в день проверять сахар гликометром, затем исходя из его уровня колоть инсулин — 3 раза в день.
Высчитывать хлебные единицы во всем, что вы съели.
Это довольно нудно и тяжело, но со временем будете делать на атоматею
Но вот колоть 3 раза в день инсулин все равно придется всю жизнь((
Аня, спасибо за советы.
Последние два-три дня совсем перестала есть и пить сладкое. И удачно у нас лифты на новые меняют — хожу пешком по лестнице на высокий этаж. Даже вроде как-то полегче себя стала чувствовать — разбитость по утрам не такая тяжелая как обычно.
Но руки и ноги немеют очень, особенно по ночам.
Наконец-то дождалась — завтра иду к врачу.
Добрый день!
У меня в роду диабетики , родные бабушки. Одна умерла давно. ампутация ног. гангрены как последствия . вторая жива .
Мне 35 лет..планирую сдать на сахар на днях. так как последнее время безумно усилилась потребность к сладкому. вот как год постояная жажда которую почти не уталить..все близкие давно говорят сдай на сахар. И вот последние месяца полтора шелушение кожных покровов. икры. локти..кожа головы..и кожа ночами чешется. сильная слабость..аппатия ко всему. я всю жизнь тренируюсь. а тут на тренировках стала ловить гипогликимию. хотя я знаю физиологию и знаю как правильно тренироваться что бы этого небыло.
Вот пойду на днях сдам сахарок
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
ВНЕЗАПНЫЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНИЯХ ЭНДОКРИННОЙ СИСТЕМЫ, ОРГАНОВ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА И МОЧЕВЫДЕЛЕНИЯ
К внезапным ухудшениям состояния здоровья при сахарном диабете, которые развиваются в течение минут, часов или дней, грозят инвалидностью либо смертью, относят гипергликемию и гипогликемию. Учитель, находящийся рядом с больным диабетом ребенком, обязан распознать эти случаи и оказать адекватную помощь.
Гипергликемия (диабетическая кома) развивается при высоком содержании в крови глюкозы – более 18.2 — 20 ммоль/л. В зависимости от механизма развития различают кетоацидотическую, гиперосмолярную и гиперлактацидемическую комы. Кетоацидотическая кома развивается вследствие накопления в крови кетоновых тел (ацетона и др.), что ведет к нарушению кислотного баланса в организме. В развитии гиперосмолярной комы играют роль факторы, приводящие к обезвоживанию в организме (прием мочегонных препаратов, острые желудочно-кишечные заболевания, сопровождающиеся рвотой и диареей, обширные ожоги, кровотечения). Гиперлактацидемическая кома обусловлена накоплением в организме молочной кислоты вследствие гипоксического состояния, сопровождающего инфекционные и воспалительные заболевания, массивные кровотечения, острый инфаркт миокарда, тяжелые физические травмы.
К гипергликемическому состоянию у больных сахарным диабетом наиболее часто приводит нарушение режима инсулинотерапии (больной пропустил инъекцию или ввел недостаточное количество инсулина), нарушение диеты, режима питания (избыточное употребление углеводов), стресс или инфекционное заболевание.
Признаки гипергликемии: гипергликемическое состояние развивается постепенно. На повышение сахара в крови указывают частое мочеиспускание, потеря аппетита, сильная постоянная жажда и сухость во рту, особенно ночью, кожа сухая, резкая слабость, тошнота, рвота, частый стул, появляется запах ацетона изо рта (похож на запах прокисших фруктов). У ребенка появляется невнимательность на уроках, апатия, сонливость.
Первая помощь: больному необходимо дать стакан теплой воды без сахара, позвонить родителям и сообщить им свои подозрения, вызвать скорую медицинскую помощь. При потере сознания важно, зная о наличии диагноза сахарный диабет у ребенка, заподозрить причину и немедленно вызвать скорую помощь. Лечение этого осложнения проводится исключительно в стационаре.
Гипогликемическое состояние и гипогликемическая кома — состояние организма, вызванное резким снижением уровня сахара крови и недостаточным обеспечением глюкозой клеток центральной нервной системы. Гипогликемия развивается у больных сахарным диабетом при передозировке вводимого инсулина или таблетированных сахароснижающих препаратов, нарушении режима питания или несвоевременном приеме пищи после инъекции инсулина, голодании, алкогольной интоксикации, физических нагрузках. Следует отметить, что гипогликемическое состояние развивается достаточно быстро.
Признаки гипогликемии: сильная потливость (кожа влажная) и бледность, чувство голода, возбуждение, раздражительность, частое сердцебиение, головная боль, дрожание тела, рук, меняется почерк, нарушается равновесие, появляется запинание, ухудшается мышление (память) – ребенку трудно вспомнить, как пишется то или иное слово, он не справляется с простым заданием. Может ухудшаться зрение – отдаленные предметы начинают «расплываться», нарушается чувствительность – появляется чувство онемения.
Первая помощь: в прекоматозном состоянии дать ребенку легкоусвояемые углеводы – сладкое питье, чай с медом, таблетки глюкозы, конфеты, кусочек сахара. Позже больному можно предложить кашу. Не рекомендуется давать шоколад, мороженое и некоторые другие сладости, так как содержащиеся в них жиры замедляют всасывание углеводов. При потере сознания следует срочно вызвать скорую медицинскую помощь. Медицинская помощь начинается с внутривенного введения глюкозы.
Cахарный диабет – заболевание, обусловленное абсолютной или относительной недостаточностью инсулина, сопровождающееся нарушением обмена веществ белков, жиров, углеводов и постепенным поражением всех органов и систем.
У здорового человека в норме уровень глюкозы в капиллярной крови натощак колеблется от 3,3 до 5,5 ммоль/л (от 60 до 100 мг/100 мл), а через 2 часа после приема пищи (приема глюкозы) не превышает 7,8 ммоль/л (140 мг/100 мл). Согласно современным критериям ВОЗ выделяют следующие нарушения углеводного обмена. Если определяется повышение концентрации глюкозы в капиллярной крови натощак выше 5,6ммоль/л, но после приема пищи через 2 часа концентрация не выше 7,8 ммоль/л, ставится диагноз нарушения гликемии натощак. При концентрации глюкозы натощак в пределах 5,6 – 6,1 ммоль/л и после приема пищи через 2 часа выше 7,8 ммоль/л – нарушенная толерантность к глюкозе, которая является стадией преддиабета при сахарном диабете 2 типа. Абсолютными критериями сахарного диабета являются повышение уровня глюкозы натощак выше 6,1 ммоль/л и после приема пищи через 2 часа уровень сахара в капиллярной крови 11,1 ммоль/л. В моче у больных сахарным диабетом появляется сахар и ацетон.
Подъем содержания глюкозы в крови происходит из-за отсутствия или недостатка в организме инсулина, который вырабатывается бета-клетками островков поджелудочной железы, а также из-за ослабления его действия. Инсулин необходим для того, чтобы глюкоза из крови могла проникнуть в жировые, мышечные и печеночные клетки, в которых она используется как источник энергии.
Сахарный диабет является одним из наиболее распространенных заболеваний. В мире насчитывается более 177 миллионов больных сахарным диабетом. По оценкам ВОЗ, к 2025 году их будет 300 миллионов. В промышленно развитых странах диабетом страдают 4 — 6 % всего населения. В Республике Беларусь наблюдается ежегодное увеличение числа больных диабетом.
В соответствии с международной классификацией принято выделять два основных типа диабета:
Сахарный диабет 1 типа (СД 1 типа, инсулинзависимый диабет): для этого типа диабета свойственно развитие заболевания в детском, юношеском и молодом возрасте. Среди больных большинство лиц мужского пола. При данном типе сахарного диабета инсулин не вырабатывается поджелудочной железой или вырабатывается в недостаточном количестве. Поэтому больной с самого начала заболевания нуждается в инъекциях препаратов инсулина.
Сахарный диабет 2 типа (СД 2 типа, инсулиннезависимый диабет): на диабет 2 типа приходится более 90% случаев диабета во всем мире. Это диабет, который выявляется преимущественно у людей старше 45 лет, однако в настоящее время этот тип диабета «молодеет» — его все чаще обнаруживают у детей и подростков вследствие увеличения случаев ожирения. Чаще страдают женщины. При сахарном диабете 2 типа организм не способен эффективно использовать вырабатывающийся в поджелудочной железе инсулин – наблюдается невосприимчивость тканей к действию инсулина (инсулинорезистентность) наряду с его повышенной выработкой (гиперинсулинемией). Для лечения сахарного диабета 2 типа не всегда требуется введение инсулина.
В последние годы все большее распространение получает сахарный диабет, который развивается после перенесенного панкреатита и оперативного вмешательства на поджелудочной железе. Страдают им чаще всего лица с хроническим алкоголизмом.
Существует также особый тип диабета, который развивается в некоторых случаях во время беременности — гестационный диабет. Частота его возникновения составляет примерно 2-5 % среди беременных женщин. Несмотря на то, что после родов этот тип диабета может полностью исчезнуть, во время беременности это заболевание наносит существенный вред здоровью матери и ребёнка. Влияние диабета на плод выражается в избыточной массе ребёнка на момент рождения, различными уродствами и врожденными пороками развития. Женщины, страдавшие гестационным диабетом во время беременности, подвержены большому риску заболеть впоследствии диабетом 2-го типа.
Причины развития: В развитии сахарного диабета 1 типа основную роль играет наличие генетической предрасположенности, реализации которой способствуют вирусные инфекции сезонного характера (ОРВИ, грипп), эпидемический паротит, коревая краснуха, инфекционный гепатит. Вирусы могут непосредственно поражать бета-клетки островкового аппарата поджелудочной железы или индуцировать аутоиммунные реакции. Поэтому развитию сахарного диабета 1 типа могут предшествовать аутоиммунные заболевания, особенно эндокринные (аутоиммунный тиреоидит, хроническая недостаточность коры надпочечников). В реализации генетической детерминации в настоящее время придают значение влиянию ряда химических агентов (нитрозаминов), содержащихся в копченостях и плохо очищенной воде, употреблению в пищу инфицированных почвенными стрептомицетами овощей (редиса, картофеля, моркови), раннему прекращению грудного вскармливания детей и поступлению в организм коровьего белка, недостатку витамина Д.
Для развития сахарного диабета 2 типа генетический фактор играет меньшую роль. Наследственная предрасположенность имеет полигенную природу, для реализации которой решающее значение имеют внешнесредовые и биологические факторы: избыточный вес и ожирение, низкая физическая активность, питание с высоким содержанием жиров и низким содержанием пищевых волокон, возраст (60% больных старше 50 лет), низкий вес при рождении. Факторами риска развития диабета являются также психоэмоциональные нагрузки, стрессовые ситуации, наличие хронического гастрита и холецистита, ишемической болезни сердца.
Признаки заболевания: Характерными ранними признаками сахарного диабета 1 типа являются выраженная жажда, постоянный голод, частое мочеиспускание, потеря веса за короткое время, прогрессирующая утомляемость, снижение успеваемости в школе, затуманивание зрения. У детей клиническая картина заболевания нередко развивается бурно, диабет может обнаруживаться у них в состоянии комы.
Больные диабетом 2 типа редко испытывают эти симптомы. Начало заболевания в большинстве случаев скрытое, жажда умеренная или ее нет. Характерен избыточный вес, возможна небольшая потеря веса в начале заболевания. Во многих случаях при диабете 2 типа симптомы отсутствуют, и диагноз устанавливается только через несколько лет после появления заболевания, когда уже имеются поздние осложнения. Почти 50% больных диабетом 2 типа не знают о том, что больны.
Диабет вызывает поражения различных органов и тканей. Происходят изменения кожи и подкожной клетчатки — наблюдается сухость, шелушение, трещины, пожелтение ладоней и подошв. Могут наблюдаться поражения опорно-двигательного аппарата, органов дыхания, сердечно-сосудистой системы, органов пищеварения. К поздним осложнениям диабета относят поражения сосудов (ангиопатии) и повреждение нервных волокон (невропатии). Онемение и потеря чувствительности в стопах являются наиболее типичными признаками развития поздних осложнений. Поражения сосудов и нервов в области нижних конечностей способствуют образованию язв, развитию гангрены, что в свою очередь может привести к ампутации. При сахарном диабете поражаются почки – развивается нефропатия (диабетическая почечная болезнь), которая может привести к полной потере почечной функции – хронической почечной недостаточности. В настоящее время диабет является наиболее частой причиной почечной недостаточности, требующей проведения диализа или трансплантации почки. При диабете страдает орган зрения – у больных развивается диабетическая катаракта и ретинопатия (вследствие поражения кровеносных сосудов, питающих сетчатку), что может привести к слепоте.
Принципы лечения. Лечение сахарного диабета должно быть комплексным. Решающим условием для успешного лечения сахарного диабета является диетотерапия. Основными требованиями, предъявляемыми к диете для больных сахарным диабетом, являются: исключение рафинированных легкоусвояемых углеводов, ограничение продуктов, содержащих большое количество животных жиров и увеличение содержания растительных жиров, употребление продуктов, содержащих клетчатку (пшеничные и ржаные отруби, овощи, фрукты). Из диеты исключаются сахар, мед, варенье. Вместо сахара больным рекомендуются его заменители, обладающие сладким вкусом, но не требующие для усвоения инсулина – сорбит, ксилит, фруктоза. В диете должно быть достаточное количество овощей, бедных углеводами, фруктов и ягод (яблоки, лимоны, апельсины, клюква, черника, слива, вишня). Полезно употребление продуктов, обладающих липотропным действием – творога, овсяной крупы, сои, морской рыбы.
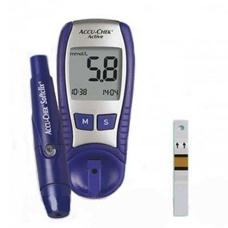
Для сахароснижающей терапии используют препараты инсулина, таблетированные сахароснижающие средства. Для коррекции лечения, экспресс-контроля уровня сахара в крови больные диабетом пользуются уальными приборами – глюкометрами.
РИСУНОК № 2: глюкометр с тест-полосками
для экспресс-диагностики гликемии
Современные методы лечения позволяют больным диабетом вести полноценную жизнь, долгое время сохранять достаточно высокую работоспособность. В Республике Беларусь создана сеть школ диабета, где больные учатся «жить с диабетом».
При хорошей компенсации болезни и неплохой подготовке дети с диабетом наравне со здоровыми детьми учатся в школах, спецшколах и гимназиях. Желательно, чтобы школа находилась недалеко от дома, так как дорога не должна утомлять ребенка. Учитель, наряду с медицинскими работниками должен быть информирован о наличии у ребенка сахарного диабета. Он обязан знать о возможности развития острых осложнений и порядке оказании детям первой помощи. Педагогу следует быть осмотрительным и заранее пресекать негативную реакцию сверстников на проявления болезни ученика, не позволять себе быть чрезмерно строгим либо чрезмерно снисходительным к нему. При выборе обучения ребенка на дому или в школе, по мнению детских психологов, предпочтение должно быть отдано школе. У детей, обучающихся на дому, гораздо более выражены такие особенности психического развития как замкнутость, недоверчивость, сильная зависимость от взрослых, робость, неуверенность в себе, заниженная самооценка, убежденность, что все происходящее никак не зависит от самого себя. Нередко жизненные трудности дети, страдающие диабетом, пытаются объяснить исключительно наличием своего заболевания. Порядок обучения детей с диабетом, величина нагрузок должны определяться в постоянном контакте родителей, врача, педагога и детского психолога.
Профилактика диабета: В профилактике сахарного диабета 1 типа основная роль отводится предупреждению раннего проявления заболевания. Известно, что более позднее начало улучшает в дальнейшем прогноз течения заболевания. С целью уменьшения вероятности вирусных инфекций следует уделять внимание укреплению иммунитета ребенка — закаливанию ребенка, правильному физическому воспитанию, рациональному питанию. Необходимо своевременно проводить вакцинопрофилактику.
Согласно современным научным данным потенциальными мероприятиями по профилактике сахарного диабета 1 типа могут быть признаны: исключение родов при внутриутробном инфицировании краснухой, пролонгирование грудного вскармливания, использование продуктов, не инфицированных стрептомицетами, исключение контактов с диабетогенными химическими агентами (нитрозаминами).
Для предупреждения сахарного диабета 2 типа ведущее значение имеют факторы здорового образа жизни — рациональное питание, поддержание нормальной массы тела, подвижный образ жизни. Следует избегать стрессовых ситуаций и переутомления.
Самым важным из всех факторов риска сахарного диабета 2 типа является ожирение. Обнаружена тесная корреляция между индексом массы тела (ИМТ) и частотой сахарного диабета. Особенно это проявляется при избыточном накоплении жира в области передней брюшной стенки и брюшной полости, ибо при таком распределении жировой ткани наблюдается наиболее выраженное снижение чувствительности тканей к инсулину. Поэтому ключевым звеном в профилактике сахарного диабета 2 типа является снижение до нормы и поддержание нормального веса. Рекомендуется низкокалорийная пища – продукты с низким содержанием жира и легкоусвояемых углеводов. Пища должна быть богата растительной клетчаткой. Следует употреблять нежирные сорта мяса, рыбы в отварном, запеченном и тушеном виде. В настоящее время существует ряд медикаментозных средств, которые в дополнение к диетическому питанию позволяют уменьшить массу тела и повысить чувствительность тканей к инсулину.
Не нашли то, что искали? Воспользуйтесь поиском:
Сахарный диабет – хроническое нарушение обмена веществ, в основе которого лежит дефицит образования собственного инсулина и повышение уровня глюкозы в крови. Проявляется чувством жажды, увеличением количества выделяемой мочи, повышенным аппетитом, слабостью, головокружением, медленным заживлением ран и т. д. Заболевание хроническое, часто с прогрессирующим течением. Высок риск развития инсульта, почечной недостаточности, инфаркта миокарда, гангрены конечностей, слепоты. Резкие колебания сахара в крови вызывают угрожающие для жизни состояния: гипо- и гипергликемическую комы.
Среди встречающихся нарушений обмена веществ сахарный диабет стоит на втором месте после ожирения. В мире сахарным диабетом страдает около 10% населения, однако, если учесть скрытые формы заболевания, то эта цифра может быть в 3-4 раза больше. Сахарный диабет развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Выработка инсулина происходит в поджелудочной железе ß-клетками островков Лангерганса.
Участвуя в обмене углеводов, инсулин повышает поступление в клетки глюкозы, способствует синтезу и накоплению гликогена в печени, тормозит распад углеводных соединений. В процессе белкового обмена инсулин усиливает синтез нуклеиновых кислот, белка и подавляет его распад. Влияние инсулина на жировой обмен заключается в активизации поступления в жировые клетки глюкозы, энергетических процессов в клетках, синтезе жирных кислот и замедлении распада жиров. При участии инсулина усиливается процесс поступления в клетку натрия. Нарушения обменных процессов, контролируемых инсулином, могут развиваться при недостаточном его синтезе (сахарный диабет I типа) или при невосприимчивости тканей к инсулину (сахарный диабет II типа).
Сахарный диабет I типа чаще выявляется у молодых пациентов до 30 лет. Нарушение синтеза инсулина развивается в результате поражения поджелудочной железы аутоиммунного характера и разрушения инсулинпродуцирующих ß-клеток. У большинства пациентов сахарный диабет развивается после вирусной инфекции (эпидемического паротита, краснухи, вирусного гепатита) или токсического воздействия (нитрозаминами, пестицидами, лекарственными веществами и др.), иммунный ответ на которые вызывает гибель клеток поджелудочной железы. Сахарный диабет развивается, если поражено более 80% инсулинпродуцирующих клеток. Являясь аутоиммунным заболеванием, сахарный диабет I типа часто сочетается с другими процессами аутоиммунного генеза: тиреотоксикозом, диффузным токсическим зобом и др.
При сахарном диабете II типа развивается инсулинорезистентность тканей, т. е. нечувствительность их к инсулину. При этом содержание инсулина в крови может быть нормальным или повышенным, однако клетки к нему невосприимчивы. У большинства (85%) пациентов выявляется сахарный диабет II типа. Если пациент страдает ожирением, восприимчивость тканей к инсулину блокируется жировой тканью. Сахарному диабету II типа более подвержены пожилые пациенты, у которых с возрастом происходит снижение толерантности к глюкозе.
Возникновению сахарного диабета II типа может сопутствовать воздействие следующих факторов:
- генетических – риск развития заболевания составляет 3-9%, если родственники или родители больны сахарным диабетом;
- ожирения – при избыточном количестве жировой ткани (особенно абдоминальном типе ожирения) происходит заметное снижение чувствительности тканей к инсулину, способствующее развитию сахарного диабета;
- нарушений питания – преимущественно углеводистое питание при недостатке клетчатки повышает риск сахарного диабета;
- сердечно-сосудистых заболеваний – атеросклероза, артериальной гипертонии, ИБС, уменьшающих инсулинорезистентность тканей;
- хронических стрессовых ситуаций – в состоянии стресса в организме повышается количество катехоламинов (норадреналина, адреналина), глюкокортикоидов, способствующих развитию диабета;
- диабетогенного действия некоторых лекарств — глюкокортикоидных синтетических гормонов, диуретиков, некоторых гипотензивных препаратов, цитостатиков и др.
- хронической недостаточности коры надпочечников.
При недостаточности или резистентности к инсулину уменьшается поступление глюкозы в клетки и повышается ее содержание в крови. В организме включается активизация альтернативных путей переработки и усвоения глюкозы, что приводит к скоплению в тканях гликозаминогликанов, сорбитола, гликилированного гемоглобина. Накопление сорбитола ведет к развитию катаракты, микроангиопатий (нарушений функций капилляров и артериол), нейропатии (нарушениям в работе нервной системы); гликозаминогликаны вызывают поражение суставов. Для получения клетками недостающей энергии в организме начинаются процессы распада белка, вызывающие мышечную слабость и дистрофию скелетных и сердечной мышц. Активизируется перекисное окисление жиров, происходит накопление токсичных продуктов обмена (кетоновых тел).
Гипергликемия в крови при сахарном диабете вызывает усиление мочеотделения для вывода лишнего сахара из организма. Вместе с глюкозой через почки теряется значительное количество жидкости, приводя к обезвоживанию (дегидратации). Вместе с потерей глюкозы уменьшаются энергетические запасы организма, поэтому при сахарном диабете у пациентов отмечается потеря веса. Повышенный уровень сахара, дегидратация и накопление кетоновых тел вследствие распада жировых клеток вызывает опасное состояние диабетического кетоацидоза. Со временем из-за высокого уровня сахара развиваются повреждения нервов, мелких кровеносных сосудов почек, глаз, сердца, мозга.
По сопряженности с другими заболеваниями эндокринология выделяет сахарный диабет симптоматический (вторичный) и истинный.
Симптоматический сахарный диабет сопутствует заболеваниям желез внутренней секреции: поджелудочной, щитовидной, надпочечников, гипофиза и служит одним из проявлений первичной патологии.
Истинный сахарный диабет может быть двух типов:
- инсулинзависимый I типа (ИСЗД I типа), если собственный инсулин не вырабатывается в организме или вырабатывается в недостаточном количестве;
- инсулиннезависимый II типа (ИНЗСД II типа), если отмечается нечувствительность тканей к инсулину при его достатке и избытке в крови.
Различают три степени тяжести сахарного диабета: легкую (I), среднюю (II) и тяжелую (III) и три состояния компенсации нарушений углеводного обмена: компенсированное, субкомпенсированное и декомпенсированное.
Развитие сахарного диабета I типа происходит стремительно, II типа — напротив постепенно. Часто отмечается скрытое, бессимптомное течение сахарного диабета, и его выявление происходит случайно при исследовании глазного дна или лабораторном определении сахара в крови и моче. Клинически сахарный диабет I и II типов проявляют себя по-разному, однако общими для них являются следующие признаки:
- жажда и сухость во рту, сопровождающиеся полидипсией (повышенным употреблением жидкости) до 8-10 л в сутки;
- полиурия (обильное и учащенное мочеиспускание);
- полифагия (повышенный аппетит);
- сухость кожи и слизистых, сопровождающиеся зудом (в т. ч. промежности), гнойничковые инфекции кожи;
- нарушение сна, слабость, снижение работоспособности;
- судороги в икроножных мышцах;
- нарушения зрения.
Проявления сахарного диабета I типа характеризуются сильной жаждой, частым мочеиспусканием, тошнотой, слабостью, рвотой, повышенной утомляемостью, постоянным чувством голода, потерей веса (при нормальном или повышенном питании), раздражительностью. Признаком диабета у детей служит появление ночного недержания мочи, особенно, если ранее ребенок не мочился в постель. При сахарном диабете I типа чаще развиваются гипергликемические (с критически высоким уровнем сахара в крови) и гипогликемические (с критически низким содержанием сахара в крови) состояния, требующие проведения экстренных мероприятий.
При сахарном диабете II типа преобладают кожный зуд, жажда, нарушение зрения, выраженные сонливость и утомляемость, инфекции кожи, медленные процессы заживления ран, парестезия и онемение ног. У пациентов с сахарным диабетом II типа часто наблюдается ожирение.
Течение сахарного диабета нередко сопровождается выпадением волос на нижних конечностях и усилением их роста на лице, появлением ксантом (мелких желтоватых наростов на теле), баланопоститом у мужчин и вульвовагинитом у женщин. По мере прогрессирования сахарного диабета нарушение всех видов обмена приводит к снижению иммунитета и сопротивляемости инфекциям. Длительное течение диабета вызывает поражение костной системы, проявляющееся остеопорозом (разрежением костной ткани). Появляются боли в пояснице, костях, суставах, вывихи и подвывихи позвонков и суставов, переломы и деформация костей, приводящие к инвалидности.
Течение сахарного диабета может осложняться развитием полиорганных нарушений:
- диабетической ангиопатии – усилением проницаемости сосудов, их ломкостью, тромбозами, атеросклерозированием, приводящим к развитию коронарной болезни сердца, перемежающейся хромоты, диабетической энцефалопатии;
- диабетической полиневропатии – поражением периферических нервов у 75% пациентов, в результате чего происходит нарушение чувствительности, отек и зябкость конечностей, чувство жжения и «ползания» мурашек. Диабетическая нейропатия развивается спустя годы после заболевания сахарным диабетом, чаще встречается при инсулинонезависимом типе;
- диабетической ретинопатии – разрушением сетчатки, артерий, вен и капилляров глаза, снижением зрения, чреватых отслойкой сетчатки и полной слепотой. При сахарном диабете I типа проявляется через 10-15 лет, при II типе – ранее, выявляется у 80-95% пациентов;
- диабетической нефропатии – поражением почечных сосудов с нарушением функций почек и развитием почечной недостаточности. Отмечается у 40-45% пациентов с сахарным диабетом через 15-20 лет от начала заболевания;
- диабетической стопы – нарушением кровообращения нижних конечностей, болями в икроножных мышцах, трофическими язвами, разрушением костей и суставов стоп.
Критическими, остро возникающими состояниями при сахарном диабете служат диабетическая (гипергликемическая) и гипогликемическая комы.
Гипергликемическое состояние и кома развиваются в результате резкого и значительного повышения уровня глюкозы в крови. Предвестниками гипергликемии служат нарастающее общее недомогание, слабость, головная боль, подавленность, потеря аппетита. Затем появляются боли в животе, шумное дыхание Куссмауля, рвота с запахом ацетона изо рта, прогрессирующая апатия и сонливость, снижение АД. Это состояние обусловлено кетоацидозом (накоплением кетоновых тел) в крови и может привести к потере сознания – диабетической коме и гибели пациента.
Противоположное критическое состояние при сахарном диабете – гипогликемическая кома развивается при резком падении в крови уровня глюкозы, чаще в связи с передозировкой инсулина. Нарастание гипогликемии внезапное, быстрое. Резко появляется ощущение голода, слабость, дрожь в конечностях, поверхностное дыхание, артериальная гипертензия, кожа пациента холодная, влажная, иногда развиваются судороги.
Предупреждение осложнений при сахарном диабете возможно при постоянном лечении и тщательном контроле уровня глюкозы в крови.
О наличии сахарного диабета свидетельствует содержание глюкозы в капиллярной крови натощак, превышающее 6,5 ммоль/л. В норме глюкоза в моче отсутствует, т. к. задерживается в организме почечным фильтром. При повышении уровня глюкозы крови более 8,8-9,9 ммоль/л (160-180 мг%) почечный барьер не справляется и пропускает глюкозу в мочу. Наличие сахара в моче определяется специальными тест-полосками. Минимальное содержание глюкозы в крови, при котором она начинает определяться в моче, называется «почечным порогом».
Обследование при подозрении на сахарный диабет включает определение уровня:
- глюкозы натощак в капиллярной крови (из пальца);
- глюкозы и кетоновых тел в моче – их наличие свидетельствует о сахарном диабете;
- гликозилированного гемоглобина — значительно повышается при сахарном диабете;
- С-пептида и инсулина в крови – при сахарном диабете I типа оба показателя значительно снижены, при II типе – практически не изменены;
- проведение нагрузочного теста (теста толерантности к глюкозе): определение глюкозы натощак и через 1 и 2 часа после приема 75 г сахара, растворенного в 1,5 стаканах кипяченой воды. Отрицательным (не подтверждающим сахарный диабет) результат теста считается при пробах: натощак 6,6ммоль/л при первом измерении и >11,1 ммоль/л через 2 часа после нагрузки глюкозой.
Для диагностики осложнений сахарного диабета проводят дополнительные обследования: УЗИ почек, реовазографию нижних конечностей, реоэнцефалографию, ЭЭГ головного мозга.
Выполнение рекомендаций диабетолога, самоконтроль и лечение при сахарном диабете проводятся пожизненно и позволяют существенно замедлить или избежать осложненных вариантов течения заболевания. Лечение любой формы сахарного диабета направлено на понижение уровня глюкозы крови, нормализацию вех видов обмена и предупреждение осложнений.
Основой лечения всех форм диабета является диетотерапия с учетом пола, возраста, массы тела, физических нагрузок пациента. Проводится обучение принципам расчета калорийности рациона с учетом содержания углеводов, жиров, белков, витаминов и микроэлементов. При инсулинозависимом сахарном диабете рекомендуется потребление углеводов в одни и те же часы для облегчения контроля и коррекции уровня глюкозы инсулином. При ИЗСД I типа ограничивается прием жирной пищи, способствующей кетоацидозу. При инсулинонезависимом сахарном диабете исключаются все виды сахаров и сокращается общая калорийность пищи.
Питание должно быть дробным (не менее 4-5 раз в день), с равномерным распределением углеводов, способствующее стабильному уровню глюкозы и поддержанию основного обмена. Рекомендуются специальные диабетические продукты на основе сахарозаменителей (аспартама, сахарина, ксилита, сорбита, фруктозы и др.). Коррекция диабетических нарушений только при помощи одной диеты применяется в легкой степени заболевания.
Выбор медикаментозного лечения сахарного диабета обусловлен типом заболевания. Пациентам с сахарным диабетом I типа показана инсулинотерапия, при II типе – диета и сахароснижающие средства (инсулин назначается при неэффективности приема таблетированных форм, развитии кетоазидоза и прекоматозного состояния, туберкулезе, хроническом пиелонефрите, печеночной и почечной недостаточности).
Введение инсулина осуществляется под систематическим контролем уровня глюкозы в крови и моче. Инсулины по механизму и сроку действия бывают трех основных видов: пролонгированного (продленного), промежуточного и короткого действия. Инсулин пролонгированного характера вводится 1 раз в сутки вне зависимости от приема пищи. Чаще инъекции пролонгированного инсулина назначаются вместе с препаратами промежуточного и короткого действия, позволяя добиться компенсации сахарного диабета.
Применение инсулина опасно передозировкой, приводящей к резкому снижению сахара, развитию состояния гипогликемии и комы. Подбор препаратов и дозы инсулина проводится с учетом изменений физической активности пациента в течение суток, стабильности уровня сахара крови, калорийности пищевого рациона, дробности питания, переносимости инсулина и т. д. При инсулинотерапии возможно развитие местных (боль, покраснение, отек в месте инъекции) и общих (вплоть до анафилаксии) аллергических реакций. Также инсулинотерапия может осложниться липодистрофией – «провалами» в жировой ткани в месте введения инсулина.
Сахаропонижающие таблетированные препараты назначаются при инсулинонезависимом сахарном диабете в дополнение к диете. По механизму снижения сахара в крови выделяют следующие группы сахароснижающих средств:
- препараты сульфонилмочевины (гликвидон, глибенкламид, хлорпропамид, карбутамид) – стимулируют выработку инсулина ß-клетками поджелудочной железы и способствуют проникновению глюкозы в ткани. Оптимально подобранная дозировка препаратов данной группы поддерживает уровень глюкозы не > 8 ммоль/л. При передозировке возможно развитие гипогликемии и комы.
- бигуаниды (метформин, буформин и др.) – уменьшают усвоение глюкозы в кишечнике и способствуют насыщению ей периферических тканей. Бигуаниды могут повышать в крови уровень мочевой кислоты и вызывать развитие тяжелого состояния — лактацидоза у пациентов старше 60 лет, а также лиц, страдающих печеночной и почечной недостаточностью, хроническими инфекциями. Бигуаниды чаще назначаются при инсулинонезависимом сахарном диабете у молодых пациентов с ожирением.
- меглитиниды (натеглинид, репаглинид) – вызывают снижение уровня сахара, стимулируя поджелудочную железу к секреции инсулина. Действие этих препаратов зависит от содержания сахара в крови и не вызывает гипогликемии.
- ингибиторы альфа-глюкозидаз (миглитол, акарбоза) — замедляют повышение сахара в крови, блокируя ферменты, участвующие в усвоении крахмала. Побочное действие — метеоризм и диарея.
- тиазолидиндионы — снижают количество сахара, высвобождаемого из печени, повышают восприимчивость жировых клеток к инсулину. Противопоказаны при сердечной недостаточности.
При сахарном диабете важно обучение пациента и членов его семьи навыкам контроля за самочувствием и состоянием больного, мерам первой помощи при развитии прекоматозных и коматозных состояний. Благотворное лечебное воздействие при сахарном диабете оказывает снижение лишнего веса и индивидуальные умеренные физические нагрузки. За счет мышечных усилий происходит усиление окисления глюкозы и уменьшение ее содержания в крови. Однако, физические упражнения нельзя начинать при уровне глюкозы > 15 ммоль/л, сначала необходимо дождаться ее снижения под действием препаратов. При сахарном диабете физическая нагрузка должна равномерно распределяться на все группы мышц.
Пациенты с выявленным сахарным диабетом ставятся на учет врача-эндокринолога. При организации правильного образа жизни, питания, лечения пациент может чувствовать себя удовлетворительно долгие годы. Отягощают прогноз сахарного диабета и сокращают продолжительность жизни пациентов остро и хронически развивающиеся осложнения.
Профилактика сахарного диабета I типа сводится к повышению сопротивляемости организма инфекциям и исключению токсического воздействия различных агентов на поджелудочную железу. Профилактические меры сахарного диабета II типа предусматривают недопущение развития ожирения, коррекцию питания, особенно у лиц с отягощенным наследственным анамнезом. Предупреждение декомпенсации и осложненного течения сахарного диабета состоит в его правильном, планомерном, лечении.

Первым, кто дал название болезни – «диабет» был врач Аретиус, живший в Риме во втором веке н. э. Намного позже уже в 1776 году врач Добсон (англичанин по происхождению), исследуя мочу больных диабетом обнаружил, что у нее сладковатый привкус, который говорил о наличии в ней сахара. Так, диабет стал называться «сахарным».
При любом типе диабета контроль содержания сахара в крови становится одной из первостепенных задач пациента и его лечащего врача. Чем ближе уровень сахара к границам нормы, тем меньше проявляются симптомы диабета, и меньше риск возникновения осложнений
Сахарный диабет – это нарушение обмена веществ, которое происходит из-за недостаточного образования в организме больного собственного инсулина (болезнь 1 типа) или же из-за нарушения воздействия этого инсулина на ткани (2 типа). Вырабатывается инсулин в поджелудочной железе, и потому больные сахарным диабетом часто оказываются среди тех, кто имеет различные нарушения в работе этого органа.
Больные сахарным диабетом 1 типа называются “инсулинозависимыми” – именно они нуждаются в регулярных инъекциях инсулина, и очень часто заболевание у них бывает врожденным. Обычно заболевание 1 типа проявляется уже в детском или юношеском возрасте, и такой тип болезни встречается в 10-15% случаев.
Сахарный диабет 2 типа развивается постепенно и считается “диабетом пожилых”. Такой вид у детей почти не встречается, и обычно характерен для людей старше 40 лет, страдающих от избыточного веса. Встречается этот тип диабета в 80-90% случаев, и наследуется практически в 90-95% случаев.
Что это такое? Сахарный диабет может быть двух типов – инсулинозависимый и инсулиннезависимый.
- Сахарный диабет 1 типа возникает на фоне дефицита инсулина, поэтому он называется инсулинозависимым. При данном типе заболевания поджелудочная железа функционирует неполноценно: она либо совсем не вырабатывает инсулин, либо вырабатывает его в объеме, недостаточном для переработки даже минимального количества поступающей глюкозы. В результате этого возникает повышение уровня глюкозы в крови. Как правило, сахарным диабетом 1 типа заболевают худые люди в возрасте до 30 лет. В таких случаях пациентам вводят дополнительные дозы инсулина для профилактики кетоацидоза и поддержания нормального уровня жизни.
- Сахарным диабетом 2 типа страдают до 85% всех больных сахарным диабетом, преимущественно лица старше 50 лет (особенно женщины). Для больных диабетом этого типа характерна избыточная масса тела: более 70% таких больных страдают ожирением. Он сопровождается выработкой достаточного количества инсулина, к которому ткани постепенно теряют чувствительность.
Причины развития диабета I и II типов принципиально различны. У страдающих диабетом 1 типа вследствие вирусной инфекции или аутоиммунной агрессии распадаются бета-клетки, продуцирующие инсулин, из-за чего развивается его дефицит со всеми драматическими последствиями. У больных диабетом 2 типа бета-клетки вырабатывают достаточное или даже повышенное количество инсулина, но ткани утрачивают свойство воспринимать его специфический сигнал.
Диабет является одним из наиболее распространенных эндокринных расстройств с постоянным увеличением распространенности (особенно в развитых странах). Это результат современного образа жизни и увеличением числа внешних этиологических факторов, среди которых выделяется ожирения.
К главным причинам развития сахарного диабета относятся:
- Переедание (повышенный аппетит), ведущее к ожирению является одним из основных факторов развития диабета 2 типа. Если среди лиц с нормальной массой тела частота возникновения сахарного диабета составляет 7,8%, то при избытке массы тела на 20% частота диабета составляет 25%, а при избытке массы тела на 50% частота равна 60%.
- Аутоиммунные болезни (нападение иммунной системы организма на собственные ткани организма) – гломерулонефрит, аутоиммунный тиреоидит, гепатит, волчанка и пр. также могут осложняться сахарным диабетом.
- Наследственный фактор . Как правило, сахарный диабет в несколько раз чаще встречается у родственников больных сахарным диабетом. Если сахарным диабетом больны оба родителя, риск заболеть диабетом для их детей в течение всей жизни равен 100%, ели болен один из родителей – 50%, в случае диабета у брата или сестры – 25%.
- Вирусные инфекции , которые разрушают клетки поджелудочной железы, вырабатывающие инсулин. Среди вирусных инфекций, которые могут вызвать развитие диабета можно перечислить: краснуху, вирусный паротит (свинка), ветряную оспу, вирусный гепатит и т.п.
Человек, имеющий наследственную предрасположенность к диабету, на протяжении всей жизни может так и не стать диабетиком, если будет контролировать себя, ведя здоровый образ жизни: правильное питание, физическая активность, наблюдение у врача и т.п. Как правило, диабет первого типа проявляется у детей и подростков.
В результате исследований, медики пришли к такому выводу, что причины наследственности сахарного диабета в 5% зависят по линии матери, в 10% по линии отца, а в случае если оба родителя болеют диабетом, то вероятность передачи предрасположенности к диабету возрастает практически до 70%.
Существует ряд признаков сахарного диабета, характерных как для 1, так и для 2 типа заболевания. К ним относятся:
- Чувство неутолимой жажды и учащенные мочеиспускания, которые приводят к обезвоживанию организма;
- Также один из признаков это сухость во рту;
- Повышенная утомляемость;
- Зевота, сонливость;
- Слабость;
- Очень медленно заживают раны и порезы;
- Тошнота, возможно и рвота;
- Дыхание частое (возможно с запахом ацетона);
- Учащенное сердцебиение;
- Зуд половых органов и зуд кожи;
- Потеря массы тела;
- Учащение мочеиспускания;
- Ухудшение зрения.
Если у вас появились вышеперечисленные признаки диабета, то нужно обязательно измерить уровень сахара в крови.

Как правило симптомы диабета 1 типа — острые, болезнь начинается внезапно. При диабете 2 типа состояние здоровья ухудшается постепенно, в начальной стадии симптоматика скудная.
- Чрезмерная жажда и частое мочеиспускание — классические признаки и симптомы сахарного диабета. При заболевании избыток сахара (глюкозы) накапливается в крови. Ваши почки вынуждены интенсивно работать для того, чтобы фильтровать и поглощать избыток сахара. Если ваши почки не справляются, избыток сахара выводится из организма в моче с жидкостью из тканей. Это вызывает более частое мочеиспускание, которое может привести к обезвоживанию. Вам захотеться пить больше жидкости для утолении жажды, что снова приводит к частым мочеиспусканием.
- Усталость может быть вызвана многими факторами. Также она может быть вызвана обезвоживанием, частым мочеиспусканием и неспособностью организма функционировать должным образом, потому что меньше сахара можно использовать для получения энергии.
- Третий симптом сахарного диабета – полифагия. Это тоже жажда, однако, уже не к воде, а к пище. Человек ест и при этом чувствует не сытость, а заполнение желудка пищей, которое затем достаточно быстро превращается в новый голод.
- Интенсивный сброс веса. Данный симптом присущ преимущественно диабету I типа (инсулинозависимому) и нередко ему поначалу радуются девушки. Однако их радость проходит, когда они узнают истинную причину потери веса. Стоит отметить, что похудание проходит на фоне повышенного аппетита и обильного питания, что не может не настораживать. Достаточно часто сброс веса приводит к истощению.
- Симптомы диабета могут иногда включать в себя проблемы со зрением.
- Медленное заживление ран или частые инфекции.
- Покалывание в руках и ногах.
- Красные, опухшие, чувствительные десны.
Если при первых симптомах сахарного диабета не предпринять меры, то со временем появляются осложнения, связанные с нарушением питания тканей, — трофические язвы, заболевания сосудов, изменения чувствительности, снижение зрения. Тяжелым осложнением сахарного диабета является диабетическая кома, возникающая чаще при инсулинзависимом диабете при отсутствии достаточного лечения инсулином.
Очень важной рубрикой в классификации сахарного диабета является его разделение по степеням тяжести.
- Характеризует самое благоприятное течение болезни к которому должно стремиться любое лечение. При такой степени процесса он полностью компенсированный, уровень глюкозы не превышает 6-7 ммоль/л, отсутствует глюкозурия (выделение глюкозы с мочой), показатели гликозилированного гемоглобина и протеинурии не выходят за рамки нормальных величин.
- Данная стадия процесса говорит о частичной его компенсации. Появляются признаки осложнений диабета и поражения типичных органов мишеней: глаз, почек, сердца, сосудов, нервов, нижних конечностей. Уровень глюкозы повышен незначительно и составляет 7-10 ммоль/л.
- Подобное течение процесса говорит о его постоянном прогрессировании и невозможности медикаментозного контроля. При этом уровень глюкозы колеблется в пределах 13-14 ммоль/л, отмечается стойкая глюкозурия (выделение глюкозы с мочой), высокая протеинурия (наличие белка в моче), появляются явные развернутые проявления поражения органов-мишеней при сахарном диабете. Прогрессивно снижается острота зрения, сохраняется тяжелая артериальная гипертензия, снижается чувствительность с появлением сильных болей и онемения нижних конечностей.
- Эта степень характеризует абсолютную декомпенсацию процесса и развитие тяжелейших осложнений. При этом уровень гликемии повышается до критических цифр (15-25 и более ммоль/л), плохо поддается коррекции любыми средствами. Характерно развитие почечной недостаточности, диабетических язв и гангрены конечностей. Еще одним из критериев 4 степени диабета является склонность к развитию частых диабетических ком.
Также выделяют три состояния компенсации нарушений углеводного обмена: компенсированное, субкомпенсированное и декомпенсированное.
При совпадении следующих признаков устанавливается диагноз «диабет»:
- Концентрация глюкозы в крови (натощак) превысила норму 6,1 миллимоль на литр (моль/л). После приема пищи через два часа – выше 11,1 ммоль/л;
- Если диагноз вызывает сомнение, в стандартном повторе проводят глюкозотолерантный тест, и он показывает превышение 11,1 ммоль/л;
- Превышение уровня гликозилированного гемоглобина – более 6,5%;
- Присутствие в моче сахара;
- Присутствие в моче ацетона, хотя ацетонурия не всегда показатель диабета.
Какие же показатели сахара считаются нормой?
- 3.3 — 5.5 ммоль /л это норма сахара в крови независимо от вашего возраста.
- 5.5 — 6 ммоль/л это предиабет, нарушение толерантности в глюкозе.
Если уровень сахара показал отметку 5.5 — 6 ммоль/л – это сигнал вашего организма о том, что началось нарушение углеводного обмена, все это значит, что вы вступили в опасную зону. Первое что нужно делать это снизить уровень сахара в крови, избавляться от лишнего веса (если у вас есть лишний вес). Ограничьте себя до потребления 1800 ккал в сутки, включайте в свой рацион диабетические продукты, откажитесь от сладостей, готовьте на пару.
Острые осложнения представляют собой состояния, которые развиваются в течение дней или даже часов, при наличии сахарного диабета.
- Диабетический кетоацидоз — тяжёлое состояние, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров (кетоновые тела).
- Гипогликемия — снижение уровня глюкозы в крови ниже нормального значения (обычно ниже 3,3 ммоль/л), происходит из-за передозировки сахароснижающих препаратов, сопутствующих заболеваний, непривычной физической нагрузки или недостаточного питания, приёма крепкого алкоголя.
- Гиперосмолярная кома . Встречается, главным образом, у пожилых больных с диабетом 2-го типа в анамнезе или без него и всегда связана с сильным обезвоживанием.
- Лактацидотическая кома у больных сахарным диабетом обусловлена накоплением в крови молочной кислоты и чаще возникает у больных старше 50 лет на фоне сердечно-сосудистой, печеночной и почечной недостаточности, пониженного снабжения тканей кислородом и, как следствие этого, накопления в тканях молочной кислоты.
Поздние последствия представляют собой группу осложнений, на развитие которых требуются месяцы, а в большинстве случаев годы течения заболевания.
- Диабетическая ретинопатия — поражение сетчатки глаза в виде микроаневризм, точечных и пятнистых кровоизлияний, твёрдых экссудатов, отёка, образования новых сосудов. Заканчивается кровоизлияниями на глазном дне, может привести к отслоению сетчатки.
- Диабетическая микро- и макроангиопатия — нарушение проницаемости сосудов, повышение их ломкости, склонность к тромбозам и развитию атеросклероза (возникает рано, поражаются преимущественно мелкие сосуды).
- Диабетическая полинейропатия — чаще всего в виде двусторонней периферической нейропатии по типу «перчаток и чулок», начинающаяся в нижних частях конечностей.
- Диабетическая нефропатия — поражение почек, сначала в виде микроальбуминурии (выделения белка альбумина с мочой), затем протеинурии. Приводит к развитию хронической почечной недостаточности.
- Диабетическая артропатия — боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение её вязкости.
- Диабетическая офтальмопатия , кроме ретинопатии, включает в себя раннее развитие катаракты (помутнения хрусталика).
- Диабетическая энцефалопатия — изменения психики и настроения, эмоциональная лабильность или депрессия.
- Диабетическая стопа — поражение стоп больного сахарным диабетом в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающее на фоне изменения периферических нервов, сосудов, кожи и мягких тканей, костей и суставов. Является основной причиной ампутаций у больных сахарным диабетом.
Также при диабете повышен риск развития психических расстройств — депрессии, тревожных расстройств и расстройств приёма пищи.

Основными задачами врача при лечении сахарного диабета являются:
- Компенсация углеводного обмена.
- Профилактика и лечение осложнений.
- Нормализация массы тела.
- Обучение пациента.
В зависимости от типа сахарного диабета больным назначают введение инсулина или прием внутрь препаратов, обладающих сахаропонижающим действием. Больные должны соблюдать диету, качественный и количественный состав которой также зависит от типа сахарного диабета.
- При сахарном диабете 2-го типа назначают диету и препараты, снижающие уровень глюкозы в крови: глибенкламид, глюренорм, гликлазид, глибутид, метформин. Их принимают внутрь после индивидуального подбора конкретного препарата и его дозировки врачом.
- При сахарном диабете 1-го типа назначают инсулинотерапию и диету. Доза и вид инсулина (короткого, среднего или длительного действия) подбирается индивидуально в стационаре, под контролем содержания сахара в крови и моче.
Сахарный диабет в обязательном порядке нужно лечить, иначе это чревато очень серьёзными последствиями, которые были перечислены выше. Чем раньше диагностируется диабет, тем больше шансов на то, что негативных последствий можно вовсе избежать и жить нормальной и полноценной жизнью.
Диета при сахарном диабете является необходимой составной частью лечения, также как и употребление сахароснижающих препаратов или инсулинов. Без соблюдения диеты невозможна компенсация углеводного обмена. Следует отметить, что в некоторых случаях при диабете 2-го типа для компенсации углеводного обмена достаточно только диеты, особенно на ранних сроках заболевания. При 1-м типе диабета соблюдение диеты жизненно важно для больного, нарушение диеты может привести к гипо- или гипергликемической коме, а в некоторых случаях к смерти больного.
Задачей диетотерапии при сахарном диабете является обеспечение равномерного и адекватного физической нагрузке поступления углеводов в организм больного. Диета должна быть сбалансирована по белкам, жирам и калорийности. Следует полностью исключить легкоусвояемые углеводы из рациона питания, за исключением случаев гипогликемии. При диабете 2-го типа зачастую возникает необходимость в коррекции массы тела.
Основным понятием при диетотерапии сахарного диабета является хлебная единица. Хлебная единица представляет собой условную меру, равную 10—12 г углеводов или 20—25 г хлеба. Существуют таблицы, в которых указано количество хлебных единиц в различных продуктах питания. В течение суток количество хлебных единиц, употребляемых больным, должно оставаться постоянным; в среднем в сутки употребляется 12—25 хлебных единиц, в зависимости от массы тела и физической нагрузки. За один приём пищи не рекомендуется употреблять более 7 хлебных единиц, желательно организовать приём пищи так, чтобы количество хлебных единиц в различных приёмах пищи было примерно одинаковым. Следует также отметить, что употребление алкоголя может привести к отдалённой гипогликемии, в том числе и гипогликемической коме.
Важным условием успешности диетотерапии является ведение больным дневника питания, в него вносится вся пища, съеденная в течение дня, и рассчитывается количество хлебных единиц, употреблённых в каждый приём пищи и в целом за сутки. Ведение такого пищевого дневника позволяет в большинстве случаев выявить причину эпизодов гипо- и гипергликемии, способствует обучению пациента, помогает врачу подобрать адекватную дозу сахароснижающих препаратов или инсулинов.
Самоконтроль уровня гликемии является одним из основных мероприятий, позволяющих добиться эффективной длительной компенсации углеводного обмена. В связи с тем, что невозможно на нынешнем технологическом уровне полностью имитировать секреторную активность поджелудочной железы, в течение суток происходят колебания уровня глюкозы крови. На это влияет множество факторов, к основным относятся физическая и эмоциональная нагрузка, уровень потреблённых углеводов, сопутствующие заболевания и состояния.
Так как невозможно всё время содержать больного в стационаре, то мониторинг состояния и незначительная коррекция доз инсулинов короткого действия возлагается на больного. Самоконтроль гликемии может проводиться двумя способами. Первый — приблизительный с помощью тест-полосок, которые определяют с помощью качественной реакции уровень глюкозы в моче, при наличии глюкозы в моче следует проверить мочу на содержание ацетона. Ацетонурия — показание для госпитализации в стационар и свидетельство кетоацидоза. Данный способ оценки гликемии достаточно приблизителен и не позволяет полноценно отслеживать состояние углеводного обмена.
Более современным и адекватным методом оценки состояния является использование глюкометров. Глюкометр представляет собой прибор для измерения уровня глюкозы в органических жидкостях (кровь, ликвор и т. п.). Существует несколько методик измерения. В последнее время широко распространились портативные глюкометры для измерений в домашних условиях. Достаточно поместить капельку крови на присоединённую к аппарату глюкозоксидазного биосенсора одноразовую индикаторную пластину, и через несколько секунд известен уровень глюкозы в крови (гликемия).
Следует отметить, что показания двух глюкометров разных фирм могут отличаться, и уровень гликемии, показываемой глюкометром, как правило, на 1—2 единицы выше реально существующего. Поэтому желательно сравнивать показания глюкометра с данными, полученными при обследовании в поликлинике или стационаре.
Лечение инсулином преследует задачу максимально возможной компенсации углеводного обмена, предотвращения гипо- и гипергликемии и профилактики таким образом осложнений сахарного диабета. Лечение инсулином является жизненно необходимым лицам с диабетом 1-го типа и может применяться в ряде ситуаций для лиц с диабетом 2-го типа.
Показания для назначения инсулинотерапии:
- Сахарный диабет 1-го типа
- Кетоацидоз, диабетическая гиперосмолярная, гиперлакцидемическая комы.
- Беременность и роды при сахарном диабете.
- Значительная декомпенсация сахарного диабета 2-го типа.
- Отсутствие эффекта от лечения другими способами сахарного диабета 2-го типа.
- Значительное снижение массы тела при сахарном диабете.
- Диабетическая нефропатия.
В настоящее время существует большое количество препаратов инсулина, различающиеся по продолжительности действия (ультракороткие, короткие, средние, продлённые), по степени очистки (монопиковые, монокомпонентные), видовой специфичности (человеческие, свиные, бычьи, генноинженерные и пр.)
При отсутствии ожирения и сильных эмоциональных нагрузок инсулин назначается в дозе 0,5—1 единица на 1 килограмм массы тела в сутки. Введение инсулина призвано имитировать физиологическую секрецию в связи с этим выдвигаются следующие требования:
- Доза инсулина должна быть достаточна для утилизации поступающей в организм глюкозы.
- Введённые инсулины должны имитировать базальную секрецию поджелудочной железы.
- Введённые инсулины должны имитировать постпрандиальные пики секреции инсулина.
В связи с этим существует так называемая интенсифицированная инсулинотерапия. Суточная доза инсулина делится между инсулинами продлённого и короткого действия. Продлённые инсулины вводятся, как правило, утром и вечером и имитируют базальную секрецию поджелудочной железы. Инсулины короткого действия вводятся после каждого приёма пищи, содержащей углеводы, доза может меняться в зависимости от хлебных единиц, съеденных в данный приём пищи.
Инсулин вводится подкожно, с помощью инсулинового шприца, шприц-ручки или специальной помпы-дозатора. В настоящее время в России наиболее распространён способ введения инсулина с помощью шприц-ручек. Это связано с бо́льшим удобством, менее выраженным дискомфортом и простотой введения по сравнению с обычными инсулиновыми шприцами. Шприц-ручка позволяет быстро и практически безболезненно ввести необходимую дозу инсулина.
Сахаропонижающие таблетированные препараты назначаются при инсулинонезависимом сахарном диабете в дополнение к диете. По механизму снижения сахара в крови выделяют следующие группы сахароснижающих средств:
- Бигуаниды (метформин, буформин и др.) – уменьшают усвоение глюкозы в кишечнике и способствуют насыщению ей периферических тканей. Бигуаниды могут повышать в крови уровень мочевой кислоты и вызывать развитие тяжелого состояния – лактацидоза у пациентов старше 60 лет, а также лиц, страдающих печеночной и почечной недостаточностью, хроническими инфекциями. Бигуаниды чаще назначаются при инсулинонезависимом сахарном диабете у молодых пациентов с ожирением.
- Препараты сульфонилмочевины (гликвидон, глибенкламид, хлорпропамид, карбутамид) – стимулируют выработку инсулина ß-клетками поджелудочной железы и способствуют проникновению глюкозы в ткани. Оптимально подобранная дозировка препаратов данной группы поддерживает уровень глюкозы не > 8 ммоль/л. При передозировке возможно развитие гипогликемии и комы.
- Ингибиторы альфа-глюкозидаз (миглитол, акарбоза) – замедляют повышение сахара в крови, блокируя ферменты, участвующие в усвоении крахмала. Побочное действие – метеоризм и диарея.
- Меглитиниды (натеглинид, репаглинид) – вызывают снижение уровня сахара, стимулируя поджелудочную железу к секреции инсулина. Действие этих препаратов зависит от содержания сахара в крови и не вызывает гипогликемии.
- Тиазолидиндионы – снижают количество сахара, высвобождаемого из печени, повышают восприимчивость жировых клеток к инсулину. Противопоказаны при сердечной недостаточности.
Также благотворное лечебное воздействие при диабете оказывает снижение лишнего веса и индивидуальные умеренные физические нагрузки. За счет мышечных усилий происходит усиление окисления глюкозы и уменьшение ее содержания в крови.
В настоящее время прогноз при всех типах сахарного диабета условно благоприятный, при адекватно проводимом лечении и соблюдении режима питания сохраняется трудоспособность. Прогрессирование осложнений значительно замедляется или полностью прекращается. Однако следует отметить, что в большинстве случаев в результате лечения причина заболевания не устраняется, и терапия носит лишь симптоматический характер.












