Сахарный диабет (СД) — это хроническое, эндокринно-обменное заболевание, характеризующееся высоким уровнем глюкозы в крови (гипергликемия) и нарушением обмена веществ. Сахарный диабет 1 типа связан с абсолютным недостатком инсулина, сахарный диабет II типа — с относительным. СД сопровождается характерными симптомами: слабость, жажда, выделение большого количества мочи за сутки (полиурия) и т д. СД вовлекает в патологический процесс практически все органы и ткани, провоцируя развитие тяжелых осложнений.
Сахарный диабет по медико-социальной значимости стоит на третьем месте, после сердечных и онкологических заболеваний.
Программа «Сахарный Диабет — скрининг» составлена с учетом современных подходов к лечению этого заболевания, при этом является оптимальной как для пациентов с впервые выявленным сахарным диабетом, так и для пациентов с большим стажем заболевания, имеющих поздние осложнения.
Программа «Сахарный Диабет — полное обследование» предназначена для комплексной диагностики сахарного диабета, выявления сопутствующих заболеваний, назначения сопряженного им лечения, а так же для динамического наблюдения пациентов с сахарным диабетом и коррекции терапии.
Пройти обследование по программе «Сахарный Диабет — скрининг» рекомендуется пациентам с высоким уровнем риска, а именно: имеющим генетическую предрасположенность к сахарному диабету у родственников, испытывающим различные формы стресса, перенесшим вирусные инфекции и воздействия токсических веществ (в том числе алкоголь), имеющим повышенную массу тела. Важно не упустить момент, когда развитие сахарного диабета можно предотвратить, поскольку несмотря на острое начало, он имеет длительный скрытый (латентный) период.
Программа «Сахарный Диабет — полное обследование» предназначена для пациентов у которых была выявлена высокая гликемия натощак (концентрация глюкозы в сыворотке крови выше 7.0 ммоль/л, концентрация глюкозы в капиллярной крови выше 6,1 ммоль/л) или 11,1 ммоль/л в любое время суток.
Цель программы «Сахарный Диабет — скрининг» — выявление сахарного диабета
Цель программы «Сахарный Диабет — полное обследование» — назначение системного лечения выявленного сахарного диабета и сопутствующих ему заболеваний.
Диабетическая ангиопатия — это дегенеративные изменения в сосудах, приводящие к диабетической ретинопатии, а в последствие к прогрессирующему ухудшению зрения . Диабетическая ангиопатия — дегенеративные изменения в сосудах, приводящие к простой диабетической ретинопатии, а затем к пролиферирующей ретинопатией, которые приводят к резкому, прогрессирующему ухудшению зрения с исходом в слепоту.
Диабетический интеркапилярный гломерулосклероз — тяжелое поражение почек, являющееся наиболее частой причиной смерти больных молодого возраста. При присоединении к гломерулосклерозу инфекций мочевыводящих путей, очень скоро развивается почечная недостаточность, часто приобретающая хроническую форму.
Гангрена нижних конечностей — при СД является результатом многих патологических процессов: атеросклероза, микроангиопатии, нейропатии. Развитие диабетической гангрены неизбежно заканчивается ампутацией конечности.
Диабетическая стопа — поражение одного или нескольких суставов стопы, характеризующееся разрушением костной и мягких тканей, образованием трофических язв стопы.
Патологические изменения в центральной нервной системе — энцефалопатия, ухудшение памяти, депрессия, нарушение сна.
Патологические изменения в перефирической нервной системе — дистальнаяполинейропатия, проявляется — болями, потерей тактильной чувствительности, прогрессирующему снижению выраженности болевого синдрома, судорогами, чувством слабости, атрофией мышц. Вегетативная нейропатия приводит к дизурическим расстройствам, энтеропатии, гипергидрозу, импотенции.
Сахарный диабет относится к одному из распространенных заболеваний обменного характера. При его возникновении повышается уровень глюкозы в крови из-за развития недостаточной выработки инсулина при диабете 1 типа и неспособностью реагировать на инсулин при диабете 2 типа.
Примерно четверть из болеющих сахарным диабетом не подозревает о своей болезни, потому что симптомы на ранней стадии не всегда ярко выражены.
Чтобы как можно раньше обнаружить диабет и подобрать необходимое лечение, нужно пройти обследование. Для этого проводят анализы крови и мочи.

Сахарный диабет первого типа обычно поражает людей в молодом возрасте и детей.
При возникновении таких симптомов необходима срочная консультация врача:
- Начинает мучать сильная жажда.
- Частое и обильное мочеиспускание.
- Слабость.
- Головокружение.
- Потеря веса.
В группу риска развития сахарного диабета входят дети родителей, которые болеют диабетом, переболевшие вирусными инфекциями, если при рождении был вес больше 4,5 кг, с любыми другими болезнями обмена веществ, пониженном иммунитете.
Для таких детей проявление симптомов жажды и потери веса свидетельствует о диабете и тяжелом поражении поджелудочной железы, поэтому есть более ранние симптомы, с которыми нужно обратиться в клинику:
- Повышенное желание есть сладости
- Трудно переносить перерыв в приеме пищи – возникает голод и головная боль
- Через час или два после еды появляется слабость.
- Кожные болезни – нейродермит, угревая сыпь, сухость кожи.
- Снижение зрения.
При диабете второго типа явные признаки появляются через длительный период после повышения уровня глюкозы в крови, им страдают преимущественно женщины в возрасте после 45 лет, особенно при малоподвижном образе жизни, избыточном весе. Поэтому рекомендуется в этом возрасте всем независимо от наличия симптомов, раз в год проверять уровень глюкозы в крови.
При появлении следующих симптомов, это нужно сделать срочно:
- Жажда, сухость во рту.
- Высыпания на коже.
- Сухость и зуд кожи (зуд ладоней и стоп).
- Покалывания или онемение в кончиках пальцев.
- Зуд в промежности.
- Потеря четкости зрения.
- Частые инфекционные болезни.
- Утомляемость, резкая слабость.
- Сильный голод.
- Частое мочеиспускание, особенно ночью.
- Плохо заживают порезы, ранки, образуются язвы.
- Прибавка веса, не связанная с нарушениями диеты.
- При окружности в талии для мужчин свыше 102 см, женщин – 88 см.
Эти симптомы могут появиться после сильной стрессовой ситуации, перенесенного панкреатита, вирусных инфекций.
Все это должно быть поводом для визита к врачу чтобы определить, какие анализы нужно сдать для подтверждения или исключения диагноза сахарного диабета.
Самыми информативными анализами для определения сахарного диабета являются:
- Анализ крови на уровень глюкозы.
- Глюкозо –толерантный тест.
- Уровень гликилированного гемоглобина.
- Определение С-реактивного протеина.
- Анализ крови на глюкозу проводится как первый тест на сахарный диабет и показан при подозрении на нарушение углеводного обмена, при болезнях печени, при беременности, повышенном весе и болезнях щитовидной железы.
В зависимости от методики обследования, результаты могут быть в цифровом выражении разными. В среднем показатель нормы находится в границах от 4,1 до 5,9 ммоль/л.
При нормальных показателях глюкозы в крови, но для исследования способности поджелудочной железы реагировать на повышение глюкозы проводится глюкозо-толерантный тест (ГТТ). Он показывает скрытые нарушения обмена углеводов. Показания к ГТТ:
- Избыточный вес.
- Артериальная гипертензия.
- Повышение сахара при беременности.
- Поликистоз яичников.
- Болезни печени.
- Длительный прием гормонов.
- Фурункулез и парадонтоз.
Подготовка к тесту: за три дня до теста не вносить изменения в привычную диету, пить воду в обычном объеме, избегать факторов чрезмерного потоотделения, за сутки необходимо отказаться от алкоголя, в день теста нельзя курить и пить кофе.
Проведение теста: утром натощак, после 10 -14 часов голода, измеряют уровень глюкозы, затем пациент должен принять 75 г глюкозы, растворенной в воде. После этого проводят замер уровня глюкозы через час и через два часа.
Результаты теста: до 7,8 ммоль/л – это норма, от 7,8 до 11,1 ммоль/л – нарушение обмена (преддиабет), все, что выше 11,1 – сахарный диабет.
Гликилированный гемоглобин отражает средний уровень концентрации глюкозы в крови за предыдущие три месяца. Он должен сдаваться каждые три месяца как для выявления ранних стадий диабета, так и в качестве оценки эффекта назначенного лечения.
Подготовка к анализу: проводят утром натощак. Не должно быть в течении последних 2 -3 дней внутривенных инфузий и обильного кровотечения.
Измеряется в процентном соотношении к общему показателю гемоглобина. В норме 4,5 – 6,5 %, стадия преддиабета 6-6,5 %, выше 6,5 % -диабет.
Определение С-реактивного протеина показывает степень поражения поджелудочной железы. Он показан для исследования при:
- Обнаружении сахара в моче.
- При клинических проявлениях диабета, но нормальных показателях глюкозы.
- При наследственной расположенности к диабету.
- Выявлении признаков диабета во время беременности.
Перед тестом нельзя употреблять аспирин, витамин С, контрацептивы, гормоны. Проводится натощак, после 10 часов голода, в день теста можно пить только воду, нельзя курить, принимать пищу. Берут кровь из вены.
Норма для С-пептида от 298 до 1324 пмоль/л. При диабете 2 типа он выше, падение уровня может быть при 1 типе и инсулинотерапии.

Утренняя порция сдается в контейнере не позже чем, через шесть часов после сбора. Остальные порции собираются в чистый контейнер.
За сутки нельзя есть помидоры, свеклу, цитрусовые, морковь, тыкву, гречку.
При обнаружении сахара в моче и исключении патологии, которая может вызвать его повышение – панкреатит в стадии обострения, ожоги, прием гормональных препаратов, ставится диагноз сахарного диабета.
Для углубленного исследования и в случае сомнений в постановке диагноза могут быть проведены такие тесты:
- Определение уровня инсулина: норма от 15 до 180 ммоль/л, если ниже, то это инсулинзависимый сахарный диабет 1 типа, если инсулин выше нормы или в пределах нормы, это свидетельствует о втором типе.
- Антитела к бета-клеткам поджелудочной железы определяют для ранней диагностики или определения предрасположенности к диабету 1 типа.
- Антитела к инсулину находят у больных диабетом 1 типа и при преддиабете.
- Определение маркера диабета — антител к GAD. Это специфический белок, антитела к нему могут быть за пять лет до развития болезни.
При подозрении на сахарный диабет очень важно, как можно раньше провести обследование, чтобы не допустить развитие осложнений, угрожающих жизни. Очень важно знать, как выявить сахарный диабет. Видео в этой статье покажет, что нужно сдавать из анализов при диабете.
Анализ на сахарный диабет необходим при появлении типичных признаков заболевания.
Четвертая часть больных данным недугом даже не подозревает о своем диагнозе, поэтому Всемирная организация здоровья рекомендует сдавать анализы на сахарный диабет не менее двух раз в году.
Концентрация глюкозы в норме у здорового человека должна колебаться в диапазоне 3,3-5,5 ммоль/л. Сахарный диабет, будучи аутоиммунной патологией, приводит к поражению бета-клеток островков Лангерганса, главной функцией которых является производство инсулина. Этот гормон отвечает за транспортировку глюкозы из крови в клетки, нуждающиеся в источнике энергии.
В отличие от инсулина, снижающего концентрацию сахара в крови, существует много гормонов, которые противодействуют ему. К примеру, глюкокортикоиды, норадреналин, адреналин, глюкагон и прочие.
Выработка сахаропонижающего гормона при сахарном диабете 1 типа полностью прекращается. Возникает заболевание данного типа преимущественно в подростковом и детском возрасте. Поскольку организм не в состоянии продуцировать гормон, пациенту жизненно важно регулярно вводить инъекции инсулина.
При сахарном диабете 2 типа производство гормона не прекращается. Однако функция инсулина (транспортировка глюкозы) нарушается из-за неправильной реакции мишеней-клеток. Этот патогенный процесс называется инсулинорезистентностью. Инсулиннезависимый диабет развивается у людей с избыточной массой тела или наследственностью, начиная от 40 лет. Своевременная диагностика сахарного диабета инсулиннезависимого типа позволяет избежать медикаментозной терапии. Для поддержания нормальных значений глюкозы необходимо правильно питаться и заниматься спортом.
Какие изменения в организме человека могут говорить о «сладкой болезни»? Повышенное содержание сахара в крови при диабете вызывает постоянное чувство жажды. Прием жидкости в больших количествах влечет за собой частое посещение уборной. Таким образом, жажда и полиурия – два основных признака заболевания. Однако симптомами диабета могут также быть:
- постоянная слабость и головокружения;
- плохой сон и частые головные боли;
- высыпания на коже и зуд;
- ухудшение резкости зрения;
- необоснованный голод;
- долгое заживление порезов и ран;
- частая заболеваемость инфекциями;
- онемение или покалывание конечностей;
- нестабильное артериальное давление.
Перечисленные признаки должны стать поводом для посещения кабинета эндокринолога, который проведет осмотр больного и направит его при необходимости пройти анализ крови на сахарный диабет. Какие анализы нужно сдать, рассмотрим далее.
Для установления точного диагноза следует проконсультироваться с эндокринологом.
Врач назначает для уточнения диагноза проведение нескольких специфических анализов.
Для определения уровня глюкозы наиболее информативными исследованиями являются:
- Общий анализ крови.
- Тест на гликированный гемоглобин.
- Глюкозо-толерантный тест.
- Иследование на С-пептиды.
Общий анализ крови при сахарном диабете. Проводится он натощак в утреннее время, поскольку перед взятием биологического материала нельзя употреблять пищу как минимум 8 часов. За 24 часа до исследования нежелательно употреблять много сладостей и пить алкогольные напитки, ведь это может исказить конечные результаты. Также на итоги обследования влияют такие факторы, как беременность, сильная усталость, стрессы, депрессивные состояния, инфекционные и другие заболевания. Норма сахара должна быть в пределах от 3,3 до 5,5 ммоль/л.
Тест на гликированный гемоглобин показывает среднее значение концентрации глюкозы в крови. Такое обследование при сахарном диабете проводится на протяжении длительного отрезка времени – от двух до трех месяцев. Результаты анализа помогают оценить стадию заболевания, а также эффективность самого лечения.
Глюкозо-толерантный тест. Его проводят с целью обнаружения нарушений в обмене углеводов. Такое исследование показано при избыточной массе тела, дисфункции печени, пародонтозе, поликистозе яичников, фурункулезе, артериальной гипертензии и повышенном сахаре у женщин в период беременности. Вначале надо сдать кровь на голодный желудок, а затем потребить 75 грамм сахара, растворенного в 300 мл воды. Затем схема исследования при сахарном диабете следующая: каждые полчаса проводится замер содержания глюкозы на протяжении двух часов. Получая результат до 7,8 ммоль/л, можно не переживать, ведь это нормальный показатель, свидетельствующий об отсутствии заболевания. Однако значения в диапазоне 7,8-11,1 ммоль/л говорят о предиабете, а показатели свыше 11,1 ммоль/л – о сахарном диабете.
Исследование на С-пептиды. Это довольно точный анализ, позволяющий выяснить, насколько поражена поджелудочная железа. Его придется сдавать для выявления признаков сахарного диабета у беременных, при генетической предрасположенности и клинических проявлениях гипергликемии. Прежде, чем сдать анализы на диабет, нельзя принимать такие препараты, как аспирин, гормоны, аскорбиновую кислоту, противозачаточные средства. Определение С-пептидов проводится с помощью забора крови из вены.
Нормальными значениями считается диапазон от 298 до 1324 пмоль/л.
Наиболее результативными считаются исследования утренней урины и суточный анализ. Сначала проводится анализ утренней мочи на сахар. Если его обнаружили, для подтверждения диагноза нужно сдать суточный анализ. Он определяет суточные выделения глюкозы с уриной человека. Пациенту необходимо собирать биологический материал на протяжении дня помимо утренней урины. Для исследования будет достаточно 200 мл мочи, которые набираются, как правило, к вечеру.
Выявление сахара в моче связано с повышенной нагрузкой на почки для диагностики сахарного диабета. Данный орган выводит из организма все токсические вещества, в том числе избыток глюкозы в крови. Поскольку для работы почек необходим большой объем жидкости, они начинают брать недостающее количество воды из мышечной ткани. Как результат, человеку хочется постоянно пить и ходить в туалет «по-маленькому». При нормальных показателях сахара, вся глюкоза направляется в качестве «энергетического материала» для клеток, поэтому она не обнаруживается в урине.

Казалось бы, выше был представлен исчерпывающий список всевозможных исследований, но их гораздо больше.
Когда врач сомневается, ставить диагноз или нет, или хочет детальнее изучить заболевание, он назначает проведение специфических анализов.
Такими анализами являются:
- Анализ на наличие антител к бета-клеткам. Данное исследование проводится на начальных стадиях болезни и определяет, есть ли у пациента предрасположенность на диабет 1 типа.
- Анализ на концентрацию инсулина. Результаты исследования у здорового человека должны составлять от 15 до 180 миллимоль на литр. Когда содержание инсулина меньше указанной нормы – это диабет 1 типа, когда выше – диабет 2 типа.
- Исследование на антитела к инсулину. Такой тест нужен для диагностики предиабета и сахарного диабета первого типа.
- Определение антител к GAD. Даже за 5 лет до развития диабета могут существовать антитела к специфическому белку GAD.
Чтобы вовремя распознать сахарный диабет, анализ помогает выявить отклонения в организме человека.
Чем раньше будет проведено обследование, тем эффективнее будет лечение.
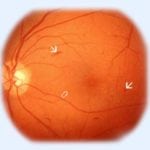
Как правило, происходит поражение нервных окончаний и сосудов.
Помимо этого наблюдаются нарушения в работе большинства органов.
Наиболее распространенными последствиями «сладкого недуга» являются такие заболевания:
- диабетическая ретинопатия – поражение сосудистой сетки зрительного аппарата;
- диабетическая нефропатия – заболевание почек, при котором постепенно теряется функция артерий, артериол, клубочков и канальцев почек;
- диабетическая стопа – синдром, объединяющий поражение сосудов и нервных волокон нижних конечностей;
- полинейропатия – патология, связанная с нервной системой, при которой больной утрачивает чувствительность к теплу и боли, как в верхних, так и нижних конечностях;
- кетоацидоз – опасное состояние, являющееся результатом накопления кетонов — продуктов распада жиров.
Ниже представлен список, какие анализы при сахарном диабете нужно сдавать для проверки наличия или отсутствия осложнений:
- Биохимический анализ крови помогает выявить различные заболевания на начальных стадиях развития. Врачи рекомендуют сдавать такие анализы при диабете как минимум два раза в год. Результаты исследования показывают значения холестерина, белка, мочевины, креатинина, белковой фракции и липидов. Биохимия крови проводится путем забора из вены на голодный желудок желательно с утра.
- Исследование глазного дна необходимо при диабете 2 типа и при жалобах больного на ухудшение зрения. Известен факт, что у диабетиков инсулиннезависимого типа вероятность поражения сетчатки глаз увеличивается в 25 раз, чем у остальных людей. Поэтому на прием к офтальмологу нужно приходить не менее 1 раза в полгода.
- Микроальбинум в урине – нахождение специфического белка. Положительный результат говорит о развитии диабетической нефропатии. Чтобы исключить предположение заболевания нефропатией, сдайте дневной анализ мочи раз в полгода и живите спокойно.
- УЗИ почек назначают пациентам, у которых есть положительный результат на микроальбинум в урине.
- Электрокардиограмма помогает определить проблемы, возникающие с сердечно-сосудистой системой.
- Анализ на фруктозамин – исследование, помогающее определить среднее значение глюкозы за последние 2 недели. Норма колеблется от 2,0 до 2,8 миллимоль на литр.
Помимо этого проводится УЗИ артерий и вен, которое необходимо для оперативного выявления тромбоза вен. Специалист должен отслеживать проходимость и скорость кровотока.
Чтобы выявить диабет 1 типа, зачастую проходят тест на гликогемоглобин, случайное содержание глюкозы в плазме, анализы крови и генетическое исследование.
Для определения 2 типа диабета сдадите анализы на уровень сахара, на случайную концентрацию сахара в крови из вены, анализ на гликированный гемоглобин, а также глюкозотолерантный тест.
Выше перечисленные обследования подходят для взрослых людей. Однако диагностика сахарного диабета у детей и беременных женщин немного отличается. Так, для деток наиболее подходящим исследованием является анализ на концентрацию сахара натощак. Показаниями к такому тесту могут быть:
- достижение ребенком 10-летнего возраста;
- наличие избыточного веса у ребенка;
- наличие признаков «сладкого недуга».
Как известно, во время беременности может развиться гестационный диабет – заболевание, возникающее вследствии гормонального дисбаланса. При правильном лечении патология проходит сразу же после рождения ребенка. Поэтому в период ІІІ триместра и через 1,5 месяца после родов женщинам нужно проходить глюкозотолерантный тест. Такие меры смогут предупредить развитие преддиабета и диабета второго типа.
Важно также придерживаться здорового образа жизни, чтобы избежать развития «сладкой болезни». Поэтому существуют определенные правила, соблюдение которых предотвращает гипергликемию:
- Правильное питание, исключающее жирную пищу, легкоусвояемые продукты.
- Активный образ жизни, включающий любые виды спорта и пешие прогулки.
- Регулярная проверка концентрации сахара и соблюдение взятия всех материалов для исследований на диабет.
Какой анализ стоит выбрать? Тут лучше останавливаться на наиболее быстрых обследованиях, которые предоставляют точные результаты. Врач назначает определенный анализ, учитывая состояние здоровья пациента, чтобы убедиться в диагнозе. Обязательной мерой предупреждения диабета является регулярное исследование на содержание сахара и осложнения патологии. Диабет можно взять под контроль, зная, когда и как сдавать анализы крови и урины.
Какие анализы нужно сдавать диабетику расскажет эксперт в видео в этой статье.
ПЕРИОДИЧНОСТЬ ОБСЛЕДОВАНИЙ ПРИ САХАРНОМ ДИАБЕТЕ
Больные сахарным диабетом должны постоянно контролировать свое состояние не только субъективно и домашними средствами, но и с помощью лабораторных исследований.
Основная цель периодических обследований состоит в том, чтобы:
• выявить сопутствующие заболевания;
• сохранить трудоспособность больного;
• улучшить качество и увеличить продолжительность жизни больного сахарным диабетом.
Кому особо стоит обратить внимание на регулярные медицинские обследования, не уповая только на методы самоконтроля? Прежде всего тем больным, у кого нарушена толерантность к глюкозе, то есть у которых сахарный диабет в любую минуту может перейти в лабильную (неуправляемую с помощью инсулина) форму.[2]
Кроме лабораторных исследований (табл. 7), больные сахарным диабетом должны проходить другие виды обследований с помощью приборной диагностики (табл. 8).
Регулярные исследования помогут выявить осложнение на самой ранней стадии, когда можно повернуть болезнь вспять. Но одних только этих обследований недостаточно для того, чтобы быть полностью уверенным в том, что серьезных изменений со здоровьем не происходит. Помимо этого больным нужно регулярно посещать врачей-специалистов в различных областях, которые проведут осмотр кожи, слизистых оболочек, ротовой полости, зубов, послушают сердце, сделают электрокардиограмму, измерят рост и вес, словом, проведут более полное клиническое обследование и выяснят общее объективное состояние пациента.
Так, при легкой степени сахарного диабета полное клиническое обследование проводится 1 раз в полгода, при среднем течении болезни – 1 раз в три месяца, при тяжелом сахарном диабете врачи должны комплексно обследовать больного каждый месяц. Людям, страдающим сахарным диабетом, необходимо регулярно обследоваться у следующих специалистов: эндокринолога, окулиста, невролога, хирурга, гинеколога, кардиолога.
Учитывая то обстоятельство, что сахарный диабет может развиться у лиц, особенно предрасположенным к нему, и протекать на начальных стадиях бессимптомно, следует проходить медицинский контроль и этим людям.
Если у человека имеется не один, а несколько факторов риска заболеть сахарным диабетом, то он должен посещать эндокринолога не реже одного раза в год, а лучше – 2 раза в год. Кроме того, в первое свое посещение поликлиники обязательно нужно пройти обследование у невропатолога и окулиста. Дальнейшее посещение этих специалистов происходит по мере необходимости. Стоматолога нужно посещать ежегодно. При этом нужно проверять уровень сахара в крови, суточную потерю сахара с мочой и делать пробу на толерантность к глюкозе – тоже не реже 1 раза в год.
Таблица регулярных лабораторных исследований для всех больных сахарным диабетом
Таблица регулярных диагностических обследований больных сахарным диабетом
При нарушении толерантности к глюкозе эндокринолога необходимо посещать 2–3 раза в год, а невропатолога, окулиста и стоматолога – 1–2 раза в год. Гораздо чаще таким пациентам следует проводить лабораторные исследования на содержание сахара в крови и в моче (за сутки) – 4 раза в год, пробу на толерантность к глюкозе – 1 раз в год, общий анализ крови и общий анализ мочи – тоже 1 раз в год, определение липидов в крови – 1 раз в год, делать электрокардиограмму – 1 раз в год.
Сахарный диабет — хроническое пожизненное заболевание. Чтобы сохранить трудоспособность и предотвратить развитие инвалидизирующих осложнений, эти больные нуждаются в активной и систематической диспансеризации. Следует стремиться как к максимальному увеличению продолжительности жизни каждого больного сахарным диабетом (СД), так и к обеспечению хронически больного человека возможностью активно жить и трудиться.
Диспансеризации подлежат больные СД всех степеней тяжести, и лица с факторами риска. Это может предотвратить хотя бы в части случаев развитие манифестных форм заболевания или переход к более тяжелым его формам.
Работу эндокринологического кабинета городских и районных поликлиник обеспечивают врач-эндокринолог и медицинская сестра; во многих районных центрах и городских районах специально выделены и подготовлены к решению этих задач врачи-терапевты. В функции врача эндокринологического кабинета входит: прием первичных и диспансерных больных, проведение всех мероприятий по диспансеризации больных; осуществление госпитализации их при наличии экстренных показаний и в плановом порядке.
С целью выявления и лечения осложнений сахарного диабета, возможных сопутствующих заболеваний врач эндокринологического кабинета работает в тесном содружестве со специалистами смежных профессий (окулистом, невропатологом, гинекологом, стоматологом, хирургом), работающими в том же или в других учреждениях (специализированные диспансеры и больницы).
На больного с впервые выявленным сахарным диабетом оформляют амбулаторную карту (форма №30), которую хранят в кабинете.
Основные задачи диспансеризации больных сахарным диабетом:
1. Помощь при создании больному режима дня, включающего все лечебные мероприятия и максимально соответствующего привычному укладу жизни семьи.
2. Помощь в профессиональной ориентации, рекомендации по трудоустройству пациентов и, по показаниям, — проведение трудовой экспертизы, то есть оформление необходимой документации и направление больного на МСЭК.
3. Предупреждение острых неотложных состояний.
4. Профилактика и лечение сосудистых осложнений сахарного диабета -позднего диабетического синдрома.
Решение этих задач во многом определяет:
1) систематическое обеспечение в поликлинике больных сахарным диабетом всеми необходимыми терапевтическими средствами (таблетированные сахарснижающие средства, достаточный набор различных видов инсулина);
2) адекватный контроль за течением болезни (контроль за состоянием компенсации обменных процессов) и своевременное выявление возможных осложнений сахарного диабета (специальные методы обследования и консультации специалистов);
3) разработка индивидуальных рекомендаций по выполнению больными дозированной физической нагрузки;
4) своевременное стационарное лечение при неотложных ситуациях, при декомпенсации болезни, выявлении осложнений сахарного диабета;
5) обучение больных методам контроля за течением болезни и самостоятельной коррекции лечения.
Частота амбулаторного обследования больных зависит от типа сахарного диабета, степени тяжести и особенностей течения заболевания.
Периодичность плановой госпитализации больных также обусловлена этими параметрами.
Основные показания для экстренной госпитализации больных сахарным диабетом (нередко это касается больных с впервые выявленным сахарным диабетом):
1. Диабетическая кома, прекоматозное состояние (отделение интенсивной терапии и реанимации, при отсутствии последнего — эндокринологический или терапевтический стационар многопрофильной больницы с обеспечением круглосуточного лабораторного контроля за основными биохимическими показателями).
2. Выраженная декомпенсация сахарного диабета с явлениями кетоза или кетоацидоза или без них (эндокринологический стационар).
3. Декомпенсация сахарного диабета, необходимость назначения и/или коррекции инсулинотерапии (эндокринологический стационар).
4. Сахарный диабет в любом состоянии компенсации при явлениях аллергии к различным сахарснижающим средствам, наличие поливалентной лекарственной аллергии в анамнезе (эндокринологический стационар).
5. Различная степень декомпенсации сахарного диабета при наличии другого заболевания (острая пневмония, обострение хронического холецистита, панкреатита и т.д.), возможно, спровоцировавшего манифестацию сахарного диабета, когда клиника его превалирует, и это заболевание становится основным (терапевтический или другой по профилю стационар).
6. Различная степень декомпенсации сахарного диабета при наличии выраженных проявлений ангиопатий: кровоизлияние в сетчатку или стекловидное тело, трофическая язва или гангрена стопы, другие проявления (госпитализация в соответствующий стационар).
Госпитализация больных с впервые выявленным сахарным диабетом, преимущественно 2-го типа, необязательна при удовлетворительном общем состоянии пациента, отсутствии явлений кетоза, относительно невысоких уровнях гликемии (11-12 ммоль/л натощак и в течение дня) и глюкозурии, отсутствии выраженных сопутствующих заболеваний и проявлений различных диабетических ангиопатий, возможности достижения компенсации сахарного диабета без инсулинотерапии назначением физиологической диеты или диетотерапии в сочетании с таблетированными сахарснижающими препаратами (ТСП).
Подбор сахарснижающей терапии в амбулаторных условиях имеет преимущества перед лечением в стационаре, так как позволяет назначать сахарснижающие средства с учетом режима, обычного для больного, который будет сопутствовать ему повседневно. Амбулаторное лечение таких больных возможно при условии достаточного лабораторного контроля, с использованием самоконтроля и обследования больных у других специалистов для оценки состояния сосудов различной локализации.
Для госпитализации больных с манифестным сахарным диабетом, по поводу которого они уже получали лечение, помимо предусмотренной планом диспансеризации, служат основанием следующие ситуации:
1. Развитие диабетической или гипогликемической комы, прекоматозного состояния (в отделение реанимации или эндокринологический стационар).
2. Декомпенсация сахарного диабета, явления кетоацидоза, когда появляется необходимость коррекции инсулинотерапии, вида и дозы таблетированных сахарснижающих препаратов при развитии, возможно, вторичной резистентности к ТСП.
У больных сахарным диабетом, особенно 2-го типа средней степени тяжести, с кетозом без признаков кетоацидоза (удовлетворительное общее состояние, сравнительно невысокие уровни гликемии и суточной глюкозурии, реакция суточной мочи на ацетон от следов до слабоположительной) можно начать мероприятия по его ликвидации амбулаторно.
Они сводятся к устранению причины, вызвавшей кетоз (восстановить нарушенный режим диеты и приема сахарснижающих средств, отменить бигуаниды и начать лечение интеркуррентного заболевания), рекомендациям временно ограничить количество жиров в диете, расширить употребление фруктов и натуральных соков, добавить ощелачивающие средства (щелочное питье, очистительные содовые клизмы). Больным, получающим лечение инсулином, можно добавить дополнительную инъекцию инсулина короткого действия в дозе от 6 до 12 ЕД в необходимое время (днем, вечером) на 2-3 дня. Зачастую эти мероприятия позволяют ликвидировать кетоз в течение 1-2 дней амбулаторно.
3. Прогрессирование диабетических ангиопатий различной локализации и полинейропатий (стационар соответствующего профиля — офтальмологический, нефрологический, хирургический, с консультацией эндокринолога; эндокринологический вне зависимости от состояния обменных процессов). Больные с выраженными диабетическими ангиопатиями, и особенно ретинопатией стадии, нефропатией с явлениями хронической почечной недостаточности стадии, должны лечиться в стационарах 3-4 раза в год и чаще, по показаниям. При наличии декомпенсации сахарного диабета целесообразно корригировать дозу сахарснижающих препаратов в эндокринологическом стационаре, остальные же курсы можно проводить в специализированных отделениях.
4. Сахарный диабет в любом состоянии компенсации и необходимость хирургического вмешательства (даже при небольшом объеме операции; хирургический стационар).
5. Сахарный диабет в любом состоянии компенсации и развитие или обострение интеркуррентного заболевания (пневмония, острый панкреатит, холецистит, мочекаменная болезнь и другие; стационар соответствующего профиля).
6. Сахарный диабет и беременность (эндокринологическое и акушерское отделения; сроки и показания сформулированы в соответствующих методических рекомендациях).
В стационаре отрабатываются тактика диетотерапии, дозы инсулина, обосновывается необходимость и осуществляется подбор комплекса физических упражнений, даются рекомендации по лечению и контролю за течением болезни, однако большую часть жизни больной сахарным диабетом проводит в домашних условиях и находится под наблюдением врача поликлиники. Сахарный диабет требует от больных и членов семьи многих усилий, ограничений, заставляет отказаться от привычного образа жизни или видоизменить его. У членов семьи в связи с этим появляется много новых забот.
Помочь семье научиться «жить с диабетом» — очень важный раздел работы врача поликлиники. Непременным условием успешной терапии являются контакт и возможность телефонной связи с семьей больного. Знание особенностей питания, образа жизни и психологического климата в семье помогут врачу максимально приблизить к условиям жизни семьи свои рекомендации, то есть сделать их более удобными для выполнения. В то же время телефонная связь позволит больному, членам семьи в срочных ситуациях согласовать свои действия с врачом и тем самым предотвратить развитие декомпенсации болезни или смягчить ее проявления.
СД является хроническим пожизненным заболеванием, при котором практически ежедневно могут возникать ситуации, требующие внесения коррективов в лечение. Однако оказать ежедневную профессиональную медицинскую помощь больным сахарным диабетом невозможно, поэтому возникает необходимость обучения больных методам контроля за заболеванием, а также привлечения их к активному и компетентному участию в терапевтическом процессе.
В настоящее время обучение больных стало частью лечения СД любого типа; терапевтическое обучение пациентов оформлено как самостоятельное направление в медицине. При самых разных заболеваниях существуют школы по обучению больных, однако СД является в этом ряду бесспорным лидером и моделью для разработки и оценки методов обучения. Первые результаты, демонстрирующие эффективность обучения при сахарном диабете, появились в начале 1970-х годов.
За 1980-1990 гг. было создано множество обучающих программ для разных категорий больных СД и проведена оценка их эффективности. Доказано, что внедрение в лечебную практику обучения больных СД и методов самоконтроля приводит к снижению частоты декомпенсации заболевания, кетоацидотической и гипогликемической комы примерно на 80%, ампутации нижних конечностей примерно на 75%.
Целью процесса обучения является не простое восполнение недостатка знаний у больных сахарным диабетом, а создание мотивации к такому изменению своего поведения и отношения к заболеванию, которое позволит пациенту самостоятельно корригировать лечение при различных жизненных ситуациях, поддерживая уровень глюкозы на цифрах, соответствующих компенсации обменных процессов. В ходе обучения необходимо стремиться к формированию таких психологических установок, которые возлагают на самого пациента значительную долю ответственности за свое здоровье. Сам больной в первую очередь заинтересован в благополучном течении заболевания.
Представляется наиболее важным формирование подобной мотивации у больных в дебюте заболевания, когда при сахарном диабете 1-го типа (СД-1) еще отсутствуют сосудистые осложнения, а при сахарном диабете 2-го типа (СД-2) они еще не выражены. При проведении повторных циклов обучения в последующие годы выработанные установки у больных СД закрепляются.
Методологической основой обучения больных СД являются специально разработанные программы, которые называют структурированными. Это программы, разделенные на учебные единицы, а внутри их — на «учебные шаги», где четко регламентированы объем и последовательность изложения, поставлена учебная цель для каждого «шага». Они содержат необходимый набор наглядных материалов и педагогических приемов, направленных на усвоение, повторение, закрепление знаний и навыков.
Программы обучения строго дифференцированы в зависимости от категорий больных:
1) для больных СД-1;
2) для больных СД-2, получающих дието- или пероральную сахарснижающую терапию;
3) для больных СД-2, получающих исулинотерапию;
4) для детей с сахарным диабетом и их родителей;
5) для больных СД с артериальной гипертензией;
6) для беременных с СД.
Каждая из отмеченных программ имеет свои особенности и принципиальные отличия, поэтому нерационально и даже недопустимо проводить совместное (например, больных СД-1 и сахарным диабетом 2-го типа) обучение пациентов.
- групповая (группы не более 7-10 человек);
- индивидуальная.
Последняя чаще применяется при обучении детей, а также при впервые выявленном сахарном диабете у взрослых, при СД у беременных, у лиц, утративших зрение. Обучение больных СД может осуществляться как в стационарных (5-7 дней), так и в амбулаторных (дневной стационар) условиях. При обучении больных сахарным диабетом 1-го типа предпочтение следует отдавать стационарной модели, а при обучении больных СД-2 — амбулаторной. Для реализации полученных в ходе обучения знаний пациенты должны быть обеспечены средствами самоконтроля. Только при таком условии становится возможным привлечь больного к активному участию в лечении своего заболевания и достичь оптимальных результатов.
Используя современные методы экспресс-анализа глюкозы крови, мочи, ацетона мочи больные самостоятельно могут оценить важнейшие показатели обмена веществ с точностью, близкой к лабораторной. Поскольку эти показатели определяются в повседневных, привычных для больного условиях, они имеют большую ценность для коррекции терапии, чем гликемические и глюкозурические профили, исследованные в стационаре.
Целью самоконтроля является достижение стойкой компенсации обменных процессов, профилактика поздних сосудистых осложнений и создание достаточно высокого уровня качества жизни больных сахарным диабетом.
Стойкая компенсация сахарного диабета достигается при реализации следующих методов достижения этой цели:
1) наличие научно обоснованных критериев метаболического контроля — целевые значения гликемии, уровня липопротеидов и т.д. (Национальные стандарты по лечению сахарного диабета);
2) высокий профессиональный уровень врачей, оказывающих помощь больным сахарным диабетом (эндокринологи, диабетологи, сосудистые хирурги, подиаторы, окулисты) и достаточная обеспеченность кадрами во всех регионах, т.е. доступность высококвалифицированной помощи больным;
3) обеспечение больных высококачественными генноинженерными видами инсулинов, современными пероральными сахарснижающими средствами (зависит от выделения средств по федеральной программе «Сахарный диабет»);
4) создание системы обучения больных сахарным диабетом самоконтролю своего заболевания (система школ для больных сахарным диабетом);
5) обеспечение средствами самоконтроля для определения различных клинических и биохимических параметров в домашних условиях.
В настоящее время на основании международных исследований разработаны национальные стандарты оказания помощи больным сахарным диабетом и критерии компенсации обменных процессов. Все специалисты обучены и проводят лечение согласно данным критериям. Пациенты знакомятся с целевыми значениями гликемии, глюкозурии, артериального давления проходя неоднократно за период заболевания обучение в школах: «Диабет — образ жизни».
Одним из важнейших итогов обучения в школах для больных диабетом является создание мотивации пациентов на участие в лечении своего заболевания путём самоконтроля за важнейшими параметрами, прежде всего, углеводного обмена.
Глюкоза крови должна определятся для плановой оценки качества компенсации натощак, в постпрандиальный период (после еды) и перед ночным перерывом. Таким образом, гликемичекий профиль должен состоять из 6 определений гликемии в течение суток: утром после сна (но до завтрака), перед обедом, перед ужином и перед сном. Постпрандиальная гликемия определятся через 2 часа после завтрака, обеда и ужина. Значения гликемии должны соответствовать критериям компенсации, рекомендуемым национальными стандартами.
Внеплановое определение глюкозы пациентом должно осуществляется в случаях появления клинических признаков гипогликемии, лихорадки, обострения хронического или возникновения острого заболевания, а также при погрешности в диете, приёме алкоголя.
Следует помнить врачу и объяснять пациентам, что повышение уровня глюкозы в крови не соответствует субъективным критериям хорошего самочувствия пациента.
Больные СД-1 и СД-2, получающие интенсифицированную инсулинотерапию, должны измерять глюкозу крови ежедневно неоднократно, как до еды, так и после, с целью оценки достаточности введенной дозы инсулина, а при необходимости, ее коррекции.
Для больных сахарным диабетом 2-го типа (даже не получающих инсулина) рекомендуется следующая программа самоконтроля:
- хорошо компенсированные больные проводят самоконтроль над гликемией 2-3 раза в неделю (натощак, перед основными приемами пищи и на ночь) — в разные дни или те же точки в течение одного дня 1 раз в неделю;
- плохо компенсированные больные контролируют гликемию натощак, после еды, перед основными приемами пищи и на ночь ежедневно.
Технические средства для измерения уровня глюкозы крови: в настоящее время используются глюкометры — портативные приборы с расходными тест-полосками. Современные глюкометры определяют глюкозу в цельной крови и в плазме крови. Следует помнить, что показатели в плазме несколько выше таковых в цельной крови; существуют таблицы соответствия. Глюкометры по механизму действия подразделяются на фотокалориметрические, показания которых зависят от толщины капли крови на тест-полоске, и электрохимические, лишённые этого недостатка. Большинство глюкометров современного поколения — электрохимические.
Часть пациентов пользуется для ориентировочной оценки гликемии визуальными тест-полосками, которые при нанесении на них капли крови после выдерживания времени экспозиции меняют свою окраску. Сравнив цвет тест-полоски со шкалой эталонов можно оценить интервал значения гликемии, в который в настоящий момент попадает полученный анализ. Этот метод менее точен, но по-прежнему используется, т.к. дешевле (больные сахарным диабетом не обеспечиваются бесплатно средствами самоконтроля) и позволяет получить приблизительную информацию об уровне гликемии.
Глюкоза крови, определяемая глюкометром, свидетельствует о гликемии в данный момент, данный день. Для ретроспективной оценки качества компенсации используется определение гликированного гемоглобина.
Проведение исследования глюкозы в моче предполагает, что при достижении целевых значений компенсации углеводного обмена (которые в настоящее время заведомо ниже почечного порога) имеет место аглюкозурия.
Если у пациента имеет место аглюкозурия, то при отсутствии глюкометра или визуальных тест-полосок для определения гликемии, глюкозу мочи следует определять 2 раза в неделю. Если уровень глюкозы мочи повышен до 1%, измерения должны быть ежедневными, если более — несколько раз в день. При этом обученный пациент анализирует причины глюкозурии и пытается устранить её; чаще всего, это достигается коррекцией диеты и/или инсулинотерапии. Сочетание глюкозурии более 1% и плохого самочувствия служит основанием для безотлагательного обращения к врачу.
Кетоновые тела в моче следует определять при клинических симптомах декомпенсации углеводного обмена (полидипсия, полиурия, сухость слизистых оболочек и т.д.) и появлении тошноты, рвоты — клинических признаках кетоза. При положительном результате обязательна врачебная помощь. Кетоновые тела в моче следует определять при длительно существующей гипергликемии (12-14 ммоль/л или глюкозурии 3%), при впервые выявленном сахарном диабете (первом обращении к врачу), в случаях появления клинических признаков обострения хронического или возникновения острого заболевания, лихорадки, а также погрешности в диете (употребление жирной пищи), приёме алкоголя.
1) кетонурия у больного сахарным диабетом в некоторых случаях может наблюдаться и при незначительном повышении сахара в крови;
2) наличие кетонурии может быть при заболеваниях печени, длительном голодании и у пациентов, не страдающих сахарным диабетом.
Наиболее часто определяемыми в амбулаторных условиях параметрами самоконтроля являются показатели углеводного обмена: гликемия натощак и после еды, глюкоза в моче и кетонурия.
Показателями же компенсации обменных процессов в настоящее время являются также уровень артериального давления, индекс массы тела. Больных следует ориентировать на контроль в домашних условиях артериального давления ежедневно, 1-2 раза в день (с учетом индивидуальных суточных пиков подъёма АД) и сравнения АД с целевыми значениями, и контроль (измерение) массы тела.
Все полученные в ходе самоконтроля сведения, информацию о количестве и качестве съеденной в день измерения гликемического профиля пищи, уровень АД и гипотензивная терапия в это время, физическая нагрузка должны фиксироваться пациентом в дневнике самоконтроля. Дневник самоконтроля служит основанием для самостоятельной коррекции больным своего лечения и его последующего обсуждения с врачом.
Длительное хроническое течение сахарного диабета накладывает существенный отпечаток на социальные проблемы больного, прежде всего на трудоустройство. Районный эндокринолог играет большую роль в определении профессиональной ориентации больного, особенно молодого, выбирающего себе специальность. При этом существенное значение имеют форма заболевания, наличие и выраженность диабетических ангиопатий, других осложнений и сопутствующих заболеваний. Существуют общие положения для любых форм сахарного диабета.
Практически всем больным противопоказан тяжелый труд, связанный с эмоциональным и физическим перенапряжением. Больным сахарным диабетом противопоказана работа в горячих цехах, в условиях сильного холода, а также резко изменяющейся температуры, работа, сопряженная с химическими или механическими, раздражающими воздействиями на кожу и слизистые оболочки. Для больных сахарным диабетом непригодны профессии, связанные с повышенным риском для жизни или необходимостью постоянно соблюдать собственную безопасность (пилот, пограничник, кровельщик, кочегар, электрик, альпинист, монтажник-высотник).
Больные, получающие инсулин, не могут быть водителями общественного или тяжелого грузового транспорта, выполнять работу у движущихся, режущих механизмов, на высоте. Права на вождение частных автомобилей больным со стойко компенсированным стабильным диабетом без склонности к гипогликемиям могут быть предоставлены в индивидуальном порядке при условии достаточного понимания больным важности лечения своего заболевания (ВОЗ, 1981). Помимо этих ограничений, лицам, нуждающимся в инсулинотерапии, противопоказаны профессии, связанные с ненормированным рабочим днем, командировками.
Молодым больным не следует выбирать профессии, мешающие строго соблюдать диету (повар, кондитер). Оптимальной профессией является такая, которая позволяет обеспечить регулярное чередование труда и отдыха и не связана с перепадами в затрате физических и умственных сил. Особенно осторожно и индивидуально следует оценивать возможности изменения профессии у лиц, заболевших в зрелом возрасте, с уже сформировавшимся профессиональным положением. В этих случаях, прежде всего, необходимо учитывать состояние здоровья больного и условия, позволяющие ему сохранять многие годы удовлетворительную компенсацию диабета.
При решении вопроса о трудоспособности учитывают форму диабета, наличие диабетических ангио- и полинейропатий, сопутствующих заболеваний. Легкая форма сахарного диабета обычно не является причиной стойкой утраты трудоспособности. Больной может быть занят умственным, а также физическим трудом, не связанным с большим напряжением. Некоторые ограничения в трудовой деятельности в виде установления нормированного рабочего дня, исключения ночных смен, временный перевод на другую работу могут быть осуществлены консультативно-экспертной комиссией.
У больных сахарным диабетом средней тяжести, в особенности с присоединением ангиопатий, трудоспособность нередко снижена. Поэтому им следует рекомендовать работу с умеренным физическим и эмоциональным напряжением, без ночных смен, командировок, дополнительных нагрузок. Ограничения распространяются на все виды работ, требующих постоянного напряжения внимания, особенно у больных, получающих инсулин (возможность развития гипогликемии). Необходимо обеспечить возможность инъекций инсулина и соблюдения диетического режима в производственных условиях.
При переводе на работу более низкой квалификации или при значительном сокращении объема производственной деятельности больным определяют инвалидность III группы. Трудоспособность у лиц умственного и легкого физического труда сохранена, необходимые ограничения могут быть осуществлены по решению консультативно-экспертной комиссии лечебно-профилактического учреждения.
Таблица 14. Клинико-экспертная классификация состояния трудоспособности при СД-1
При декомпенсации диабета больному выдают лист нетрудоспособности. Такие состояния, часто возникающие, плохо поддающиеся лечению, могут вызвать стойкую потерю трудоспособности больных и необходимость установления инвалидности II группы. Значительное ограничение трудоспособности, свойственное больным тяжелой формой сахарного диабета, обусловлено не только нарушением всех видов обмена, но и присоединением и быстрым прогрессированием ангио- и полинейропатии, а также сопутствующих заболеваний.
Таблица 15. Клинико-экспертная классификация состояния трудоспособности при СД-2
Быстрое прогрессирование нефропатии, ретинопатии, атеросклероза может привести к потере зрения, развитию выраженной почечной недостаточности, инфаркта, инсульта, гангрены, то есть к стойкой утрате трудоспособности и к переводу на инвалидность II или I группы решением медико-социальной экспертной комиссии.
Оценку степени утраты трудоспособности у больных с нарушением зрения вследствие диабетической ретинопатии или диабетической катаракты проводят после консультации окулиста-эксперта в специальной медико-социальной экспертной комиссии по заболеваниям органа зрения. В настоящее время в связи с принятием на правительственном уровне федеральной программы «Сахарный диабет» (1996-2005 гг.) создана специальная диабетологическая служба. Основной обязанностью врача-диабетолога районной поликлиники и является лечение больных сахарным диабетом и диспансерное наблюдение над ними.