Сахарный диабет 1 или 2 типа напрямую связан с развитием заболеваний ротовой полости. Согласно показателям статистики, болезни зубов выявляются более чем у 90 процентов всех жителей планеты. Особенно данная проблема затрагивает диабетиков. Повышенный уровень сахара в крови провоцирует риск разрушения зубной эмали, у пациента часто болят и шатаются зубы.
При нарушении кровообращения наблюдаются дистрофические изменения в слизистой оболочке, мышцах и связках вокруг зуба. В результате этого здоровые зубы болят, реагируют на холодные, горячие или кислые продукты. Помимо этого, в ротовой полости начинают размножаться микробы, предпочитающие сладкую среду, провоцируя воспаление.
Пораженные ткани не могут удерживать даже здоровые зубы, из-за чего происходит самопроизвольное удаление зубов при сахарном диабете без каких-либо усилий. Если диабетик не следит за состоянием ротовой полости, можно очень быстро лишиться всех зубов, после чего придется носить протезы.
Так как диабет и зубы напрямую взаимосвязаны друг с другом, из-за повышенного уровня сахара в крови у диабетика можно выявить следующие стоматологические проблемы:
- Развитие кариеса происходит по причине повышенной сухости во рту, из-за этого зубная эмаль теряет прочность.
- Развитие гингивита и периодонтита проявляется в виде воспаления десен. Заболевание диабетом утолщает стенки кровеносных сосудов, в результате питательные вещества не могут полноценно поступать в ткани. Также происходит замедление оттока продуктов метаболизма. Дополнительно у диабетиков наблюдается пониженная сопротивляемость иммунитета к инфекции, из-за чего ротовую полость поражают бактерии.
- Молочница или кандидоз при диабете полости рта появляется при частом приеме антибиотиков. У диабетика повышается риск развития грибковой инфекции ротовой полости, к чему приводит излишний уровень глюкозы в слюне. Одним из признаков заселения болезнетворного микроорганизма является ощущение жжения во рту или на поверхности языка.
- Сахарный диабет, как правило, сопровождается медленным заживлением ран, поэтому в ротовой полости поврежденные ткани также плохо восстанавливаются. При частом курении подобная ситуация усугубляется, в связи с этим у курильщиков с сахарным диабетом 1 или 2 типа риск появления периодонтита и кандидоза увеличивается в 20 раз.
При появлении любых симптомов, сухости или жжения во рту, неприятного запаха необходимо сразу же обратиться к стоматологу. Подобное состояние у людей может быть первым признаком развития сахарного диабета, в связи с этим врач посоветует пройти обследование у эндокринолога.
Чем больше уровень глюкозы в крови, тем выше риск разрушения зубов, так как в ротовой полости образуемся множество бактерий разных типов. Если не удалять зубной налет на зубах, образуется зубной камень, который провоцирует воспалительный процесс в деснах. В случае прогрессирования воспаления начинают разрушаться мягкие ткани и кости, поддерживающие зубы.
В результате этого шатающийся зуб выпадает.
Сахарный диабет является причиной развития некоторых заболеваний полости рта и появления дискомфорта. У больных диабетом, в связи с повышенным уровнем глюкозы в крови и нарушением кровообращения в мягких тканях, появляется ощущение сухости во рту, уменьшение слюноотделения, в ротовой полости активно растет количество патогенных микроорганизмов. Появляются изменения в структуре эмали зубов – это является причиной появления кариеса.
При этом у больных прослеживается значительное ослабление защитных функций организма, увеличивается риск подверженности инфекциям. Данные инфекции вызывают заболевания полости рта, такие как гингивит, пародонтит, пародонтоз.
Ранняя диагностика стоматологических заболеваний и своевременное их лечение играют решающую роль в сохранении зубов. Именно поэтому, с целью улучшения качества жизни пациентов с сахарным диабетом необходимо предусмотреть чёткую организацию взаимосвязи между практикующими врачами-эндокринологами и стоматологами. При этом к выбору стоматолога следует подходить внимательно.
Необходимо помнить, что врач-стоматолог должен быть хорошо знаком со спецификой лечения и протезирования зубов у больных диабетом.
Устранение проблем ротовой полости производится при компенсированном диабете.
Если в ротовой полости человека с некомпенсированным диабетом есть серьезное инфекционное заболевание, то его лечение осуществляется после принятия более высокой дозы инсулина. Такому пациенту обязательно назначают антибиотики и анальгетики. Анестезия рекомендуется лишь в стадии компенсации.
Стоматолог должен иметь всю информацию о состоянии здоровья больного и правильно контролировать хроническую болезнь, поскольку само лечение зубов пациента с диабетом принципиально не отличается от такого же вмешательства у обычных людей.
Процедура удаления зубов у диабетика может вызвать острый воспалительный процесс во рту пациента и даже декомпенсацию болезни.
Планировать удаление зуба надо исключительно на утро. Перед операцией вводят несколько увеличенную дозу инсулина, и непосредственно перед хирургическим вмешательством проводят обработку рта антисептиком. Анестезия допускается только в случае компенсации. При декомпенсированном заболевании планы по удалению и лечению зубов следует отложить, поскольку это очень опасно.
Легкомысленное отношение к своему заболеванию, нежелание контролировать его, может быстро лишить человека зубов. Поэтому лучше самому заботиться о зубах и ротовой полости: регулярно чистить и периодически проверять их состояние у стоматолога, уделять время профилактическим мероприятиям, предупреждающим развитие зубных болезней. Такой подход поможет оттянуть тот момент, когда обойтись без врача не получится.
Больной сахарным диабетом находится в группе риска по заболеваниям ротовой полости, поэтому он должен обращать внимание на любые неблагоприятные изменения во рту и своевременно обращаться за стоматологической консультацией.
- Обязательно информируйте его о том, что у вас диабет, и в какой он стадии. Если были гипогликемии, об этом тоже нужно предупреждать. Сообщите контактные данные вашего эндокринолога.Они должны быть записаны в вашей карточке. Расскажите, какие препараты вы принимаете. Это позволит избежать лекарственной несовместимости. При возникновении повреждений при ношении ортодонтических аппаратов, нужно незамедлительно сообщать об этом стоматологу. Перед лечением периодонтита нужно проконсультироваться с лечащим вас эндокринологом.Вам может понадобиться предоперационный курс антибиотиков. При сильной декомпенсации диабета операции на зубах лучше, по возможности, отложить. При некоторых инфекциях, наоборот, предпочтительнее не затягивать с их лечением.
Процесс заживления при диабете может быть более длительным,поэтому, следует строго соблюдать все рекомендации стоматолога.
В статье рассмотрена взаимосвязь сахарного диабета и стоматологического здоровья. Показана недостаточность знаний врачей-стоматологов и стоматологических пациентов о диабете. Обсуждается роль врача-стоматолога в ранней диагностике сахарного диабета и особенности лечения стоматологических заболеваний у больных диабетом. Приведены результаты определения уровня глюкозы десневой крови у пациентов с хроническим пародонтитом.
The article considers interection between diabetes mellitus and oral health. Shortage of knowledge of diabetes among dentists and dental patients is suggested. The role of a dentist in early diagnosis of diabetes mellitus and peculiarities of dental diseases treatment in diabetic patients is discussed. Assessment results of gingival blood glucose level in patients with chronic periodontitis are given.
Сахарный диабет (СД) относится к группе социально значимых неинфекционных заболеваний, широко распространенных во всем мире. В 2012 г. в мире насчитывалось, по разным данным, от 347 до 371 млн больных СД, из них 490 тыс. детей. К 2030 г. ожидается 552 млн больных СД (9,9% взрослого населения). Ежегодно заболеваемость СД возрастает, каждые 15 лет удваивается. Россия относится к странам с высоким уровнем распространения СД: в 2012 г. было зарегистрировано 3268871 больных, к 2030 г. ожидается более 5 млн, с учетом не диагностированных форм — 12,6 млн и 14,1 млн соответственно. Больные СД нуждаются в пожизненном лечении, которое имеет высокую стоимость и не всегда в полной мере обеспечивается системами медицинского и социального страхования 4.
В большинстве случаев (от 80 до 97%) у больных развивается СД 2-го типа. Диабетом 1-го типа (СД-1) заболевают преимущественно в возрасте до 40 лет. Более половины заболевших — дети, пик заболеваемости приходится на 14 лет. Заболевание начинается остро, с классических симптомов (полиурия, полидипсия и др.; табл. 1), обычно быстро диагностируется. Диабету 2-го типа (СД-2) подвержены в основном пожилые люди, но с каждым годом регистрируется все большее число лиц, заболевших в молодом, и даже детском возрасте. Клиническая картина СД-2 более чем у половины больных не выражена, у многих проявляется постепенно, неклассическими или минимальными симптомами (усталость, кожный зуд, повышение аппетита и др.; табл. 1), которые не вызывают беспокойства и жалоб. Поэтому СД-2 длительное время не диагностируется, выявляется случайно. Однако в 20-30% случаев СД-2 в детском и подростковом возрасте манифестирует остро, как СД-1. Опасность СД-1 и СД-2 заключается в развитии у больных хронической гипергликемии, приводящей к ранним и поздним сосудистым осложнениям со стороны многих органов и систем организма, наиболее серьезными являются ишемическая болезнь сердца (ИБС), нефропатия, ретинопатия, синдром диабетической стопы, полинейропатия, приводящие к инвалидизации и преждевременной смерти больных 6.
Что следует знать врачу-стоматологу о СД. Учитывая высокую распространенность СД и неблагоприятное влияние на стоматологическое здоровье пациентов, врачи-стоматологи должны хорошо знать:
ü связь СД и стоматологической патологии;
ü диагностические признаки и факторы риска СД;
ü роль контроля гликемии в сохранении стоматологического здоровья;
ü проявления неотложных состояний, обусловленных СД, и принципы оказания неотложной помощи;
ü особенности стоматологического лечения и менеджмента больных СД.
Стоматологическое здоровье у больных СД ухудшается.
- Ø Наблюдается ускоренное прорезывание постоянных зубов у детей, более выраженное у девушек; прорезывание зубов сопровождается гингивитом [9].
- Ø Отмечаются структурные изменения слюнных желез, нарушение слюноотделения и биохимические сдвиги в составе слюны, что в свою очередь вызывает ксеростомию и развитие дальнейших осложнений: множественный кариес, кандидоз, галитоз [10, 11].
- Ø Повышается восприимчивость к кариесу; у детей с СД-1 выявляется большее количество начальных и глубоких кариозных поражений [12]; у взрослых с СД-2 существенно выше прирост кариеса, чаще наблюдается кариес корней зубов, вторичные кариозные поражения, ведущие к развитию периодонтита; повышается количество периапикальных очагов инфекции и эндодонтически леченых зубов; увеличивается вероятность потери зубов; высокий уровень КПУ у мужчин сопряжен с высоким уровнем гликированного гемоглобина (HbA1) 13.
- Ø На фоне системной иммунодепрессии развиваются хронические заболевания слизистой оболочки полости рта (красный плоский лишай, рецидивирующий афтозный стоматит, рецидивирующие бактериальные, вирусные и грибковые стоматиты), оппортунистические инфекции, множественные абсцессы при пародонтите, галитоз, удлиняется период репарации при оперативных вмешательствах, хуже приживление имплантатов [10, 16].
- Ø Неврологические нарушения проявляются в полости рта в виде стоматалгии (основные симптомы — жжение во рту и языке) и извращения вкуса; длительное существование стоматалгии приводит к нарушению гигиены полости рта, а извращение вкуса ведет к гиперфагии и ожирению, неспособности соблюдать диету; в результате у больных СД ухудшается контроль гликемии [10].
- Ø Состав микрофлоры у больных с контролируемым СД такой же, как при пародонтите, при неконтролируемом СД — меняется: процент колоний TM7,Aqqreqatibacter,Neisseria,Gemella,Eikenella,Selenomonas,Actinomyces,Capnocytophaga,Fusobacterium,Veillonella and Streptococcusgenera повышается, Porphyromonas,Filifactor,Eubacterium,Synerqistetes,TannerellaandTreponemagenera — снижается [17].
- Ø Изменение микробного пейзажа полости рта замыкает порочный круг: с одной стороны, пародонтопатогенная микрофлора повышает резистентность тканей к инсулину и, как следствие, способствует ухудшению метаболического контроля гликемии. С другой стороны, высокая концентрация глюкозы в десневой жидкости, нарушения адгезии нейтрофилов, хемотаксиса и фагоцитоза, характерные для СД, способствуют размножению и персистенции поддесневой микрофлоры [18, 19].
- Ø Повышается частота развития воспалительных заболеваний пародонта (гингивит, пародонтит) до 51-98% [5, 20, 21]. По нашим данным, среди пациентов пародонтологических кабинетов Волгограда большинство (64%) знали о своем диагнозе СД до посещения врача-стоматолога, а в 8% случаев СД был выявлен после эндокринологического обследования по направлению пародонтолога [22].
Доказана двусторонняя связь между СД и пародонтитом. У большинства больных СД развиваются заболевания пародонта, в 10% случаев у пациентов с патологией пародонта выявляется СД. Модель взаимодействия, описанная Grossi S.G. и Genco R.J., 1998, заключается в следующем. При неконтролируемом СД повышается циркуляция в крови маркеров системного воспаления (С-реактивный белок, фибриноген, цитокины и др.), нарушается иммунный ответ и способность тканей к репарации. Развивающиеся воспалительные заболевания пародонта быстро прогрессируют, приводят к потере зубов. В свою очередь, тяжелые заболевания пародонта затрудняют гликемический контроль и увеличивают тяжесть течения СД [18].
Заболевания пародонта у больных СД характеризуются тяжелым течением. В возрасте 12-18 лет отмечается прогрессирование гингивита, потеря прикрепления десны, развитие пародонтита. В 15-19 лет 27% подростков имеют агрессивный пародонтит [23, 24].
По сравнению с пациентами, не страдающими диабетом, взрослые при СД-1 и СД-2 имеют более выраженную клинику заболеваний пародонта: большая протяженность воспаления; в 3 раза чаще наблюдается потеря прикрепления десны к кости, развитие пародонтита; увеличена глубина пародонтальных карманов; больше деструкция альвеолярной кости; больше потерянных зубов [10, 15, 20, 21, 25].
Заболевания пародонта при СД в свою очередь способствуют постоянно плохому контролю гликемии, развитию системного воспаления, повышению вероятности субклинического атеросклероза и поражений коронарных сосудов сердца, увеличению риска инфаркта и инсульта, смертности от ИБС и нефропатии [7, 8, 21].
У больных СД нередко не сформированы профилактические привычки: 90% подростков чистят зубы раз в день, 60% не применяют флоссинг [26, 27]; взрослые 40-70 лет в 54% случаев чистят зубы один раз, 77% не знают свой уровень HbA1, 42% имеют избыточный вес, 32% — ожирение [28]. Все это способствует ухудшению течения и СД, и воспалительных заболеваний пародонта.
Диагностические признаки и факторы риска СД. Если учитывать данные мировой статистики о заболеваемости СД от 4,3% до 10,9% населения 3, можно предположить, что каждый двадцать третий-девятый посетитель стоматологической клиники болеет СД. В то же время известно, что у многих людей СД длительное время остается не выявленным, вплоть до развития серьезных осложнений, поэтому важность своевременной диагностики СД несомненна. Высокий уровень обращаемости населения по поводу заболеваний органов и тканей полости рта требует повышения роли врачей-стоматологов в выявлении СД. Знание основных и второстепенных симптомов диабета (табл. 1) может помочь в выявлении СД уже на стадии проведения рутинного опроса (жалобы, анамнез) стоматологических пациентов.
Симптомы диабета
Симптомы СД-1, обычно явно выражены
Симптомы СД-2, обычно слабо выражены
— Частые мочеиспускания (полиурия)
— Постоянный сильный голод (полифагия)
— Внезапная необъяснимая потеря веса
— Кетоацидоз, диабетическая кома (в тяжелых случаях)
— Учащение мочеиспусканий, особенно в ночное время
— Повышение аппетита, частое ощущение голода, особенно вскоре после еды
— Быстрая потеря веса или мышечной массы
— Повышенная постоянная усталость, анэргия
— Снижение зрения (затуманенное, расплывчатое зрение)
— Ухудшение роста (у детей)
— Пигментно-сосочковая дистрофия кожи (черный акантоз), псориаз
— Ощущение усталости, слабости в течение всего дня, особенно после еды
— Появление тумана перед глазами, ухудшение зрения; нечеткое, расплывчатое зрение
— Медленное заживление порезов и ран, трофические язвы
— Повышение частоты и продолжительности инфекционных заболеваний мочеполовых органов, кожи, слизистых. Частые грибковые заболевания кожи и слизистых.
— Ощущения покалывания, боли или онемения в ногах и руках
Сухость слизистой оболочки полости рта и хронический кандидоз, рецидивирующие бактериальные и вирусные стоматиты относятся к второстепенным симптомам СД, тем не менее всем пациентам с этой патологией необходимо тестирование уровня глюкозы крови.
Врачу-стоматологу следует также учитывать специфические пародонтальные клинические признаки, помогающие заподозрить недиагностированный или плохо контролируемый СД и своевременно направить пациента на тестирование уровня глюкозы крови и эндокринологическое обследование [10, 29]:
- тяжелый гингивит и вегетация десневого края в ответ на присутствие зубного налета;
- сохранение симптомов гингивита и пародонтита после стандартной терапии;
- продолжение потери альвеолярной кости, несмотря на лечение;
- тяжелый агрессивный пародонтит у детей и молодых взрослых 20-45 лет.
Кроме того, улучшить диагностику, профилактику и менеджмент СД у стоматологических пациентов поможет выявление общеизвестных факторов риска СД [5, 6, 28]:
— избыток веса и ожирение, особенно висцеральное (ИМТ≥25 кг/м 2 );
— отягощенная наследственность (например, риск СД-1 при заболевании сибса — 4%, двух сибсов — 9,5%, родителя — 4-6%, родителя и сибса — 12%, обоих родителей — 34%);
— расовая принадлежность (чаще болеют азиатские народы, афроамериканцы, латиноамериканцы, индейцы, жители тихоокеанских островов);
— артериальная гипертензия или постоянная антигипертензивная терапия; гиперлипидемия;
— гестационный диабет у матери; недостаток или избыток веса при рождении;
— малоподвижный образ жизни и особенности питания (много рафинированных углеводов и мало клетчатки);
— пубертатный период или возраст 45 лет и старше;
— женщины, родившие ребенка с массой >4 кг или имевшие гестационный СД;
— женщины с синдромом поликистозных яичников;
— нарушение толерантности к глюкозе или гипергликемия натощак при предыдущем тестировании.
Скрининг-анкетирование различных категорий населения помогает выявить группы риска развития СД, при этом частота лабораторно подтвержденного впервые диагностированного СД составляет 5-19%. Скрининг-анкетирование пациентов на СД может проводиться и на стоматологическом приеме. Однако тотальный скрининг всех пациентов экономически нецелесообразен, необходимо более четко определять круг лиц, нуждающихся в обследовании на СД, ориентируясь на вышеперечисленные диагностические симптомы, факторы риска и специфические стоматологические признаки.
Роль контроля гликемии в сохранении стоматологического здоровья. К сожалению, активность стоматологов в выявлении СД у пациентов находится на невысоком уровне. По данным проведенного нами опроса 50 врачей-стоматологов Волгограда, было установлено, что только каждый четвертый (24%) респондент спрашивал о наличии эндокринных заболеваний у всех пациентов, 40% — только у пациентов с заболеванием тканей пародонта. Треть (32%) респондентов уточняли наличие эндокринных заболеваний, «если есть время на приеме» или «пациент сам говорил об этом», а 4% сообщили, что таких вопросов пациентам не задают. В то же время изучение современных данных литературы позволяет предполагать, что заболевания пародонта могут играть роль предиктора будущего СД [30], а врач-стоматолог может впервые установить диагноз СД, так как пациенты плохо знают о связи патологии рта и СД [13]. Пациенты с СД не осознают повышенного риска развития стоматологических заболеваний, не знают предикторов ухудшения состояния полости рта (например, у молодежи с СД-1, СД-2 симптом сухости во рту является сигналом высокой вероятности потери альвеолярной костной ткани в юности) [13, 27].
С другой стороны, как показали результаты нашего социологического исследования, даже получив рекомендацию стоматолога «пройти обследование у эндокринолога», большинство (66,7%) пациентов пародонтологических кабинетов не проходили необходимого обследования на СД. Поэтому с целью улучшения ранней диагностики СД, повышения мотивации пациентов к эндокринологическому обследованию и улучшения менеджмента стоматологических пациентов были предложены методы скрининга уровня глюкозы крови на стоматологическом приеме [31, 32]. Наиболее удобным оказался неинвазивный метод определения уровня глюкозы в крови из десневой борозды с помощью портативного глюкометра, который уменьшает время обследования и затраты, предпочитается пациентами и врачами и дает результаты, аналогичные при исследовании уровня глюкозы в крови из пальца [33].
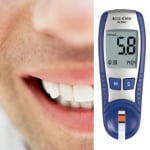
Апробация скрининга на глюкозу десневой крови была проведена у 28 пациентов в возрасте 30-60 лет, которые обратились по поводу различной патологии в клинику ВолгГМУ, однако после обследования у всех был выявлен хронический пародонтит различной степени тяжести. Получив информированное согласие пациентов, с помощью стерильного пуговчатого зонда неинвазивным методом, осторожно зондируя зубодесневую борозду, получали каплю крови. Нанеся кровь на тест-полоску (использовали прибор «One Touch Select»), демонстрировали результат пациентам (рис. 1). Повышенное (7,3-11,9 ммоль/л) содержание уровня глюкозы в крови натощак было выявлено у 32,1% пациентов, из них 17,8% знали о наличии СД, но не придавали значения контролю уровня глюкозы крови, а в 14,3% случаев предположение о диагнозе СД было сделано впервые (диагноз подтвердился после обследования у эндокринолога). Все пациенты признали методику исследования уровня глюкозы крови из десневой борозды удобной и полезной.
Рисунок 1. Определение уровня глюкозы крови из десневой борозды с помощью портативного глюкометра
Применение скрининга уровня глюкозы крови помогает повысить качество лечения стоматологических пациентов, так как неконтролируемая гликемия может неблагоприятно влиять на исходы лечения различных заболеваний органов и тканей полости рта.
Проявления неотложных состояний, обусловленных СД, и принципы оказания неотложной помощи
Неотложные состояния, обусловленные СД, могут проявиться в любой момент стоматологического лечения пациентов. Страх и стресс перед предстоящим стоматологическим вмешательством могут провоцировать развитие неотложных состояний (гипогликемия, диабетический кетоацидоз, гиперосмолярная диабетическая кома), поэтому врач-стоматолог должен уметь распознать признаки неблагополучия и оказывать необходимую помощь больным. К основным симптомам гипогликемии, развивающейся в любом возрасте, относятся возникновение у пациентов чувства тревоги и страха, надвигающейся гибели, спутанное сознание и потеря сознания, дрожь, тремор, пот, головокружение, тахикардия. Провокаторами гипогликемии нередко служат пропуск или задержка приема пищи, введение большого количества инсулина, высокая физическая активность и нагрузка без обеспечения инсулином, прием алкоголя. Пациенты не всегда способны распознавать симптомы и осознавать наступление гипогликемии, нередко они отрицают наличие угрожающих симптомов, путают признаки гипогликемии со страхом стоматологического лечения. Для лечения гипогликемии пациенту дают 15-20 г (3-4 чайные ложки) сахара per os, вводят 1 мг глюкагона (в/в, подкожно или интрамускулярно).
Диабетический кетоацидоз чаще развивается у молодых, включает предкому (сознание не нарушено, полидипсия и полиурия, сухость кожи и слизистых, слабость, сонливость), начинающуюся кому (сопор, дыхание с запахом ацетона, дегидратация, артериальная гипотензия, тахикардия, абдоминальный синдром, многократная рвота «кофейной гущей») и кому (потеря сознания, гипо-/арефлексия, коллапс). К факторам риска развития кетоацидоза относятся поздняя диагностика СД, неадекватная инсулинотерапия, сопутствующие острые заболевания, травмы, стресс, предшествующая дегидратация, беременность, осложненная токсикозом. Лечение требует госпитализации пациента, введения инсулина, устранения дегидратации, лечение коллапса и других симптомов.
Гиперосмолярная (гипергликемическая, неацидотическая) диабетическая кома чаще развивается у пожилых людей. Предкома характеризуется нарастающей слабостью, сухостью во рту, жаждой, полиурией, вялостью, сонливостью (диспепсии нет). При развитии комы появляются галлюцинации, гемипарезы, невнятность речь, судороги, потеря сознания, арефлексия, повышение мышечного тонуса, иногда высокая температура центрального генеза. Факторами риска патологии являются: поздняя диагностика СД, неадекватная терапия, травмы, стресс, сопутствующие острые заболевания, предшествующая дегидратация. Лечение предусматривает госпитализацию, введение инсулина, устранение дегидратации и других нарушений.
Особенности стоматологического лечения пациентов с СД
Pedersen A.M.L., 2004 [30], разработаны рекомендации по организации стоматологического лечения пациентов с СД: мониторинг уровня глюкозы в стоматологической клинике (безопасный уровень глюкозы перед инвазивными процедурами — 5-6 ммоль/л); назначение пациентов утром, через несколько часов после инъекции инсулина и завтрака; всегда в кабинете иметь сахар для купирования приступов гипогликемии, возникающих из-за ожидания, волнения, задержки приема пищи и пр.; повторные визиты больных должны быть каждые 3 мес., при высокой активности стоматологических заболеваний — чаще.
С одной стороны, дентоальвеолярная хирургия, инфекции, стресс от стоматологических процедур могут повысить уровень глюкозы крови и метаболические потребности пациентов в инсулине. С другой стороны, медикаменты, назначаемые стоматологами, способны влиять на диабетологическую терапию. Например, кортикостероиды значительно ухудшают гликемический контроль, пациенту с СД-2 может потребоваться кратковременная инсулин-терапия; противогрибковые препараты (миконазол, флюконазол) нарушают метаболизм толбутамида. Следовательно, при лечении пациентов с СД необходимо взаимодействие стоматолога и диабетолога [10, 30].
Острые инфекции челюстно-лицевой области у больных СД требуют более агрессивного лечения, применения антибиотиков, антисептиков, учащения повторных осмотров. Важна тщательная ежедневная двукратная чистка зубов, регулярная интердентальная чистка (флоссинг). При необходимости хирургического вмешательства обязательна консультация эндокринолога для назначения и коррекции общей терапии, дозы инсулина, диеты, времени приема пищи, важен контроль гликемии и уровня HbA1c [10, 25, 30]. У пациентов с плохим гликемическим контролем перед хирургическими вмешательствами антибиотики можно назначать профилактически, за час до процедуры. При плановом лечении необходим индивидуальный подбор антибиотика на основе определения чувствительности микрофлоры. В то же время не нужно назначать системные антибиотики рутинно, при всех видах патологии, необходимо тщательно взвешивать пользу и возможный вред антибиотиков. Хотя некоторые авторы приводят данные о пользе тетрациклинов после профессиональной чистки зубов для улучшения гликемического контроля.
Таким образом, стоматологическое лечение пациентов с СД должно проводиться на основе командного подхода, при взаимодействии стоматолога с эндокринологом (диабетологом) и другими специалистами. Однако чтобы осуществить это взаимодействие, и врачи-стоматологи, и эндокринологи, и больные СД должны иметь соответствующие знания о взаимосвязи стоматологической и диабетической патологии [34]. Между тем результаты исследований показали, что пациенты с СД имеют недостаточный уровень знаний о взаимосвязи своего заболевания со стоматологическим здоровьем [10]. По нашим данным, 36% пациентов пародонтологических кабинетов не считали, что СД оказывает влияние на стоматологическое здоровье, 56% признавали влияние СД на состояние полости рта и лишь 8% осознавали, что стоматологические заболевания могут утяжелять течение диабета. Каждый второй пациент (52%) не понимал, что состояние пародонта может зависеть от уровня глюкозы крови. Поэтому лишь 16% пародонтологических пациентов регулярно обращались к врачу-стоматологу, остальные — «от случая к случаю» или «если есть свободное время». Только 24% пациентов предполагали, что обязательно обратятся к эндокринологу по направлению врача-стоматолога (16% — «не обратились бы», 60% — «если бы нашли свободное время»).
Однако и врачи-стоматологи также не имели необходимых знаний и недооценивали влияние заболеваний пародонта на течение СД, а 60% врачей не считали, что потеря зубов и абсцессы более часты у пациентов с диабетом [35]. По нашим данным, знания врачей-стоматологов были ограниченными, всего 36% считали, что стоматологическая патология усугубляет течение СД. Только антибиотикотерапия была названа в особенностях оказания стоматологической помощи пациентам с СД. Более трети (36%) пациентов с заболеваниями пародонта сообщили, что врачи-стоматологи никогда не спрашивали их о наличии СД. Лишь 8% врачей-стоматологов назначали своим пациентам пародонтологическое лечение после консультации с эндокринологом, 44% — направляли к эндокринологу, но лечение назначали самостоятельно. Остальные стоматологи (48%) не считали необходимым рекомендовать пародонтологическим пациентам эндокринологическое обследование.
Изучение международных и отечественных практических рекомендаций по ведению больных СД показало, что в них мало внимания уделяется взаимосвязи СД и патологии полости рта [1, 2, 4, 29]. В то же время больные с СД, получив необходимые знания, могли бы более эффективно соблюдать профилактические режимы индивидуальной гигиены полости рта, замечать первые признаки патологических изменений, регулярно обращаться для получения профессиональной стоматологической помощи, что позволило бы не только сохранить стоматологическое здоровье, но и улучшить гликемический контроль у больных СД.
Таким образом, следует признать актуальность проблемы взаимосвязи сахарного диабета и стоматологических заболеваний, обусловленную высокой социальной значимостью, широкой распространенностью и неблагоприятным взаимовлиянием патологий. Доказанная взаимосвязь между сахарным диабетом и стоматологическими заболеваниями, выявленная недостаточная активность врачей-стоматологов в выявлении эндокринной патологии у пациентов и низкая комплаентость стоматологических пациентов, диктуют необходимость привлечения внимания практикующих врачей к проблеме сахарного диабета. Требуется повышение уровня знаний врачей-стоматологов, эндокринологов и населения для улучшения ранней диагностики диабета, адекватного менеджмента, профилактики и лечения стоматологических заболеваний у больных СД. Простая и удобная методика скрининга уровня глюкозы в крови десневой борозды может быть введена в алгоритм обследования больных с пародонтитом для улучшения диагностики и контроля гипергликемии, повышения качества планирования стоматологической помощи больным СД. Улучшение стоматологического здоровья в свою очередь будет способствовать улучшению гликемического контроля и снижению количества осложнений у больных диабетом.
В.Н. Наумова, Е.Е. Маслак
Волгоградский государственный медицинский университет
Наумова Виктория Николаевна — кандидат медицинских наук, ассистент кафедры пропедевтики стоматологических заболеваний
1. Дедов И.И. Сахарный диабет — опаснейший вызов мировому сообществу // Вестник РАМН. — 2012. — № 1. — С.7 -13.
2. Сабанов А.В., Горбаткова И.В., Дьяченко Т.С., Бердник Е.Ю. Территориальный регистр сахарного диабета в Волгоградской области за 2006-2010 гг. // Волгоградский научно-медицинский журнал. — 2011. — № 1. — С. 60-62.
3. IDF Diabetes Atlas. — 5th ed. — Update 2012.
4. Петров В.И., Рогова Н.В., Михайлова Д.О. Фармакоэкономический анализ эффективности комплексной терапии больных с сахарным диабетом 2-го типа // Вестник ВолгГМУ. — 2010. — Вып. 1. — С. 28-32.
5. Бородина В.И., Замятина О.В., Поварова О.Ю., Сухачева А.П., Бородина М.А. Сахарный диабет. Клиника, диагностика, поздние осложнения, сахароснижающая и метаболическая терапия // Учебно-методическое пособие. — М.: МЕДПРАКТИКА-М. — 2009. — 60 с.
6. Сахарный диабет: диагностика, лечение, профилактика / под ред. И.И. Дедова, М.В. Шестаковой. — М.: Медицинское информационное агентство, 2011. — С. 111-123.
7. Saremi A., Nelson R.G., Tulloch-Reid M. et al. Periodontal disease and mortality in type 2 diabetes // Diabetes Care. — 2005. — Vol. 28. — P. 27-32.
8. Southerland J.H., Moss K., Offenbacher S. Periodontitis and diabetes associations with measures of atherosclerosis and CHD // Atherosclerosis. — 2012. — Vol. 222, № 1. — P. 196-201.
9. Lal S., Cheng B., Kaplan S. et al. // Accelerated tooth eruption in children with diabetes mellitus // PEDIATRICS. — 2008. — Vol. 121, № 5. — P. e1139-e1143.
10. Ship J.A. Diabetes and oral health: an overview // JADA. — 2003. — Vol. 134, № 4. — P. 1-10.
11. Carda C., Mosquera-Lloreda N., Salom L. et al. Structural and functional salivary disorders in type 2 diabetic patients // Med Oral Patol Oral Cir Bucal. — 2006. — Vol. 11, № 4. — P. 309-314.
12. Akpata E.S., Enosakhare S., Alomari Q. et al. Caries experience among children with type 1 diabetes in Kuwait // Pediatric Dentistry. — 2012. — Vol. 34, № 7. — P. 468-472.
13. Garton B.J., Ford P.J. Root caries and diabetes: risk assessing to improve oral and systemic health outcomes // Australian Dent J. — 2012. — Vol. 57, № 2. — P. 114-122.
14. Lopez-Lopez J., Jané-Salas E., Estrugo-Devesa A. et al. Periapical and endodontic status of type 2 diabetic patients in Catalonia, Spain: a cross-sectional study // J Endodont. — 2011. — Vol. 37, № 5. — P. 598-601.
15. Bakhshandeh S., Murtomaa H., Vehkalahti M.M. et al. Dental findings in diabetic adults // Car Res. — 2008. — Vol. 42, № 1. — Р. 14-18.
16. Oates T.W., Huynh-Ba G., Vargas A. et al. A critical review of diabetes, glycemic control, and dental implant therapy // Clin Oral Implants Res. — 2013. — Vol. 24, № 2. — P. 117-127.
17. Casarin R.S., Barbagallo A. Meulman T. et al. Subgingival biodiversity in subjects with uncontrolled type-2 diabetes and chronic periodontitis. // J Periodontal Res. — 2013. — Vol. 48, № 1. — P. 30-36.
18. Grossi S.G., Genco R.J. Periodontal disease and diabetes mellitus: a two-way relationship // Ann Periodontol. — 1998. — № 3. — P. 51-61.
19. Gursoy U.K., Marakoglu I., Oztop A.Y. Relationship between neutrophil functions and severity of periodontitis in obese and/or type 2 diabetic chronic periodontitis patients // Quintessence Int. 2008. — Vol. 39, № 6. — Р. 485-489.
20. Taylor G.W., Manz M.C., Borgnakke W.S. Diabetes, periodontal diseases, dental caries, and tooth loss: a review of the literature // Compend Contin Educ Dent. — 2004. — Vol. 25, № 3. — P. 179-184, 186-188, 190.
21. Chandna S., Bathla M., Madaan V., Kalra S. Diabetes Mellitus — a risk factor for periodontal disease // Internet J Family Prac. — 2010. — Vol. 9, № 1. — DOI: 10.5580/14c4.
22. Наумова В.Н., Маслак Е.Е. Проблема диабета в реальной стоматологической практике (результаты социологического исследования) // Стоматология и социально-значимые заболевания: Сб. тр. 10-й Всерос. науч.-практ. конф. — СПб: Человек, 2013. — С. 174-176.
23. Lalla E., Bin C., Shantanu L. et al. Periodontal changes in children and adolescents with diabetes: a case-control study // Diabetes Care. — 2006. — Vol. 29, № 2. — Р. 295-299.
24. Lopez R., Frydenberg M., Baelum V. Contextual effects in the occurrence of periodontal attachment loss and necrotizing gingival lesions among adolescents // Eur J Oral Sci. — 2009. — Vol. 117, № 5. — P. 547-554.
25. Serrano C., Perez C., Rodriguez M. Periodontal conditions in a group of Colombian type 2 diabetic patients with different degrees of metabolic control // Acta Odontol. Latinoam. — 2012. — Vol. 25, № 1. — Р. 130-137.
26. Alves C., Brandao M., Andion J., Menezes R. Oral health knowledge and habits in children with type 1 diabetes mellitus // Braz Dent J. — 2009. — Vol. 20, № 41. — Р. 70-73.
27. Merchant A.T., Oranbandid S., Mayer-Davis E.J. Oral care practices and A1c among youth with type 1 type 2 diabetes // J Periodontol. — 2012. — Vol. 83, № 7. — Р. 856-863.
28. Cinar A.B., Oktay I., Schou L. Self-efficacy perspective on oral health behaviour and diabetes management // Oral Health Prev Dent. — 2012. — Vol. 10, № 4. — Р. 379-387.
29. American Diabetes Association. Diagnosis and classification of diabetes mellitus // Diab. Care. — 2011. — Vol. 34, Suppl. 1. — P. S62-S69.
30. Pedersen A.M.L. Diabetes mellitus and related oral manifestations // Oral Biosci Med. — 2004. — № 4. — P. 229-248.
31. Kaur G., Holtfreter B., Rathmann W. et al. Association between type 1 and type 2 diabetes with periodontal disease and tooth loss // J Clin Periodontol. — 2009. — Vol. 36, № 9. — P. 765-774.
32. Engstrom S., Berne C., Svardsudd K. Effectiveness of screening for diabetes mellitus in dental health care // Diabet Med. — 2013. — Vol. 30, № 2. — P. 239-245.
87. Поражения слизистой полости рта при патологии эндокринной системы. Клиника, диагностика, дифференциальная диагностика. Тактика врача – стоматолога
Эндокринная система, являясь регулятором метаболических процессов в организме человека, обеспечивает согласованность функций отдельных органов и систем, а также контролирует равновесие ряда функций организма (содержание глюкозы и кальция в крови, температуру .
Клиника: При некоторых эндокринных расстройствах наблюдают изменения слизистой оболочки рта и красной каймы губ. Клинические проявления в полости рта иногда требуют исследования отдельных функций эндокринной системы, например прогрессирующее развитие заболеваний пародонта может быть связано с сахарным диабетом или другими заболеваниями эндокринной системы.
Изменения в полости рта выявляют наиболее часто при сахарном диабете, расстройстве функции половых, щитовидной и околощитовидных желез; гипофиза, коры надпочечников. В связи с этим своевременная и правильная оценка стоматологом местных проявлений этих заболеваний в полости рта будет способствовать их ранней диагностике.
Сахарный диабет характеризуется нарушением углеводного обмена, на фоне которого происходят изменения в полости рта. Их выраженность зависит от тяжести и продолжительности течения сахарного диабета. Клинические симптомы в полости рта часто являются первыми признаками заболевания.
Катаральный, эрозивноязвенный стоматит, глоссит. Воспаление слизистой оболочки рта или отдельных ее участков при сахарном диабете происходит в результате снижения ее резистентности вследствие нарушений окислительновосстановительных процессов, дисбактериоза в полости рта, дисбаланса местного иммунитета и других причин. Все это способствует изменению реактивности слизистой оболочки рта к действию местных раздражителей, уменьшению сопротивления инфекции. Возникает предрасположенность к развитию воспаления, замедляются процессы заживления эрозий и язв. Даже незначительное воздействие травмирующего фактора приводит к воспалению слизистой оболочки рта и в ряде случаев — к нарушению ее целостности с образованием трешин, эрозий и язв. При этом больные жалуются на боли при приеме горячей, острой или сухой пищи.
Эрозии и язвы характеризуются длительным течением вследствие снижения регенераторных свойств слизистой оболочки. При сахарном диабете также часто поражаются ткани пародонта. Вначале развивается катаральный гингивит с выраженной отечностью и кровоточивостью десен. Впоследствии он довольно быстро трансформируется в пародонтит, характеризующийся прогрессирующим течением с выраженными воспалительно-деструктивными изменениями всех тканей пародонта. Часто возникают пародонтальные абсцессы. При этом чем тяжелее течение сахарного диабета и больше его длительность, тем сильнее выражено поражение тканей пародонта. Для больных сахарным диабетом молодого возраста характерны быстропрогрессируюшие деструктивные процессы в пародонте. Грибковый стоматит, микотическая заеда. У больных сахарным диабетом довольно распространенной формой патологии полости рта является кандидоз, развивающийся вследствие дисбактериоза в полости рта и нарушения кислотноосновного равновесия с накоплением в тканях недоокисленных продуктов обмена (молочной и пировиноградной кислот).
Для кандидоза слизистой оболочки рта при сахарном диабете характерно стойкое и упорное течение. Часто встречается микотическая заеда, при которой в углах рта образуются трещины, покрытые небольшими сероватобелыми корками.
Для диагностики кандидоза важное значение имеют наличие общих симптомов сахарного диабета, данные лабораторных исследований (увеличение содержания глюкозы в сыворотке крови и моче), а также результаты бактериоскопического исследования — соскоба с поверхности слизистой оболочки рта.
Противогрибковую терапию проводят по согласованию с эндокринологом, осуществляющим лечение сахарного диабета.
Парестезия, нарушение вкуса. У больных сахарным диабетом наряду с сухостью и жжением слизистой оболочки рта иногда бывает парестезия. При декомпенсированной форме сахарного диабета у некоторых больных фиксируют нарушение анализаторской функции вкусового рецепторного аппарата. Происходит снижение вкусовой чувствительности к сладкому, соленому, кислому, а в ряде случаев — к горькому. Иногда наблюдают расстройство нервной системы (неврит, невралгия тройничного нерва). Гипотиреоз возникает вследствие недостаточности функции щитовидной железы. Отечную форму заболевания называют микседемой. Болеют преимущественно женщины. Главным симптомом микседемы является распространенный слизистый отек кожи и подкожной основы клетчатки. Отек образуется вследствие нарушения лимфооттока и накопления в органах и тканях специфического слизистого вещества, состоящего из гликозаминогликанов, задерживающих воду и образующих отеки. В выраженной стадии заболевания лицо больного одутловатое, бледное, губы, нос утолщены; верхние веки резко отечны, почти закрывают глазную щель. Язык значительно увеличен в размерах (макроглоссия), на боковых его поверхностях видны отпечатки зубов. Отмечают анемичность, отечность и сухость слизистой оболочки рта. Вследствие отечности слизистой оболочки гортани и голосовых связок снижается тембр голоса, замедляется речь. Общее состояние больных характеризуется слабостью, сонливостью, вялостью, медлительностью, снижением памяти и слуха.
Постоянными признаками гипотиреоза являются гиперхолестеринемия и каротинемия, вследствие чего слизистая оболочка рта и кожа приобретают желтоватую окраску. Регистрируют нарушение вкуса вплоть до полной его потери.
Развитие гипотиреоза в детском возрасте приводит к гипоплазии эмали, гипосаливации, высокой интенсивности поражения кариесом, задержке сроков прорезывания зубов.
Отек языка при микседеме дифференцируют от его отечности при других общесоматических заболеваниях.
Тиреотоксикоз (базедова болезнь) развивается вследствие гиперплазии и гиперфункции щитовидной железы. Больные предъявляют жалобы на жжение слизистой оболочки рта, снижение вкусовой чувствительности, ухудшение общего самочувствия (одышка, повышенная утомляемость, раздражительность, потливость и др.). При осмотре полости рта слизистая оболочка бледная, отечная. Иногда возможен десквамативный глоссит. Характерны ускоренное прорезывание зубов, аномалия развития эмали.
Гингивит беременных развивается в связи с беременностью или его течение обостряется во время беременности. Он проявляется гипертрофией межзубных сосочков, а иногда и маргинального края десны. Образуются «ложные» карманы, возникает кровоточивость десен. Иногда гипертрофированные сосочки достигают режущего края коронок зубов или их жевательной поверхности, что вызывает болезненность и кровоточивость при приеме пищи. Симптомы гингивита, существовавшего до беременности, в большинстве случаев усугубляются. После родов десна чаще трансформируется в прежнее (нормальное состояние), но иногда (при плохой гигиене полости рта, наличии зубного камня, некачественных протезах, аномалиях прикуса и других местных травмирующих факторах) явления гипертрофии десны сохраняются.
Лечение проводят в контакте с эндокринологом. Наряду с лечением сахарного диабета тщательно санируют полость рта и осуществляют симптоматическую местную терапию.
Парестезия, нарушение вкуса Основное заболевание лечит эндокринолог. Местное лечение включает санацию полости рта. По показаниям симптоматическая терапия.
Гипотиреоз. Общее лечение проводит эндокринолог, оно заключается в заместительной терапии тиреоидными препаратами. Специальное местное лечение не показано. Обязательна санация полости рта.
Тиреотоксикоз. Общее лечение проводит эндокринолог, местное — рекомендуется при наличии показаний. встречается у юношей и девушек в период полового созревания. Изменение слизистой оболочки рта наступает в результате действия гонадотропных гормонов гипофиза. Развитию ювенильного гингивита способствуют местные факторы: неудовлетворительная гигиена полости рта, аномалии прикуса. Слизистая оболочка десны отечная, гиперемированная, легко кровоточит. Развивается гипертрофия десневых сосочков, маргинального края десны, преимущественно в области фронтальных зубов нижней челюсти.
Необходимы систематические гигиенические процедуры, удаление зубного камня, санация полости рта. По показаниям проводится ортодонтическое лечение. Медикаментозное лечение гипертрофического гингивита осуществляют по общепринятой методике. Гингивит беременных. При гингивите беременных требуется прежде всего тщательный систематический уход за полостью рта, использование противовоспалительных паст для чистки зубов. Если после родов явления гипертрофического гингивита сохраняются, проводят традиционное лечение по общепринятой методике.
До 4% взрослого населения Земли страдает разными формами сахарного диабета. По частоте и тяжести клинических проявлений со стороны тканей пародонта сахарный диабет безусловно занимает особое место среди прочих эндокринных заболеваний. В основе патогенеза — функциональная недостаточность β -клеток островкового аппарата поджелудочной железы, ответственных за выработку инсулина. При этом страдает не только углеводный метаболизм (хотя нарушения обмена глюкозы безусловно доминируют), но также все прочие виды обмена веществ: белковый, жировой, водно-электролитный, метаболизм витаминов. Панкреатической дисфункции при сахарном диабете сопутствуют другие эндокринные нарушения, в том числе со стороны надпочечников, щитовидной железы, гонад, наконец — гипофиза. Поэтому у больных с плохо контролируемым либо декомпенсированным сахарным диабетом резко ослаблена резистентность к инфекции, замедлено заживление ран, имеется склонность к образованию эрозий и язв вследствие грубых нарушений микроциркуляции, возможны кровотечения. Таким образом, даже вне неотложных состояний сахарный диабет представляет собой стоматологическую проблему, достойную пристального внимания. Выявление сахарного диабета в анамнезе, либо подозрение на сахарный диабет, возникшее у стоматолога в связи с наличием характерных признаков заболевания в полости рта, есть повод для консультирования больного у врача-эндокринолога с целью выработки совместной лечебной программы.
Выделяют 2 основных диагностических типа сахарного диабета:
1. Инсулинозависимый (ИЗСД) — сахарный диабет I типа чаще развивается у детей и молодых людей, но может быть диагностирован в любом возрасте. Сопровождается недоразвитием либо гибелью β-клеток, вырабатывающих инсулин, что приводит к прогрессирующей (до полного прекращения выработки) инсулярной недостаточности. Для поддержания жизни необходимы постоянные инъекции препаратов экзогенного инсулина (то есть заместительная терапия).
2. Инсулинозависимый (ИНЗСД) — сахарный диабет II типа обычно возникает в возрасте старше 30 лет. Способность β-клеток вырабатывать инсулин сохранена, однако функциональная активность их существенно снижена. Нормализация инкреторной функции островкового аппарата поджелудочной железы может быть достигнута стимуляцией функции в-клеток с помощью пероральных таблетированных противодиабетических средств. При декомпенсации ИНЗСД используются препараты экзогенного инсулина, однако для поддержания жизни они не нужны.
Установление уточненного диагноза и, тем более, выбор средств и методов течения сахарного диабета как основного заболевания не есть задача врача-стоматолога, но контроль за адекватностью противодиабетической терапии, недопущение декомпенсации сахарного диабета необходимы для успешного лечения стоматологических заболеваний.
Грубые погрешности в диете, прием алкоголя, эмоциональная и физическая перегрузки, использование некоторых лекарственных средств (например, адреналина и др. адреномиметнков, адреноблокаторов, глюкокортикоидов, некоторых оральных контрацептивов, мочегонных, препаратов для лечения гипотиреоза и др.), пропуск очередного приема противодиабетического средства могут провоцировать острую декомпенсацию сахарного диабета с развитием неотложных состояний, сопровождающихся утратой сознания — ком. Любая кома у больного сахарным диабетом приводит к грубейшим нарушениям функции, а зачастую и структуры нейронов ЦНС, других активно функционирующих клеток, потребляющих в качестве основного энергетического субстрата глюкозу. Поэтому рационально не бороться с развившейся комой, а грамотно ее профилактировать. В частности любые стоматологические вмешательства следует производить утром, через 1—2 часа после приема пищи и очередной дозы противодиабетического средства (препарата инсулина или перорального противодиабетического препарата). При большом объеме и травматичности планируемого вмешательства рационально согласовать с эндокринологом увеличение дозы инсулина больному ИЗСД, либо временный перевод на инсулин больного ИНЗСД. Помня о сниженной противоинфекционной резистентности больных сахарным диабетом, грамотно проводить антибиотикопрофилактику гнойно-септических осложнений после травматичных и значительных по объему вмешательств.
При развитии комы у больного сахарным диабетом направленность и объем неотложных мероприятий определяются характером комы.
Окончательное выведение больного из состояния комы и компенсация сахарного диабета должны проводиться в условиях специализированного эндокринологического стационара, поэтому параллельно с началом неотложных мероприятий необходимо вызвать «на себя» бригаду СП.
| Характер комы |
| Показатель | Диабетическая (гипергликемическая) чаще — некетоацидотическая — реже— гиперосмолярная неке тоацидотическая, редко — лактатацидемическая | Гипогликемическая |
| Развитие комы | Постепенное, в течение 10—12 часов — 3—4 суток | Быстрое |
| Анамнез | Впервые выявленный диабет, лабильное течение СД; пропуск очередного приема или самостоятельный переход на другое противoдиабетическое средство, грубые погрешности в диете (алкоголизация, переедание жирной углеводистой пищи), стресс, инфекционное заболевание с лихорадкой | Чаще ИЗСД, лечение инсулином. Пропуск приема пищи после очередной инъекции инсулина. Интенсивная физическая на грузка |
| Дыхание | Глубокое шумное редкое по типу Куссмауля | Не изменено, либо поверхностное уча щенное |
| Скелетные мышцы | Снижение тонуса, гипорефлексия | Напряжение мышц, дрожь, судороги |
| Кожа | Сухая со сниженным тургором | Влажная |
| Тонус глазных яблок | Снижен | Нормальный либо повышен |
| Другие клинические признаки дегидратации | Достаточно выражены | Отсутствуют |
| Запах ацетона изо рта | Как правило, есть | Отсутствует |
| Уровень гликемии | Повышен | Снижен |
Неотложная помощь при диабетической (гипергликемической) коме
- В/в инфузия изотонических растворов глюкозы (5%) или NaCI (0,9%) в объеме 1 л/час
- В/в струйное или глубокое в/м введение препарата инсулина быстрого короткого действия (простого инсулина) в разовой дозе 10 ЕД.
- Дальнейшее инфузионное введение простого инсулина со скоростью 10 ЕД/час.
Неотложная помощь при гипогликемической коме
- Больному с предвестниками гипогликемии (голод, потливость, озноб, четкая связь развивающегося состояния с провоцирующими моментами, описанными выше) либо в состоянии прекомы (спутанное сознание, но сохранена возможность приема пищи per os) целесообразно дать углеводистой пищи: стакан сладкого чая, булку, конфету, ложку меда и т.п.
- При развитии комы (утрата сознания) в/в струйно вводят 25—50 мл 40% раствора глюкозы.